Содержание
- 1 УЗИ тазобедренных суставов новорожденных грудничков: норма углов и расшифровка
- 2 УЗИ тазобедренных суставов у новорождённых: зачем и когда делать
- 3 Показания к проведению УЗИ тазобедренных суставов у новорожденного ребенка, противопоказания, диагностическая ценность, подготовка к процедуре и расшифровка
- 4 УЗИ суставов ребенка, УЗИ тазобедренного сустава ребенка
УЗИ тазобедренных суставов новорожденных грудничков: норма углов и расшифровка
Проведение сонографии, или УЗИ тазобедренных суставов у новорожденных, значительно ускоряет обнаружение врожденных патологий. У диагностической процедуры масса преимуществ перед другими исследованиями: не используется вредное излучение, не требуется полная неподвижность ребенка. С помощью ультразвукового исследования можно обнаружить любые деструктивные изменения не только в тазобедренном суставе, но и околосуставных структурах.
Сонография, проведенная сразу после рождения ребенка, позволяет выявить самые незначительные аномалии, которые в дальнейшем могут стать причиной развития серьезных заболеваний. Своевременно проведенное лечение поможет новорожденному полноценно расти и развиваться.
Преимущества сонографии
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
При проведении ультразвукового исследования акустические волны высокой частоты отражаются от встречающихся на их пути поверхностей. Все ткани в организме человека имеют свою особенную структуру. Они разнятся плотностью, содержат определенное количество жидкости, поэтому значительно отличаются скоростью отражения. Эти значения считываются специальными датчиками, а затем визуализируются на мониторе в виде изображений. Опытный диагност при расшифровке УЗИ тазобедренных суставов у грудничков определяет связки, сухожилия, костные, хрящевые ткани, а затем оценивает их состояние. УЗИ обладает массой преимуществ перед другими методами исследования тазобедренного сочленения у маленьких детей:
- отсутствует агрессивное и крайне нежелательное при обследовании новорожденных излучение;
- один из родителей присутствует во время диагностической процедуры, придержать, успокоить малыша;
- нет необходимости нахождения ребенка в неподвижном положении, поэтому врач может оценить состояние сочленения в динамике.
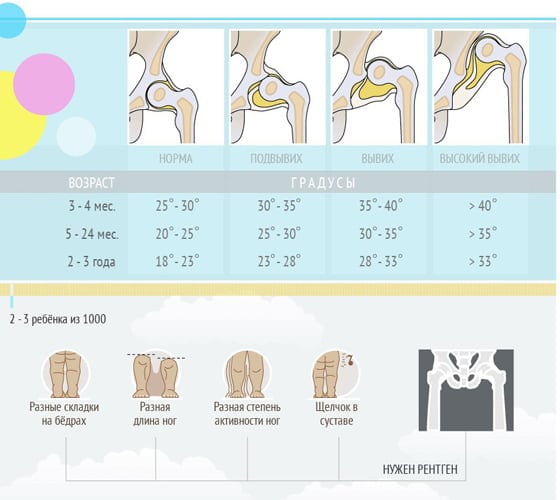
У 3% новорожденных диагностируется врожденная дисплазия различной степени. Так называется неполноценное одно- или двухстороннее развитие тазобедренных суставов, для которого характерно снижение функциональной активности сочленения. Заболевание хорошо поддается лечению, особенно при его раннем диагностировании. Полученные изображения позволяют установить форму, степень дисплазии, дифференцировать ее от других врожденных патологий. Что можно диагностировать при помощи УЗИ:
- неправильное развитие вертлужных впадин;
- недоразвитость хрящевых ободков в окружении вертлужных впадин;
- нарушенную структуру связок;
- степени дисплазии — предвывихи, подвывихи, полные вывихи.
При обнаружении любой формы дисплазии врачи сразу приступают к терапии. Для оценки ее эффективности требуется частое проведение УЗИ тазобедренных суставов у грудничков. Это еще одно из преимуществ диагностической методики. В отличие от рентгенографии сонография может использоваться для постоянного мониторинга состояния малыша, скорости регенерации тканей. Диагностическая процедура имеет только одно противопоказание — гиперчувствительность ребенка к ингредиентам геля, применяемого для проведения акустических сигналов.
Рентгенологическое исследование также менее информативно из-за особенностей строения тазобедренного сустава новорожденных. В нем пока мало костных тканей, но очень много хрящевых. А на снимках, полученных при проведении рентгенографии, хорошо видно только патологическое состояние костных структур.
Показания и противопоказания
Для определения значений нормы или отклонений от нее УЗИ тазобедренного сустава у новорожденных показано всем детям до 6 месяцев. Часто его проводят в течение нескольких дней после рождения ребенка, особенно если во время беременности на организм женщины воздействовали внешние или внутренние неблагоприятные факторы. Вот основные показания к УЗИ новорожденного:
- недоношенный ребенок, вероятность развития у которого дисплазии достаточно высока. В группу риска также входят дети от многоплодной беременности;
- ягодичное или тазовое прилежание плода перед родами, провоцирующее врожденный вывих сочленения;
- беременность, протекающая тяжело, особенно осложненная сильным токсикозом или дефицитом витаминов, микроэлементов;
- прием женщиной во время вынашивания ребенка препаратов, принадлежащих к различным клинико-фармакологическим группам — антибиотиков, диуретиков, цитостатиков, иммуномодуляторов, противовирусных средств;
- перенесенные женщиной во время беременности острые вирусные, бактериальные или микотические инфекции. Кишечные или респираторные патологии особенно опасны во 2 и 3 триместрах, когда начинает формироваться тазобедренный сустав плода и образуются очаги ядер окостенения суставных головок.
Любой из этих факторов может стать причиной для развития дисплазии. УЗИ проводится или непосредственно в роддоме, или через несколько суток после выписки мамы и грудничка.
После рождения 1-2 раза в месяц ребенка осматривает педиатр для контроля его развития. Он может назначить ультразвуковое исследование при обнаружении одного из признаков нарушения формирования сочленения: асимметричного расположения кожных складок в паху или ягодицах, укорочения ноги, специфического пощелкивания во время отведения бедра ребенка.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Проведение диагностической процедуры
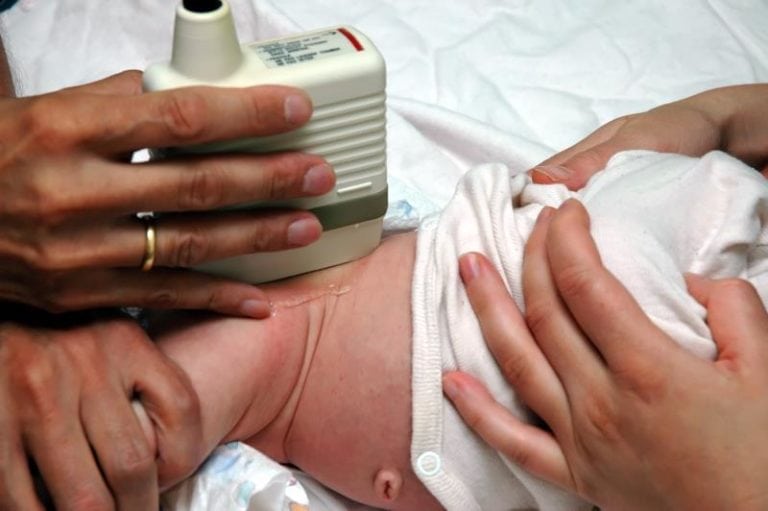
При проведении УЗИ ребенка укладывают на бок, чтобы обследуемый сустав оказался сверху и был согнут под углом 20°. На тазобедренное сочленение наносят гель, облегчающий скольжение датчика, улучшающий проводимость акустических волн. При манипуляциях на экране отображаются все суставные и околосуставные структуры. Врач делает снимки в необходимых для оценки состояния тканей позициях. Обычно их бывает пять: в начальном положении, при сгибании и разгибании ноги, при отведении и приведении ее к телу.
Чтобы процедура не прерывалась, педиатры, выписывающие направление на сонографию, рекомендуют не кормить малыша непосредственно перед обследованием. Ребенок должен быть сыт, чтобы не капризничать, но процесс срыгивания может помешать диагностике.
Расшифровка полученных результатов
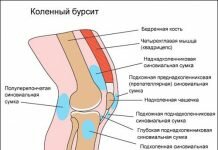
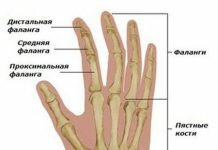
Ребенок рождается с еще не окончательно сформированным тазобедренным суставом. В нем много хрящевых тканей, которые будут окостеневать по мере взросления малыша. Пока этого не произошло, почти все нарушения хорошо поддаются коррекции. Определенные оценочные критерии функциональной активности сочленения позволяют установить его правильное и неправильное состояние. УЗИ тазобедренных суставов у грудничков определяет норму и нарушения по углам, образованным краями вертлужных впадин и воображаемыми линиями, проведенными по нижним точкам подвздошных костей. При рождении параметры нормы ацетабулярного угла — от 25° до 29°. По мере роста к 12 месяцам эти значения снижаются и составляют: у мальчиков — 18°, у девочек — 20°.
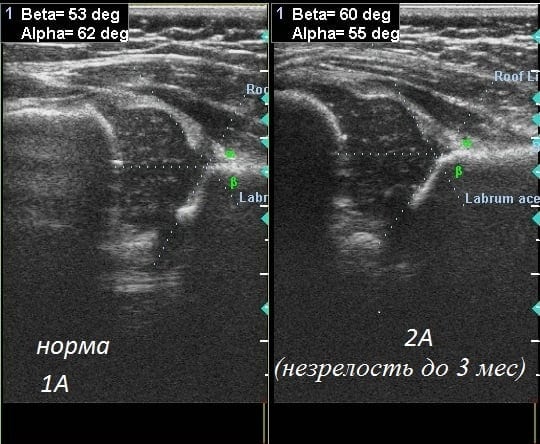
Допускается незначительное отклонение параметров углов примерно на 1-2°. Это может указывать, как на индивидуальные особенности строения таза, так и на развивающуюся дисплазию. В таких случаях терапия не проводится, а ребенок находится под контролем врачей. Ему назначается сонография примерно в 5 и 10 месяцев, считающихся возрастными точками. Степень дисплазии определяется по параметрам альфа- и бета-углов:
- альфа — углы, образуемые при скрещивании линий, проведенных от срединной стенки подвздошных костей, и линий, проводимых от нижних частей подвздошных костей к верхним краям вертлужных впадин;
- бета — угол, образованный верхними краями вертлужных впадин и центрами хрящевых пластинок.
Полученные после измерения углов параметры и становятся оценочным критерием нормального или патологического строения сочленения. Ниже представлена расшифровка значений углов, полученных при проведении УЗИ тазобедренного сустава у грудничка:
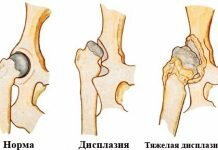
- нормальные параметры — угол альфа больше 60°, угол бета больше 55°,
- состояние предвывиха — значения угла альфа — 43-49°, угла бета — 70-77°;
- подвывих — угол альфа — меньше 43°, угол бета — больше 70°;
- вывих — угол альфа — меньше 43°, угол бета — больше 70°, при этом костная поверхность сильно вогнута, а хрящевой выступ деформирован.
| Форма патологического состояния | Полученные результаты сонографии |
| Норма (правильно образованный сустав) | Расширение и укорочение хрящевой пластинки |
| Слишком медленное образование сочленения (предвывих) | Замеленное окостенение, при котором необходим постоянный мониторинг состояния |
| Подвывих | Смещенная головка бедренной кости, сохранность хрящевой структуры в неизменном состоянии |
| Вывих (дисплазия) | Недоразвитие тазобедренного сустава, не прикрытие головки бедренной кости хрящевым выступом |
При ультрасонографическом диагностировании предвывиха лечение не проводится, так как полученные значения могут указывать на незрелость ТБС. По мере роста сустав правильно формируется и активно функционирует. Если обнаружен подвывих или вывих, врачи сразу же приступают к терапии новорожденного. Полученные при проведении УЗИ тазобедренных суставов у новорожденных значения нормы не отменяют ежемесячного осмотра малыша педиатром, а иногда и ортопедом. Специалисты постоянно контролируют состояние опорно-двигательного аппарата ребенка, назначают диагностические мероприятия при подозрении на малейшее отклонение от нормы.
УЗИ тазобедренных суставов у новорождённых: зачем и когда делать
Если у ребёнка есть определённые отклонения опорно-двигательного аппарата, то на ранних стадиях их можно увидеть с помощью ультразвуковой диагностики. Ошибки в таких исследованиях быть не может, а проводятся они в первые месяцы жизни ребёнка. Дисплазия — заболевание, которое довольно часто встречается у грудничков, поэтому педиатры рекомендуют делать УЗИ тазобедренных суставов у новорождённых.
Время назначения УЗИ
Для начала необходимо ознакомиться со статистическими данными для полного понимания картины.
С проблемами опорно-двигательного аппарата, в том числе и дисплазией, сталкиваются до 20% детей грудного возраста. При этом в большинстве случаев такие заболевания проявляются у малышей, где экологическое состояние окружающей среды оставляет желать лучшего.
На сегодня, как правило, первый осмотр у врача-ортопеда проходит в возрасте 1 месяца. В первую очередь проверяют тазобедренный сустав, но в комплексе с общим ортопедическим исследованием скелета в целом.
Сделать УЗИ тазобедренных суставов ребёнку нужно в любом случае. Эта процедура является неотъемлемой частью скрининговых (обязательных) медицинских процедур.
В период до 1 года за скелетом ребёнка нужно тщательно следить, так как чем раньше будут выявлены какие-либо отклонения, тем больше вероятность решить проблему без осложнений. Есть несколько обстоятельств, при выявлении которых желательно сделать такую процедуру новорождённому. Расшифровать в последующем по УЗИ, какой угол суставов должен быть у ребёнка, несложно.
Делать грудничку УЗИ нужно обязательно в следующих случаях:
- неправильное положение плода во время беременности;
- малое или большое количество вод во время гестации;
- сильный токсикоз;
- болезни беременной женщины, которые теоретически могли создавать препятствия в свободном движении плода;
- родовые травмы ребёнка;
- большой вес малыша;
- рождение двойни или тройни;
- дисплазия у одного из родителей;
- проживание в регионе с плохой экологией.
Особенность дисплазии тазобедренного сустава заключается в том, что определить её в раннем возрасте сложно. С другой стороны, есть несколько косвенных симптомов, по которым можно понять, нужно ли идти с малышом на УЗИ. Делать такую процедуру необходимо в обязательном порядке, если наблюдаются следующие симптомы:
- при визуальном осмотре можно заметить асимметрию в кожных складочках на бёдрах и области ягодиц;
- одна ножка короче другой, что заметно даже невооружённым глазом;
- если разводить ножки в обе стороны, то получаемый угол — менее 80 градусов, хотя у грудного ребенка он должен быть 90 градусов и более;
- при разведении бёдер слышен щелчок;
- налицо гипертонус ног;
- во время банных процедур ноги ребёнка трудно развести в стороны;
- малыш выворачивает ножки во сне в одну сторону.
Есть и другие распространённые дигенетические признаки, которые свидетельствуют о том, что нужно вести ребёнка к врачу. Как правило, их ещё называют малыми аномалиями. Это короткая шея, искривление пальцев, широкая переносица. Все эти признаки характерны для детей грудного возраста до 1 года.
Что касается малышей старше одного года, то у них могут быть ещё и другие особые признаки и причины дисплазии:
- травмы в области позвоночника и тазобедренного сустава;
- покраснение поясницы, ребёнок жалуется на боль;
- есть деформация и отёк тканей.
Прохождение медицинского осмотра
Делают процедуру УЗИ для того, чтобы определить есть ли у малыша определённые отклонения, при этом исследование назначают по ряду обстоятельств. На снимке ультразвуковой диагностики должен быть отчётливо виден треугольник в вертлужной впадине.
Во время диагностики может быть выявлена недоразвитость тазобедренного сустава.
Эти отклонения считаются самыми лёгкими, поэтому легко поддаются коррекции в раннем возрасте. Но с другой стороны, если не предпринять никаких действий, то у малыша может появиться артроз суставов. Определить дисплазию по результатам УЗИ несложно.
Есть также распространённые случаи обнаружения врождённого вывиха или неоартроза. Для них характерно расположение головки тазобедренной кости за пределами чашечки (немного выше). Образовавшееся свободное место заполнено жировой или соединительной тканью.
Подготовительный этап
Подготовительный этап
Если родители узнают о необходимости прохождения УЗИ, то им следует тщательно к этому подготовить малыша. Нужно максимально обеспечить неподвижность и спокойствие ребёнка, лежащего на боку во время процедуры. Его ничто не должно беспокоить в это время.
За полчаса до непосредственного осмотра малыша необходимо накормить. Если это сделать раньше, то он с большой долей вероятности снова захочет есть, но уже во время прохождения УЗИ. Если накормить позже, то малыш может начать срыгивать.
Ультразвуковая диагностика
Ультразвуковая диагностика
Ребёнка необходимо уложить на кушетку набок. Перед этим нужно подстелить пелёнку. Перед началом процедуры на кожные покровы наносят специальный гель, который не навредит малышу даже с самой нежной кожей. Сканирование проводится с помощью линейного датчика, перемещаемого по исследуемому участку для лучшей визуализации.
Для обнаружения нарушений в суставе малыша поворачивают так, чтобы его ноги были подтянуты к животу. После сканирования одной стороны смотрят другую. Затем фиксируются результаты УЗИ суставов. Расшифровку сможет сделать только врач-диагност.
Противопоказания к процедуре
Многие родители перед тем как идти на УЗИ, беспокоятся о том, можно ли маленьким детям в принципе делать такие процедуры. Единственным исключением, когда ребёнок не допускается до прохождения ультразвукового исследования, являются раны в области таза или еще не до конца затянувшиеся швы после операции. В остальных случаях УЗИ совершенно безопасно как для грудничков, так и для детей постарше.
Есть ещё одно специфическое исключение — окостенение бедренной головки. Оно может проявляться у детей с 2 месяцев. В этом случае врач сначала назначает рентген, но только после достижения малышом 3 месяцев.
Если говорить о вреде УЗИ, то по сравнению с МРТ и рентгеноскопией метод ультразвукового исследования — самый щадящий. Во время прохождения процедуры малыш находится в комфортной для него позе и не подвергается воздействию вредных рентгеновских лучей.
К тому же метод ультразвука более информативен, чем рентген. Удаётся рассмотреть больше деталей, так как положение сканера можно в любой момент изменить, а рентгеновский снимок делается один раз, а переделать его можно будет лишь спустя длительное время.
Стоимость и места проведения исследования
Как правило, УЗИ грудничку сделать несложно, и родители не видят препятствий к этой процедуре. Исследование проведут бесплатно в любой поликлинике, так как это часть детского скрининга — обязательного младенческого исследования и процедур. Предварительно необходимо подготовить страховой полис или направление от врача, если страховки нет. Это касается государственных организаций.
Если в силу ряда причин нужно сделать УЗИ в частной клинике, то цена может колебаться от 500 до 5 тыс. рублей. Зависит это от элитности клиники и стоимости её оборудования.
Хотя цена за обслуживание в частных клиниках довольно большая, сделать УЗИ у них намного проще и приятнее, чем в государственных. Связано это с отсутствием очередей, поскольку клиенты записаны на определённое время, и обслуживанием на высоком уровне. Там всегда предоставят пелёнку для ребёнка и другие приспособления, а в муниципальных больницах лучше взять пелёнку с собой.
Ультразвуковое исследование суставов ребёнка — это наиболее эффективный и безопасный метод. Именно УЗИ позволяет получить детальные результаты по состоянию опорно-двигательного аппарата в целом или же только некоторых его участков.
Важно понимать, что ультразвук ребёнку можно делать не чаще одного раза в две недели. Но этого достаточно, чтобы следить за изменениями в росте костей. Регулярные процедуры такого типа рекомендуется делать для оценки созревания суставов. Хотя следует отметить, что такое исследование становится неинформативным, когда головка бедра окостенеет. Происходит это у каждого малыша по-разному и варьируется в пределах 2−8 месяцев.
Расшифровка результатов
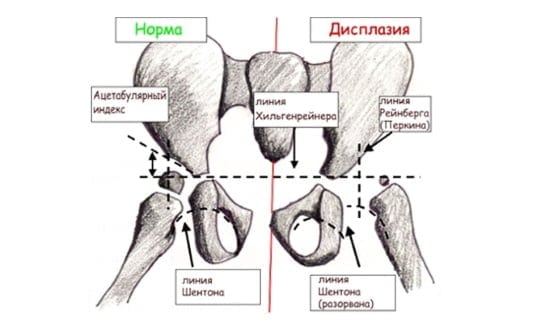
После получения результатов УЗИ врач должен правильно расшифровать угол наклона бедренной кости относительно вертлужной впадины. Последняя — это часть тазовой кости, где и закрепляется бедренная головка. Также необходимо оценить состояние этого участка скелета и всех тканей, расположенных вокруг.
Для расшифровки УЗИ тазобедренных суставов у грудничков врач проводит две линии — Альфа и Бета. Угол наклона, согласно общепринятым нормам, должен быть в пределах 90 градусов. Для определения правильного уровня углов можно воспользоваться таблицей Графа. Она указывает на два параметра, которые измеряются как раз линиями Альфа и Бета. Угол А указывает на уровень костного возвышения вертлужной впадины, а Б — на развитие хрящевого пространства.
Согласно таблице Графа существуют такие нормы:
- угол А больше 60 градусов;
- угол Б меньше 55 градусов.
Если всё в пределах нормы, то ребёнок здоров и волноваться не стоит. Если есть какие-либо нарушения, то врач обязательно проинформирует об этом родителей, т. к. это может свидетельствовать о таких отклонениях:
- Предвывих. Нарушение структуры сустава, которое проявляется временно. Если соответствующим образом среагировать, то такое отклонение в дальнейшем нормализуется. Опоздание с выявлением, напротив, может привести к патологии с деформацией лимбуса бедренной кости. Это значит, что головка будет смещаться вверх и возвращаться назад в своё анатомическое положение.
- Подвывих. Характеризуется уменьшенной головкой бедренной кости относительно чашки, поэтому кость смещается в сторону от всего сочленения.
- Вывих. Это уже полное смещение кости. Она выходит из сочленения и чашки. Пустота, которая образуется впоследствии, быстро заполняется соединительной тканью, что существенно усложняет процесс лечения.
Ультразвуковое исследование — обязательная процедура для всех новорождённых детей. Она позволяет увидеть все патологии и отклонения, и тогда лечение необходимо начать незамедлительно. Для понимания того, что размер и форма сустава соответствуют общепринятым нормам, исследования необходимо проводить в возрасте 1 и 4 месяцев.
УЗИ костей таза и бедра является неотъемлемой частью обследования как грудного ребёнка, так и детей старше 1 года. Только с помощью этой процедуры можно предотвратить развитие патологий и разного рода осложнений.
Показания к проведению УЗИ тазобедренных суставов у новорожденного ребенка, противопоказания, диагностическая ценность, подготовка к процедуре и расшифровка
Дисплазия тазобедренного сустава (аббревиатура: ДТБС) – врожденный дефект, который характеризуется неправильным развитием сустава и может привести к подвывиху или вывиху головки бедренной кости (БК). В статье мы разберем УЗИ тазобедренных суставов у новорожденных.
Внимание! В международной классификации болезней 10-го пересмотра (МКБ-10) ДТБС обозначается кодом M24.8.
Для предотвращения возможных осложнений врожденной деформации бедра (снижение подвижности, боли и преждевременной замены сустава) необходима ранняя диагностика и своевременное лечение.
Развитие ТБС не завершается при рождении: дисплазия ТБС, как правило, возникает при созревании бедра, при котором вертлужная впадина мала, поэтому головка БК не впадает в неё должным образом.
Ученые дифференцируют дисплазию (незрелость, если чашка вертлужной впадины еще недостаточно сформирована) и вывих ТБС (дислокация, если головка БК не находится во впадине). ДТБС может привести к тому, что бедренная головка выскользнет из чашки вертлужной впадины (ЧВВ), что приведёт к серьезным долгосрочным симптомам.
ДТБС является одним из наиболее распространенных врожденных пороков суставного развития и встречается 4% всех новорожденных.
Что такое дисплазия?
ДТБС – врожденный порок развития ЧВВ. Головка БК неправильно сформирована, поэтому она не прилегает в должной степени к впадине. В худшем случае при ДТБС головка выскальзывает из впадины. Это также наиболее распространенная врожденная скелетная мальформация. У 40% детей страдают обе стороны.
| Видео (кликните для воспроизведения). |
 |
История лечения: Как Дмитрий Николаев избавился от боли в суставах |
Точные причины неизвестны. Основные факторы риска:
- плод плохо располагается в матке;
- чрезмерно плотное состояние в матке (например, множественная беременность)
- генетическая предрасположенность;
- мальформации в области позвоночника и ног;
- неврологические или мышечные заболевания.
Существует несколько известных факторов риска, которые могут способствовать развитию ДТБС. Девочки страдают дислокацией бедра (дислокацией) примерно в 5-7 раз чаще, чем мальчики, однако ДТБС одинаково распространена у обоих полов. Тяжелые роды и гормональные факторы могут играть определенную роль в развитии патологии. ДТБС может быть более распространена с другими пороками развития нижних конечностей или спинного мозга. Близнецы, недоношенные дети или дети после кесарева сечения также часто страдают от недуга. Риск также увеличивается, если ДТБС уже возникала в семье (предрасположенность к артрозу не увеличивает риск расстройства).
Нога на пораженной стороне кажется короче другой, а ягодичные складки становятся асимметричными. Одиночная ДТБС не вызывает дискомфорта. Однако, если она не будет обнаружена вовремя, может возникнуть повреждение вертлужной впадины и головки во взрослой жизни.
Нельзя предотвратить ДТБС. Каждый новорожденный должен быть осмотрен во время проверок. Для полного исцеления необходимо заранее выявить ДТБС.
Диагностика дисплазии суставов ультразвуком
Стандартом в диагностике является ультразвуковое исследование ТБС. Только ограниченное число заболеваний тазобедренного сустава может быть выявлено в ходе обычного клинического обследования педиатром. Внешними признаками являются разная длина ног и болевые признаки при давлении. Специальным исследованием является так называемый признак Ортолани – щелкающий звук, который возникает в первые несколько дней жизни и недели.
Рентгенография незначительно помогает в первые несколько месяцев жизни при оценке ТБС и его следует избегать, насколько это возможно, из-за радиационного облучения. Рентгенологическое обследование ТБС необходимо только у детей старшего возраста. Кроме того, каждый ребенок, нуждавшийся в лечении в младенчестве, должен пройти скрининг в возрасте от 1 до 1,5 лет.
Ультразвуковое обследование бедра не причиняет дискомфорт младенцем. Оно проходит безболезненно и может повторяться неограниченное количество раз (в отличие от рентгенографии). С ультразвуком развитие ТБС можно оценить уже в первую неделю жизни.
Проверку ультразвуком нужно проходить в первую неделю жизни, а также на 6 и 8 неделе. В случае заметных признаков ДТБС или необходимости лечения, проверки должны проводиться с более короткими интервалами.
После внедрения ультразвукового обследования количество открытых операций на бедрах у младенцев в России уменьшилось более чем в два раза. УЗИ также могут проводиться на старших детях и подростках, но в этом случае оно применяется для выявления выпота или других заболеваний суставов.
В УЗИ оценивается и измеряется отношение головки БК к тазобедренному суставу. Критерии оценки – это альфа-и бета-углы.
Показания для ультразвукового обследования
Многие спрашивают: когда нужно делать УЗИ? Основные показания:
- ДТБС;
- артрит;
- опухоли;
- воспаление синовиальной оболочки;
- разрыв сухожилий;
- травмы мышечных волокон.
А также процедуру проводят при наличии гематом неясной этиологии.
Ход процедуры
Обследование будет проводиться в одном из кабинетов. Ребенка положат на специальную кушетку во время исследования. Преобразователь излучает звуковые волны, которые по-разному отражаются от тканей. Отраженные волны возвращаются к преобразователю, и компьютер в ультразвуковой машине создаёт изображения на основе полученных данных. Родители могут следить за процессом обследования. Снимки архивируются в большом хранилище цифровых изображений.
Срок обследования составляет около 20 минут. Родители могут быть с ребенком во время УЗИ ТБС.
Никаких специальных препаратов для этого исследования не требуется. Норма УЗИ определяется врачом.
Спокойный ребенок упрощает проведение процедуры, поэтому рекомендуется накормить ребенка грудью перед УЗИ. Важно успокоить ребенка, поскольку напряжение может препятствовать нормальную обследованию.
Лечение ДТБС
Лечение дисплазии тазобедренного сустава зависит от тяжести изменений. В случае мягкой неонатальной дисплазии достаточно широкого подгузника, потому что это всего лишь задержка развития. Через шесть недель после рождения чашка впадины должна полностью сформироваться. Продолжительность лечения составляет около трех месяцев и зависит от формирования нормального ТБС. Этот процесс регулярно проверяется с помощью ультразвука.
Если требуется лечение, его следует начать как можно скорее. Чем быстрее начинается лечение, тем короче, как правило, его продолжительность. При правильном и своевременном лечении оперативные меры не требуются. При ДТБС терапевтическая цель – правильное созревание вертлужной впадины.
Небольшую ДТБС, которую выявляют на первой неделе жизни, также можно лечить с помощью «широкого пеленания». Оно может быть выполнено с помощью полотенца (шириной около 15 см).
Классическое лечение – широкие штанишки, которые надеваются поверх одежды. Штанишки следует удалять только во время пеленания или купания малыша. С раздвижными штанишками ноги лучше фиксируются.
Стремена Павлика состоят из нагрудного и двух нижних ремней. Стремена должны быть измерены ортопедом и регулярно им проверяться в течение роста малыша.
Полную иммобилизацию гипсовой повязкой назначают в тяжелых случаях. Повязка обычно простирается от нижней реберной дуги до нижней ноги ребенка и имеет углубление в подгузнике. При очень плохих и нестабильных бедрах может потребоваться хирургическое вмешательство.
У всех методов есть общее, что ноги удерживаются в сгибании и разгибании. Продолжительность лечения варьируется индивидуально и зависит от возраста ребенка, начала лечения и ситуации в ТБС.
В большинстве случаев лечение дополняют физиотерапевтическими процедурами. Чрезмерная физиотерапия ТБС, вероятно, повредит головку БК. Неадекватная терапия может привести к так называемой остаточной дисплазии, поэтому дальнейшие меры лечения могут потребоваться во взрослой жизни. Важнейшей предпосылкой для успешного лечения, однако, является правильный и ранний диагноз.
Существует специальное сиденье для автомобиля, система ремней которого приспособлена к детям с ДТБС. Если ноги ребенка распределены относительно далеко, также можно использовать толстую, прочную подушку.
В повседневной перевозке детей применяются специальные коляски. Эта специальная коляска имеет трапециевидную регулировку ширины до 80 см в области ног. Также можно использовать двухместную коляску, потому что она также имеет требуемую ширину.
УЗИ бедра всегда требуется проводить у новорожденных, чтобы исключить патологию. Бедра дифференцируются по Графу. Хорошее (зрелое) бедро – это бедро типа Ia или Ib. Целью является выявление и мониторинг незрелых ТБС (примерно у 30% всех новорожденных) для раннего лечения.
Только несколько новорожденных с незрелыми бедрами действительно нуждаются в лечении. В первые несколько дней жизни может быть полезно пройти полное ортопедическое обследование. С этим не всегда приятным, но простым лечением можно избежать болезненных операций. Специальное пеленание помогает только в очень легких случаях.
Совет! Расшифровкой показателей и результатов диагностики должен заниматься строго врач. Окончательное заключение на основе снимка также делает только врач.
Категорически не рекомендуется пытаться расшифровывать результат непроверенными методиками из интернета. Правильную расшифровку с помощью УЗ-технологии и медицинских знаний сможет сделать врач. При появлении у малыша любых патологий сочленений тазобедренного сустава нужно посетить больницу.
УЗИ суставов ребенка,
УЗИ тазобедренного сустава ребенка
При рождении малыша встречают первая мамина улыбка, первые солнечные лучи, первые в жизни игрушки – и первые профилактические медицинские исследования. Дисплазия тазобедренного сустава подозревается у большого числа новорожденных. Так называется недоразвитие тазобедренного сустава, которое приводит либо к нарушению центрации головки бедра в суставной впадине таза (предвывих), либо частичное/полное ее смещение (подвывих/вывих). Подтвердить или опровергнуть этот малоприятный диагноз можно с помощью УЗИ тазобедренных суставов. Дисплазия имеет такое широкое распространение, что УЗИ суставов было включено в состав скринингового исследования новорожденных, которое в целях профилактики делается малышу, когда ему исполняется месяц или полтора.
В целом, временных ограничений по проведению УЗИ суставов у детей нет. И если дисплазии у ребенка не найдут, то совершенно не важно, в каком возрасте было выполнено УЗИ. Но если диагноз подтвердится, то здесь возраст ребенка будет иметь принципиальное значение. Когда малышу всего от месяца до полугода, лечение дисплазии обычно дает прекрасные результаты и ограничивается вполне комфортными мерами: массажем, мягким пеленанием или мягкими же распорками, ношением в слинге и на бедре. А после полугода приходится уже использовать жесткие гипсовые распорки, которые ограничивают физическую активность, вызывают атрофию мышц и, таким образом, нарушают естественный ход развития малыша.
Своевременно проведенное УЗИ тазобедренных суставов позволит выявить проблему, начать лечение на ранних стадиях болезни – и добиться наилучших результатов с максимальным удобством для вас и вашего крохи.
В нашем центре УЗИ суставов у детей проводится на новейшем аппарате для ультразвуковой диагностики Aloka ProSound SSD-alpha-5 (производство Япония). Записать ребенка на УЗИ тазобедренных суставов можно по телефону Центра: (495) 229-44-10 или через он-лайн запись на нашем сайте.
Показания к УЗИ суставов у детей
Первый осмотр новорожденного осуществляется еще в роддоме врачом-неонатологом. Затем следуют плановые приемы у детского врача-ортопеда в месяц, три, полгода и год. Врач осмотрит малыша и при подозрении на дисплазию даст направление на УЗИ. Наиболее часто этот диагноз наблюдается у недоношенных детишек и у тех, чьи родители в детстве тоже сталкивались с подобным нарушением. Прямым показанием к УЗИ тазобедренных суставов также являются многоплодная беременность, появление младенца на свет в тазовом или ягодичном предлежании, неврологические отклонения.
Кроме того, записаться на проверочное УЗИ суставов необходимо, если вы заметили у малыша:
- асимметрию кожных складок на ягодицах;
- укорочение одной из ног;
- ограничение отведения бедра;
- характерные «щелчки» при попытке его отведения;
- гипертонус нижних конечностей.
При необходимости врач может назначать повторные УЗИ, чтобы отследить динамику созревания и развития тазобедренных суставов у ребенка.
Пациентам старше одного года УЗИ показано при травмах (например, позвоночника или коленей), деформациях, отеках, болях, покраснении суставов.
Вопросы безопасности
Далеко не во всех районных поликлиниках есть такие УЗ-аппараты, которые позволяют в полной мере оценить состояние суставов. И тогда ребенка направляют на рентген. Мало того, что во время рентгена от грудничка требуется лежать неподвижно, так еще этот метод исследования далеко не безобиден для маленького пациента, его надо делать в том случае, когда есть прямые показания, но никак не профилактически.
Интересен факт, что именно с УЗИ тазобедренных суставов началась в 1989 году история ультразвука в педиатрии. Сегодня данные, получаемые в ходе безопасного и результативного ультразвукового исследования, являются показанием к дальнейшим процедурам: рентгенографии, артрографии, КТ и МРТ тазобедренного сустава, пункции суставов. К производству аппаратов для УЗ-диагностики предъявляются строгие требования, одобренные ВОЗ – Всемирной организацией здравоохранения.
УЗИ не облучает малыша, оно вообще не несет в себе лучевой нагрузки. С точки зрения физики ультразвуковая волна – тот же звук, только из-за высокой частоты мы его не слышим. С помощью таких звуков летучие мыши ориентируются в пространстве, дельфины общаются между собой. Ультразвуковые колебания есть в шуме ветра, морского прибоя – фактически, повсюду в живой природе.
Рентген или УЗИ суставов: что выбрать?
- УЗИ – более щадящий и безвредный для здоровья метод исследования.
- Во время УЗИ тазобедренных суставов малыш может свободно двигаться.
- Во время УЗИ суставов врач имеет возможность провести функциональные двигательные пробы (ротации, приведения бедра и так далее), отследить динамику изменений, обнаружить воспаления и повреждения мышц, связок, сухожилий, хрящевых структур и суставной капсулы.
Как подготовить ребенка к УЗИ суставов?
Данный вид УЗИ не требует подготовки. Однако желательно продумать одежду ребенка таким образом, чтобы нижнюю ее часть можно было легко снять, предоставив врачу доступ к зоне исследования. Особенно актуально это зимой, когда малыша приходится сильно кутать.
Как проводится УЗИ суставов ребенка?
Ребенок лежит на кушетке, а специалист по диагностике деликатно водит в области паха датчиком УЗ-аппарата. В процессе УЗИ выполняется осмотр обоих тазобедренных суставов вкупе с прилегающими костными и мягкоткаными образованиями. Для этого врач поворачивает ребенка со спины то на правый, то на левый бок. В УЗ-аппарате полученные ультразвуковые импульсы преобразуются в электрические и в виде изображения выводятся на монитор. Кроме того, используемый в нашем Центре современный японский аппарат для ультразвуковой диагностики наряду с УЗИ позволяет провести и допплерометрию – дуплексное (двойное) исследование кровотока в артерии, огибающей головку бедра. Это дает врачу дополнительную информацию и позволяет назначить оптимальный курс лечения. Процедура проходит быстро и комфортно для ребенка.
Для каждого детского возраста характерны свои нормы и эхографические особенности УЗИ тазобедренных суставов, причем эти нормы коренным образом отличаются от взрослых показателей. Врачи нашего Центра Здоровья Ребенка обладают всем необходимым оборудованием, а также опытом, знаниями, позволяющими учесть все тонкости проведения и интерпретации детского УЗИ, благодаря чему они всегда смогут подобрать малышу самую эффективную терапию. Ваша задача – своевременно прийти с ребенком на осмотр!
Полезное!
- Как правильно подготовиться к УЗИ
- Стоимость УЗИ в детском медицинском Центре
Другие виды УЗИ для детей и взрослых в нашем центре
УЗИ головного мозга ребенка (Нейросонография) у детей до года проводится, как правило, через родничок, а после того, как он закрывается, – через височные кости. Данная процедура безвредна для здоровья крохи и при этом позволяет получить значительное количество ценной информации – например, выявить опасное неврологическое заболевание, требующее лечения на самых ранних стадиях его возникновения.
УЗИ органов брюшной полости проводится у детей так же, как у взрослых, и позволяет получить массу ценной информации. Например, в случае мочекаменной болезни специалист-диагност может выявить камни любого химического состава, которые обычно не удается обнаружить с помощью рентгена. Если малыш новорожденный или грудного возраста, то сделать УЗИ брюшной полости ребенку можно будет через 3–4 часа после еды (то есть непосредственно перед следующим кормлением).
УЗИ почек у детей, а также надпочечников и мочевого пузыря требует тщательной подготовки. Оно проводится при наполненном мочевом пузыре, но тут важно не «переборщить»: если мочевой пузырь окажется слишком переполненным, то у ребенка будет определяться остаточная моча и пиелоэктазия. Оптимальное количество воды (строго без газа!) – от 200 до 800 мл, причем она должна быть выпита за 30–40 минут до процедуры. Детей грудного возраста рекомендуется покормить или попоить до 15–20 минут до исследования.
УЗИ щитовидной железы ребенка позволяет отслеживать состояние этого важнейшего органа и окружающих его лимфатических узлов и вовремя заметить тревожные изменения в их состоянии и функционировании. Это особенно важно для жителей таких экологически неблагоприятных мест, как Москва и Подмосковье. Своевременно назначенная терапия может спасти вашего ребенка от серьезных проблем со здоровьем.
УЗИ молочных желез помогает вовремя выявить воспалительные процессы и патологии формирования молочных желез.
УЗИ половых органов. УЗИ мошонки у мальчиков подготовки не требует, а на УЗИ предстательной железы нужно приходить с наполненным мочевым пузырем. УЗИ матки и придатков у девочек проводятся только трансабдоминально (через брюшную стенку) и тоже при наполненном мочевом пузыре. Для этого за полчаса-час до процедуры предложите ребенку выпить 200–800 мл негазированной жидкости. У грудных малышей данное исследование выполняется через 15–20 минут после еды.
УЗИ печени у детей проводится натощак. Рекомендуется за несколько дней до планируемого исследования исключить из рациона ребенка продукты, вызывающие повышенное газообразование (капусту, бобовые, богатые клетчаткой овощи и фрукты, черный хлеб, цельное молоко, газированные напитки). Для профилактики запора можно в течение нескольких дней давать ребенку ферментные препараты и энтеросорбенты – активированный уголь, фестал, мезим-форте, эспумизан (по 1 таблетке 3 раза в день).
УЗИ лимфатических узлов.
УЗИ мягких тканей.
УЗИ тимуса – исследование вилочковой железы, органа, расположенного за грудиной по обе стороны от трахеи и отвечающего за защиту организма. Увеличение вилочковой железы – опасный симптом, указывающий на неспособность маленького организма противостоять инфекциям. Таким детям нужен специальный режим, уход и лечение.
Записаться на прием к врачу Центра можно через:
либо по телефонам Центра В Москве:
+7 (495) 229-44-10 или +7 (495) 954-00-46
в рабочие часы Центра (ежедневно, без выходных и праздников, с 9.00 до 21.00)
ПРАЙС-ЛИСТ на медицинские услуги Центра
Наши опытные детские врачи УЗ-диагностики , к котором вы можете записаться на прием:
Быков Михаил Викторович
| Видео (кликните для воспроизведения). |
|
Доктор С.М.Бубновcкий подтверждает силу препарата... Читать далее >>> |
Врач-педиатр высшей категории, специалист УЗ-диагностики, кандидат медицинских наук
Источники
-
Каценеленбоген Лабораторная обработка материалов / Каценеленбоген, Э. Д. и. — М. : Искусство, 2009. — 207 c. -
Лучевая диагностика остеохондроза шейного отдела позвоночника. — М. : Артифекс, 2012. — 168 c. -
Ревматоидный артрит. — М. : Медицина, 2014. — 240 c.
| ВИДЫ МЕДИЦИНСКИХ УСЛУГ | Стоимость, руб. |
|---|---|
| УЗИ тазобедренных суставов (для детей до 1 года) | 2000 |