Содержание
- 1 Что такое дисплазия тазобедренных суставов МКБ 10: причины и лечение болезни
- 2 Все про суставы
- 3 Вывих бедра, растяжение мышц, связок и дисплазия ТБС
- 4 Вывих бедра, растяжение мышц, связок и дисплазия ТБС
- 5 Все про суставы
Что такое дисплазия тазобедренных суставов МКБ 10: причины и лечение болезни
Дисплазия тазобедренных суставов МКБ 10 представляет собой врожденный патологический процесс, который характеризуется незаконченным и неправильным формированием суставной ткани еще во время внутриутробного развития плода. По МКБ (международной классификации болезней) такое заболевание является ортопедическим, входит в группу М24,8 — суставных недугов.
1 Причины патологии
В зависимости от степени тяжести своего течения подразделяется на:
- Предвывих. Считается самой легкой формой развития дисплазии и выражается в виде перерастяжения капсулы суставов (соединительнотканной оболочки). При этом их сочленения не смещаются, а любые дефекты достаточно легко поддаются устранению. Однако без оказания соответствующего лечения патологическое состояние трансформируется в вывих.
- Подвывих. Сопровождается частичным нарушением соединения между вертлужной впадиной и головкой кости тазобедренного сустава. В таком случае головка бедра не может встать на свое прежнее место, а движения таза становятся ограниченными. В результате этого сильное перерастяжение связок и возникшее смещение неизбежно приводит к ухудшению кровообращения в тазобедренном суставе.
- Вывих. Характеризуется полным выходом головки бедра за границы вертлужной впадины и представляет собой наиболее тяжелую форму заболевания.
Международная классификация болезней включает в себя 22 класса, в числе которых имеются патологии соединительной ткани и костно-мышечного аппарата человека. Код 10 означает число редакций документа (правится он Всемирной организацией здравоохранения раз в 10 лет). Данный международный акт подразумевает систематизирование всех существующих на сегодняшний день заболеваний, влияющих на здоровье человека.
Дисплазия тазобедренного сустава является достаточно распространенной патологией врожденного характера, развитие которой чаще всего наблюдается у девочек нежели мальчиков и составляет около 80% от всех зарегистрированных случаев. Если такая болезнь не будет во время обнаружена или ребенок по какой-либо причине не получит своевременной медицинской помощи, то в результате у малыша может возникнуть частичная или полная дисфункция нижних конечностей, и, как следствие, он станет инвалидом. Поэтому для успешного лечения дисплазии ее диагностика должна проводиться еще на начальных этапах развития заболевания, то есть в ранний период жизни ребенка.
Опорно-двигательный аппарат плода начинает формироваться уже на 4-5 неделе внутриутробного развития и заканчивает полностью свое образование во время, когда новорожденный учится полноценно ходить. В течении этого периода могут появляться различные нарушения, провоцирующие возникновение патологических изменений в суставной ткани. Поэтому существует множество факторов, способствующих развитию дисплазии тазобедренного сустава.
На данный момент ученые не установили точной причины, вызывающей болезнь, но тем не менее в ходе проведения ряда исследований было установлено, что к предрасполагающим факторам, провоцирующим недоразвитость суставной ткани таза, образующимся со стороны будущего ребенка, относятся:
- Слишком большой размер плода.
- Плохой водно-солевой обмен.
- Наследственная предрасположенность к дисплазии. Считается самой распространенной причиной, вызывающей врожденную болезнь, и характеризуется появлением у формирующегося ребенка на генетическом уровне ортопедических аномалий, что в свою очередь становится основным фактором закладки пороков при формировании внутренних органов и их систем.
Со стороны беременной к причинам возникновения дисплазии тазобедренного сустава у новорожденного можно отнести:
- несоблюдение здорового образа жизни, то есть табакокурение и употребление алкоголя;
- авитаминоз (нехватка различных витаминов и минералов в организме, появляющаяся вследствие неполноценного питания на протяжении длительного промежутка времени);
- ухудшение вещественного обмена;
- протекание каких-либо заболеваний, поражающих сердечно-сосудистую систему беременной женщины, в том числе ревматические пороки сердца;
- перенесенные в период беременности всевозможные болезни, имеющие вирусно-инфекционное происхождение;
- наличие поздних или ранних гестозов (осложнения, возникающие при беременности, которые могут выражаться в виде отечности конечностей будущей матери, увеличения показателей артериального давления, судорог, вывода белка из организма вместе с мочой либо вовсе не иметь клинических проявлений);
- токсикоз (патологическое состояние, характеризующееся негативным воздействием на организм беременной разных токсических веществ).
2 Способы диагностика заболевания
Обнаружить дисплазию тазобедренного сустава на начальных этапах ее развития является затруднительным, так как проявления болезни становятся заметными, лишь когда ребенок начинает пытаться ходить. Но, тем не менее, при проведении регулярных медицинских осмотров хороший специалист может своевременно установить наличие такого недуга. Поэтому родители должны в обязательном порядке водить ребенка на прием ко всем соответствующим врачам, направление к которым выписывает детский педиатр.
Неправильное формирование тазобедренного сустава определяется прежде всего при помощи проведения специального теста. Его осуществляет доктор только после кормления новорожденного. Состояние сустава проверяется следующим образом: малыша укладывают на спину и сгибают ему ноги в коленях. После этого ножки разводят в стороны. Врач следит за их разгибанием и принятием нормального положения. При неровном и ограниченном разгибании нижних конечностей специалист может заподозрить наличие дисплазии.
Также доктор обращает внимание на бедренные кожные складки (в норме они должны быть симметричными). Асимметрия подколенных, ягодичных и паховых складок кожи в основном определяется у детей старше 2 или 3 месячного возраста. До 2 месяцев такое явление в некоторых случаях может наблюдаться даже у совершенно здоровых малышей. В связи с этим данный способ диагностики считается малоинформативным.
Особую роль в обнаружении неправильного развития тазобедренного сустава играет симптом укороченного бедра, который заключается в несимметричном расположении колен ног младенца. Его наличие будет свидетельствовать о протекании тяжелой формы патологического процесса — врожденном вывихе бедренной кости.
3 Другие методы диагностики
Еще одним признаком, который позволяет заподозрить дисплазию, является симптом соскальзывания Маркса-Ортолани. Чтобы установить его присутствие, ребенка кладут на спину, после чего доктор сгибает ему нижние конечности и обхватывает бедра ладонями. Затем специалист постепенно и равномерно разводит ноги малыша в стороны. В случае заболевания на пораженной стороне таза будет чувствоваться толчок или щелчок, свидетельствующий о вправлении головки кости бедра в вертлужную впадину. Данный метод диагностики нельзя применять на детях недельного возраста, так как симптом Маркса-Ортолани в это время является практически неинформативным и наблюдается почти у 40% младенцев.
С целью подтверждения наличия недуга используются следующие инструментальные процедуры:
- Рентгенграфия.
- Ультрасонография.
- УЗИ — ультразвуковое исследование. По сравнению с вышеперечисленными обследованиями считается наиболее безопасным и информативным.
Диагноз дисплазия тазобедренных суставов ставится только после получения результатов всех необходимых исследований.
4 Методика лечения патологии
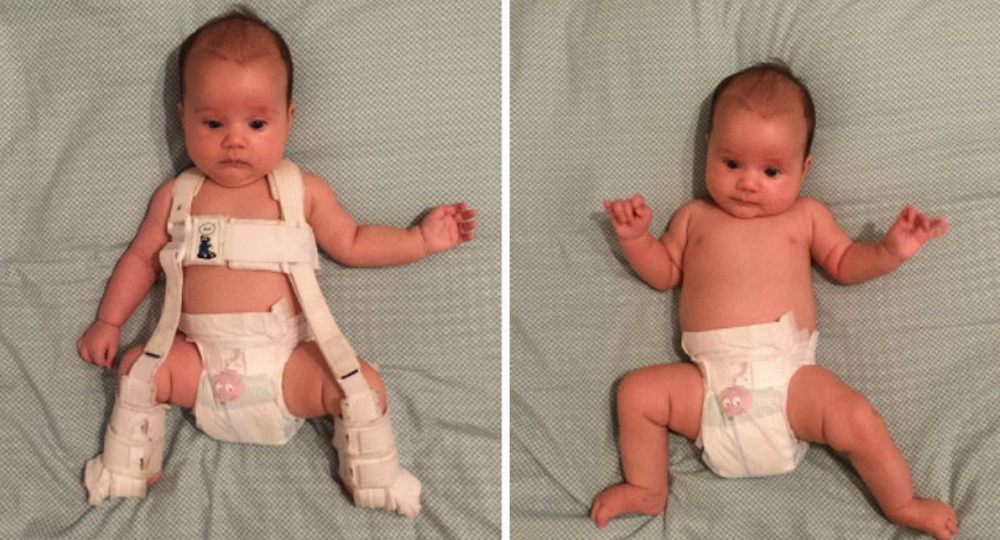
Выбор тактики устранения дисплазии зависит прежде всего от стадии развития заболевания, а также возрастных характеристик ребенка. Например, если болезнь была обнаружена еще в роддоме, то есть до трехмесячного возраста, назначается широкое пеленание (пеленание, при котором нижние конечности младенца фиксируются в широко разведенном положении), лечебный массаж, гимнастика и мануальная терапия таза.
Если дисплазия выявлена в возрасте старше 3 месяцев, но до полугода, в таком случае для лечения проблемы используют эластичные фиксирующие конструкции, позволяющие придать стабильное положение суставу. Основными из них являются:
- стремена Павлика (специальная система, предназначенная для удерживания ножек малыша в несведенном состоянии);
- ортопедическая подушка Фрейка (конструкция, которая представляет собой валик, фиксирующий нижние конечности новорожденного в разведенном положении).
При неэффективности консервативного лечения заболевания применяется хирургическое вмешательство по вправлению вывиха. В основном оперативное устранение проблемы используется только в крайних случаях, когда дисплазия находится в сильно запущенном состоянии.
Для того чтобы предупредить развитие патологического процесса у формирующегося плода, будущей матери необходимо полноценно питаться и регулярно проходить все плановые обследования. Кроме этого, немаловажную роль в преждевременной диагностике дисплазии играют периодические профессиональные осмотры новорожденного.
Десятый код по МБК дисплазия тазобедренных суставов хотя и считается серьезной патологией, все-таки хорошо поддается лечению, особенно при своевременном обнаружении.
Все про суставы
Я искала КОД МКБ 10 ДИСПЛАЗИЯ ТАЗОБЕДРЕННОГО СУСТАВА КОД ПО МКБ. НАШЛА! МКБ-10, Q65, врожденные деформации бедра. Международная классификация болезней. Дата размещения в базе 22.03.2010. Код. Наименование.
ПО МКБ-10 патологии присвоен отдельный код и класс. Дисплазия тазобедренных суставов (ТБС), ее проявления и характеристики зависит от места поражения и анатомических особенностей суставной кости.
МКБ является нормативным документом, обеспечивающим единство D23.7 Кожи нижней конечности, включая область тазобедренного сустава. Исключено:
фиброзная дисплазия челюсти (K10.8). M85.1 Флюороз скелета.
Код по международной классификации болезней МКБ-10 Причины. Код мкб 10 дисплазия тазобедренного сустава код по мкб- ПРОБЛЕМЫ БОЛЬШЕ НЕТ!
Этиология — недоразвитие тазобедренного сустава (дисплазия). Классификация.
Классификация. Код по МКБ-10:
дисплазия коленного сустава – Q65.0, тазобедренного – М24.8. Относительно локализации дисплазия бывает коленного, тазобедренного, локтевого, плечевого, голеностопного сустава.
Международная Классификация Болезней. Q65.1 Врожденный вывих бедра двусторонний. По названию По коду. 2017-02-01. World Health Organization Geneva, Switzerland Switzerland Switzerland Geneva. ICD-10Q65.1.
Дисплазия тазобедренных суставов МКБ 10 представляет собой врожденный патологический процесс, который характеризуется Код 10 означает число редакций документа (правится он Всемирной организацией здравоохранения раз в 10 лет).
МКБ-10:
S79 — Другие и неуточненные травмы области тазобедренного сустава и бедра. Цепочка в классификации Диагноз с кодом S79 включает 3 уточняющих диагноза (подрубрик МКБ-10)
Дисплазия тазобедренного сустава (МКБ–10:
М24.8 Другие уточнённые поражения суставов, не классифицированные в других рубриках) — врождённая неполноценность сустава
В Международной классификации Болезней десятого пересмотра дисплазии тазобедренных суставов присвоен код Q65. В период усиления мышечного тонуса (начиная с 7–10 дня жизни) симптом исчезает. Код мкб 10 дисплазия тазобедренного сустава код по мкб— 100 ПРОЦЕНТОВ!
Вывих бедра, растяжение мышц, связок и дисплазия ТБС
Врожденные недуги ведут к проблемам развития костной системы у малыша в будущем. Если вовремя не диагностировать патологию, есть риск того, что ребенок не сможет полноценно двигаться. Одной из таких болезней является дисплазия тазобедренных суставов (ДТС).
Код по МКБ-10
ДТС представляет собой патологический процесс, который возникает во время внутриутробного развития и заключается в неправильном развитии тазобедренного сочленения.
Код дисплазии тазобедренных суставов по МКБ-10 (международной классификации болезней) – Q65.0 – Q65.9 и М 24,8 (суставные недуги).
Классификация ДТС
Основные виды тазобедренной патологии:
- Ацетабулярная – дегенеративный процесс в вертлужной впадине и по ее краям. При движении под нагрузкой сочленение выходит за пределы суставной капсулы.
- Эпифизарная – выборочное окальцинение, которое ведет к тугоподвижности и патологиям в шейке бедра.
- Ротационная – недостаточное развитие относительно расположения суставных поверхностей. Состояние считают фактором риска, ведущим к возникновению тазобедренной дисплазии.
Также ДТС классифицируют по тяжести недуга:
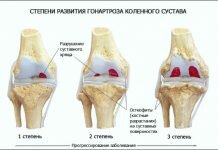
- 1 степень – предвывих. Головка бедренной кости слегка смещена относительно правильной анатомической формы.
- 2 стадия – подвывих. Положение капсулы сустава – кнаружи и вверх. Затрудняется кровообращение.
- 3 степень – вывих. Полное изменение анатомической конфигурации. Хрящевая ткань втянута внутрь. Наиболее тяжелое состояние.
Дисплазия нижних конечностей – дефект развития тазобедренного сустава, который выявляется при рождении.
- ягодичное (тазовое) предлежание;
- большой вес плода;
- пол – чаще всего ДТС отмечается у девочек;
- токсикоз беременных;
- передача по наследству.
Болезнь сложно выявить на первых стадиях, так как она развивается практически без симптоматики.
На что следует обратить внимание:
- разное расположение складок на ягодицах;
- невозможность развести ноги, согнутые в коленях, или данное движение осуществляется с трудом.
На 3-й стадии присутствуют:
- Щелчок. Звук можно услышать при разведении ножек ребенка в стороны. Головка бедра входит в тазобедренный сустав с характерным звуком.
- Разная высота кожных складок.
- Тугоподвижность сочленения.
- Заметное укорочение одной конечности.
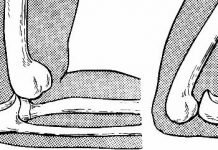
Для определения заболевания нужно выпрямить ножки ребенка, затем завести их одна на другую. Скрещивание без патологии происходит в средней или нижней части бедра. При ДТС – в верхней части.
При врожденном вывихе пострадавшая конечность вывернута наружу в неправильной конфигурации при положении новорожденного на спине.
Признаки у детей от года:
- изменение походки – переваливание в стороны;
- меньшая форма ягодицы, при давлении на пятку – патологическая подвижность.
Диагностика
Подозрение на заболевание может быть констатировано в роддоме после осмотра ребенка, оценки состояния его тазобедренного сустава и сбора анамнеза матери.
Дополнительно малышу делают рентген, МРТ, УЗИ, на которых определяется смещение головки и состояние суставной впадины и хрящевых структур.
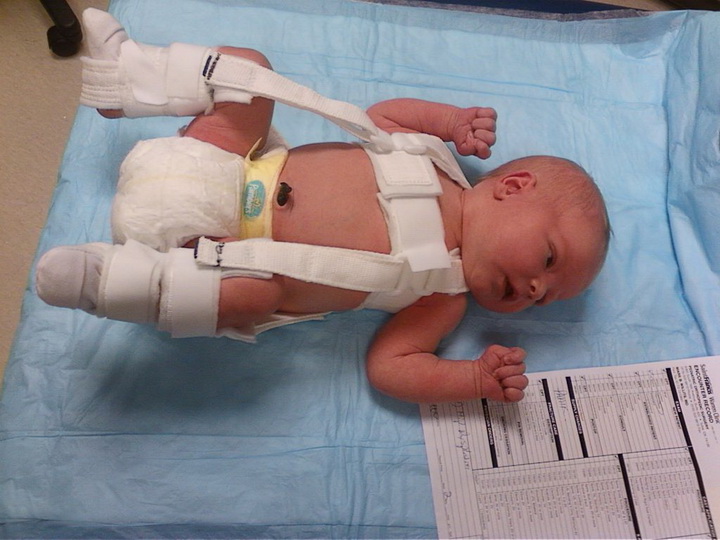
Терапию патологии проводит врач-ортопед. Лечение стоит начать как можно раньше. Если проблема выявлена у новорожденных и младенцев до полугода, то рекомендовано использовать мягкие конструкции, которые не препятствуют двигательной активности.
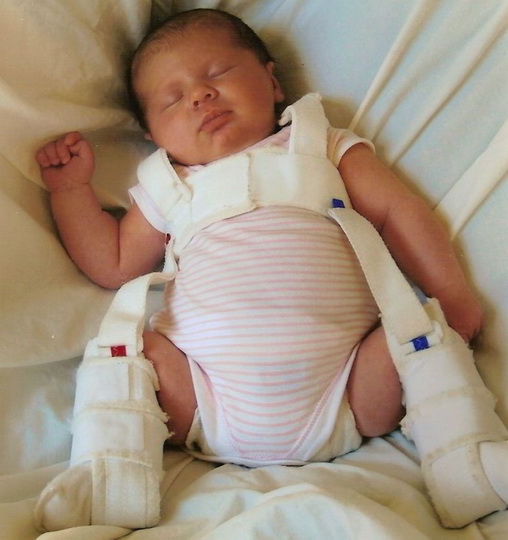
Одним из действенных способов терапии являются стремена Павлика – мягкотканое изделие в виде грудного бандажа, которое удерживает ноги отведенными в сторону и фиксирует тазобедренный сустав в нужном положении. Движение ножек не затрудняется при использовании конструкции.
Также можно применить ортопедическую подушку Фрейка, состоящую из валика, который удерживает ножки разведенными.
Вышеописанные конструкции подходят детям, которые еще не начали ходить. Позже необходимо использовать жесткие шины и гипсование после вправления вывиха с постоянным контролем рентгенологическими снимками. Сложные случаи подразумевают скелетное вытяжение.
Дополнительно назначается курс ЛФК (отведение и приведение ног, удержание сустава в правильном положении), массаж ягодиц и тазобедренной области.
Принципы лечебной физкультуры:
- все упражнения проводить при хорошем настроении у малыша через час после еды в расслабленном состоянии;
- движения плавные, без резких поворотов и тому подобных действий;
- после процедуры – широкое пеленание;
- манипуляцию осуществлять на жесткой поверхности.
- сгибание и разгибание ног;
- прижатие согнутых коленей к животу;
- круговые движения в тазобедренном суставе;
- имитация езды на велосипеде без резких движений;
- занятия плаванием – аквагимнастика под контролем специалиста.
Дополнительно назначают физиопроцедуры: электрофорез, магнит, парафиновые аппликации.
Отсутствие эффекта от консервативной терапии – показание к хирургическому вмешательству. Основные операции:
- Миотомия – рассечение мышечной ткани, которая провоцирует тугоподвижность.
- Открытое вправление вывиха.
- Остеотомия – придание кости правильной формы.
- Тазобедренные операции – создание препятствия для смещения в суставе.
- Эндопротезирование – замена капсулы ТБС.
- Паллиативные процедуры – применяются при невозможности изменить суставную конфигурацию, облегчают состояние пациента.
Мнение доктора Комаровского по поводу лечения дисплазии
Педиатр поддерживает классические методы:
- свободное пеленание;
- диагностирование при первых признаках и раннее начало терапевтического воздействия;
- сохранение подвижности в тазобедренном суставе и в коленном сочленении, курсы массажа, занятия ЛФК;
- фиксация ножек;
- терапия не прерывается самостоятельно, а корректируется лечащим врачом.
Также Комаровский рекомендует при обнаружении первых признаков ДТС или подозрении на патологию обращаться за помощью к специалистам и не использовать в качестве методов лечения народные средства или самостоятельное вправление вывиха.
Осложнения и последствия
Если лечение проходит своевременно, то прогноз у заболевания положительный. В случаях запущения возможны неблагоприятные последствия:
- Неоартроз – изменение структуры сустава с уплощением бедренной головки и образованием нового сочленения.
- Коксартроз – дегенеративный процесс, развивающийся в возрасте от 25 до 50 лет и сопровождающийся ноющими ощущениями в тазобедренном сочленении, ограничением подвижности, атрофией мышц и проблемой с иннервацией и расстройством кровообращения в проблемной конечности.
Также могут возникнуть следующие осложнения:
- изменение осанки (сколиоз);
- плоскостопие;
- привычный вывих бедра из-за растяжения связок;
- асептический некроз с повреждением сосудов.
Профилактика
Предупредить недуг можно, если придерживаться правил:
- Соблюдение правильного питания и всех рекомендаций наблюдающего врача.
- Регулярные обследования.
- Отказ от плотного пеленания, предоставление большей свободы для движения рук и ног младенца.
- Ежедневное выполнение элементов лечебной гимнастики.
- Массаж.
- Диспансеризация по возрасту ребенка.
- Ограничение нагрузки на сустав.
- Прогулки на свежем воздухе.
- Своевременное пролечивание заболеваний и обращение к специалистам при обнаружении признаков недуга.
ДТС – проблема, которую не стоит игнорировать, так как от правильных действий родителей зависит, сможет ли их малыш полноценно двигаться и быть здоровым.
Вывих бедра, растяжение мышц, связок и дисплазия ТБС
Врожденные недуги ведут к проблемам развития костной системы у малыша в будущем. Если вовремя не диагностировать патологию, есть риск того, что ребенок не сможет полноценно двигаться. Одной из таких болезней является дисплазия тазобедренных суставов (ДТС).
Код по МКБ-10
ДТС представляет собой патологический процесс, который возникает во время внутриутробного развития и заключается в неправильном развитии тазобедренного сочленения.
Код дисплазии тазобедренных суставов по МКБ-10 (международной классификации болезней) – Q65.0 – Q65.9 и М 24,8 (суставные недуги).
Классификация ДТС
Основные виды тазобедренной патологии:
- Ацетабулярная – дегенеративный процесс в вертлужной впадине и по ее краям. При движении под нагрузкой сочленение выходит за пределы суставной капсулы.
- Эпифизарная – выборочное окальцинение, которое ведет к тугоподвижности и патологиям в шейке бедра.
- Ротационная – недостаточное развитие относительно расположения суставных поверхностей. Состояние считают фактором риска, ведущим к возникновению тазобедренной дисплазии.
Также ДТС классифицируют по тяжести недуга:
- 1 степень – предвывих. Головка бедренной кости слегка смещена относительно правильной анатомической формы.
- 2 стадия – подвывих. Положение капсулы сустава – кнаружи и вверх. Затрудняется кровообращение.
- 3 степень – вывих. Полное изменение анатомической конфигурации. Хрящевая ткань втянута внутрь. Наиболее тяжелое состояние.
Дисплазия нижних конечностей – дефект развития тазобедренного сустава, который выявляется при рождении.
- ягодичное (тазовое) предлежание,
- большой вес плода,
- пол – чаще всего ДТС отмечается у девочек,
- токсикоз беременных,
- передача по наследству.
Болезнь сложно выявить на первых стадиях, так как она развивается практически без симптоматики.
На что следует обратить внимание:
- разное расположение складок на ягодицах,
- невозможность развести ноги, согнутые в коленях, или данное движение осуществляется с трудом.
На 3-й стадии присутствуют:
- Щелчок. Звук можно услышать при разведении ножек ребенка в стороны. Головка бедра входит в тазобедренный сустав с характерным звуком.
- Разная высота кожных складок.
- Тугоподвижность сочленения.
- Заметное укорочение одной конечности.
Для определения заболевания нужно выпрямить ножки ребенка, затем завести их одна на другую. Скрещивание без патологии происходит в средней или нижней части бедра. При ДТС – в верхней части.
| Видео (кликните для воспроизведения). |
 |
История лечения: Как Дмитрий Николаев избавился от боли в суставах |
При врожденном вывихе пострадавшая конечность вывернута наружу в неправильной конфигурации при положении новорожденного на спине.
Признаки у детей от года:
- изменение походки – переваливание в стороны,
- меньшая форма ягодицы, при давлении на пятку – патологическая подвижность.
Диагностика
Подозрение на заболевание может быть констатировано в роддоме после осмотра ребенка, оценки состояния его тазобедренного сустава и сбора анамнеза матери.
Дополнительно малышу делают рентген, МРТ, УЗИ, на которых определяется смещение головки и состояние суставной впадины и хрящевых структур.
Терапию патологии проводит врач-ортопед. Лечение стоит начать как можно раньше. Если проблема выявлена у новорожденных и младенцев до полугода, то рекомендовано использовать мягкие конструкции, которые не препятствуют двигательной активности.
Одним из действенных способов терапии являются стремена Павлика – мягкотканое изделие в виде грудного бандажа, которое удерживает ноги отведенными в сторону и фиксирует тазобедренный сустав в нужном положении. Движение ножек не затрудняется при использовании конструкции.
Также можно применить ортопедическую подушку Фрейка, состоящую из валика, который удерживает ножки разведенными.
Вышеописанные конструкции подходят детям, которые еще не начали ходить. Позже необходимо использовать жесткие шины и гипсование после вправления вывиха с постоянным контролем рентгенологическими снимками. Сложные случаи подразумевают скелетное вытяжение.
Дополнительно назначается курс ЛФК (отведение и приведение ног, удержание сустава в правильном положении), массаж ягодиц и тазобедренной области.
Принципы лечебной физкультуры:
- все упражнения проводить при хорошем настроении у малыша через час после еды в расслабленном состоянии,
- движения плавные, без резких поворотов и тому подобных действий,
- после процедуры – широкое пеленание,
- манипуляцию осуществлять на жесткой поверхности.
- сгибание и разгибание ног,
- прижатие согнутых коленей к животу,
- круговые движения в тазобедренном суставе,
- имитация езды на велосипеде без резких движений,
- занятия плаванием – аквагимнастика под контролем специалиста.
Дополнительно назначают физиопроцедуры: электрофорез, магнит, парафиновые аппликации.
Отсутствие эффекта от консервативной терапии – показание к хирургическому вмешательству. Основные операции:
- Миотомия – рассечение мышечной ткани, которая провоцирует тугоподвижность.
- Открытое вправление вывиха.
- Остеотомия – придание кости правильной формы.
- Тазобедренные операции – создание препятствия для смещения в суставе.
- Эндопротезирование – замена капсулы ТБС.
- Паллиативные процедуры – применяются при невозможности изменить суставную конфигурацию, облегчают состояние пациента.
Мнение доктора Комаровского по поводу лечения дисплазии
Педиатр поддерживает классические методы:
- свободное пеленание,
- диагностирование при первых признаках и раннее начало терапевтического воздействия,
- сохранение подвижности в тазобедренном суставе и в коленном сочленении, курсы массажа, занятия ЛФК,
- фиксация ножек,
- терапия не прерывается самостоятельно, а корректируется лечащим врачом.
Также Комаровский рекомендует при обнаружении первых признаков ДТС или подозрении на патологию обращаться за помощью к специалистам и не использовать в качестве методов лечения народные средства или самостоятельное вправление вывиха.
Осложнения и последствия
Если лечение проходит своевременно, то прогноз у заболевания положительный. В случаях запущения возможны неблагоприятные последствия:
- Неоартроз – изменение структуры сустава с уплощением бедренной головки и образованием нового сочленения.
- Коксартроз – дегенеративный процесс, развивающийся в возрасте от 25 до 50 лет и сопровождающийся ноющими ощущениями в тазобедренном сочленении, ограничением подвижности, атрофией мышц и проблемой с иннервацией и расстройством кровообращения в проблемной конечности.
Также могут возникнуть следующие осложнения:
- изменение осанки (сколиоз),
- плоскостопие,
- привычный вывих бедра из-за растяжения связок,
- асептический некроз с повреждением сосудов.
Профилактика
Предупредить недуг можно, если придерживаться правил:
- Соблюдение правильного питания и всех рекомендаций наблюдающего врача.
- Регулярные обследования.
- Отказ от плотного пеленания, предоставление большей свободы для движения рук и ног младенца.
- Ежедневное выполнение элементов лечебной гимнастики.
- Массаж.
- Диспансеризация по возрасту ребенка.
- Ограничение нагрузки на сустав.
- Прогулки на свежем воздухе.
- Своевременное пролечивание заболеваний и обращение к специалистам при обнаружении признаков недуга.
ДТС – проблема, которую не стоит игнорировать, так как от правильных действий родителей зависит, сможет ли их малыш полноценно двигаться и быть здоровым.
Все про суставы
Что такое энтезопатия суставов — методы лечения
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Зачастую наблюдается около разных суставов.
Длительное воспаление и появляющиеся изменения вызывают формирование очагов окостенения, снижение прочности сухожилий и даже их разрыв.
Это влияет на трудоспособность больных.
Классификация болезни
В зависимости от расположения энтезопатия бывает:
- пяточной кости;
- коленного сустава;
- ахиллова сухожилия;
- локтевой;
- тазобедренных суставов;
- плечевого сустава;
- стопы.
По механизмам возникновения разделяется на:
- первично дегенеративную;
- первично воспалительную.
- Тендинит длинной головки бицепса — воспаление двуглавой мышцы плеча в месте прохождения её в плечевой кости.
- Наружный эпикондилит — воспаление сухожилий мышц, прикрепляющихся к наружному надмыщелку кости плеча.
- Внутренний эпикондилит — воспаление сухожилий мышц, прикрепляющихся к внутреннему надмыщелку плечевой кости.
- Лучевой стилоидит — воспаление места крепления сухожилия предплечья к шиловидному отростку лучевой кости.
- Локтевой эпикондилит — тендовагинит локтевого разгибателя кисти. Встречается реже лучевого.
- Трохантерит — воспаление сухожилий в месте их прикрепления к большому вертелу бедренной кости.
- Энтезопатия седалищного бугра — воспаление сухожилий в месте крепления к седалищному бугру.
- Энтезопатия «гусиной лапки» колена — воспаление в месте крепления к большеберцовой кости сухожилий портняжной, изящной и полусухожильной мышц.
- Ахиллодиния — воспаление в месте прикрепления ахиллового сухожилия к пяточной кости.
- Пяточный фасциит — воспаление места прикрепления подошвенного апоневроза к пяточной кости.
При энтезопатии колена страдают целых три мышцы.
Причины расстройства
Появление патологии связано с:
- долгими усиленными нагрузками;
- микротравмами, полученными при выполнении стандартных движений;
- ревматическими нарушениями.
Отклонением часто страдают спортсмены-профессионалы, лица рабочих специальностей, танцоры.
Признаки и симптомы
Болезнь проявляется постепенно.
У больных возникают:
- ноющие боли в месте поражения;
- боли при напряжении мышц больных сухожилий;
- нарушение подвижности суставов;
- отечность поврежденных суставов наблюдается не всегда;
- подъем температуры над вовлеченной областью;
- боль при ощупывании сухожилий.
Лечебные процедуры
Обычно при лечении человеку необходимо освободить от нагрузки больную конечность.
Для нейтрализации воспаления принимают нестероидные противовоспалительные средства. Обязательно применение физиотерапии и местных средств – мази и крема. В место поражения зачастую вводятся кортикостероиды.
Помогает бороться с нарушением препарат амбене. Но лечение средством следует осуществлять только по назначению доктора и под строгим его наблюдением.
По окончании лечения человеку требуется беречь ноги.
Энтезопатия коленного сустава, тазобедренных суставов, плечевого сустава и некоторых других суставов лечится с помощью физиотерапии.
- Ударно-волновой способ благоприятствует ускорению обновления нарушенных тканей, снимает отек и увеличивает местный ток крови.
- Ультразвук. При воздействии волн разной частоты боль в суставе снижается, УЗ колебания поступают в больные ткани и сосуды, расслабляя их, а местное нагревание помогает восстановить кровоток и ткани около сустава.
- Лазеротерапия, магнитотерапия. Эти процедуры служат для уменьшения боли, восстановления тканей и повышения иммунитета.
- Электростимуляция. Снимает воспаление, нейтрализует боль за счет остановки проведения импульсов боли к нервам.
- Мануальная терапия уменьшает нагрузку на суставные ткани, высвобождает зажатые кровяные сосуды и нервы и нормализует подвижность сустава.
Хирургическое вмешательство
Запущенные формы требуют серьезного оперативного вмешательства. Его осуществляют при продолжительных болях, сильном ограничении подвижности сустава, при абсолютной утрате движения.
Артротомия необходима, если возникает фиброзная контрактура. В результате процедуры больной сможет вновь двигать суставом, потерянные функции нормализуются. Послеоперационное лечение продолжается 3 месяца, его основой является особая гимнастика.
Народная медицина
Лечение народными способами состоит в применении трав для компрессов, растирок. Прием отваров позволяет восстановить иммунитет и уменьшить воспаление.
- отвар из ромашки, подорожника, мяты и корня лопуха;
- настойка календулы;
- хрен столовый.
Прогноз и осложнения
К осложнениям относятся переход болезни в хроническое нарушение и появление, что с течением времени может повлиять на подвижность сустава.
Прогноз излечения позитивный. После операции возможно возвращение к привычной жизни.
Профилактика
Предупреждение нарушения направлено на избегание деятельности, которая вызывает возникновение отклонения:
- избегайте монотонных действий с упором на сустав;
- контроль веса;
- поддержание мышц поврежденной области.
Видео: Теннисный локоть или латеральный эпикондилит
Наиболее частой причиной болей в локте является эпикондилит. О причинах, симптомах и лечении болезни в ролике.
Нередко врачи говорят больному, что у него артралгия, симптомы и лечение которой несколько отличаются от других заболеваний костной системы. Этот болевой синдром может проявляться и у взрослых, и у детей. Специалисты различают артралгию коленного и тазобедренного суставов. Причины этой болезни, как и симптомы, имеют индивидуальный характер.
Причины болей в суставах
Дословно с греческого артралгия означает «боль в суставах». Врачи считают, что это не диагноз, это констатация факта: у человека периодически появляется болевой синдром, но при этом он не имеет ярко выраженных признаков и симптомов поражения. После такого вывода специалистов должны последовать клинические и другие виды исследований, чтобы конкретно определить диагноз. В классификации заболеваний этот синдром стоит искать в классе болезней костно-мышечной системы и соединительной ткани, код М25.5 по МКБ-10.
Есть много видов воспаления суставов, и нет единой причины их возникновения. Практически всегда присутствует генетический фон, то есть если кто-то из родных жаловался на боли в суставах, то вероятно, что наследники тоже будут страдать этой проблемой. Впрочем, одного фона недостаточно. Должен быть толчок, который резко ускоряет развитие болезни. Очень часто это может быть вирусное заболевание, или дорогу волчанке открывает солнечное излучение, иногда одним из самых серьезных факторов становится курение.
К причинам, которые влияют на появление артралгии, стоит отнести:
- хронические заболевания;
- деструкцию костной ткани;
- неправильное питание;
- вредные привычки;
- воздействие радиации;
- старые травмы;
- большую двигательную нагрузку;
- резкие изменения температуры.
Часто артралгия может быть предвестником артрита или артроза. Вместе с этим болевой синдром развивается из-за микротравм или травм соединительной ткани. Появление артралгии нередко свидетельствует о наличии опухолей или неврологических болезней. Если человек страдает избыточным весом или выматывает себя чрезмерными физическими нагрузками, то появление болевого синдрома в суставах не редкость.
Артралгия в качестве самостоятельного заболевания диагностируется только в том случае, если на протяжении длительного времени в организме нет явных изменений.
Особенности болевого синдрома при разных патологиях
По сути, болевые ощущения и есть главным симптом артралгии. Воспалительный процесс визуально проявляется только на поздней стадии. Тогда кожа вокруг сустава краснеет, опухает и становится теплой. В остальных случаях сустав может болеть, но воспаление не достигает какого-то порога, который можно заметить невооруженным глазом.
Точные симптомы, которые характеризуют артралгию, крайне сложно выделить. Начиная от характера боли (она может быть ноющей, тупой, острой, пульсирующей, слабой или сильной) до места локализации (может поражать один сустав или группу) — все, как правило, индивидуально.
Но несмотря на это врачи относят к артралгии несколько ключевых симптомов:
- болевой синдром;
- отек;
- повышение температуры кожи больного участка;
- стук.
Важно отметить, что артралгия может кочевать от одного сустава к другому. В некоторых случаях этот синдром встречается у ВИЧ-инфицированных людей.
Артралгия коленного сустава имеет такие последствия, как нарушение подвижности колена и его деформация, локальный приток крови и перегревание участка тела.
Артралгия тазобедренного сустава может встречаться не только среди взрослого населения, нередко врачи диагностируют этот синдром и у детей. Часто такие болезненные ощущения имеют метеозависимый характер. Когда ребенок двигается, то может возникать своеобразный хруст. Его можно ослабить, прибегая к местной терапии.
Основные препараты для купирования артралгии
Есть хронические воспалительные процессы в суставах, которые будут напоминать о себе на протяжении всей жизни, периодически сменяясь активными периодами и фазами ремиссии. Но есть и такие, которые могут длиться несколько дней или недель, когда человек не успевает даже прийти к доктору. Часто встречается воспаление, которое вызвано вирусной или бактериальной инфекцией.
Во всех случаях артралгию нельзя оставлять без лечения. Во-первых, некоторое воспаление может быть настолько агрессивным, что способно разъесть хрящ и кость. Тогда у людей через годы меняется форма суставов и они не могут нормально функционировать. Во-вторых, иногда боль в суставах может стать проявлением общего системного заболевания. К примеру, волчанки, васкулита или воспаления сосудов.
Многие бояться начинать лечение, опасаясь, что придется принимать стероиды. Однако медицина не стоит на месте, сейчас стероиды применяются относительно мало, так как есть арсенал современных препаратов. Стероиды назначают лишь в тех случаях, когда необходимо быстро подавить болезнь, снимая болевой синдром, так как остальные препараты не оказывают мгновенный эффект. При некоторых воспалительных процессах нужно принимать стероиды маленькими дозами на протяжении нескольких месяцев.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Местная терапия призвана ликвидировать боль, однако методика лечения должна иметь системный характер. В нее включены такие противовоспалительные препараты, как Диклофенак, Ибупрофен или Напроксен. Если у пациента есть противопоказания к этим медикаментам, тогда стоит использовать согревающие мази, к примеру, Финалгон, Фастум-гель и другие. Хорошо устраняет воспаление аппликация с димексидом.
Хирургическое вмешательство уместно в тех случаях, когда болевой синдром проявляется из-за неправильного срастания костей после травмы или дегенерации суставов.
| Видео (кликните для воспроизведения). |
|
Доктор С.М.Бубновcкий подтверждает силу препарата... Читать далее >>> |
Если лечение откладывать в долгий ящик или заниматься самолечением, то возможно развитие ригидности, контрактуры или анкилозов — функциональных нарушений суставов, которые имеют необратимый характер. Если болевой синдром сохраняется более 2-х суток, нужно срочно обращаться к врачу.
Источники
-
Оганесян, О. Восстановление формы и функции голеностопного сустава / О. Оганесян, С. Иванников, А. Коршунов. — М. : Бином. Лаборатория знаний, Медицина, 2011. — 120 c. -
Псориаз и псориатический артрит / В. А. Молочков и др. — М. : КМК, Авторская академия, 2013. — 332 c. -
Лукачер, Г. Я. Неврологические проявления остеохондроза позвоночника / Г. Я. Лукачер. — М. : Медицина, 1985. — 240 c. - Кучанская, Анна Артрит / Анна Кучанская. — М. : ИГ «Весь», 2003. — 194 c.