Содержание
- 1 Атлас анатомии человека Подтаранный сустав
- 2 Подтаранный сустав
- 3 Суставные поверхности подтаранного (таранно-пяточного) сустава
- 4 Связки подтаранного сустава
- 5 Хирургическая анатомия нижних конечностей (В. Кованов) — часть 57
- 6 Движения в подтаранном суставе
- 7 Топография голеностопного и подтаранного суставов
- 8 Голеностопный и подтаранный суставы
- 9 Подтаранный сустав.
- 10 Суставные поверхности подтаранного (таранно-пяточного) сустава
Атлас анатомии человека
Подтаранный сустав
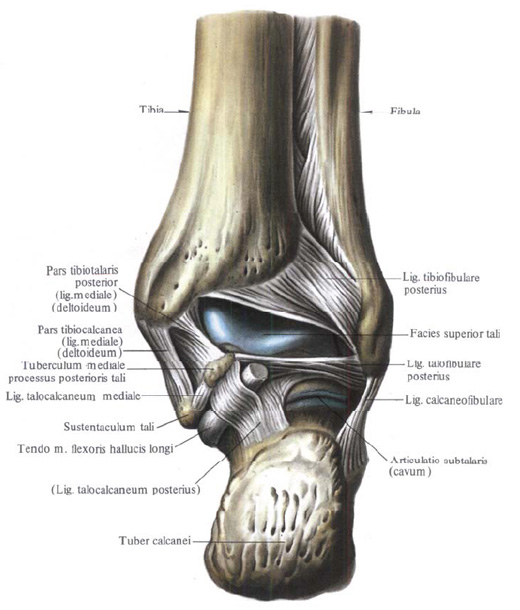
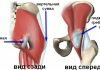
Подтаранный сустав, articulatio subtalaris, образован задней таранной суставной поверхностью пяточной кости, ficies articularis talaris posterior calcanei, и задней пяточной суставной поверхностью таранной кости, ficies articularis calcanea posterior tali.
Суставная капсула слабо натянута, на большом протяжении прикрепляется по краю суставных хрящей и лишь впереди, на таранной кости, и сзади, на пяточной, несколько отступает от края суставных поверхностей.
К связкам, укрепляющим этот сустав относятся:
1. Межкостная таранно-пяточная связка, lig. talocalcaneum interosseum laterale, распологается в пазухе предплюсны, прикрепляясь своими концами в бороздах таранной и пяточной костей.
2. Латеральная таранно-пяточная связка, lig. talocalcaneum laterale, натянутая между верхней поверхностью шейки таранной кости и верхнелатеральной поверхностью пяточной кости.
3. Медиальная таранно-пяточная связка, lig. talocalcaneum mediale, идет от заднего отростка таранной кости к поддерживающему отростку пяточной кости.
Подтаранный сустав
Подтаранный сустав, articulatio subtalaris (см. рис. 276, 277, 279, 280), образован задней таранной суставной поверхностью пяточной кости, facies articularis talaris posterior calcanei, и задней пяточной суставной поверхностью таранной кости, facies articularis calcanea posterior tali.
Суставная капсула слабо натянута, на большом протяжении прикрепляется по краю суставных хрящей и лишь впереди, на таранной кости, и сзади, на пяточной, несколько отступает от края суставных поверхностей.
К связкам, укрепляющим этот сустав, относятся:
- Межкостная таранно-пяточная связка, lig. talocalcaneum interosseum (см. рис. 277, 279), располагается в пазухе предплюсны, прикрепляясь своими концами в бороздах таранной и пяточной костей.
- Латеральная таранно-пяточная связка, lig. talocalcaneum laterale (см. рис. 277), натянута между верхней поверхностью шейки таранной кости и верхнелатеральной поверхностью пяточной кости.
- Медиальная таранно-пяточная связка, lig. talocalcaneum mediale (см. рис. 276), идет от заднего отростка таранной кости к поддерживающему отростку пяточной кости.
 Рис. 279. Связки и суставы стопы, правой. (Фронтальный распил через голеностопный сустав и суставы стопы.)
Рис. 279. Связки и суставы стопы, правой. (Фронтальный распил через голеностопный сустав и суставы стопы.)
Суставные поверхности подтаранного (таранно-пяточного) сустава
Нижняя поверхность таранной кости А (рис. 6, таранная кость отделена от пяточной и ротирована по отношению к оси хх’ , образуя шарнир) сочленяется с верхней поверхностью пяточной кости В .
Эти две кости контактируют суставными фасетками, образуя подтаранный сустав:
- Задняя поверхность таранной кости а находится в контакте с верхней широкой поверхностью а’ пяточной кости (это образование еще называют бугром Дэсто (Destot)). Эти поверхности объединены связками и капсулой, так что данный сустав представляет собой самостоятельное анатомическое образование.
- Небольшая площадка b на нижней поверхности шейки и головки таранной кости опирается на переднюю поверхность пяточной кости b’ , расположенную наклонно и поддерживаемую маленьким и большим отростками. Эти две поверхности таранной и пяточной костей являются анатомической частью большего сустава, который, кроме того, включает в себя заднюю поверхность ладьевидной кости d’ , образующую с головкой таранной кости d внутреннюю поверхность поперечного сустава предплюсны.
Прежде чем описывать функцию этих суставов, нужно дать представление о форме их сочленяющихся поверхностей. Это шаровидные сочленения.
Подобное сочетание в одном суставе двух разных по природе типов поверхностей (рис. 6, С) — шара и цилиндра, является примером особенности биомеханики сустава. Особенность заключается в том, что такой тип сустава может предоставить конгруэнтность своим суставным поверхностям только в одном-единственном положении — если стопа является опорой всему телу, т.е. стоя на ровной поверхности, когда давление распространяется по всей поверхности. При других положениях стопы существует обязательная механическая «игра», заключающаяся в несовпадении суставных поверхностей, что не имеет большого значения в механическом плане, поскольку не существует передачи обязанностей от сустава к суставу. Это пример так называемой неясной механики, в отличие от четкой и точной индустриальной механики.
«Нижняя конечность. Функциональная анатомия»
А.И. Капанджи
Связки подтаранного сустава
Таранная и пяточная кости соединены короткими, но мощными связками, поскольку они подвергаются большим нагрузкам при ходьбе, беге, прыжках.
Главной связкой является межкостная таранно-пяточная (рис. 19, вид спереди и снаружи), состоящая из двух фиброзных тяжей. Эти плотные тяжи четырехугольной формы лежат в пазухе предплюсны — так называется достаточно большое пространство между нижней наружной поверхностью шейки таранной кости и верхней поверхностью передней половины пяточной кости.
- Передний тяж 1 имеет прикрепление в вырезке пяточной кости, которая образует дно пазухи предплюсны, непосредственно над большим отростком. Его плотные, блестящие волокна идут наклонно кверху, кпереди и кнаружи и прикрепляются к вырезке таранной кости, образующей верхний свод пазухи, сразу позади хрящевой поверхности головки таранной кости.
- Задний тяж 2 лежит позади переднего и прикрепляется ко дну пазухи, непосредственно кпереди от пяточной кости. Его толстые волокна идут косо кверху, кзади и кнаружи, прикрепляясь к крыше пазухи, спереди от задней поверхности таранной кости.
Расположение этих двух тяжей межкостной связки можно было бы отчетливо увидеть, разъединив обе кости, если бы связки обладали растяжимостью (рис. 20, вид спереди и снаружи с преувеличенно неестественно растянутыми связками).
Таранная кость связана с пяточной еще двумя менее важными связками (рис. 19 и 20):
- Наружная таранно-пяточная связка3 берет начало от наружного бугра таранной кости, проходит наклонно книзу и кзади параллельно промежуточному тяжу наружной коллатеральной связки голеностопного сустава и заканчивается на наружной поверхности пяточной кости.
- Задняя таранно-пяточная связка4 представляет собой тонкий фиброзный тяж, идущий от задненаружного бугра таранной кости к верхней поверхности пяточной.
Межкостная связка играет существенную роль в поддержании стабильности подтаранного сустава в покое и при движении. Она занимает центральное положение, что показано на схеме (рис. 21, вид сверху на четыре кости предплюсны), где прозрачная блоковидная структура таранной кости лежит на пяточной кости. Из этой схемы ясно, что вес тела, передаваемый через голень на блоковидную поверхность таранной кости, передается на бугор пяточной кости и на переднюю суставную поверхность пяточной кости — передневнутренняя b’1 и передненаружная b’2 . Здесь также можно видеть, что межкостная таранно-пяточная связка (показана прозрачной, две зеленые линии) лежит точно на продолжении оси голени (крестик внутри круга), что объясняет, почему она работает как на скручивание, так и на удлинение.
«Нижняя конечность. Функциональная анатомия»
А.И. Капанджи
Хирургическая анатомия нижних конечностей (В. Кованов) — часть 57
Т А Б Л И Ц А 59. ГОЛЕНОСТОПНЫЙ СУСТАВ СЗАДИ.
Фасциальный футляр ахиллова сухожилия и само сухожилие рассечены и концы их разведены. М. flexor hallu-
cis longus частично смещена кнутри. Капсула и задние связки голеностопного сустава рассечены. Вскрыты
голеностопный и подтаранный суставы. Рассечен фасциальный футляр малоберцовых мышц, несколько сме-
Движения в подтаранном суставе
По отдельности поверхности, образующие подтаранный сустав, можно представить себе в виде геометрической формы: передняя поверхность пяточной кости напоминает сегмент цилиндра, а головка таранной кости — часть шара. Однако этот сустав следует рассматривать как шаровидный, так как с точки зрения геометрии невозможно, чтобы две сферические и две цилиндрические поверхности (внутри единого механического комплекса) скользили одновременно одна по другой, не утрачивая контакта. Этот сустав обладает определенной «игрой» благодаря своей структуре и составляет тем самым резкий контраст по отношению, например, к тазобедренному суставу, где сочленяющиеся поверхности геометрически конгруэнтны и позволяют лишь самую минимальную «игру».
При том, что компоненты подтаранного сустава обладают достаточной конгруэнтностью в промежуточном положении, т.е. когда необходима максимальная степень контакта между ними для перераспределения нагрузки, в крайних положениях они становятся отчетливо дисконгруэнтными, площадь контакта между ними уменьшается, но в эти моменты и передача нагрузки между суставами становится значительно меньше, а то и нулевой.
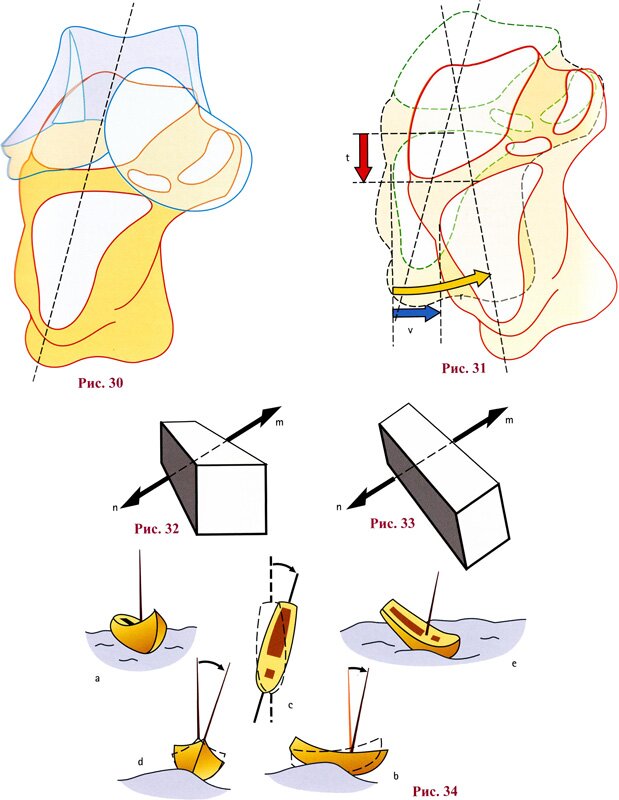
Из промежуточного положения (рис. 30, «прозрачные» пяточная и таранная кости, вид изнутри) движения пяточной кости по отношению к таранной (предполагается, что последняя фиксирована) происходят в пространстве одновременно в трех плоскостях.
При инверсии стопы передняя часть пяточной кости выполняет три простейших движения (рис. 31, исходное положение показано синим пунктиром):
- слегка перемещается в дистальном направлении t , при этом происходит небольшое разгибание стопы;
- движется кнутри v , т.е. имеет место приведение;
- поворачивается r , ложится на свою наружную поверхность, т.е. имеет место супинация.
То же самое можно продемонстрировать при эверсии, но наоборот.
Фарабеф (Farabeuf) дал превосходное описание этого комплексного движения пяточной кости: «Пяточная кость погружается, поворачивается и перекатывается под таранной костью». Это сравнение с кораблем здесь полностью оправданно (рис. 34). Из стабильного положения а , если находит волна:
- киль корабля погружается в волны b ,
- корабль поворачивается всем корпусом с ,
- перекатывается, наклоняясь с боку на бок d .
Эти простейшие движения по отношению к осям погружения, поворота и перекатывания автоматически объединяются в процессе плавания корабля по волнам е .
Можно показать геометрически, что движение, компоненты которого вокруг определенных осей хорошо известны, может быть сведено к единому движению, происходящему по отношению к одной оси, лежащей наклонно относительно трех названных осей. Для пяточной кости, которая на рис. 32 изображена в виде параллелепипеда, такая ось mn проходит косо сверху вниз, изнутри кнаружи и спереди назад. Ротация вокруг нее (рис. 33) приводит к только что описанным движениям. Эта ось, продемонстрированная Хенке (Henke), входит у верхневнутренней части шейки таранной кости, проходит через пазуху предплюсны и выходит у задненаружного бугра пяточной кости. Ось Хенке применима не только к подтаранному, но и к поперечному предплюсневому сочленению, тем самым она контролирует все движения заднего отдела предплюсны под голеностопным суставом.
«Нижняя конечность. Функциональная анатомия»
А.И. Капанджи
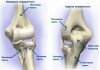
Коленный сустав является самым крупным, сложным и уязвимым в опорно-двигательной системе человека. Его функционирование обеспечивается совместной работой костных структур, внесуставных и внутрисуставных мягкотканных образований.
В формировании коленного сустава принимают участие три костных образования: мыщелки бедренной кости, мыщелки большеберцовой кости и надколенник.

Мыщелки бедренной кости представляют собой два закругленных возвышения, покрытые слоем хряща. На передней поверхности мыщелков располагается межмыщелковая борозда, по которой скользит надколенник. Кзади мыщелки разделены межмыщелковой вырезкой.
Мыщелки большеберцовой кости образуют плоскую поверхность, так называемое плато, которое сочленяется с мыщелками бедренной кости. Посередине мыщелки большеберцовой кости разделены межмыщелковым возвышением, к которому прикрепляются крестообразные связки и мениски. Поверхность мыщелков большеберцовой кости также выстлана хрящем.
На передней поверхности коленного сустава, между мыщелками бедренной кости располагается надколенник («коленная чашечка»). Это кость трёхгранной формы, находящееся в толще сухожилия, разгибающего голень. Это сухожилие образовано слиянием четырех мышц передней поверхности бедра – так называемой четырехглавой мышцы. Далее это сухожилие проходит по краям надколенника, образуя внутреннюю и наружную связки, удерживающие надколенник (надколеннико-бедренные связки). Их функция – удержание надколенника при движениях и предотвращение смещения надколенника кнаружи при сгибании колена.
Снизу от надколенника начинается связка надколенника, которая крепится к передней части большеберцовой кости (к бугристости большеберцовой кости). Изнутри надколенник покрыт толстым слоем хряща, который нужен для того, чтобы скользить по хрящу мыщелков бедренной кости. Надколенник повышает эффективность тяги мышц, работая как блок. Кроме того, надколенник действует как щит, закрывающий сустав от травм.
Основными внутрисуставными структурами являются внутренний и наружный мениски, а также передняя и задняя крестообразные связки.
Мениски – это хрящевые прослойки полулунной формы, располагающиеся между бедренной и большеберцовой костью. В коленном суставе всего два мениска – внутренний (медиальный) и наружный (латеральный). Каждый из них условно делится на три части: заднюю (задний рог), среднюю (тело) и переднюю (передний рог).
Наружный мениск меньше в диаметре, чем внутренний, но шире и толще последнего. Он прикрепляется к обеим крестообразным связкам, к внутреннему мыщелку бедренной кости посредством мениско-бедренных связок. Внутренний мениск прикреплен по наружному краю к капсуле коленного сустава и большеберцовой коллатеральной связке с помощью венечной связки. Он более тонкий и менее подвижный, поэтому повреждается чаще, чем наружный. Передние рога менисков соединены между собой поперечной связкой. При разгибании мениски смещаются кпереди, при сгибании – кзади. Кровоснабжение менисков осуществляется при помощи менисковой артерии. При этом сосудистая сеть имеется только в наружной части мениска.
Мениски участвуют в амортизации и равномерном распределении нагрузок на суставные поверхности, а также играют важную роль в стабилизации коленного сустава. Кроме того они помогают равномерно распределяться по суставу синовиальной жидкости, способствуя увлажнению и питанию хряща. Также мениски содержат нервные рецепторы, сигнализирующие нашему мозгу в каком положении находится коленный сустав.
Другими важными структурами, располагающимися в коленном суставе, являются передняя и задняя крестообразные связки.
Передняя крестообразная связка (ПКС) находится в самом центре коленного сустава. Она покрыта синовиальной оболочкой. Сверху ПКС прикрепляется к внутренней поверхности наружного мыщелка бедра, после чего идёт вниз и прикрепляется к углублению на большеберцовой кости. В её строении условно выделяют два пучка: передне-внутренний, натягивающийся при сгибании, и задне-наружный, несущий основную нагрузку при разгибании. Та ким образом в любом положении коленного сустава ПКС находится в натяжении. ПКС выпо лняет стабилизирующую функцию и удерживает голень от смещения кпереди и её ротацию.
Задняя крестообразная связка (ЗКС) более прочная и короткая, чем ПКС. Она начинается на наружной поверхности внутреннего мыщелка и прикрепляется к задним отделам большеберцовой кости, частично вплетая свои волокна в заднюю часть капсулы коленного сустава. Она также покрыта синовиальной оболочкой и имеет два пучка: передне-наружный и задне-внутренний. ЗКС ограничивает заднее смещение и переразгибание голени, а также ограничивает её ротацию.
К наиболее важным внесуставным мягкотканным образованиям относятся синовиальная оболочка, фиброзная капсула, боковые (коллатеральные) связки и мышечно-сухожильные комплексы, такие как: четырёхглавая мышца бедра (квадрицепс), икроножная мышца, двуглавая мышца бедра, полусухожильная, полумембранозная, нежная, портняжная, подколенная мышцы и подвздошно-большеберцовый тракт. Данные структуры являются динамическими стабилизаторами коленного сустава.
По краям суставных поверхностей коленного сустава прикрепляется капсула. Изнутри она покрыта синовиальной оболочкой. В коленном суставе она образует складки, наиболее значимыми из которых являются супрапателлярная, медиопателлярная, инфрапателлярная. Кроме складок, синовиальная оболочка образует завороты (синовиальные сумки), увеличивающие объем коленного сустава. Также она продуцирует синовиальную жидкость, выполняет роль смазки, облегчая скольжение суставных поверхностей, и является источником питательных веществ для внутрисуставных структур.
Медиальная (большеберцовая или внутренняя) коллатеральная связка является основным внутренним стабилизатором коленного сустава. Снизу она прикрепляется к большеберцовой кости. Сверху связка начинается от внутреннего мыщелка бедренной кости. Состоит она из двух порций: поверхностной и глубокой. Поверхностная часть содержит длинные волокна. Глубокая часть состоит из более коротких волокон, тесно связанных с внутренним мениском, и образующих мениско-бедренную и мениско-большеберцовую (венечную) связки. Внутренней коллатеральная связка удерживает голень от отклонения кнаружи и препятствует чрезмерному вращению голени кнаружи. При сгибании коленного сустава она смещается кзади (при этом более натянуты её передние волокна) и при разгибании – кпереди (более натянуты задние волокна).

Латеральная коллатеральная (наружная боковая или малоберцовая) связка удерживает голень от отклонения кнутри, а также ограничивает вращение голени кнутри. Снизу она в основном прикрепляется к головке малоберцовой кости. Сверху связка начинается от наружного мыщелка бедренной кости. В отличие от внутренней боковой связки наружная связка не связана с мениском, а между ними находится тонкая жировая подушка. Как мы уже отметили, основная роль этой связки — удерживание голени от отклонения кнутри.
Топография голеностопного и подтаранного суставов
| Видео (кликните для воспроизведения). |
 |
История лечения: Как Дмитрий Николаев избавился от боли в суставах |
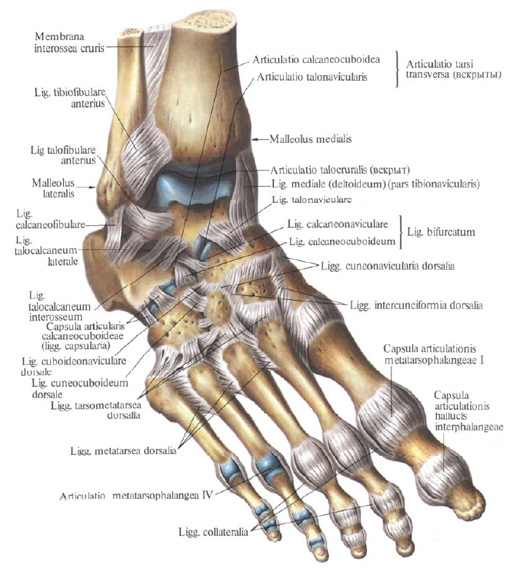
Голеностопный сустав образован верхней поверхностью таранной кости и нижней (суставной) поверхностью большеберцовой кости. С боков блоковидную часть таранной кости охватывают лодыжки большеберцовой и малоберцовой костей. Задние отделы таранной и пяточной костей образуют так называемый подтаранный сустав (articulatio subtalaris — PNA, articulatio talocalcanea BNA). Передние и средние фасетки таранной и пяточной костей, головка таранной кости и ладьевидная образуют тараннопяточноладьевидный сустав (articulatio talocalcaneonavicularis).
Таранноладьевидный сустав на участке sinus tarsi отграничен от тараннопяточного капсулой сустава и крепкой связкой — lig. Talocalcaneum interosseum. Последняя пронизана жировой клетчаткой и соединяет таранную кость с пяточной.
На поперечных разрезах таранной и пяточной костей можно выделить три отдела подтаранного сустава: передний, средний и задний.
При разрезе через sulcus calcanei и переднюю часть sustentaculum tali (fades articularis media) полость сустава видна снутри (между средними фасетками таранной и пяточной костей), а снаружи расположена lig. Talocalcaneum interosseum. Когда разрез проходит через задние фасетки talus и calcaneus и среднюю часть sustentacuhim tali, то на разрезе видны две полости подтаранного сустава, разделенные между собой узкой тараннопяточной связкой.
При разрезе через задний отдел задних фасеток таранной и пяточной костей и sustentaculum tali полость подтаранного сустава располагается снаружи, а снутри промежуток между костями заполнен фиброзной тканью.
Капсула голеностопного сустава спереди тонкая, не укреплена связками, прикрыта слоем клетчатки. Впереди капсулы проходят связанные с ней сухожилия разгибателей пальцев, между которыми остаются промежутки. Под сухожилием длинного разгибателя большого пальца в клетчатке проходит тыльная артерия стопы в сопровождении вен и глубокого малоберцового нерва.
«Хирургическая анатомия нижних конечностей», В.В. Кованов
Голеностопный и подтаранный суставы
Внешние ориентиры и проекции суставной щели
Верхушки лодыжек хорошо контурируют и пальпируются. Спереди большеберцовая кость пальпируется на уровне середины лодыжек в виде нерезко очерченного костного края. Он определяет щель голеностопного сустава. Пальпацию лучше производить при расслаблении разгибателя пальцев.
Tuber calcanei контурирует в виде выпуклости на задней поверхности пяточной кости. На 2 см выше него проецируется щель тараннопяточного сустава.
Processus lateralis tali определяется ощупыванием наружной поверхности таранной кости в виде выступа тотчас ниже и дистальнее верхушки латеральной лодыжки. Ниже выступа находится щель тараннопяточного сустава.
Головка таранной кости прощупывается на уровне нижнего края медиальной лодыжки между передней большеберцовой мышцей и длинным разгибателем большого пальца.
Суставную щель голеностопного сустава определяют в трех участках. Первый участок суставной щели определяется на уровне середины медиальной лодыжки над головкой таранной кости в промежутке между передней большеберцовой мышцей и длинным разгибателем большого пальца. Второй участок определяется на уровне середины высоты латеральной лодыжки, в промежутке между передним краем лодыжки и длинным разгибателем пальцев.
В этих промежутках хорошо прощупывается передний край большеберцовой кости. Третий участок суставной щели определяется хуже предыдущих. Он находится на уровне середины высоты медиальной лодыжки, в промежутке между сухожилием длинного разгибателя большого пальца и длинным разгибателем пальцев.
Боковые поверхности таранной кости прощупываются спереди от лодыжек. Все перечисленные образования лучше определяются при попеременном сгибании и разгибании стопы.
Щель голеностопного сустава спереди проецируется по линии, соединяющей верхушки обеих лодыжек; сзади она проецируется на 1 — 1,5 см выше пяточной кости, если стопа находится в среднем положении (между тыльным и подошвенным сгибанием). При подошвенном сгибании верхний край пяточной кости сзади совпадает с линией сустава. При тыльном сгибании расстояние между пяточной и большеберцовой костями увеличивается до 2 — 2,5 см.
«Хирургическая анатомия нижних конечностей», В.В. Кованов
Подтаранный сустав.
Подтаранный сустав, articulatio subtalaris, образован задней таранной суставной поверхностью пяточной кости, ficies articularis talaris posterior calcanei, и задней пяточной суставной поверхностью таранной кости, ficies articularis calcanea posterior tali.
Суставная капсула слабо натянута, на большом протяжении прикрепляется по краю суставных хрящей и лишь впереди, на таранной кости, и сзади, на пяточной, несколько отступает от края суставных поверхностей.
К связкам, укрепляющим этот сустав относятся:
1. Межкостная таранно-пяточная связка, lig. talocalcaneum interosseum laterale, распологается в пазухе предплюсны, прикрепляясь своими концами в бороздах таранной и пяточной костей.
2. Латеральная таранно-пяточная связка, lig. talocalcaneum laterale, натянутая между верхней поверхностью шейки таранной кости и верхнелатеральной поверхностью пяточной кости.
3. Медиальная таранно-пяточная связка, lig. talocalcaneum mediale, идет от заднего отростка таранной кости к поддерживающему отростку пяточной кости.
Суставные поверхности подтаранного (таранно-пяточного) сустава
Нижняя поверхность таранной кости А (рис. 6, таранная кость отделена от пяточной и ротирована по отношению к оси хх’ , образуя шарнир) сочленяется с верхней поверхностью пяточной кости В .
Эти две кости контактируют суставными фасетками, образуя подтаранный сустав
:
- Задняя поверхность таранной кости а находится в контакте с верхней широкой поверхностью а’ пяточной кости (это образование еще называют бугром Дэсто (Destot)). Эти поверхности объединены связками и капсулой, так что данный сустав представляет собой самостоятельное анатомическое образование.
- Небольшая площадка b на нижней поверхности шейки и головки таранной кости опирается на переднюю поверхность пяточной кости b’ , расположенную наклонно и поддерживаемую маленьким и большим отростками. Эти две поверхности таранной и пяточной костей являются анатомической частью большего сустава, который, кроме того, включает в себя заднюю поверхность ладьевидной кости d’ , образующую с головкой таранной кости d внутреннюю поверхность поперечного сустава предплюсны.
Прежде чем описывать функцию этих суставов, нужно дать представление о форме их сочленяющихся поверхностей. Это шаровидные сочленения
.
Суставная поверхность пяточной кости
b’+е является также частью значительно большей вогнутой сферической поверхности, которая, кроме того, включает в себя заднюю поверхность ладьевидной кости d’ и верхний край подошвенной пяточно-ладьевидной связки с’ . С помощью дельтовидной связки 5 и капсулы эти поверхности образуют сферическую полость, принимающую головку таранной кости. На головке (рис. 6, А) имеются соответствующие суставные фасетки: наибольшая из них d сочленяется с ладьевидной костью; между ней, d и фасеткой, сочленяющейся с пяточной костью b , имеется треугольный участок с , куда входит пяточно-ладьевидная связка с’ .
Подобное сочетание в одном суставе двух разных по природе типов поверхностей (рис. 6, С) — шара и цилиндра, является примером особенности биомеханики сустава. Особенность заключается в том, что такой тип сустава может предоставить конгруэнтность своим суставным поверхностям только в одном-единственном положении — если стопа является опорой всему телу, т.е. стоя на ровной поверхности, когда давление распространяется по всей поверхности. При других положениях стопы существует обязательная механическая «игра», заключающаяся в несовпадении суставных поверхностей, что не имеет большого значения в механическом плане, поскольку не существует передачи обязанностей от сустава к суставу. Это пример так называемой неясной механики, в отличие от четкой и точной индустриальной механики.
«Нижняя конечность. Функциональная анатомия»
А.И. Капанджи
ПОДТАРАННЫЙ СУСТАВ
Подтаранный сустав, articulatio subtalaris, образован задней таранной суставной поверхностью пяточной кости, ficies articularis talaris posterior calcanei, и задней пяточной суставной поверхностью таранной кости, ficies articularis calcanea posterior tali.
Суставная капсула слабо натянута, на большом протяжении прикрепляется по краю суставных хрящей и лишь впереди, на таранной кости, и сзади, на пяточной, несколько отступает от края суставных поверхностей.
К связкам, укрепляющим этот сустав относятся:
1. Межкостная таранно-пяточная связка, lig. talocalcaneum interosseum laterale, распологается в пазухе предплюсны, прикрепляясь своими концами в бороздах таранной и пяточной костей.
2. Латеральная таранно-пяточная связка, lig. talocalcaneum laterale, натянутая между верхней поверхностью шейки таранной кости и верхнелатеральной поверхностью пяточной кости.
3. Медиальная таранно-пяточная связка, lig. talocalcaneum mediale, идет от заднего отростка таранной кости к поддерживающему отростку пяточной кости.
Артродез — хирургическая операция, направленная на восстановление опорной способности конечности, поражённой тем или иным заболеванием или подверженной травме. Среди них принято выделять следующее:
- патологические вывихи;
- неправильно сросшиеся переломы;
- осложнения патологий, которые приводят к нарушениям работы конечностей и ярко выраженным болевым ощущениям (артроз, артрит, прочие).
Операция артродез предусматривает полное обездвиживание сустава путём сращивания костей, которые расположены рядом. Таким образом создаётся костный анкилоз искусственного происхождения, при котором сустав зафиксирован в наиболее удачном положении.
- Первичная консультация — 2 700
- Повторная консультация — 1 800
- Вывихи со смещением.
- Тяжелая стадия артроза со снижением подвижности сустава.
- Неправильное сращивание костей после перелома.
- Деформирующие артриты.
- Синдром вялого сустава.
- Воспалительные процессы в суставной капсуле.
- Косолапость.
- Хронические заболевания сердечно-сосудистой системы.
- Возраст до 12 лет или старше 60 лет.
- Аллергическая реакция на местную анестезию и общий наркоз.
- Варикозное расширение вен.
- Заболевания суставов в стадии обострения.
- Поражения суставной капсулы с большим скоплением гноя.
- Повышенное тромбообразование.
- Внесуставной – выполняется без повреждения сустава при туберкулезном поражении тканей. Закрепить сустав удается благодаря вживлению костного трансплантата, что постепенно приводит к трансформации хрящей в костную ткань.
- Внутрисуставной – проводится вскрытие сустава и хирургическое удаление травмированного хряща. При наличии показаний дополнительно выскабливается кость от хрящевой прослойки и удаляется синовиальная оболочка. После этого кости крепятся в оптимальной позиции при помощи штифтов, чтобы произошло сращивание. Внутрисуставная операция рекомендуется при выявлении деформирующих артритов и артрозов.
- Компрессионный – используется при внутрисуставной и внесуставной операции, но соединение костей проводится не суставом, а компрессионно-дистракционным аппаратом (это позволяет значительно ускорить заживление).
- Смещенный – выполняется с удалением хрящевой ткани и фиксацией костного трансплантата и металлической пластины (это позволяет плотно и ровно зафиксировать сустав). Также для этой цели специалисты могут выполнить сухожильно-мышечную пластику. Рекомендуется данный тип лечения при поражении тазобедренного сустава и при многочисленных травмах стопы.
- удаление поражённой части;
- фиксация между собой таранной и большеберцовой костей.
- переломы, сопровождающиеся сильными болевыми ощущениями;
- переломовывихи на фоне такой патологии, как артроз таранно-пяточного сочленения;
- целый ряд ортопедических заболеваний, начиная с косолапости и заканчивая деформациями стоп.
- устранить признаки деформации стопы;
- устранить болевые ощущения;
- восстановить работоспособность стопы.
- отсутствие болевой симптоматики;
- минимальное укорочение конечности, а то и полное её отсутствие;
- возможность ношения обычной обуви;
- хороший внешний вид голени после проведения операции.
- тяжёлый деформирующий артроз, сопровождающийся сильными болевыми ощущениями;
- неустойчивость колена на фоне паралича бедренных мышц.
- возраст до 12-ти и старше 60-ти лет;
- опасность появления и развития воспалительных процессов в области оперативного вмешательства;
- наличие свищей нетуберкулёзной природы.
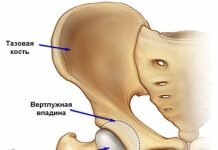
- Проникновение в тазобедренный сустав проводится через разрез U-образного или переднего подвздошно-бедренного типа.
- С помощью зажимов хирург раздвигает и крепит мягкую ткань, чтобы она не препятствовала операции.
- Выполняется вскрытие сустава и разрезается хрящевая головка бедра, после чего удаляются отмершие ткани и очищается кость.
- Далее в костной ткани делается углубление для крепления костного трансплантата и зарубка в вертлужной впадине.
- Трансплантат фиксируется в двух зонах – углублении и зарубке. Для прочного крепления используют штифты.
- После хирург проводит наложение швов и гипсовую повязку от солнечного сплетения до коленного сустава.
- Далее на другую ногу крепят гипсовую повязку циркулярного типа и проводят соединение распоркой, чтобы контролировать положение тазобедренного сустава.
- Проникновение в локтевой сустав проводится в месте сгиба при помощи разреза.
- Проводится снятие стружки с костей предплечья, после чего фиксируется костный трансплантат на очищенной поверхности.
- Прочное крепление трансплантата достигается за счет металлических пластин.
- После этого накладывается гипсовая повязка (восстановление занимает не менее 60 дней).
- Отторжение костного трансплантата.
- Анемия из-за больших потерь крови.
- Неровное сращивание суставов.
- Травмы нервных окончаний при хирургическом вмешательстве.
- Инфицирование, скопление гноя и интоксикация.
- Тромбообразование.
Записаться на прием
Проводится артродез при наличии следующих показаний:
Разновидности артродеза
Всего существует 4 разновидности артродеза:
Разновидность определяет лечащий врач с учетом локализации и тяжести воспалительного процесса.
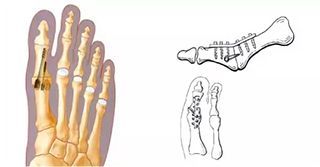
Артродез голеностопного сустава
Артродез голеностопного сустава в подавляющем большинстве случаев проводится в процессе лечения гнойных остеоартритов. Хирургическое вмешательство в данном случае предусматривает следующее:
Преимущество данного способа заключается в исключении болевого синдрома, который после операции постепенно сходит на «нет». Имеется, впрочем, и большой минус, который заключается в том, что участок, на котором проводилась операция, останется неподвижным из-за фиксации костей. Ещё один недостаток заключается в возможности повторного возникновения гнойного процесса, на этот раз — лишь без вовлечения в него сустава. Исключить возможность его появления можно тщательно соблюдая все правила асептики во время и после проведения операции.
Артродез подтаранного сустава
Показанием к проведению артродеза подтаранного сустава являются патологии и поражения, которые в итоге могут стать причиной инвалидизации. К ним относят:
Оперативное вмешательство в данном случае направлено на следующее:
Положительный эффект от операции заключается в следующем:
Артродез коленного сустава
Такая операция, как артродез коленного сустава, практикуется только в крайних ситуациях. Показания:
Реабилитационный период в данном случае зависит от индивидуальных особенностей организма и осуществляется в стационаре. Противопоказания к проведению включают в себя:
Проведение операции
Артродез тазобедренного сустава
Артродез локтевого сустава:
Послеоперационная реабилитация
Восстановление может занимать до 12 месяцев. Продолжительность реабилитации выше, если выполнялся артродез суставов нижних конечностей. Для передвижения пациент должен использовать костыли и избегать любых нагрузок на оперированную ногу. Ускорить восстановление можно при помощи физиотерапии, лечебной физкультуры, массажа и электрофореза. Выполнять лечебную физкультуру можно лишь после снятия гипса и проведения диагностики.
Срок реабилитации достигает 3-4 месяцев, если операция выполнялась на плюснефаланговом, голеностопном, коленном суставе. Восстановление может занять до 8-12 месяцев, если проводился артродез тазобедренных суставов.
Возможные последствия и осложнения
Избежать серьезных осложнений можно только при выборе опытного специалиста и при 100% соблюдении всех рекомендаций врача после операции. В редких случаях наблюдаются следующие осложнения:
При наличии болевого синдрома, кровотечения, судорог, повышенной температуры тела и онемения немедленно обратитесь к лечащему врачу для проведения диагностики и устранения осложнений.
Хирургическая анатомия подтаранного сустава
Сустав — … Википедия
сустав таранно-пяточный — (a. talocalcanea, BNA; a. talocalcanearis, JNA) см. Сустав подтаранный … Большой медицинский словарь
сустав подтаранный — (a. subtalaris, PNA; a. talocalcanea, BNA; a. talocalcanearis, JNA; син. С. таранно пяточный) вращательный С., образованный пяточными суставными поверхностями таранной кости и таранными суставными поверхностями пяточной кости; в С. п. возможны… … Большой медицинский словарь
сустав подтаранный — (art. subtalaris) синовиальное соединение задних суставных поверхностей таранной и пяточной костей … Словарь терминов и понятий по анатомии человека
Коленный сустав — Правый коленный сустав, сбоку … Википедия
Лучезапястный сустав — Лучезапястный сустав … Википедия
Височно-нижнечелюстной сустав — Височно нижнечелюстной сустав. Латера … Википедия
Плечевой сустав человека — Костно связочный аппарат левого плечевого сустава человека Плечевой сустав человека представляет собой шаровидный сустав между плечевой костью и лопаткой. Сустав покрыт эластичной капсулой, укреплён связками и окружающим его мышечным массивом … Википедия
Локтевой сустав — Локтевой сустав … Википедия
| Видео (кликните для воспроизведения). |
|
Доктор С.М.Бубновcкий подтверждает силу препарата... Читать далее >>> |
Пяточно-кубовидный сустав — помечен в центр … Википедия
Источники
-
Оганесян, О. Восстановление формы и функции голеностопного сустава / О. Оганесян, С. Иванников, А. Коршунов. — М. : Бином. Лаборатория знаний, Медицина, 2011. — 120 c. -
Татьяна, Абрамова und Сергей Абрамов Нейроиммунологическая характеристика больных ревматоидным артритом: моногр. / Татьяна Абрамова und Сергей Абрамов. — М. : Palmarium Academic Publishing, 2012. — 220 c. -
Носков, Сергей Михайлович Консервативное лечение остеоартроза / Носков Сергей Михайлович. — М. : ГЭОТАР-Медиа, 2014. — 215 c.

Образование: Первый Московский государственный медицинский университет им. И.М. Сеченова.
Место работы: Частная клиника.
Должность: Травматолог.
Стаж: 14 лет.