Содержание
- 1 Эндопротезирование тазобедренного сустава у молодых пациентов
- 2 Операция по замене тазобедренного сустава
- 3 Эндопротезирование суставов у пожилых пациентов в ECSTO
- 4 Замена тазобедренного сустава
- 5 Двигательный режим после эндопротезирования
- 6 Хирургия суставов в Германии
- 7 Ограничения по возрасту для замены суставов в Германии
Эндопротезирование тазобедренного сустава у молодых пациентов
Под нашим наблюдением находилось 51 больной моложе 30 лет, которым выполнено первичное эндопротезирование тазобедренного сустава. Показаниями к операции были: диспластический коксартроз, врожденный вывих головки бедренной кости, асептический некроз головки бедренной кости, последствия травм головки и шейки бедренной кости больных. Клиническо — функциональные результаты лечения больных молодого возраста с патологией тазобедренного сустава в сроки от 1 года до 5 лет, которым выполнено первичное эндопротезирование показали, что отличный и хороший результат в указанные выше сроки отмечен у 89,7% больных, удовлетворительный у 10,3% больных. Неудовлетворительных результатов в раннем послеоперационном периоде и в срок до 5 лет не отмечено.
Under our supervision was 51 patients 30 years by which it is executed primary endoprothesis hyp a joint are younger. Indications to operation were: displastic cocsarthrosis , a congenital dislocation of a head of a femur, aseptic некроз heads of a femur, a consequence of traumas of a head and nec a femur of patients. Clinikal — functional results of treatment of patients of young age with a pathology hyp a joint in terms from 1 year till 5 years by which it is executed primary endopronhesis have shown, the excellent and good result in the terms specified above is noted at 89,7 % of patients, satisfactory at 10,3 % of patients. Unsatisfactory results in the early postoperative period and till 5 years it is noted.
Keywords: hip a joint, endoprothesis, young patients.
В большинстве случаев тяжелые заболевания и травмы тазобедренного сустава – удел пациентов старших возрастных групп. Операции эндопротезирования чаще выполняются в пожилом возрасте (3,6). Однако в последнее время контингент больных, которым ставятся показания к замене тазобедренного сустава, значительно молодеет (1,10). Появляются публикации об эндопротезировании тазобедренного сустава у пациентов моложе 18 лет (2,8,9). Однако большинство авторов сдержанно относятся к эндопротезированию у молодых Общеизвестно, что «срок жизни эндопротеза» ограничен, а у молодого пациента, ведущего достаточно активный образ жизни, – в особенности. Таким образом, можно прогнозировать, что у больного, которому первичное эндопротезирование выполнено в 18 – 20 лет, к 40 – 50 годам возникнет ситуация, при которой очередное ревизионное вмешательство будет крайне проблемно, из – за невозможности фиксации вертлужного или бедренного компонентов (5, 7,11,12). В связи с этим проблема эндопротезирования тазобедренного сустава у молодых пациентов безусловно актуальна и неоднозначна в решении.
Цель исследования.
Изучить результаты эндопротезирования тазобедренного сустава у больных моложе 30 лет.
Материалы и методы.
Под нашим наблюдением находилось 51 больной моложе 30 лет, которым выполнено первичное эндопротезирование тазобедренного сустава. Мужчин — 26, женщин — 25. Пациентов от 18 до 20 лет – 4 (7,8% от всех оперированных молодого возраста); от 21 до 25 лет – 14, соответственно 27,5%, и от 26 до 30 лет – 33 пациента (64,7%).
Показаниями к операции были: диспластический коксартроз — 22 больных, в т.ч. пациентов после устранения врожденного вывиха головки бедренной кости – 9, асептический некроз головки бедренной кости – 17, последствия травм головки и шейки бедренной кости – 12 больных. Из 22 пациентов с диспластическим коксартрозом, развившимся в связи с различной врожденной патологией тазобедренного сустава, 16 – ти в возрасте от 3 лет до 21 года было выполнено от одной до трех операций на тазобедренном суставе или проксимальном отделе бедренной кости. Это были различные виды корригирующих остеотомий бедренной кости, костей таза, операции на вертлужной впадине. Целью этих операций было уменьшение дефицита покрытия головки бедренной кости и уменьшение нагрузки на тазобедренный сустав в целом. В группе больных с диспластическим коксартрозом дисплазия вертлужной впадины имела место у 17 пациентов (60,7%), дисплазия проксимального отдела бедренной кости у 5 больных (17,9%) и в 7 случаях (21,4%) – дисплазия носила комбинированный характер.
Из 9 больных с врожденными вывихами головки бедренной кости бедренной кости пятеро в раннем детском возрасте перенесли операцию – открытое устранение вывиха, а четверым пациентам вывих вправлялся консервативными методами. При обследовании перед эндопротезированием тазобедренного сустава у пациентов с врожденным вывихом головки установлено, что у 6 – ти пациентов этой группы (66,7%) дефицит покрытия головки составил от 40 до 60%, а у 2 – х отмечался полный вывих головки.
Двенадцати пострадавшим с последствиями травм тазобедренного сустава выполнено тотальное эндопротезирование в срок от 6 мес. до 4 лет после травмы. Восьмерым больным этой группы выполнялись различные виды остеосинтеза, однако последний был несостоятельным. У них диагностированы ложные суставы, асептические некрозы головки бедренной кости и посттравматический коксартроз различной степени выраженности. Четверо пациентов получили сочетанные и множественные повреждения (в основном тяжелую нейротравму) и не были оперированы сразу в связи с тяжелым общим состоянием.
Семнадцать пациентов с асептическим некрозом головки бедренной кости были мужчины в возрасте от 22 до 30 лет. У 9 больных этой группы отмечены признаки вторичного коксартроза 1- 3 ст. (по Kelgren, 1956) Характерно, что у 11 пациентов этой группы (64,7%) имели отягощенный анамнез. Так, семь больных на протяжении длительного периода употребляли различные наркотические препараты, четверо из них были больны гепатитом B, а один ВИЧ – инфицирован. Еще трое молодых людей с асептическим некрозом головки бедренной кости во время службы в армии имели контакты с компонентами ракетных топлив (в частности — гептилом). Таким образом, у большинства пациентов этой группы заболевание, по — видимому, было связано с хроническим токсическим воздействием различных вредных веществ или же развилось на фоне хронических инфекционных процессов.
В качестве имплантов для эндопротезирования использовались тотальные эндопротезы тазобедренного сустава бесцесментной и гибридной фиксации. Эндопротезы фирмы Zimmer (США) использованы в 36 случаях, что составило 70,6% от всех оперированных, фирмы De Pue (США) в 8 случаях (15,7%), Seraver (Франция) – у 4 оперированных (7,8%), и ЭСИ (Россия) имплантированы у 3 пациентов (5,9%). Бесцементная фиксация компонентов суставов использовалась при 37 операциях (72,5%), гибридная – у 14 пациентов (27,5%). При дефектах стенок вертлужной впадины и иных проблемах, связанных с установкой вертлужного компонента, использовалась костная аутопластика крыши вертлужной впадины (2 операции), цементная пластика с каркасом из спонгиозных шурупов (2 операции) и укрепляющие кольца Мюллера использованы при 3-х операциях.
Результаты и обсуждение.
Анализу были подвергнуты данные клинико-рентгенологического обследования 39 пациентов, оперированных в срок от 1 года до 5 лет. В анализируемую группу вошли 21 женщина и 18 мужчин. По поводу диспластического коксартроза оперировано 18 пациента, с асептическим некрозом головки бедренной кости было 13 человек, последствиями травм головки и шейки бедренной кости – 8. Бесцементная фиксация имплантов использована в 29 случаях, гибридная — у 10 пациентов. Клиническая оценка результатов лечения проводилась по оценочной шкале Харриса (табл. 1) для тазобедренного сустава (Harris W.H., 1969).
Табл. 1
Результаты лечения больных после первичного эндопротезирования тазобедренного сустава по Харрису (абс. числа/%)
Операция по замене тазобедренного сустава
Часто, единственным выходом для людей с костными патологиями, является замена тазобедренного сустава. Это широко применимая практика, которая позволяет пациентам восстановить двигательную активность и привычный образ жизни. Решение про необходимость эндопротезирования принимает врач, когда неинвазивные методы оказываются не эффективны. Существует ряд противопоказаний к операции.
Зачем делают замену ТБС?
Ежедневно, с самого первого шага, бедра человека несут огромную нагрузку. Тазобедренные суставы — самые большие в человеческом скелете.
Они принимают участие во всех двигательных функциях: ходьбе, беге, приседании и удерживании тела в вертикальном положении. Таким образом, именно ТБС наиболее подвержены износу, травмам и различным патологическим процессам. При раннем диагностировании болезни применяют консервативное лечение, но при серьезных повреждениях сустава эффективнее эндопротезирование. А также это отличное решение при переломе шейки бедра у пожилых людей. В преклонном возрасте замедляется процесс регенерации тканей, и переломы срастаются значительно медленней. Однако существует ряд других недугов, при которых широко применяется операция по замене ТБС.
Когда причиной выступают заболевания
Существуют такие показания к смене сустава:
- врожденные аномалии развития ТБС;
- сильный износ сустава;
- артроз в тяжелой форме;
- перелом шейки бедра;
- остеонекроз;
- наличие различных новообразований, которые требуют удаления;
- воспалительные процессы в суставе.
Вернуться к оглавлению
Виды операций
- частичное;
- замена поверхностей ТБС;
- тотальное протезирование.
Вернуться к оглавлению
Частичное протезирование
Такой вид оперативного вмешательства применяется в том случае, когда замены требует большой отдел ТБС. Например, если полностью удаляется головка кости бедра или его шейка. Отсеченный элемент заменяют протезом из специального биокерамического сплава или металла. Кроме того, для придания прочности замененным частям, в них внедряют штифты.
Замена поверхностей тазобедренного сустава
Эта операция на тазобедренном суставе самая минимальная. Ее целью является удаление хрящевого слоя из вертлужной впадины. После этого, в ней формируют специальное суставное ложе. На обточенную головку бедренной кости надевают металлический колпак. Результатом операции является идеальное скольжение частей сустава, что снимает болевой синдром и возвращает пациенту легкость при движении.
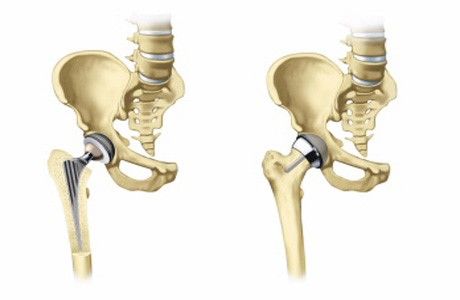
Тотальное протезирование
Это радикальное и самое эффективное эндопротезирование. При операции полностью удаляется хрящ, вместо него устанавливают ложе из синтетических материалов. Искусственный сустав состоит из двух частей: одна его часть устанавливается в кость бедра при помощи штифтов, а вторая выступает в роли суставной головки. Благодаря прочной фиксации вся конструкция очень устойчива.
Как нужно готовиться?
Операция по замене тазобедренного сустава требует определенной подготовки. Прежде всего пациенту следует сдать анализы и пройти инструментальные исследования, такие как:
- общие, клинические анализы мочи и крови;
- флюорография;
- УЗИ органов брюшной полости;
Кроме того, врач даст такие рекомендации по подготовке:
Как проходит операция?
Для замены сустава могут применять как общий, так и местный наркоз.
Время операции составляет 1—3 часа, в зависимости от сложности. Пациент во время процедуры лежит на боку или на спине. Хирург производит разрез и раздвигает мышечную ткань при помощи зажимов, после чего вскрывает суставную капсулу, удаляет головку бедренной кости и вычищает вертлужную впадину. Чашечка протеза крепится штифтами, после этого производится пробная установка второй части импланта. Если протез подходит — врач выделяет костно-мозговой канал, в который вставляется ножка протеза. После полной установки и подгонки искусственного сустава хирург слой за слоем накладывает швы, устанавливает подкожные и субфасциальные дренажи. В конце операции конечность фиксируют.
Реабилитационный период
Независимо от вида операции на тазобедренном суставе пациент находится в стационаре больницы 10—12 суток после эндопротезирования. Это помогает врачам контролировать состояние больного, оценить успех операции и снизить риски развития осложнений. Параллельно с ежедневными осмотрами и перевязочными процедурами, доктор назначает профилактический прием медикаментов, среди которых гепариносодержащие препараты (для предотвращения тромбоза) и антибиотики, чтобы не допустить инфицирование импланта. Находясь в больнице, пациенты проходят такие реабилитационные мероприятия, как:
- пассивные и активные упражнения под контролем методиста;
- дыхательная гимнастика, как профилактика послеоперационной пневмонии и легочной недостаточности;
- физиотерапия;
- иммобилизация в пластмассовой шине.
После операции на тазобедренном суставе восстановление длится до 6 месяцев. Чем старше пациент, тем дольше организм восстанавливает двигательную функцию. Важным аспектом является соблюдение ряда правил реабилитации после выписки из стационара. Отпуская пациента домой, врач дает ряд рекомендаций и противопоказаний:
- не скрещивать ноги, ночью класть под них валик или подушку;
- при обувании использовать ложечку;
- заниматься плаванием;
- использовать костыли;
- при сильном болевом синдроме обращаться к доктору;
- регулярно выполнять назначенную гимнастику.
Вернуться к оглавлению
Осложнения
Смена бедренного сустава не является сложным или редким хирургическим вмешательством, но может повлечь за собой ряд неприятных последствий. Зачастую осложнения возникают у пациентов с различными системными заболеваниями, у больных с ожирением и сильно выраженной деформацией сустава. Выделяют такие патологические последствия:
- Инфекция. Нагноение послеоперационных швов возможно при неправильных или нерегулярных перевязках. В результате рана инфицируется.
- Вывих бедра. Возникает в том случае, если после операции больной не придерживается правильного положения ног во время восстановительного периода.
- Тромбоэмболия. Развивается при низкой двигательной активности после операции. В венах возникает застой крови, ведущий к образованию тромбов.
- Разная длина нижних конечностей. При существенной деформации, проведя эндопротезирование, не всегда удается выровнять ноги.
- Паховые боли. Частое явление, которое вызывает остеохондроз. Выступает сопутствующим заболеванием после замены сустава.
- Износ и расшатывание эндопротеза. В этом случае проводится ревизионное оперативное вмешательство.
Вернуться к оглавлению
Кому операция противопоказана?
Прежде чем делать операцию врач внимательно ознакамливается с состоянием здоровья больного. Пациентами для проведения эндопротезирования зачастую являются люди преклонного возраста, имеющие «за плечами» ряд недугов, которые запрещают проведение операции. Тазобедренный сустав не меняют в таких случаях, как:
- сахарный диабет;
- плохая свертываемость крови;
- гипертонический криз;
- системные заболевания в острой стадии;
- лейкоз;
- костная онкология на последних стадиях;
- инфаркт и инсульт в недавнем прошлом;
- обострение артрита, остеомиелита и туберкулеза кости;
Пациенту необходимо помнить, что смена ТБС не является панацеей.
Для полного восстановления нормальной двигательной активности самому больному нужно будет приложить много усилий. Разрабатывать сустав рекомендуют на вторые сутки после операции, превозмогая боль. Человеку, ленивому от природы или не готовому прикладывать усилия, не стоит надеяться на волшебное исцеление.
Эндопротезирование суставов у пожилых пациентов в ECSTO
Хирурги-ортопеды Европейской клиники спортивной травматологии и ортопедии (ECSTO) успешно выполняют как плановое, так и экстренное эндопротезирование суставов пожилым пациентам. Буквально на днях наши специалисты провели такие операции двум женщинам — 85-ти и 80-ти лет.
Женщины поступили в клинику почти одновременно: у одной при падении в день обращения была сломана шейка бедра, у другой диагностирован запущенный артроз коленного сустава с выраженным болевым синдромом. По результатам обследования противопоказаний к хирургическому лечению выявлено не было, поэтому в обоих случаях врачи ECSTO приняли решение оперировать пациенток.
Во многих больницах хирурги отказываются оперировать пожилых пациентов из-за риска опасных для жизни осложнений, однако, если при разрушении сустава или переломе шейки бедра не сделать операцию, то человек навсегда потеряет способность ходить и может умереть от развивающихся в результате постельного режима или снижения двигательной активности патологий, например, пневмонии или тромбоэмболии. Кроме того, постоянная боль – это источник повышенного артериального давления, стрессовых язв, повышения уровня сахара крови.
В ECSTO пациентов солидного возраста тщательно обследуют и готовят к операции не только анестезиологи и хирурги, но и терапевты, кардиологи и невропатологи. Назначается комплекс мер, который снижает риски негативного воздействия на организм операции и анестезии. Как правило, уже через сутки прооперированных пациентов переводят в обычную палату, а через 7-8 дней они уходят домой на своих ногах.
Заменить можно любой сустав, но в более, чем 90% случаев в замене нуждаются тазобедренный и коленный, особенно, если речь идет о пожилых людях.
Обычно применяются эндопротезы с бесцементной фиксацией в кости, однако, если интраоперационно определяется выраженный остеопороз (размягчение костей), хирург делает выбор в пользу цементной фиксации, что, как и в первом случае, позволяет двавать полную нагрузку на ногу уже на следующий день после операции.
При выборе типа эндопротеза для замены коленного сустава важно ориентироваться на состояние связочного аппарата колена. В ситуации, когда имеется выраженный дисбаланс или застарелое повреждение связок коленного сустава, требуется применение стабилизированного эндопротеза. Конструкция такого сустава позволяет совершенно нормально пользоваться ногой даже при полном отсутствии связок. Фиксация коленного эндопротеза к кости всегда с помощью костного цемента, это позволяет начать реабилитацию и ходьбу с нагрузкой в те же сроки, что и после замены тазобедренного сустава.
Бытует мнение, что эндопротезирование – это операция, связанная с большой кровопотерей. Однако при правильных действиях хирурга, когда операция длится час-полтора, а разрезы тканей минимальны (7-10 см. для тазобедренного и 12-15 — для коленного), кровопотеря составляет около 200-400 миллилитров. В редких случаях, когда восполнение крови всё же требуется (тяжелые посттравматические артрозы, сложное ревизионное эндопротезирование, протезирование при онкологии), необходимые компоненты крови всегда есть в наличии в реанимационном блоке клиники.
— «Мы возвращаем радость движений», — так звучит девиз нашей клиники, поэтому, следуя ему, мы считаем, что право на активную жизнь имеет каждый человек вне зависимости от возраста. 70, 80, 90 лет – это ведь не предел, — заключает Андрей Карданов. — Люди должны ходить на своих ногах до последнего, и именно поэтому мы стремимся оперировать пожилых пациентов, даём им шанс продолжать нормально жить. Буквально на следующей неделе планируется замена коленного сустава у пациента 86 лет – он не только продолжает работать, но и водит автомобиль, занимается физкультурой в домашнем спортзале. Вовремя выполненная малотравматичная операция, адекватное послеоперационное ведение и реабилитация гарантируют нашим пациентам возможность двигаться без боли, продолжать обслуживать себя, не быть обузой для окружающих.
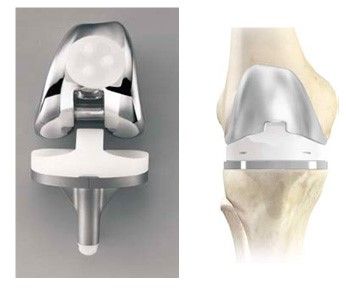
Замена тазобедренного сустава
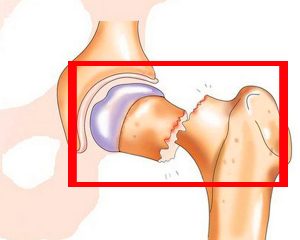
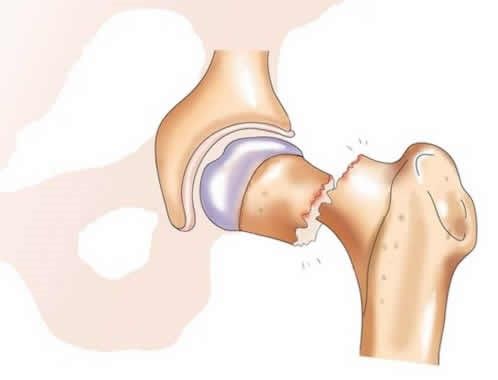
Наиболее распространёнными показаниями на замену тазобедренного сустава являются разнообразные формы артрита: остеоартрит, ревматоидные поражения суставов, травмы суставов. Данные патологии являются показаниями к проведению эндопротезирования сустава.
Показания к замене тазобедренного сустава
Имплантация сустава проводится в следующих случаях:
- Деформирующие артрозы III-IV степени;
- Врождённый вывих бедра;
- Системная красная волчанка:
- Болезнь Пертеса;
- Неоартроз;
- Болезнь Бехтерева;
- Переломы шейки бедра.
Также эндопротезирование может проводиться при наличии новообразований, туберкулёзном коксите и др.
Вышеперечисленные патологические состояния неизбежно приводят к болевому синдрому, ограничению подвижности при ходьбе или наклонах, затруднениями в подъёме конечности. При неэффективности консервативного лечения: противовоспалительных препаратов, бальнеологических процедур и др., которые проводятся на начальных стадиях заболеваний, предпочтение отдают оперативному лечению – замене тазобедренного сустава.
Оперативное вмешательство на ранних стадиях заболеваний – это возможность избежать многих осложнений, сократить объёмы проводимых процедур и стоимость лечения. Проведённое вовремя эндопротезирование позволяет восстановить функциональность сустава в максимально полном объёме, сократить реабилитационный период, что в запущенных случаях сделать намного сложнее.
Виды эндопротезов тазобедренного сустава
Выбор протеза осуществляется по индивидуальным показателям, основываясь на стадии болезни, особенностях организма пациента. Универсальных и «лучших» имплантатов не бывает, а его подбор проводится только после тщательного анализа и консультации врача-ортопеда.
Узлы трения эндопротезов изготавливаются из следующих материалов:
Ведущие производители протезов – «Corin», «Johnson&Johnson», «Zimmet» и др. стараются учитывать все особенности строения и функциональное назначение тазобедренного сустава, что позволяет добиться идентичной натуральной подвижности имплантированного сустава.
При проведении операций по замене тазобедренного сустава доктор Казанский применяет преимущественно имплантаты нового поколения от известной компании «Johnson&Johnson». Такие протезы рассчитаны на безупречную службу в течение тридцати лет и анатомически максимально соответствуют суставам человека. Это позволяет сократить срок реабилитации после имплантации и улучшить качество жизни пациентов.
Важным достижением в эндопротезировании стало создание протеза Mini Hip, имеющего короткую ножку. Установка протеза минимизирует риск повреждений тканей, что позволяет пациенту восстановиться в минимальные сроки, а ревизионные операции в данном случае проводятся крайне редко.
Успешность протезирования зависит в первую очередь от правильно подобранного имплантата. Его правильный выбор станет залогом безболезненного движения и службы в течение многих лет.
Подготовка к операции по замене тазобедренного сустава
В преддверии операции проводится комплекс диагностических процедур, в число которых входят:
- Рентгеноскопия тазобедренных суставов под разным углом;
- Исследования крови и мочи;
- ЭКГ;
- Рентгеноскопия лёгких.
| Видео (кликните для воспроизведения). |
 |
История лечения: Как Дмитрий Николаев избавился от боли в суставах |
В подготовке к операции принимают участие специалисты в ортопедической хирургии и анестезиолог. Пользуясь результатами диагностики, осуществляется выбор оптимального варианта проведения анестезии и определяется план операции.
За семь часов до проведения вмешательства необходимо прекратить приём пищи и жидкости. Это необходимое условие для качественного проведения анестезии.
При эндопротезировании применяется преимущественно регионарная анестезия с сопутствующим вводом снотворных препаратов. Для проведения анестезии используются тонкие иглы, применение которых не вызывает постоперационных побочных эффектов в виде болевых ощущений, головных болей, понижения давления.
Операция по замене тазобедренного сустава
При оперативном вмешательстве производится замена повреждённого сустава на протез. Продолжительность операции и объём мероприятий зависят от причины, вызвавшей патологические изменения, возраста и состояния пациента, сопутствующих заболеваний. Нормальная продолжительность оперативного вмешательства – от 1 до 2,5 часов.
При проведении операции по эндопротезированию доктор Казанский использует современную технику операционного доступа, предусматривающую раздвижение связок и мышц без их рассечения. Такой метод сокращает восстановительный период и позволяет пациенту вернуться к нормальной жизни через 4-6 недель.
Оперативные вмешательства, независимо от их вида и способа проведения, выполняются в стерильных условиях, с обязательным соблюдением мер по предупреждению развития инфекционных заболеваний. Это позволяет избежать многих постоперационных осложнений.
Определяющими факторами, позволяющими в большинстве случаев добиваться полного восстановления функциональности суставов, является квалификация врачей, а также применение современного оборудования, материалов и технологий.
Восстановительный период после операции
После окончания операции по замене тазобедренного сустава пациент переводится в палату интенсивной терапии или послеоперационное отделение, что зависит от его состояния, вида применявшейся анестезии и прочих факторов.
В течение всего периода нахождения в стационаре осуществляется постоянный контроль над показателями жизненно-важных функций пациента, проводится антибиотикотерапия.
В отдельных случаях может быть назначено переливание крови или приём препаратов, снижающих агрегацию тромбоцитов. В течение нескольких дней после проведения операции удаляют катетер из мочевого пузыря, установленный до протезирования и дренаж для оттока жидкости из раны.
При проведении операции наиболее часто применяют саморассасывающиеся нити, не нуждающиеся в удалении. Если были использованы обычные – их удаление производят спустя две недели после вмешательства.
При выписке из больницы пациенты способны передвигаться самостоятельно, с использованием трости для уменьшения нагрузки на сустав.
Двигательный режим после эндопротезирования
Ранний период реабилитации – после выписки из стационара.
Операция позади. Теперь многое зависит от Вас. Постарайтесь точно и аккуратно выполнять все рекомендации врачей – это очень важно для вашего скорейшего выздоровления.
После операции нога фиксируется в положении отведения в специальном «сапожке». Обе ноги бинтуются эластичными бинтами, что в сочетании с физическими упражнениями поможет предотвратить сосудистые нарушения. Как только Вы окончательно проснетесь после наркоза, начинайте выполнять простые дыхательные упражнения (углубленный вдох и удлиненный выдох) и движения пальцами стоп и в голеностопных суставах обеих ног (Вас научат, как это делать до операции). Повторяйте их многократно в течение дня.
Когда Вас переведут в палату (обычно это бывает на 2-й день), приступайте к более широкому комплексу упражнений, выполняя их один раз под руководством инструктора по лечебной физкультуре и 2-3 раза в день – самостоятельно.
- свободные движения здоровой ногой (сгибание в колене, подъем вверх, отведение в сторону)
- сгибание и разгибание в голеностопном суставе прооперированной ноги до появления чувства утомления в мышцах голени.
- напряжение мышц бедра оперированной ноги, как при попытке максимально разогнуть ее в коленном суставе. Длительность напряжения 1-3 сек.
Периодически в течение дня меняйте положение оперированной ноги в коленном суставе, подводя под него на 10-20 мин небольшой валик. Через 2-3 дня «сапожок» обычно снимают. Следите за тем, чтобы нога, по прежнему, большую часть времени находилась в положении некоторого отведения, а пальцы стопы были направлены строго вверх. Со 2-3 дня Вам, вероятно, разрешат присаживаться в кровати, помогая себе руками, а затем и сидеть на кровати со спущенными ногами. Сидеть нужно, отклонив туловище назад, опираясь на подложенную под спину подушку. Следите, чтобы при этом Ваш тазобедренный сустав был выше коленного.
Через несколько дней после операции вам разрешат вставать у кровати. Первый раз это делают обязательно с помощью врача или инструктора по лечебной физкультуре. Они объяснят Вам, как правильно ходить и пользоваться костылями, в какой степени можно нагружать оперированную ногу. Если Вы устойчиво стоите у кровати, на следующий день можно (с разрешения врача!) сделать несколько шагов, обязательно опираясь на костыли или ходилки. Помните, что оба костыля нужно выносить вперед одновременно, стоя на здоровой ноге. Затем ставят вперед оперированную ногу и, опираясь на костыли и частично – оперированную ногу, делают шаг неоперированной ногой. Стоя на ней, опять выносят костыли вперед.
Поворачиваясь в кровати на бок, а позднее и на живот (с 5-8 дня), обязательно пользуйтесь валиком (или подушкой), помещая его между бедрами. Это предотвратит нежелательное приведение ноги.
После 7 дня ногу обычно бинтуют эластичным бинтом только на дневное время: повязку накладывают утром перед подъемом, а на ночь – снимают.
Двигательный режим в течении 3-х месяцев после операции.
Период восстановления после тотального эндопротезирования тазобедренного сустава длится несколько месяцев. Его продолжительность зависит от возраста, общего состояния Вашего здоровья и степени двигательных нарушений до операции, которые обусловлены функциональными возможностями другого тазобедренного сустава, коленных суставов и позвоночника. Однако, в любом случае, даже если сразу после операции Вы получили желаемый результат, в течение нескольких месяцев после операции необходимо продолжать восстановительное лечение и строго придерживаться следующих рекомендаций.
Двигательный режим.
Постепенно увеличивайте продолжительность ходьбы с дополнительной опорой на костыли. При ходьбе старайтесь держать спину прямо, смотрите вперед, ставьте ногу прямо перед собой или немного отводя ее в сторону. Сгибайте коленный сустав, когда нога находится на весу, и разгибайте его, когда нога опирается на пол. Ходить вам лучше несколько раз в день, но одномоментно – не более 30 минут, постепенно увеличивая темп и дистанцию ходьбы. Не следует подниматься более чем на 1 пролет лестницы в первые 2 месяца после операции.
Отдыхать лучше лежа на спине 3-4 раза в день. Вы можете лежать на боку, но при этом продолжайте пользоваться валиком или подушкой между бедрами, как Вы это делали раньше в стационаре. Не спите на слишком мягкой или низкой кровати, желательно чтобы она была выше уровня коленей (когда Вы стоите).
Одеваться следует сидя на стуле. Пользуйтесь посторонней помощью, надевая носки, чулки и обувь, так как, если вы будете наклонять туловище вниз, это приведет к чрезмерному сгибанию в новом тазобедренном суставе. Не стойте на одной ноге, когда одеваете вторую, и не поворачивайте ногу, когда одеваете ботинок.
При сидении Ваши тазобедренные суставы должны быть выше коленных. Для этого необходимо сидеть на жестком стуле с подушкой под ягодицами.
Не сидите в низком кресле и не откидывайтесь назад, т.к. Вам придется нагнуться вперед, чтобы встать, а это неправильно. При сидении стопы должны стоять на полу, между ними должно быть расстояние 15-20 см. Не сидите «нога на ногу» и скрестив ноги, не следует сидеть не вставая более 40 минут.
Прочие виды двигательной активности.
Пользуйтесь посторонней помощью или специальными приспособлениями для доставания предметов с пола, лежащих на стуле, стоящем от Вас далеко. Не доставайте предметы, которые находятся сзади от вас или сбоку, за счет поворота туловища, при фиксированных ногах. Для того, чтобы взять эти предметы, сначала повернитесь в нужную сторону, встав к предмету лицом. Не поднимайте тяжелых предметов.
Вы можете принимать душ, однако соблюдайте меры предосторожности, чтобы не поскользнуться на мокром полу или в ванне, используйте дополнительную помощь при мытье ног ниже коленных суставов. Помните, что Ваш новый сустав не должен сгибаться более чем на 90-500 .Нежелательно в туалетной комнате садиться на низкое сиденье. Чтобы исправить это положение, можно подложить надувной круг или установить специальную приставку.
Вы можете готовить пищу, протирать пыль, мыть посуду. Но не пользуйтесь пылесосом, не убирайте постель, не используйте швабру при мытье полов, не выполняйте работ, которые требуют значительных физических усилий.
Специальная лечебная гимнастика.
Для улучшения функции Вашего нового сустава следует продолжить выполнение физических упражнений, которые Вы выучили в стационаре, постепенно усложняя их, и увеличивая число повторений каждого упражнения. Упражнения помогут Вам восстановить подвижность в суставе и подготовить мышцы к передвижению без дополнительных средств опоры.
Приводим перечень основных специальных упражнений.
Исходное положение лежа на спине:
- Попеременное сгибание ног в коленных суставах не отрывая стоп от пола (кровати).
- Попеременное отведение ног в сторону скользя по полу.
- Имитация езды на велосипеде.
- Положив подушку (валик) под колени поочередное разгибание ног в коленных суставах
- Согнуть ноги в коленях, попеременно выпрямлять ноги и вернуться в исходное положение.
- Попеременное подтягивание согнутых ног к животу с помощью рук.
Исходное положение лежа на боку (на неоперированной стороне) с подушкой(валиком) между бедрами:
- Поднимание прямой ноги вверх (отведение бедра)
- Движение выпрямленной ноги назад (разгибание бедра)
Исходное положение лежа на животе:
- Сгибание ног в коленных суставах
- Разгибание ног в коленных суставах при опоре на пальцы стоп с одновременным напряжением ягодичных мышц.
- Подъем прямой ноги назад
Исходное положение стоя на здоровой ноге с опорой руками на спинку стула:
- Подъем прямой ноги вперед
- То же в сторону
- То же назад
При выполнении упражнений Вы не должны чувствовать боли, повторяя эти движения в медленном темпе от 5 до 8 раз. Приведенные упражнения чередуйте с движениями рук и дыхательными упражнениями.
Отдалённый период после операции (более 3-х месяцев).
Прошло 3 месяца после операции. Вам нужно провести контрольное рентгенологическое обследование, после чего врач-ортопед решит вопрос о возможности расширения двигательного режима, а для некоторых профессий и возвращения к прежней работе. Однако чтобы в дальнейшем – в отдаленный период после операции – избежать возможных серьезных осложнений, Вам необходимо знать и придерживаться целого ряда рекомендаций.
Двигательный режим
При отсутствии неприятных ощущений в суставе, Вы уже можете не пользоваться костылями, а перейти на трость — ее нужно брать в руку на стороне, противоположной оперированной ноге. Важно, чтобы трость была правильно подобрана – в соответствии с Вашим ростом. Проверить это можно следующим образом – стоя возьмите трость в руку, если она Вам подходит, то в момент опоры локоть слегка согнут, а надплечье не поднимается вверх.
В среднем через 6-8 месяцев после операции Вы можете переходить к ходьбе с тростью даже без предварительной консультации с врачом. Помните, что новый сустав лучше не перегружать, например длительной ходьбой (прогулки, экскурсии, дальние поездки и т.п.). В последующем, если такая необходимость возникнет, разгружайте его с помощью трости.
В любом случае, если в суставе появляются неприятные ощущения, и Вы начинаете прихрамывать – берите трость в руку. Это избавит сустав от перегрузок, возникающих в связи с хромотой.
Не забывайте о том, что у Вас есть предел допустимых нагрузок. Не стоит поднимать и переносить тяжести весом более 20 кг., нельзя увеличивать массу тела больше Вашей возрастной нормы. Знайте, что при подъеме предмета массой 20 кг, на сустав будет действовать сила, равная 70 кг. Приложите максимум усилий (диета и т.д.) для снижения собственного веса, если он выше нормы.
Дополнительная физическая активность.
По своему усмотрению, если комплекс тех упражнений, что Вы делали после операции, стало слишком легко выполнять — можно его расширить и усложнить. По-прежнему большую часть упражнений нужно делать в положении лежа. Стоя, добавьте такие упражнения, как полуприседание — первое время, опираясь на спинку стула, затем – руки на поясе.
Через 3-4 месяца после операции начинайте тренировать перенос веса тела на оперированную ногу. Во время попыток стоять на оперированной ноге, сначала опирайтесь на обе руки, затем на одну и, наконец, без помощи рук. Выполняя упражнения стоя на прооперированной ноге продолжайте опираться на спинку стула, как Вы это делали раньше. В дальнейшем рекомендуется заниматься плаваньем, лыжами – имеются в виду прогулки на лыжах по ровной местности, а не водные или горные лыжи. Полезно ездить на велосипеде. Не увлекайтесь прыжками, бегом, гимнастикой, акробатикой и т.п.
Другие виды двигательной активности.
В повседневной жизни Вы, подчас будете сталкиваться с рядом ситуаций, в которых возможно появление неприятных ощущений в суставе или его перегрузка.
В связи с этим советуем всегда помнить что:
- нельзя резко поворачивать ногу внутрь и выполнять маховые движения
- не следует поворачиваться, стоя на оперированной ноге, вместо этого лучше сделать небольшой шаг в нужную сторону.
- нежелательно наклоняться вперед при выпрямленной оперированной ноге.
- нужно избегать резких движений (толчки и т.п.) оперированной ногой.
- не рекомендуется садиться за руль машины ранее, чем через 3-4 месяца после операции, а в более поздние сроки, управляя транспортом, каждые 1,5-2 часа нужно делать остановки и выходить из машины.
К труду Вы можете приступить не раньше, чем через 3 месяца после операции при условии, что работа не будет связана с длительным пребыванием на ногах.
Не следует подвергать Ваш искусственный сустав риску.
За дополнительной информацией советуем обращаться к ортопеду, или специалисту в области реабилитации, имеющему опыт лечения больных после эндопротезирования.
Хирургия суставов в Германии
+7(925) 50 254 50
Ограничения по возрасту для замены суставов в Германии
До какого возраста устанавливают эндопротезы крупных суставов в Германии
Еще несколько десятилетий назад операция эндопротезирования суставов была тяжелейшим испытанием, грозящим множеством осложнений, с которым не мог справиться организм пожилого человека. Однако с развитием этого направления медицины, появлением новых технологий, совершенствованием хирургической техники и самих искусственных суставов установка эндопротезов стала гораздо более безопасной. По мнению директора Центра ортопедии и ортопедической хирургии университетской клиники Шарите (Берлин) профессора Норберта Хааса, ничто не может помешать человеку установить искусственный сустав, даже если он отметил вековой юбилей. Только бы он не был лежачим больным в тяжелом состоянии.
То есть границы возрастных ограничений расширились беспредельно в сторону повышения. Сейчас целесообразнее обсуждать нижние границы эндопротезирования. Ведь при всем совершенстве современных эндопротезов средний срок их службы составляет 15-20 лет, значит перенесшие в молодости установку искусственного сустава обречены на ревизионную операцию. Учитывая, что продолжительность жизни непрерывно растет, может потребоваться несколько таких операций. А результат каждой последующей хуже предыдущей, и наступает момент, когда замена эндопротеза невозможна.
Что же касается людей пожилого возраста, то сейчас пациенты 65-75 лет составляют самую большую группу пациентов центров эндопротезирования суставов. Для многих долгожителей 80 и тем более 90 лет эндопротезирование сустава становится буквально средством спасения жизни. Например, одним из самых частых показаний для протезирования тазобедренного сустава у пожилых, кроме артроза с нарушением функций и болями, является перелом бедренной кости, особенно в области шейки. Лечение таких травм консервативным способом приводит к смерти от пролежней, гипостатической пневмонии, тромбозов и других осложнений от 26% до 80% больных (с возрастом число летальных исходов растет). Неэффективность остеосинтеза, неспособность к консолидации (сращению) костей увеличивается с возрастом от 22% у 60-летних до 74% у 80-летних. В таких случаях замена поврежденного сустава на эндопротез позволяет не только сохранить жизнь, но и продлить активное долголетие.
Естественно, люди солидного возраста должны иметь удовлетворительное общее состояние, чтобы благополучно перенести операцию и иметь низкий риск осложнений. Этому способствует комплексная предоперационная подготовка, в которой принимают участие не только анестезиологи и хирурги, но и неврологи, терапевты, кардиологи и другие профильные специалисты.
При необходимости пациенты получают лечение по поводу хронических заболеваний. Всем проводят медикаментозную профилактику осложнений. Перед операцией формируют навыки правильной ходьбы, ломая сложившиеся патологические стереотипы, обучают ходьбе со средствами опоры. Улучшают питание тканей, укрепляют мышцы конечности, которая после операции на некоторое время станет единственной опорной.
В ходе операции проводится непрерывный мониторинг жизненно важный функций, которые немедленно корректируются в случае их нарушения. На следующий день после операции пациенты выполняют дыхательную гимнастику, получают вибромассаж грудной клетки, пассивную гимнастику оперированной конечности с целью профилактики ранних осложнений. Больные с первых дней ходят с частичной опорой на больную ногу по 20-30 минут в день. К концу месяца возможна уже полная или наполовину ограниченная нагрузка на конечность в зависимости от типа фиксации.
Эндопротезирование крупных суставов у людей пожилого и преклонного возраста в Германии дает хорошие и отличные результаты в 92% случаев, а частота осложнений не превышает 2%. Этому способствуют:
· объективная оценка состояния внутренних органов;
· коррекция сопутствующих патологических состояний на всех этапах – во время предоперационной подготовки, в ходе операции и послеоперационной реабилитации;
· тщательное, подробное планирование операции с предполагаемыми альтернативами;
· использование прецизионной техники – манипуляций с минимальным травмированием тканей;
| Видео (кликните для воспроизведения). |
|
Доктор С.М.Бубновcкий подтверждает силу препарата... Читать далее >>> |
· возможно ранняя активизация пациента после операции.
Источники
-
Здоровье без аптеки. Гипертония, гастрит, артрит, диабет. — М. : Газетный мир, 2013. — 160 c. -
Каценеленбоген Лабораторная обработка материалов / Каценеленбоген, Э. Д. и. — М. : Искусство, 2009. — 207 c. -
Рябков, Вадим Апоптоз лимфоцитов при ревматоидном артрите / Вадим Рябков. — Москва: Мир, 2011. — 156 c. - Евдокименко П. В. Артроз тазобедренных суставов. Исцеляющая гимнастика; Оникс, Мир и Образование — Москва, 2013. — 903 c.