Содержание
- 1 Как проводится артроскопия коленного сустава
- 2 Чистка коленного сустава
- 3 Артроскопия коленного сустава — показания к проведению для диагностики и лечения, подготовка и осложнения
- 4 Что такое артроскопическая санация коленного сустава: отзывы о санационной артроскопии
- 5 О ревизионном эндопротезировании коленного сустава: показания, противопоказания, особенности проведения
- 6 Артроскопическая санация коленного сустава
Как проводится артроскопия коленного сустава
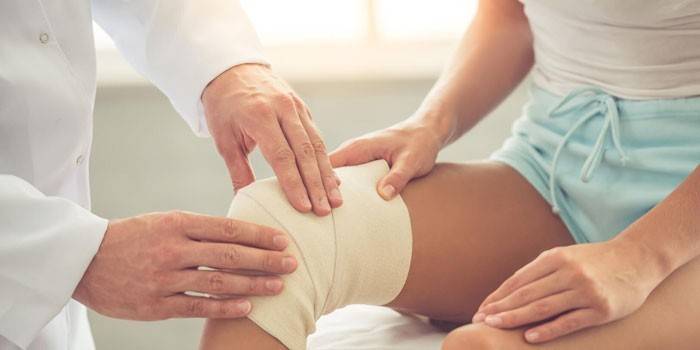
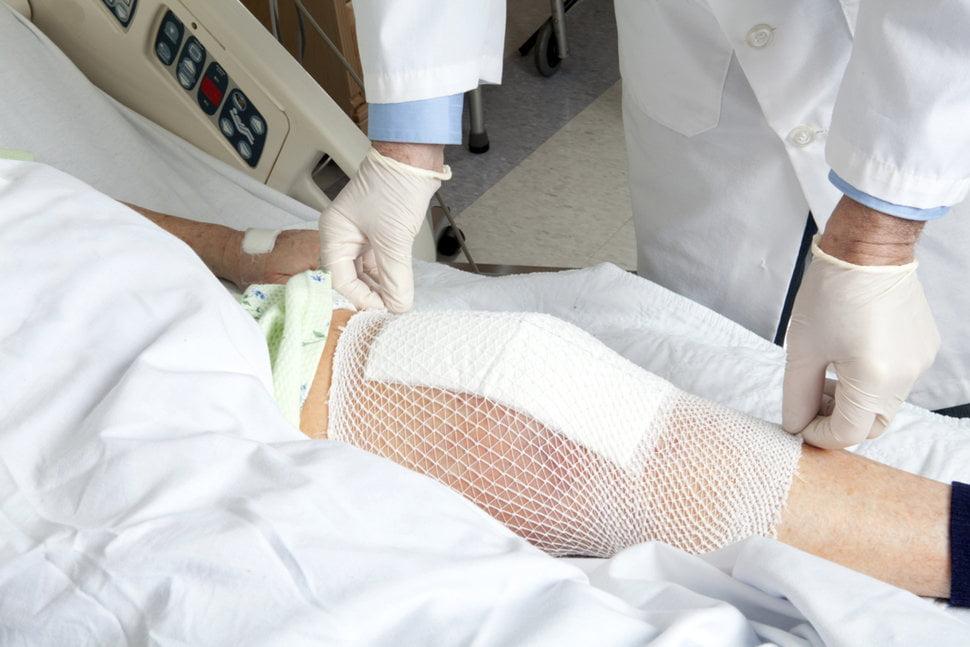
Травмы и болезни суставов – это частые проблемы всех тех, кто ведёт очень активный образ жизни, занимается спортом , а также испытывает серьёзную физическую нагрузку ежедневно. В большинстве случаев к врачам с такими недугами обращаются пациенты, у которых страдают коленные суставы. Именно они более подвержены травмированию из-за сложности своего строения. Чтобы определить состояние проблемы используют самые современные методы исследования. Нередко требуется хирургический диагностический способ, который носит название артроскопия коленного сустава. Помимо диагностики, такое вмешательство поможет вернуть работоспособность колену.
Особенности методики
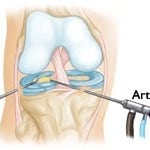
Артроскопия коленного сустава представляет собой исследование хирургического характера, в его ходе специалист в полость сустава вводит специальный инструмент – артроскоп. При помощи этого эндоскопического аппарата проводят диагностику и лечение колена.
Такое исследование появилось в хирургии ещё в 60-е годы. За это время оно получила самые хорошие отзывы от специалистов, т.к. является вполне простой процедурой осмотра проблемного сустава. К тому же сейчас все артроскопические процедуры проводятся в течение одного стационарного дня. После артроскопической санации коленного сустава пациент может в скором времени отправляться домой. Наблюдение и реабилитация после такого вмешательства происходит уже амбулаторно и дистанционно.
Самый важный плюс артроскопии заключается в том, что во время диагностического исследования врач сразу же может перейти к проведению артроскопической операции на коленном суставе, если в этом будет острая необходимость. Такое оперативное мероприятие тоже имеет свои «плюсы»:
- минимальное травмирование сустава;
- великолепный косметический эффект, т.к. нет никаких крупных разрезов;
- снижение болевых ощущений;
- быстрое восстановление после такой пластики;
- артропластика коленного сустава не требует наложения гипса.
Когда применяют метод
Подобное исследование проводится в случаях воспалительных, травматических, инфекционных повреждений коленного сустава. Артроскопия коленного сустава помогает выявить разрушения или потёртости хрящевой ткани суставной поверхности. А именно эти признаки могут свидетельствовать о наличии остеоартроза или же артрита не воспалительного характера.
Когда у пациента воспалительный артрит, который сопровождается постоянными болями и появлением серьёзных наростов на колене, при помощи артроскопии возможно удаление воспаленного участка. После процедуры наблюдаются улучшения в состоянии больного, боли проходят.
Артроскопия коленного сустава – это ещё и возможность провести биопсию для дальнейшего микроскопического исследования параметров синовиальной оболочки. После этого есть возможность у доктора понять, каковы причины инфекционного поражения данного сустава или же артрита.
Это особенно важно, если болезнь развивается продолжительное время, а причина его неясна.
Когда врач ставит диагноз «подагрический хронический артрит колена», то назначается хирургическая диагностическая артроскопия и санация. В этом случае проводится чистка поверхности сустава. После этого обязательно делается промывание специальным физраствором.
Артроскопией лечатся многие травматические болезни коленного сустава:
- вывих;
- повреждение хряща;
- разрыв суставных связок.
Подготовка к артроскопическому вмешательству
Особых каких-то предварительных мероприятий перед артроскопией не потребуется. Необходимо только:
- за 2 недели до процедуры прекратить приём каких-либо медицинских препаратов сильного действия. Однако если пациенту такие лекарства необходимы для нормального функционирования организма, то стоит обязательно проконсультироваться с лечащим доктором;
- буквально за полдня (12 часов) до вмешательства нужно отказаться от пищи, выдержать голодовку.
В зависимости от сложности артроскопического вмешательства, врач-анестезиолог подбирает вариант наркоза. Он может быть 4х основных видов:
- Местный. Такое обезболивание используется очень редко. Дело в том, что действует оно крайне непродолжительное время. Если при артроскопии и применяют местный наркоз, то исключительно в случае проведения диагностической операции;
- Спинномозговой. Подобная анестезия применяется чаще всего. После неё хирург, проводящий операцию может поддерживать связь с оперируемым. При необходимости всегда есть возможность добавить анестезию, чтобы продлить срок её действия. Происходит это при помощи катетера;
- Проводниковый. В этом случае обезболивание наступает после того, как был введён 1%-ый раствор такого препарата, как Лидокаин. Он способен «заблокировать» некоторые нервы.
- Общий. Это самый серьёзный вариант наркоза. После него проводятся именно лечебные процедуры, а не диагностическое исследование. Назначают такой вариант только при сложных и тяжёлых оперативных вмешательствах.
Как проходит
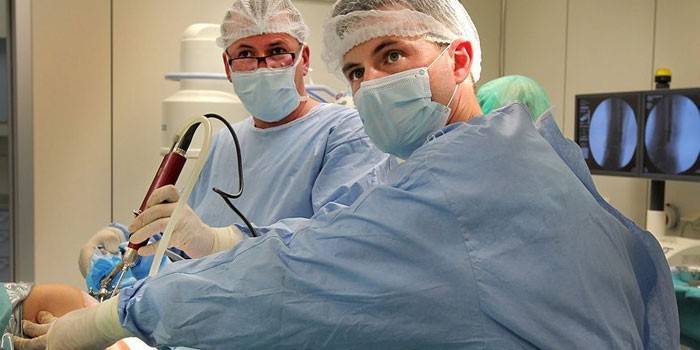
Больной приходит в клинику только непосредственно в день назначенной хирургической операции. В общей сложности продолжительность ей занимает порядка 1 часа, при более тяжёлых случаях лечения – 1,5 – 2 часа. Проведение артроскопии проходит в несколько основных этапов:
- Сначала на бедро накладывается специальный жгут. После этого в полость сустава значительно уменьшается поступление крови.
- Только после наложения тугого жгута, осуществляется наркоз.
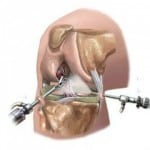
- Для проведения операции делают ровно 3 маленьких надреза. Каждый из них имеет длину в 5-7 мм. Сквозь эти отверстия в сустав вводятся специальные инструменты. Среди них – специальная видеокамера, а также источник света. Дополнительно в колено через отверстие вводится пустая, полая трубка. Сквозь неё пропускается совершенно стерильная жидкость. Она необходима для того, чтобы промывать и наполнять сустав. Такие манипуляции позволяют значительно увеличить объём полости. Соответственно, осмотр можно провести гораздо лучше. Главный инструмент хирурга, проводящего процедуру – это артроскоп. С его помощью и производятся все лечебные операции.
- Заключительный этап операции – это извлечение инструментов. После – откачивается вся стерильная жидкость. При необходимости вводится лекарство (либо антибиотики, либо противовоспалительные медикаменты). Далее на разрезы происходит наложение стерильных бинтов, а сверху на колено – давящая повязка.
Осложнения
После операции могут быть некоторые последствия. Большинство из них вызваны анестезией. Среди них:
- Последствия, связанные с невралгическими проблемами;
- Сосудистые недуги;
- Растяжение боковых связок.
Последствия после самой артроскопии – это:
- Воспаление в месте, где находится рубец после оперативного вмешательства;
- Тромбоэмболия;
- Гемартроз;
- Артрит.
Многочисленные отзывы о процедуре утверждают, что подобные осложнения случаются нечасто. Это лишь исключения из правил. Если операция проведена специалистами по всем правилам, то риск развития последствий минимален.
Послеоперационные мероприятия
После любого хирургического вмешательства, в том числе артроскопии колена, необходима реабилитация. Для начала на повязку сверху накладывают эластичный бинт. Это позволяет снять болевые ощущения и сделать минимальным отёк. Для этого же прикладывают пакет со льдом.
Сразу же после артроскопии пациента выписывают из больницы. В тяжёлых случаях требуется восстановление в пределах стационара на 2-3 суток. И лишь в случае, когда пациент самостоятельно будет иметь возможность ходить в санитарную зону, пить воду и передвигаться, его отпускают домой.
Реабилитационные мероприятия
Сразу же после артроскопии коленного сустава проводят следующие реабилитационные процедуры:
- Приём препаратов, которые способствуют обезболиванию;
- Перевязки. Обычно это восстановление нужно проводить в течение 9ти суток;
- Массаж;
- Стимулирование мышц при помощи электричества;
- Лимфодренажная процедура. Это специальный вид массажа. С его помощью происходит восстановление оттока лимфы естественным образом. Таким образом происходит реабилитация организма в целом.
Все назначения делаются исключительно врачом. После первого этапа реабилитации, восстановление нормальной жизнедеятельности зависит от правильных физических нагрузок. Требуется назначение ЛФК.
Все специальные упражнения можно делать в домашних условиях. Следует заниматься по часу в день, разделяя нагрузку на 2 раза. Нагрузку должен обязательно определить врач. Причем восстановление при помощи ЛФК должно длиться не меньше нескольких недель:
- На первом этапе восстанавливается амплитуда движений в колене. Тренируются такие навыки, как сгибание и разгибание, подъем конечности;
- На втором этапе происходит укрепление мышц конечности. В этот комплекс входят такие упражнения, как ходьба по ступенькам, приседания, велотренажёр;
- Заключительный этап – возврат к полноценной жизни. Для этого делают все упражнения укрепляющего и восстановительного характера.
Артроскопия – достаточно эффективная процедура, которая существует уже несколько десятилетий в медицине. Именно с её помощью можно восстановить своё здоровье и нормальное функционирование коленного сустава. А это позволяет пациентам с подобными проблемами вернуться к нормальной и активной жизни.
Чистка коленного сустава
| Конференции | Подсказки | Вход/Регистрация | Поиск |

|
| У нас проблема! |
Произошла следующая ошибка:
There was a problem looking up the Post in our database. Please try again.
Наиболее частые причины:
- Если вы не можете отправить письмо, то возможно, что вы забыли сделать login.
- Возможно, ваш броузер не поддерживает cookie.
Артроскопия коленного сустава — показания к проведению для диагностики и лечения, подготовка и осложнения
При обширных патологиях коленного сустава рекомендовано проведение операции. Артроскопия – это не только хирургическое вмешательство, но и диагностическое мероприятие, направленное на определение реального состояния суставных структур, содержимого полости сустава. Процедура проводится по рекомендации врача, требует продолжительного реабилитационного периода. Артроскопия колена сопровождается предварительной госпитализацией, зато обеспечивает устойчивый терапевтический эффект, как операция, и высокую информативность метода в качестве диагностики.
Что такое артроскопия коленного сустава
В медицине это прогрессивный метод диагностики и оперативного лечения, при реализации которого в суставную полость через небольшой прокол хирург или артроскопист вводит специальный прибор под названием артроскоп для визуализации сустава изнутри. Аппарат состоит из тонкой иглы, оснащенной оптоволоконной камерой и источником света, чтобы максимально точно отразить состояние сустава, выявить патологические изменения хряща или травму мениска, крестообразных связок, обнаружить гематомы и ценить площадь воспалительного процесса. Изображение выводится на экран.
Показания к проведению операции
Артроскопия мениска необходима для обеспечения устойчивого лечебного эффекта или в целях выявления прогрессирующего очага патологии. С помощью стационарной процедуры можно не только ускорить процесс выздоровления пациента, но и грамотно подобрать консервативную терапию, схему реабилитационного периода. Когда вводится артроскоп, показания имеют следующую классификацию:
- Диагностические показания. Артроскопия назначается специалистом с целью своевременного обнаружения травмы, деформирующего остеоартроза, перелома, вывихов. Дополнительно предстоит выполнить биопсию тканей для гистологического исследования, провести санацию внутрисуставной сумки.
- Лечебные показания. Операция проводится для устранения фрагментов кости при переломах, санации, вывихе надколенника, удаления невосстанавливаемых частей хрящей и менисков при травмах. В ходе хирургического вмешательства производится удаление поврежденных тканей, сшивание связок, резекция или трансплантация мениска.
- Санационная артроскопия. Назначается специалистом для расширения обзора при проведении диагностики и лечебных манипуляций, чистки визуализированных очагов патологии, обеспечения периода ремиссии.
Преимущества и недостатки метода
При внутрисуставных повреждения колена врачи рекомендуют пройти артроскопию, чтобы визуально оценить размеры очагов патологии, спрогнозировать клинический исход. Данная методика отличается своей высокой информативностью, другие преимущества ее применения на практике отмечены ниже:
- малоинвазивность, непродолжительный период реабилитации;
- минимальный риск присоединения вторичной инфекции;
- дренаж жидкости во время проведения хирургического вмешательства;
- незаметные косметические швы;
- отсутствие кровотечений, массовой кровопотери;
- непродолжительный период пребывания в стационаре (не более 2 – 3 суток);
- отсутствие необходимости в обездвиживании конечности.
Медицинские недостатки артроскопии сустава коленного полностью отсутствуют, исключением является ощутимая стоимость диагностического метода, которая на порядок выше, чем цена МРТ. Не все пациенты могут оплатить такую диагностику. Врачи в большинстве своем в борьбе с артритом или при артрозе сустава врач назначает реализацию данного диагностического метода, остаются довольны полученными результатами.
Подготовка
Прежде чем реализовать этот диагностический метод или провести в стационаре операцию, лечащий врач рекомендует пройти комплексную диагностику, чтобы исключить потенциальные осложнения со здоровьем клинического больного. Помимо сбора данных анамнеза, индивидуального посещения консультаций узкопрофильных специалистов (ортопеда, хирурга, анестезиолога, артроскописта) и изучения жалоб пациента врачи настоятельно рекомендуют пройти:
- допплер и ЭКГ миокарда;
- флюорографию;
- коагулограмму;
- УЗИ вен конечностей;
- рентгеновский снимок при упоре на конечность;
- общий и биохимический анализы крови;
- общий анализ мочи.
Методика проведения
Вечером накануне выполнения артроскопии сустава требуется освободить кишечник – провести очистительную клизму, выпить легкое снотворное, за 12 часов до диагностического мероприятия или хирургического вмешательства ничего не пить. Поскольку операция выполняется под наркозом, до вскрытия сустава требуется дать добровольное согласие не только на проведение оперативных мероприятий, но и на введение анестезии.
Сама процедура может длиться от 1 до 3 часов в зависимости от тяжести клинической картины, в обязательном порядке предусматривает следующую последовательность врачебных мероприятий:
На места артроскопических проколов специалистом накладываются небольшие косметические швы. Использование антибиотиков и противовоспалительных средств в ходе операции уместно сугубо в индивидуальном порядке, важно учитывать медицинские противопоказания и лекарственное взаимодействие.
Анестезия при артроскопии коленного сустава
Поскольку артроскопия предусматривает малоинвазивное вскрытие коленного сустава, врач-анестезиолог заранее подбирает эффективное обезболивающее, а для этого проводит ряд диагностических мероприятий. Кроме того, при выборе анестезии важно учитывать продолжительность операции. Вот что необходимо знать об обезболивании перед проведением процедуры:
- Местная анестезия. Больше используется при проведении диагностического метода для определения патологии, при этом действует непродолжительный период времени, обеспечивает посредственный эффект.
- Проводниковая анестезия. Предусматривает внутрисуставное введение Лидокаина, обезболивающее действие которого поддерживается на протяжении 1 – 2 часов, не более.
- Эпидуральная анестезия. Самый распространенный метод современного обезболивания с минимумом противопоказаний, который позволяет пациенту оставаться в сознании, контролировать процесс операции.
- Общий наркоз. Такой «морально устаревший» метод обезболивания задействуют крайне редко, поскольку он имеет массу медицинских противопоказаний, вредит здоровью.
Реабилитация
После выхода пациента из состояния «под наркозом», начинается непродолжительный период восстановления. При проведении такого рода малоинвазивных процедур реабилитация длится от 2 до 7 дней в зависимости от успешности операции, потенциальных осложнений, индивидуальных особенностей организма. Чтобы сократить этот период и в скором времени ощутить полное выздоровление, врачи после операции дают ценные рекомендации пациентам на тему продуктивного восстановления пораженной структуры:
- Первые дни после артроскопии требуется избавиться от чрезмерных физических нагрузок, придерживаться постельного режима, расслаблять мышцы во избежание разрывов очагов патологии.
- В местах повышенной отечности в результате повреждения хрящей требуется прикладывать холодные компрессы, выполнять лимфодренажный массаж, тем самым «тревожить» застоявшуюся суставную жидкость.
- Рекомендуется регулярно менять стерильные повязки (1 раз за 3 суток), во избежание формирования тромбов в обязательном порядке задействовать компрессионное белье из трикотажа.
- При повреждениях мениска после хирургических манипуляций прооперированная нога должна располагаться на возвышенности, требуется привлечение фиксирующего бандажа.
- Чтобы вернуть подвижность сустава, необходимо пройти полный курс физиотерапевтических процедур, придерживаться всех рекомендаций относительно быстрой реабилитации.
Если была проведена артроскопия на колене, важной составляющей интенсивной терапии являются медикаментозные методы и физиотерапевтическое лечение. В последнем случае речь идет об электрофорезе, курсе массажа, ЛФК, УВЧ-терапии, физиотерапии, которую требуется проходить полным курсом из 10 – 12 процедур. Отзывы пациентов о такой реабилитации носят исключительно положительное содержание, поскольку восстановление структуры коленного сустава проходит в ускоренном темпе.
Осложнения после артроскопии коленного сустава
Нарушенная функция коленного сустава восстанавливается не сразу, а при отсутствии плановой реабилитации или нарушении требований стерильности медицинского инструмента не исключено усугубление клинической картины. Потенциальные осложнения существенно снижают качество жизни клинического больного, приковывают к постели. В обязательном порядке сопровождаются течением воспалительного процесса. Поэтому пациент жалуется на:
- острые боли очага патологии;
- повышение температуры тела;
- чрезмерную отечность в зоне больного колена;
- гиперемию кожных покровов;
- болезненность при движении;
- спад работоспособности;
- эмоциональную нестабильность.
Что такое артроскопическая санация коленного сустава: отзывы о санационной артроскопии
Повреждение суставов очень частое явление, которое знакомо людям, занимающимся физическим трудом, например профессиональными спортивными тренировками. Чаще всего регистрируются повреждения коленного сустава, поскольку он имеет сложную структуру и выполняет множество движений.
Патологию достаточно сложно диагностировать, поэтому врачи применяют актуальные диагностические методы исследования, чтобы определить степень тяжести заболевания или травмы. После установления диагноза, врач выбирает стратегию лечения, в зависимости от актуального состояния.
Часто в качестве лечения применяется артроскопическая санация коленного сустава. После операции необходимо пройти реабилитационный период.
Артроскопическая санация сустава: суть и особенности
Артроскопическая санация коленного сустава представляет собой малоинвазивную хирургическую операцию, которая устраняет не только боли, но и саму причину заболевания, возвращая человеку радость движения.
Артроскоп имеет систему волокон и оптических линз. Кроме этого, он оснащен встроенной видеокамерой. С помощью артроскопа врач на мониторе исследует патологические процессы в полости сустава. Внутренний осмотр позволяет выявить даже малейшее нарушение, такое состояние не показывают рентгенографические снимки.
Помимо этого, в процессе осмотра врач может незамедлительно принять меры по ликвидации причины заболевания.
Артроскоп выпускают разных размеров, для коленного сустава, как правила используют аппарат с диаметром 5 мм.
Преимущества артроскопии
Артроскопия – малоинвазивный метод, который проводится на основе решения врача, и учитывает степень повреждения коленного сустава. Артроскопия имеет несколько преимуществ, что отличает ее от других методов хирургического вмешательства:
- Нет больших разрезов, потеря крови минимальна,
- Возможность проведения операции в амбулаторных условиях,
- После вмешательства не нужно накладывать гипс для иммобилизации конечности,
- Быстрый и легкий период восстановления,
- Непродолжительное время стационарного лечения.
Таким образом, метод повсеместно используется врачами при заболеваниях суставов, давая благоприятные результаты.
Показания к выполнению артроскопии
Существует несколько факторов, являющихся показаниями к проведению операции:
- Артрит,
- Дегенеративные процессы сустава,
- Нарушения синовиальной оболочки сустава,
- Хондромаляция, то есть истончение либо размягчение хрящевой ткани,
- Разрывы связок или мениска,
- Травмы колена и вывихи надколенника,
- Инфекционный артрит,
- Воспалительные процессы разного происхождения.
В процессе артроскопии трещины суставных поверхностей могут заполняться специальной пастой, которая состоит из хрящевых клеток.
При воспалении, которое спровоцировано инфекционным артритом, артроскопия дает возможность:
- полностью удалить воспаленную область ткани,
- сделать биопсию синовиальной оболочки,
- узнать точную причину появления инфекции или артрита и ликвидировать ее.
В случае подагрического хронического артрита выполняется чистка поверхностей суставов, чтобы убрать уратные отложения мочевой кислоты, и сделать поверхность ровной и гладкой. В конце процедуры сустав обильно промывают физраствором.
При травматизации колена выполняют артроскопическую санацию коленного сустава, чтобы устранить нарушения:
Подготовка к оперативному вмешательству
Подготовка к артроскопии включает в себя только два основных требования:
- Прекращение употребления сильнодействующих противовоспалительных и обезболивающих средств за две недели до операции,
- Прекращение употребления пищи за 12 часов до операции.
Именно эти два условия являются обязательными при подготовке к операции. Выбор анестезии находится в компетенции врача. В зависимости от индивидуальных особенностей больного, его возраста, степени тяжести состояния, врач выбирает наиболее подходящий вид анестезии. Существуют следующие виды анестезии:
- Проводниковый наркоз. Показано введение 1% раствора лидокаина для блокады нервов,
- Местная анестезия. Выполняется после короткого диагностического обследования.
- Общий наркоз. Используется строго по показаниям.
- Эпидуральная анестезия. Такое обезболивание дает возможность постоянно держать связь с пациентом в процессе операции, и при необходимости, продлить время обезболивания.
Период реабилитации
Когда артроскопическая санация коленного сустава проводится с целью диагностики, то это не подразумевает госпитализации. Если в процессе артроскопии проводилось лечение в виде хирургического вмешательства, то потребуется некоторое время на восстановление в стационарных условиях.
Тем не менее, во многих случаях, в зависимости от того, насколько серьезным было хирургическое вмешательство, пациент может проходить реабилитационный период в амбулаторных условиях. Есть перечень послеоперационных симптомов, которые наблюдаются практически в 100% случаев:
- умеренные болевые ощущения коленного сустава,
- ограниченность движений,
- покраснение сустава.
Все вышеперечисленное это совершенно нормальные явления, о которых пациент не должен беспокоиться.
Иногда возникают некоторые послеоперационные осложнения, о которых следует своевременно сообщить лечащему врачу. Среди наиболее распространенных можно назвать:
- Повышенную температуру,
- Отеки и покраснения в районе коленного сустава,
- Усиливающиеся болевые ощущения,
- Озноб.
Чтобы не допустить осложнений на фоне артроскопии, не рекомендуется нагружать поврежденное колено. Следует ограничить колено в движениях хотя бы на несколько дней, для его восстановления.
| Видео (кликните для воспроизведения). |
 |
История лечения: Как Дмитрий Николаев избавился от боли в суставах |
Применяются следующие реабилитационные действия:
- Лечебный массаж,
- Компрессы со льдом,
- Перевязки через каждые 3 дня,
- Электрофорез,
- Употребление обезболивающих средств,
- Возвышенное положение коленного сустава,
- Лимфодренаж. Разновидность массажа, который способствует оттоку лимфы и улучшает кровообращение в пораженной конечности. Польза лимфодренажа состоит в ускорении восстановительного периода и возвращении функции коленного сустава.
Артроскопическая санация коленного сустава имеет благоприятный прогноз, однако это зависит от вида диагноза и дополнительных мер. Например, если у человека был выявлен артроз сустава, то после операции запрещается прыгать и бегать.
При ликвидации повреждения мениска, скорее всего, пациент вернется к обычному образу жизни сразу после периода реабилитации.
Важно понимать, что чем быстрее врач ознакомится с вашей проблемой, тем больше шансов на быстрое избавление от боли и дискомфортных ощущений в районе коленного сустава. Своевременно начатое лечение – гарантия быстрого реабилитационного периода, а значит и возвращения к привычной деятельности.
О ревизионном эндопротезировании коленного сустава: показания, противопоказания, особенности проведения
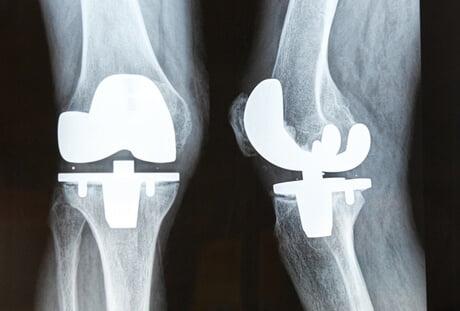
Ревизионное эндопротезирование — хирургическое вмешательство по удалению установленного эндопротеза коленного сустава и ставят на его место новый. Операцию делают из-за нестабильности импланта. Ревизионные вмешательства выполняют 8-10% пациентов после первичного.
Рентен после первичной операции. Имплант стоит корректно.
После установки онкологического эндопротеза в ревизионной операции нуждается около 30% пациентов. Органосохраняющее лечение опухолей чаще сопровождается осложнениями, чем обычная замена сустава.
Операция по ревизионной замене коленного сустава длится намного дольше, чем при обычной. Это повышает риск развития инфекционных, тромбоэмболических и других осложнений.
Извлеченный компонент эндопротеза по причине износа.
Цена повторной замены, то в случае асептической нестабильности она увеличивается на 25-100%, а при развитии перипротезной инфекции – в целых 3-4 раза. Цены на ревизионные эндопротезы также немного выше, чем на обычные.
В каких случаях нужна замена эндопротеза
Таблица 1. Наиболее частые осложнения, требующие замены эндопротеза.
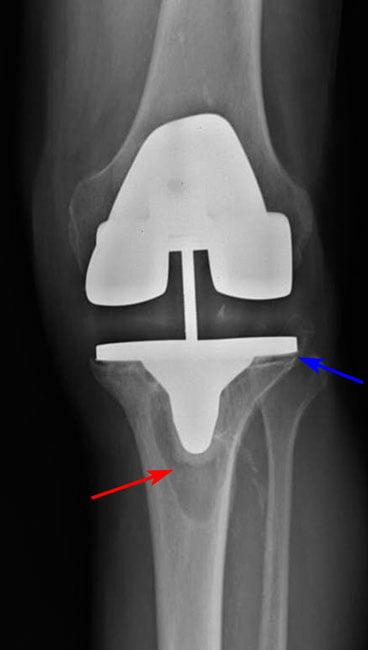
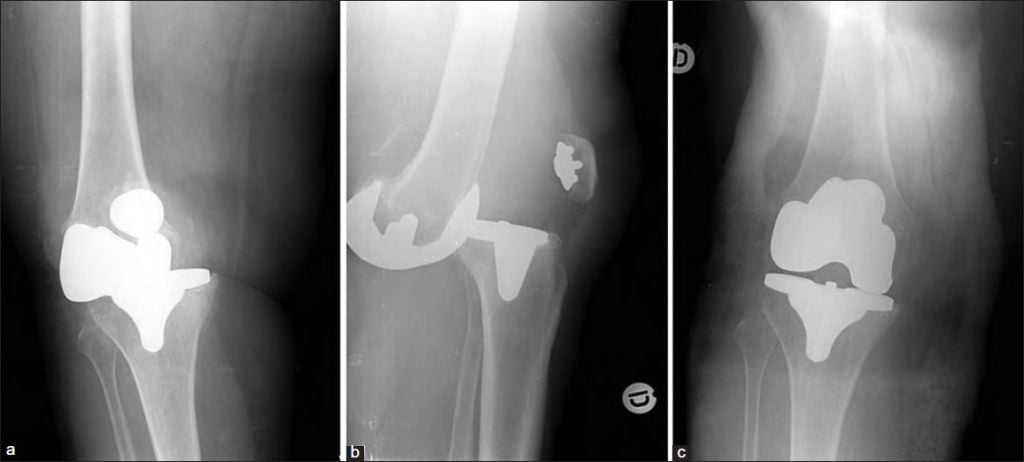
Рис 2. Остеолизис (красная стрелка) вокруг большеберцовой части приводит к ослаблению протеза (синяя стрелка).
Асептическое расшатывание
По данным разных авторов, осложнение является причиной 23-86% ревизионных хирургических вмешательств.
Асептическое расшатывание развивается вследствие остеолиза – невоспалительной резорбции костной ткани вблизи импланта. Причиной может быть системный остеопороз или сопряженное с возрастом нарушение метаболизма костей. Асептическая нестабильность возникает из-за неправильной имплантации компонентов эндопротеза.
На снимке еле видны зоны прорежения костной ткани.
- выбор неподходящего протеза;
- неправильный подбор размера, типа и способа фиксации импланта;
- технические ошибки во время самого хирургического вмешательства;
- неадекватная пространственная ориентация эндопротеза.
Асептическая нестабильность бывает ранней и поздней. Первая развивается на протяжении 5 лет после операции и обычно говорит об ошибках врачей. Вторая возникает в более поздние сроки, чаще вследствие резорбции костной ткани. Существует ряд препаратов, приём которых помогает избежать остеолиза.
Инфекция — отторжение
Для патологии характерно воспаление костной ткани вблизи протеза с последующим развитием септической нестабильности сустава. Осложнение занимает 2-е место среди всех причин ревизионных операций.
Красный и горячий шов это повод навестить врача.
Абсолютным показанием к повторной замене коленного сустава является только поздняя перипротезная инфекция, развивающаяся позднее 1 месяца после операции. Более ранние осложнения лечат консервативно или путем хирургического удаление некоторых компонентов протеза.
Ревизионное эндопротезирование чаще всего проводят в два этапа. На сегодня этот подход является «золотым стандартом» в лечении инфекционных осложнений. Выполнение одноэтапной реимплантации возможно лишь при низкой вирулентности возбудителя и отсутствии системных проявлений инфекции. При этом у пациента не должно быть свищей, массивных костных дефектов, несостоятельности мягких тканей или капсульно-связочных структур.
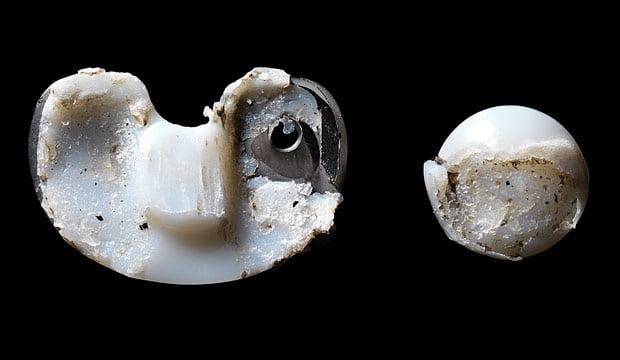
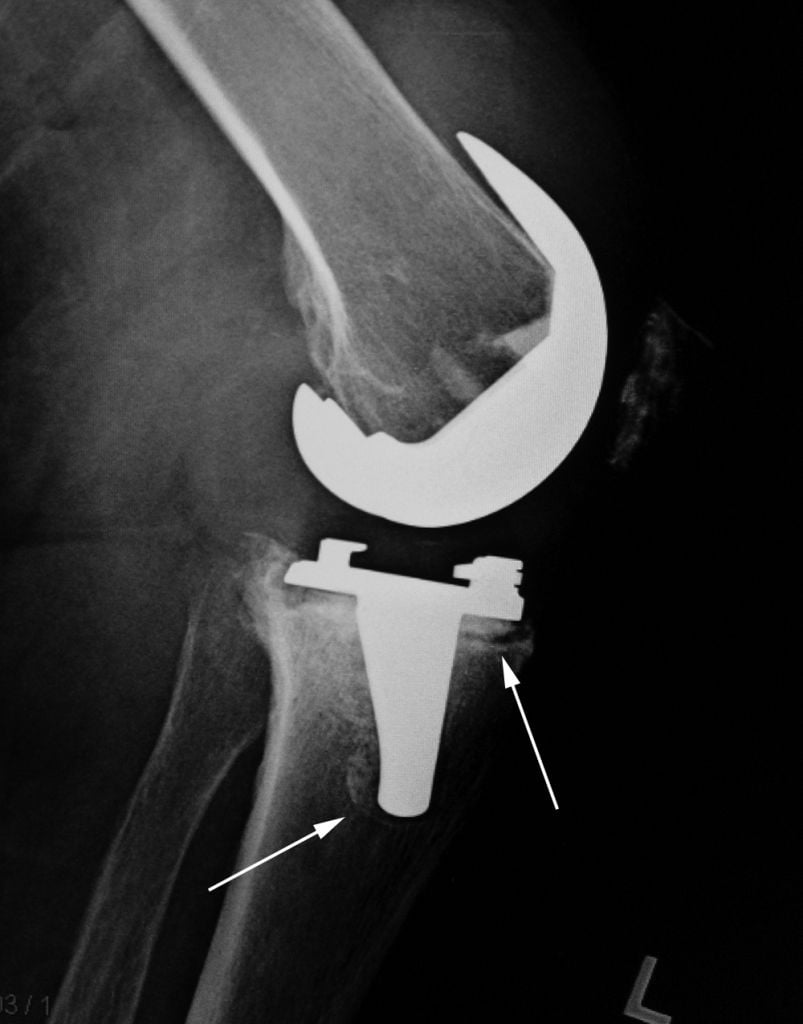
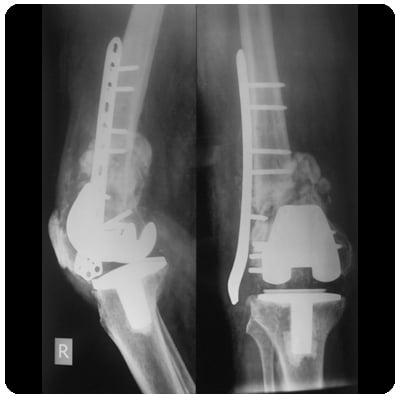
Повреждение импланта
Среди всех повреждений эндопротеза чаще всего встречается изнашивание тибиального полиэтиленовго вкладыша. Устранить проблему обычно удается открытым дебридментом. Суть операции заключается в артротомии, хирургической обработке суставной полости и замене вкладыша.
Результат травм или падений.
Ревизионное эндопротезирование необходимо делать в случае повторных вывихов, перелома одного или нескольких компонентов протеза.
Контрактуры или несостоятельность разгибательного аппарата
Показанием к ревизионной операции является нестабильность компонентов эндопротеза, возникшая из-за развития контрактур или несостоятельности разгибательного аппарата голени. Причиной может быть повреждение тканей в ходе операции или отсутствие реабилитации в восстановительном периоде.
Переломы костей вблизи импланта
Переломы костей редкое осложнение. Они возникают на фоне остеолиза или после установки онкологического эндопротеза. Повторная замена сустава при переломе является необходимой. Она должна быть выполнена в максимально краткие сроки.
Конструкция после перелома.
Местный рецидив новообразования
Повторное хирургическое вмешательство требуется людям ранее перенесшим онкологическое эндопротезирование коленного сустава. Помимо обычных осложнений (асептическое или септическое расшатывание, переломы и т.д.) показанием к ревизионной операции может быть рецидив, то есть повторное развитие, опухоли.
Противопоказания к ревизионному эндопротезированию
Все противопоказания к повторной операции делятся на абсолютные и относительные. При наличии первых выполнять хирургическое вмешательство запрещено, поскольку это может привести к тяжелым осложнениям.
- неспособность пациента самостоятельно передвигаться;
- гемипарез на стороне планируемого хирургического вмешательства;
- острый или обострившийся тромбофлебит;
- тяжелые хронические заболевания сердечно-сосудистой системы;
- дыхательная недостаточность 3 ст.;
- наличие несанированных очагов хронической инфекции в организме;
- выраженная остеопения;
- серьезные психические или нейромышечные расстройства;
- отсутствие костномозгового канала бедренной кости.
Среди относительных противопоказаний нужно выделить печеночную недостаточность, тяжелые хронические декомпенсированные заболевания, гормональную остеопатию и ВИЧ-ассоциированные иммунодефицитные состояния.
Обследование перед операцией
Перед повторной заменой сустава пациент должен пройти обследование. Помимо общеклинических исследований ему назначают рентгенографию коленного сустава в 2-х проекциях, КТ, МРТ, денситометрию и УЗДГ вен нижних конечностей. Больному также делают развернутую коагулограмму и ЭхоКГ.
Сдача анализов, инструментальные методы исследования и консультации узких специалистов помогают оценить общее состояние пациента и тактику ревизионного эндопротезирования. Это дает возможность избежать непредвиденных осложнений и сделать хирургическое вмешательство успешным.
При выполнении ревизионного эндопротезирования большое значение имеет правильность подбора импланта. Поэтому в больнице, где выполняется хирургическое вмешательство, должна быть в наличии полная линейка эндопротезов.
Вмешательство при нестабильности без потери костной массы
В этом случае устанавливают как первичный, так и ревизионный эндопротез (окончательное решение врачи принимают после оценки состояния коллатеральных связок коленного сустава). Небольшие дефекты заполняют цементом, костной алло- или аутокрошкой.
Операция при выраженной потери костной массы
При выраженной потере губчатой и кортикальной костной массы нельзя использовать стандартные модели протезов. Причина этого – отсутствие нужной опоры для импланта. Поэтому в данной ситуации больному выполняют костную аллопластику и устанавливают специальный шарнирный эндопротез.
Операция при инфекционном сложении
Хирургическое вмешательство чаще всего выполняют в два этапа, интервал между которыми может составлять от 3 до 6 месяцев. На первом этапе хирурги удаляют эндопротез и некротические массы, обрабатывают рану антисептиками и устанавливают цементный спейсер с антибиотиками широкого спектра действия. Только после исчезновения признаков инфекции больному устанавливают новый эндопротез.
Любопытно! Операционный доступ и техника послойного ушивания раны обычно отличаются в разных клиниках. В более «продвинутых» медицинских учреждениях чаще используют малоинвазивные техники, позволяющие выполнить хирургическое вмешательство с минимальным ущербом для пациента.
Реабилитация в послеоперационном периоде
В первые дни после операции больному проводят тщательную профилактику тромбоэмболических осложнений. С этой целью ему бинтуют ноги эластичными бинтами или чулками. Вместе с этим больному подбирают комплекс упражнений, позволяющий восстановить нормальную подвижность сустава. Отметим, что в первые дни медперсонал практически учит человека двигаться, ходить, подниматься по лестнице.
Первое время шов надежно прячется.
В более позднем восстановительном периоде пациенту нужна лечебная гимнастика, физиотерапия и некоторые другие реабилитационные мероприятия. Именно они помогают восстановить функциональную активность колена и вернуть больного к полноценной жизни. Отсутствие полноценной реабилитации повышает риск развития осложнений и нередко приводит к неудовлетворительным результатам ревизионного эндопротезирования.
Артроскопическая санация коленного сустава
В чем суть артроскопической санации сустава
Этот хирургический метод позволяет проникнуть непосредственно в сустав, диагностировать его и сразу произвести лечение, если это требуется. При помощи эндоскопического инструмента – тоненькой трубки, называемой артроскопом, врач проникает в полость сустава, которая предварительно заполняется стерильной жидкостью. Артроскоп оснащен системой оптических линз и волокон. Также он имеет встроенную видеокамеру. Благодаря этому, врач видит на мониторе компьютера патологические изменения в полости сустава. Осмотр изнутри позволяет заметить даже мельчайшие дефекты, которые не видны на снимках рентгенографии. Кроме того, во время осмотра врач может сразу принять меры по устранению причины заболевания. Размеры артроскопа бывают разные, но для коленного сустава чаще всего используется прибор с диаметром 5 мм.
Каковы преимущества артроскопии
Этот малоинвазивный метод проводится по строгим показаниям в зависимости от степени тяжести повреждения коленного сустава и имеет ряд преимуществ перед другими методами хирургического вмешательства.
- Незначительные разрезы, малая потеря крови и косметический эффект
- Возможно операция в амбулаторных условиях
- После операции не требуется наложение гипса для иммобилизации конечности
- Восстановительный период более быстрый и легкий
- Сокращается время пребывания в стационаре
Благодаря этому, метод широко используется и дает прекрасные результаты в лечении заболеваний суставов.
Показания к проведению артроскопии
Показаниями к проведению такой операции являются следующие проявления.
- Дегенеративные изменения в суставе
- Артрит
- Хондромаляция – размягчение или истончение хрящевой ткани
- Заболевания синовиальной оболочки сустава
- Разрывы менисков и связок
- Вывихи надколенника и другие травматические повреждения колена
- Воспалительные процессы разной этиологии
- Инфекционные варианты артрита
При дегенеративных изменениях в полости сустава, при истончении хрящевой ткани в ходе артроскопии возможно заполнение трещин суставных поверхностей специально изготовленной пастой, состоящей из хрящевых клеток.
При воспалительном процессе, вызванном инфекционном артритом артроскопия позволяет удалить воспаленный участок ткани, произвести биопсию синовиальной оболочки, выяснить точную причину возникновения артрита или инфекции и устранить ее.
При подагрическом хроническом артрите производится чистка суставных поверхностей от уратных отложений мочевой кислоты, делать поверхности ровными и гладкими и обильно промыть сустав физраствором.
При травме колена часто проводят артроскопическую санацию коленного сустава и устраняют нарушения, такие как: вывих коленной чашечки, разрыв связок и сухожилий, истощение хрящевой ткани и так далее.
Подготовка к операции
- Местная анестезия. Чаще всего сопровождает короткое диагностическое обследование.
- Наркоз проводниковый. Вводится 1% раствор Лидокаина для блокады определенных нервов.
- Эпидуральная анестезия. Преимущества этого вида анестезии в том, что можно постоянно поддерживать связь с пациентом во время операции и продлить срок обезболивания, если это необходимо.
- Общий наркоз. Применяется строго по показаниям.
Реабилитационный период
Если артроскопическая санация коленного сустава была проведена с целью диагностики, в госпитализации необходимости нет. Если же во время артроскопии было произведено лечение и приняты хирургические меры по устранению причин заболевания, в некоторых случаях требуется пребывание в стационаре. Но в большинстве случаев, в зависимости от серьезности хирургического вмешательства, пациент может проходить реабилитацию амбулаторно. Из послеоперационных симптомов можно отметить умеренную болезненность коленного сустава, ограниченность в движениях и его покраснение. Это нормальные явления, которые не должны настораживать пациента. Но, к сожалению, в некоторых случаях могут возникнуть послеоперационные осложнения, о которых нужно немедленно сообщить врачу.
- Повышение температуры тела
- Покраснение и отек в области коленного устава
- Усиливающаяся боль
- Озноб
В такой ситуации медлить не стоит, так как это может усугубить ситуацию и привести к непредсказуемым последствиям. Чем быстрее вы обратитесь к врачу, тем меньше вероятность развития серьезных осложнений.
Чтобы не возникло осложнений после артроскопии, не рекомендуется сразу нагружать больное колено. Нужно ограничить его в движениях на некоторое время, чтобы дать полностью восстановиться.
Необходимые реабилитационные процедуры.
- Периодические перевязки, проводимые через три дня.
- В ряде случаев прием обезболивающих препаратов.
- Электрофорез
- Лечебный массаж
- Прикладывание льда
- Возвышенное положение коленного сустава
- Лимфодренаж – вид массажа, способствующий оттоку лимфы и улучшению кровообращения в прооперированной конечности. Его польза заключается в ускорении реабилитационного периода и восстановлении функций коленного сустава.
- Прогноз после артроскопической санакции коленного сустава также, в общем и целом, зависит от того, какой диагноз удалось поставить в ходе процедуры и какие меры предпринять. Если, к примеру, был обнаружен артроз сустава, то после операции пациенту не рекомендуется бегать и прыгать, так как это может навредить. Если же было устранено повреждение мениска, то, вероятнее всего пациент сможет вернуться после реабилитационного периода к нормальной полноценной жизни.
ВАЖНО.
| Видео (кликните для воспроизведения). |
|
Доктор С.М.Бубновcкий подтверждает силу препарата... Читать далее >>> |
Следует понимать, что чем быстрее вы обратитесь к врачу за консультацией, тем больше возможностей избавиться от боли и неприятных ощущений в области коленного сустава, тем легче и быстрее будет проходить реабилитационный период, тем скорее вы сможете вернуться к полноценно жизнедеятельности. Артроскопическая санация коленного сустава — это малоинвазивная хирургическая операция, которая может устранить причину заболевания, болей и вернуть человеку радость движения. Главное, вовремя обратиться к врачу!
Источники
-
Юрий, Александрович Олюнин Оценка активности ревматоидного артрита / Юрий Александрович Олюнин. — М. : LAP Lambert Academic Publishing, 2014. — 204 c. -
Екатерина, Алексеевна Андреева Как излечить боли в спине и болезни позвоночника. Лучшие проверенные рецепты / Екатерина Алексеевна Андреева. — М. : Рипол Классик, 2009. — 950 c. -
Романова, Марина Юрьевна Подагра, радикулит, артроз. Проверенные рецепты и лечебное питание для сохранения здоровья суставов / Романова Марина Юрьевна. — М. : Виват, 2017. — 918 c.