Содержание
- 1 Что такое дисплазия суставов и ее лечение
- 2 Дифференциальный диагноз остеоартроза коленного сустава
- 3 Дисплазия коленного сустава
- 4 Коленный сустав
- 5 Дисплазия коленного сустава у детей и взрослых
- 6 Лучевая и инструментальная диагностика патологии коленного сустава
- 7 Лучевая и инструментальная диагностика патологии коленного сустава. Дисплазия коленного сустава
- 8 Что такое дисплазия коленного сустава: причины, признаки (фото), профилактика у ребенка
Что такое дисплазия суставов и ее лечение
Термин «дисплазия» в дословном переводе с древнегреческого языка означает нарушение образования (дис – нарушение, плазия – образование, развитие). Дисплазия суставов — это нарушение формирования суставных структур. Причем данная патология затрагивает не только суставные костно-хрящевые поверхности, но и близлежащие мышцы, связочный аппарат. А при некоторых заболеваниях дисплазия суставов сочетается с тяжелыми поражениями внутренних органов.
Дисплазия суставных структур – это одна из форм пороков развития. Закладка нашего опорно-двигательного аппарата начинается еще в период эмбрионального развития, примерно на 4-й неделе, а заканчивается – уже в период новорожденности. Основные причины дисплазии суставов заключаются в генных мутациях или в действии различных неблагоприятных факторов на организм матери и плода во время беременности. Среди этих факторов:
- Неполноценное питание;
- Бытовые и профессиональные вредности;
- Курение, употребление алкоголя и наркотиков;
- Инфекционные заболевания;
- Маловодие;
- Стрессы.
Генетически обусловленная суставная дисплазия является одним из проявлений дисплазий соединительной ткани. Эти состояния объединяют в себе группу наследственных патологий, среди которых – синдром Элерса-Данлоса, Марфана, несовершенный остеогенез. Наряду с некоторыми клиническими отличиями у этих заболеваний есть один общий признак. Это нарушение синтеза белковых соединений – гликопротеидов, коллагена, обеспечивающих прочность соединительнотканных структур — костей, суставов, мышц. При этих состояниях страдают не только суставы, а весь опорно-двигательный аппарат – нарушается конфигурация грудной клетки, позвоночника, голеней, стоп. Помимо этого, развиваются патологические изменения и в различных системах внутренних органов – сердечно-сосудистой, нервной, пищеварительной, дыхательной.
Хотя в большинстве случаев дисплазия суставов протекает изолированно, слабо выражена, и впервые обнаруживается во время взросления. При этом обращает на себя внимание «разболтанность» суставных связок, избыточная подвижность (гипермобильность) некоторых суставов. Дисплазия суставов у взрослых может быть следствием преждевременного износа при регулярных нагрузках во время занятий спортом, танцами.
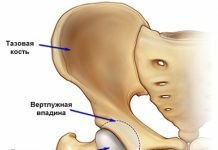
Среди всех суставных дисплазий преобладают структурные и функциональные нарушения в тазобедренном суставе у новорожденных. Согласно статистическим данным эта патология наблюдается примерно у 2-3% родившихся детей. Это состояние еще называют врожденным вывихом бедра. Причем девочки болеют чаще, чем мальчики. Почему именно тазобедренный сустав? Для этого есть определенные предпосылки. Суть в том, что даже у здоровых детей в период новорожденности тазобедренный сустав является незрелым с анатомической точки зрения. Этот сустав образован вертлужной впадиной таза и головкой бедренной кости, имеет собственную капсулу и укреплен мышцами и связками. Вертлужная впадина окружена хрящевой губой, которая дополнительно увеличивает площадь соприкосновения головки и вертлужной впадины.
В период новорожденности площадь вертлужной впадины значительно превосходит площадь головки бедренной кости, имеет скошенную поверхность, из-за чего создаются условия для развития вывиха. Помимо этого, дисплазия тазобедренного сустава может быть следствием замедленного окостенения головки и близлежащих отделов бедренной кости, повышенной эластичности суставной капсулы и связочного аппарата. В этой связи выделяют несколько видов дисплазии тазобедренного сустава:
- Ацетабулярная – изменения вертлужной впадины;
- Дисплазия бедренной кости и ее головки;
- Ротационная – изменение оси тазобедренного сустава.
Тазобедренная дисплазия может иметь несколько степеней выраженности:
- Предвывих – головка соскальзывает с суставной поверхности, но при движениях вновь возвращается на место;
- Подвывих – головка частично смещается за пределы вертлужной впадины;
- Вывих — головка полностью смещается за пределы вертлужной впадины, и вывих не вправляется.
Последняя степень, вывих бедра, безусловно, является самой тяжелой. Основные симптомы при врожденном вывихе бедра:
- Асимметрия складок кожи – ягодичных, паховых, надколенных. Определяется при укладывании ребенка на живот.
- Укорочение конечности на стороне вывиха.
- Симптом щелчка. Слышен характерный щелчок, свидетельствующий о вправлении вывиха при разведении в стороны ножек, согнутых в коленных и в тазобедренных суставах. Наблюдается у детей с вывихом бедра до 2-3 мес.
- Ограничение отведения. У здоровых детей угол отведения в сторону ножек, согнутых в коленных и тазобедренных суставах, равен 80-90 градусов. При тазобедренной дисплазии эта величина значительно меньше. Наблюдается у детей до года.
К сожалению, далеко не все родители обращают внимание на эти признаки, и дисплазия тазобедренных суставов диагностируется в более позднем возрасте, когда ребенок начинает ходить. В это время настораживающими признаками являются хромота (при односторонней дисплазии), переваливающаяся утиная походка (при двусторонней дисплазии), а также тот факт, что ребенок начал ходить намного позже своих сверстников.
Дисплазия коленного сустава встречается намного реже, чем дисплазия тазобедренного. Чаще всего она является следствием нарушения роста хрящевой ткани надколенника, бедренной и большой берцовой кости. Клинически проявляется видимым изменением конфигурации коленного сустава, болью при ходьбе, вальгусным (О-образным) или варусным (Х-образным) искривлением ног. Изредка наблюдается дисплазия голеностопных суставов. Основной признак – деформация голеностопного сустава, стопы и голени по типу косолапости. Патология имеет двусторонний характер и в подавляющем большинстве случаев наблюдается у мальчиков.
Сопутствующие нарушения
При генетически обусловленных дисплазиях соединительной ткани патологические изменения по типу гипермобильности имеют множественный характер и проявляются в различных группах суставов. Нередки случаи дисплазии трубчатых костей, позвонков, вследствие чего развиваются различные виды искривлений позвоночника – сколиоз, патологический лордоз и кифоз. Хотя искривления позвоночника могут носить и вторичный характер, когда возрастает нагрузка на нормальный позвоночник при дисплазиях суставов нижних конечностей. В большинстве случаев вместе с позвоночником деформируется грудная клетка.
При этом наряду с опорно-двигательным аппаратом страдают внутренние органы. Со стороны сердечно-сосудистой системы нарушения могут иметь вид лапанных пороков, аневризм (истончения стенок) крупных сосудов. Зрительные расстройства принимают характер подвывиха хрусталика, отслойки сетчатки. Возникает опущение органов желудочно-кишечного тракта, почек.
Чтобы лечение суставных дисплазий у детей было максимально результативным, его следует начинать как можно раньше. В противном случае, даже при минимальной степени дисплазии, в суставе формируются дегенеративные артрозные изменения. В последующем это приводит к необратимым двигательным нарушениям и к инвалидности.
Лечение тазобедренных дисплазий предусматривает приведение конечностей в положение сгибания и отведения. Именно в таком положении создаются оптимальные условия для вправления вывиха бедра. Фиксация должна быть непрерывной. При этом активные движения в конечностях должны быть сохранены. Всем этим требованиям соответствуют разнообразные ортопедические приспособления по типу шин, ходунов, штанишек, подушек. В особо тяжелых случаях вывих вправляют, и конечность фиксируют гипсовой повязкой. Грудничкам с тазобедренной дисплазией противопоказано тугое пеленание. При дисплазиях коленного и голеностопного суставов на ножки накладываются различные типы фиксирующих повязок, в т. ч. и гипсовые. Лечение в этих случаях начинают буквально с первых дней жизни.
Видео о дисплазии тазобедренного сустава у ребенка:
В дополнение к ортопедическим приспособлениям проводят лечение с использованием упражнений лечебной физкультуры. Это лечение направлено на укрепление мышц таза и нижних конечностей. Комплексы упражнений подбираются индивидуально для каждого ребенка. Обязателен массаж и лечение физиотерапевтическими процедурами, среди которых — озокерит, парафин, грязи, электрофорез. Если консервативное лечение неэффективно или диагностика проведена поздно, проводят хирургическое лечение, в ходе которого осуществляют различные виды реконструкции и пластики суставных структур. При сопутствующих нарушениях со стороны внутренних органов проводится симптоматическое лечение этих нарушений с применением препаратов различных групп.
Дифференциальный диагноз остеоартроза коленного сустава
ГУ Институт ревматологии РАМН, Москва
В
нашей предыдущей статье («Consilium Medicum» 2002; 8) обсуждались диагностические критерии остеоартроза коленного сустава (ОКС). Были рекомендованы критерии М. Лекена, которые базируются на выявлении ограничений движений и/или болезненности при пассивном сгибании и разгибании коленного сустава и рентгенологических изменений: сужение щели (обязательный признак), краевые остеофиты , и (или) субхондральный склероз, и (или) субхондральные кисты (приложение 1).
В этой статье будет рассмотрен вопрос о дифференциальной диагностике ОКС. Изложение этого вопроса разделено на две части, что, как нам представляется, соответствует клинической практике. Сначала рассматривается дифференциальная диагностика ОКС на ранней стадии, когда основное разграничительное значение имеет особый болевой синдром, так как рентгенологические изменения минимальны и ограничиваются, в основном, краевыми остеофитами. Затем будут обсуждены заболевания, разграничение с которыми требуется на более поздних стадиях ОКС, когда имеется весь комплекс рентгенологических изменений, характерных для остеоартроза.
Приложение 1. Диагностические критерии остеоартроза коленного сустава (M.Lequesne, 1980)
I. Ограничение и (или) болезненность при пассивном сгибании коленного сустава (сгибание в норме не менее 135°, разгибание – 0°).
II. Сужение щели бедренно-большеберцовых или бедренно-надколенникового сустава.
III. Остеофиты и/или субхондральный склероз и/или субхондральные кисты.
Диагноз устанавливается при наличии всех трех признаков и исключении следующих заболеваний:
Ишемический некроз кости
Костная болезнь Педжета
Хондрокальциноз (пирофосфатная артропатия)
Гемохроматоз
Охроноз
Гемофилия
Артриты
Инфекции сустава (в том числе туберкулез)
Сустав Шарко (нейроартропатия)
Пигментный виллезонодулярный синовит
Хондроматоз
Рис. 1. Схематическое изображение коленного сустава в боковой проекции.
Рис. 2. Схематическое изображение бедренно-надколенникового сочленения в аксиальной проекции.
Условные обозначения: K – латеральный феморопателлярный угол (образуется линией, соединяющей наиболее выступающие точки мыщелков бедренной кости и латеральной фасетки надколенника). Этот угол в норме открыт в латеральную сторону. Угол ASO – угол конгруэнтности надколенника. Образован биссектрисой угла MSL и линией, соединяющей точку S (наиболее глубокая часть межмыщелковой ямки) и точку, соответствующую середине гребня надколенника. В норме угол ASO составляет 6±8°. Угол MSL – угол межмыщелковой ямки. Образуется линиями, соединяющими наиболее выстоящие точки мыщелков с точкой, соответствующей наиболее глубокой части ямки. В норме составляет 137±6°.
Приложение 2. Условия съемки коленного сустава.

|

|
Рис. 3. Рассекающий остеохондрит медиального мыщелка бедренной кости (наблюдение Э.Р.Агабабовой). Стрелкой указан отделившийся костно-хрящевой фрагмент.
Рис. 4. Болезнь отложения кристаллов пирофосфата кальция дигидрата с множественным поражением суставов у больного М., 64 года. Выраженный вторичный остеоартроз коленного сустава с преимущественным поражением латерального отдела бедренно-большеберцового сочленения. Стрелкой указан кальциноз медиального мениска.
- Заболевания окружающих коленный сустав мягких тканей (кальцифицирующие и некальцифицирующие тендиниты, энтезопатии, бурситы ).
- Патология тазобедренного сустава (в частности, ишемический некроз бедренной кости), позвоночника, бедренной или большеберцовой кости на отдалении от коленного сустава, стоп (иррадиирующие боли).
- Пирофосфатная (при отсутствии хондрокальциноза) и гидроксиапатитная артропатия (особенно в пожилом возрасте).
- Тендинит сухожилия надколенника («колено
- Тендинит сухожилия четырехглавой мышцы
- Перипателлярный тендинит (например, вследствие контрактуры мышц, сгибающих коленный сустав)
- Препателлярный бурсит
- Апофизит
— Болезнь Осгуда–Шлаттера
— Болезнь Синдинга–Ларсена–Йохансена (Sinding–Larsen–Johanssen) - Посттравматическая хондромаляция надколенника
- Посттравматический феморопателлярный артрит
- Синдром передней жировой подушечки (посттравматический фиброз)
- Рефлекторная симпатическая дистрофия
- Костная дистрофия надколенника
- Приобретенное низкое стояние надколенника
- Приобретенный фиброз четырехглавой мышцы
- Латеральный компрессионный синдром
- Хронический подвывих надколенника
- Рецидивирующая дислокация надколенника
- Хроническая дислокация надколенника:
– врожденная
– приобретенная - Идиопатическая хондромаляция надколенника
- Рассекающий остеохондрит
- Синдром синовиальной складки
- наследственная предрасположенность – дисплазия часто проявляется одновременно у нескольких членов семьи, что подтверждает ее генетическое происхождение;
- наличие вредных привычек у матери в период беременности, злоупотребление сигаретами и алкогольными напитками;
- неправильное питание матери, недостаток в рационе витаминов и микроэлементов, необходимых для формирования соединительной ткани плода;
- воспалительные процессы, инфекционные заболевания могут повлиять непосредственно на плод, а также в этот период организм матери тратит большой запас энергии на восстановление, что становится причиной ее дефицита для ребенка;
- отравления ядами, интоксикации, прием некоторых групп препаратов, которые оказывают тератогенное действие (антибактериальные средства пенициллинового ряда);
- выраженные токсикозы.
- Асимметрия левого и правого коленного суставов – наиболее очевидный симптом дисплазии. Колени могут размещаться на разной высоте и отличаться по форме, часто на одном из них наблюдается утолщение. Визуально ноги могут казаться разной длины.
- Неправильный постав стопы – следствие деформации коленей. Пальцы нижних конечностей могут быть направлены внутрь или наружу, у многих пациентов развивается плоскостопие.
- У пациентов с дисплазией колена наблюдаются нарушения походки. Если болезнь проявляется в раннем возрасте, ребенок долго не начинает ходить, а затем опирается только на пальцы, а не на всю стопу. Хромота также может быть следствием укорочения конечности при односторонней дисплазии.
- Боли в колене усиливаются во время движения. Такой симптом чаще проявляется у взрослых и становится одним из первых сигналов о развитии патологии. И также при сгибании либо разгибании конечности может быть слышен хруст.
- Дисплазию в раннем возрасте можно распознать по чрезмерной подвижности суставов. Амплитуда движений увеличивается в разных направлениях, что говорит о снижении прочности связочного аппарата.
- подвывих сустава – нарушение конфигурации костей вследствие травмы или удара, при этом структура тканей остается без изменений;
- смещение коленной чашечки – при этом она становится слишком подвижной, может менять свое положение в процессе ходьбы;
- вывих надколенника – также чаще имеет травматическое происхождение.
- Методы терапии для заболеваний коленного сустава отличаются, поэтому важно провести своевременную диагностику. Если дисплазия имеет наследственную предрасположенность и редко связана с внешними факторами, то остальные патологии чаще возникают вследствие травм.
- использование фиксирующих приспособлений (повязок, ортезов, шин и других), которые накладываются на несколько недель;
- лечебная физкультура и массаж;
- физиопроцедуры;
- прием препаратов.
-
- https://radiomed.ru/sites/default/files/styles/case_sl >
- При генетической предрасположенности к заболеванию;
- Постоянный стресс или плохая экология;
- Болезни беременной женщины инфекционного характера;
- Дефицит питательных веществ у плода из-за неправильного питания матери;
- Наличие вредных привычек.
- Хромота;
- Неустойчивость;
- Деформация одного из коленных суставов;
- Неестественное положение чашечки;
- Утрата равновесия при приседании;
- Характерные звуки в коленке при ходьбе.
- Препараты кальция;
- Хондропротекторы;
- Гиалуроновая кислота;
- Витамины;
- Нестероидные противовоспалительные средства;
- Обезболивающие;
- Сосудорасширяющие.
- Генетическая предрасположенность к патологии.
- Наследственные изменения.
прыгуна», «jumper’s knee»)
Отдаленные последствия травмы
Дисплазия феморопателлярного сочленения
Литература
1. Bo egard TL, Rudling O, Petersson IF, Jonsson K. Magnetic resonance imaging of the knee in chronic knee pain. A 2-year follow-up. Osteoarthritis Cartilage 2001; 9: 473–80.
2. Merchant AC. Classification of Patellofemoral Disorders. Arthroscopy 1988; 4: 235–40.
Дисплазия коленного сустава
Дисплазия коленного сустава – это заболевание опорно-двигательного аппарата, при котором нарушается естественное положение надколенника (коленной чашечки) либо других структур этого сочленения. Патология чаще проявляется в детском возрасте, во время формирования костей и связочного аппарата, но также может возникать у взрослых. Процесс сопровождается болезненными ощущениями и на поздних стадиях может приводить к инвалидности. Однако своевременная диагностика болезни и проведение ряда терапевтических мероприятий позволяют остановить прогрессирование дефекта.
Определение и причины патологии
Дисплазией называется неправильное формирование органов или тканей на различных этапах эмбриогенеза, то есть внутриутробного развития. Это может быть результатом генетических мутаций, а также пагубного влияния факторов внешней среды (тератогенных факторов). В развитии плода выделяют несколько критических периодов, когда он особенно подвержен воздействию тератогенов. Они связаны с активным формированием костной ткани, мышц, связок и других элементов опорно-двигательного аппарата.
Дисплазия коленного сустава у детей может проявляться как непосредственно после рождения, так и во время их роста и развития. Причинами этой патологии могут становиться факторы, которые оказывают влияние во время беременности:
В большинстве случаев дисплазия проявляется сразу после рождения либо в первые годы жизни ребенка. У таких детей наблюдается деформация конечностей, различные нарушения походки и осанки и другие особенности. Однако первые проявления могут становиться заметными у взрослых, а предрасполагающими факторами считаются травмы, запущенные хронические заболевания коленного сустава (артрит или артроз). И также на развитие болезни влияют питание человека и его образ жизни, сфера деятельности и наличие вредных привычек.
Если в организм поступает недостаточное количество питательных веществ, витаминов и минералов, важных соединений для формирования костной и хрящевой тканей, происходит медленное истончение сустава и его деформация.
Дисплазия коленного сустава – это врожденное заболевание. Заразиться им во взрослом возрасте невозможно, но первые проявления могут быть связанными с внешними факторами и возникать у подростков или у взрослых.
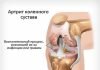
Коленный сустав образован костями бедра и голени, коленной чашечкой (надколенником), а также в его состав входят мышцы, хрящи и связки. Любая из этих структур может быть деформирована вследствие дисплазии. В зависимости от типа повреждения сустава, клинические признаки патологии могут отличаться. Они часто видны невооруженным глазом, но для их подтверждения потребуются дополнительные исследования.
Симптомы дисплазии коленного сустава зависят, в том числе, от стадии болезни. Если уделить внимание лечению суставов и профилактике осложнений, можно остановить патологический процесс и сохранить пациенту подвижность. Эти мероприятия должны проводиться по мере роста ребенка либо сразу после обнаружения первых клинических признаков во взрослом возрасте.
Методы диагностики
Несмотря на то что клинические признаки дисплазии коленного сустава видны невооруженным глазом, болезнь нуждается в дополнительной диагностике. Пациент обязательно проходит обследование рентгенографическим и ультразвуковым методами. По результатам диагностики назначается индивидуальная схема лечения.
Дисплазию колена следует отличать от других заболеваний, которые могут иметь схожие клинические проявления. К ним относятся:
Лечение дисплазии коленного сустава – это комплекс мер, направленных на восстановление структуры колена и на профилактику осложнений. Лечение должно быть своевременным , поскольку по мере роста ребенка клиническая картина может меняться. Так, детям младше двухлетнего возраста достаточно консервативной терапии, а шанс полного выздоровления выше. Если не обратиться к врачу до этого времени, может потребоваться операция.
Схема лечения дисплазии колена может включать следующие этапов:
СПРАВКА ! При дисплазии колена медикаментозное лечение не менее важно, чем фиксация сустава. Могут понадобиться обезболивающие и противовоспалительные средства, хондропротекторы, соединения кальция и фосфора и другие вещества по показаниям.
Дисплазия колена – это врожденное заболевание, при котором нарушается нормальное расположение структур сустава. От него невозможно вылечиться полностью, но важно вовремя провести комплекс терапевтических процедур. Они позволяют сохранить структуру и подвижность конечности, а также предотвратить развитие осложнений. Чем раньше начать лечение, тем выше возможность полного восстановления при дисплазии.
Коленный сустав
Пациентка 1961 от терапевта с жалобами на боли в правом колене с направительным диагнозом гонартроз? Ассиметрия мыщелков бедренных костей, мыщелки большеберцовой кости на разных уровнях. Дисплазия?

Не определю ширину щелей. А так ДОА 1 ст.
Что это за асимметрия, да еще и с ошибкой? Сами придумали или где-то прочитали? Ну и бедренная кость на снимке как ды одна.
Пателло-фморальный можно написать.
Что это за асимметрия, да еще и с ошибкой? Сами придумали или где-то прочитали? Ну и бедренная кость на снимке как ды одна.
Пателло-фморальный можно написать.
Солидарен про орфографию: (от лат. asymmetria — несоразмерность)
Самой несоразмерности не нашел.
Правосторонний гонартроз 0-1 ст.
Что это за асимметрия, да еще и с ошибкой? Сами придумали или где-то прочитали? Ну и бедренная кость на снимке как Ды одна.
Пателло-ФМоральный можно написать.
Да не, вроде нет дисплазии, косо укладено))
«Предоставляя весь смысл и совершенство в распоряжение одного только Бога, вы избавляете себя от бездны хлопот.» Джон Уитборн.
Дисплазия коленного сустава у детей и взрослых
Дисплазия коленного сустава возникает еще в период внутриутробного развития. Как правильно ее диагностировать и лечить, рассмотрим далее.
Общие сведения о заболевании
Врожденная дисплазия коленных суставов – патология, при которой отдельные части костной или суставной ткани отсутствуют или сформированы неправильно. В зависимости от типа заболевания и локализации может быть нарушено строение суставной капсулы, хряща или связок.
Процесс формирования костной и хрящевой ткани протекает во внутриутробном развитии. Начало происходит на четвертой неделе беременности и завершается после родов. Одновременно с этими процессами формируются другие типы тканей. Поэтому дисплазия коленного сустава у детей может сочетаться с другими нарушениями развития.
Чаще всего дисплазия развивается среди мальчиков. Поражение сустава может быть односторонним и двусторонним.
Причины развития болезни
Определить, по каким причинам в развитии хрящевой и костной ткани происходят патологические изменения, достоверно не удается. Путем исследования большой группы пациентов удалось выделить группу предрасполагающих факторов.
| Видео (кликните для воспроизведения). |
 |
История лечения: Как Дмитрий Николаев избавился от боли в суставах |
Причины дисплазии коленных суставов у взрослых больше связаны с внешними факторами. Хотя данная болезнь среди пациентов старшего возраста развивается крайне редко.
Риск развития дисплазии коленного сустава повышается в следующих случаях:
Отрицательно на процессы развития тканей во внутриутробном периоде могут повлиять патологии беременности. Дисплазии чаще развиваются у деток, мамы которых сильно страдали от токсикоза, маловодия или патологий матки. Неправильное положение плода также способно увеличить риск дальнейшего развития дисплазии тазобедренных суставов у малышей.
Повлиять на риск возникновения данной патологии могут сильные стрессы беременной женщины. Чаще дисплазия развивается у детей в родственных браках.
Классификация дисплазии
Согласно международной классификации болезней МКБ–10, дисплазии коленного сустава присвоен код Q65.0. Дисплазию классифицируют в зависимости от места локализации процесса. Она может поражать коленный, тазобедренный, локтевой, плечевой и голеностопный сустав.
Симптомы заболевания
Симптомы дисплазии коленного сустава могут проявиться сразу после рождения, но иногда в первые месяцы жизни они отсутствуют. Явной патология становится тогда, когда малыш начинает приобретать навыки ходьбы.
Родители могут заподозрить дисплазию по следующим симптомам:
Постепенно явной становится асимметрия коленных суставов. В зоне подвздошной кости образуется выраженная вертлужная впадина. Ноги могут отличаться в длине, что отягощает ходьбу и вызывает хромоту.
У деток развивается характерная для этого заболевания «утиная» походка. Для облегчения состояния некоторые приподнимаются на носочки. Пальцы ног могут немного выворачиваться наружу. Ребенку сложнее даются навыки ходьбы, позднее, чем у ровесников без патологии.
Болезнь вызывает стойкие осложнения. Пациент с дисплазией коленного сустава ощущает боль при ходьбе. Постепенно формируется устойчивый вывих надколенника. Он смещается вверх по кости и направлен наружу.
Боли могут тревожить ребенка даже в состоянии покоя, чаще перед сменой погодных условий или после высоких физических нагрузок. Хруст в суставе возникает при смене положения.
Заметить признаки дисплазии можно невооруженным глазом. Сустав деформирован, расположен неправильно. Если патология сочетается с нарушениями соединительной ткани, в процесс вовлекаются мышцы. Они отличаются слабостью, движения и их амплитуду контролировать сложно.
Диагностика
Диагностировать болезнь могут в разном возрасте. Если она выражена не сильно, патологию могу обнаружить уже во взрослом возрасте.
Определить дисплазию пателлофеморального сустава колена можно с помощью следующих методов диагностики:
На рентгенологическом снимке четко будет видно неправильное расположение сустава. При наличии сомнений относительно диагноза могут быть назначены дополнительные диагностические мероприятия, артроскопия или артрография.
Рентген проводят только детям старше трех месяцев.
Лечение патологии
Лечение дисплазии коленного сустава должно проводиться сразу после постановки диагноза. Так как у младенцев после рождения хрящевые ткани еще мягкие и податливые, болезнь можно откорректировать.
Медикаментозная терапия может включать применение следующих лекарственных средств:
Физиотерапия включает электрофорез и фонофорез. Во время этих процедур также используются лекарственные средства.
Важную роль при лечении играют специальные приспособления. Это могут быть шины, гипсовые повязки, надколенники, бандажи. С помощью этих изделий деформация хряща исправляется.
Полезно проводить массаж. Курсы этих процедур укрепляют мышечный корсет и нормализуют кровообращение в суставе.
Лечебная физкультура способствует правильному развитию аппарата сухожилий и связок. Для ребенка полезно плавание.
Лечение хирургическим путем проводится в том случае, если терапия консервативными способами оказалась неэффективно. Чаще применяется полная замена пораженного сустава.
Ребенку нельзя заниматься спортом и физически перегружать себя. Важно следить за массой тела. Для коррекции длины ноги применяется ортопедическая обувь.
Если своевременно начать терапию дисплазии коленного сустава у ребенка, болезнь можно откорректировать. Это поможет избежать проведения операции и восстановить двигательную активность.
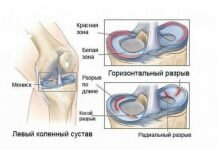
Лучевая и инструментальная диагностика патологии коленного сустава
При выборе метода лучевой диагностики заболеваний коленного сустава врачу-рентгенологу очень важно располагать информацией о характере и локализации болевого синдрома. С этой целью мы приводим несколько сводных информирующих схем (рис. 319, 320).
Заболевания коленного сустава составляют до 15-20% патологии среди поликлинических больных. Их генез — травма, воспаление, дегенеративно-дистрофические процессы и опухоли. Важная роль в диагностике заболеваний коленного сустава принадлежит рентгенографии и ее модификациям — функциональной рентгенографии, исследованию сустава с нагрузкой, рентгенографии с применением контрастных веществ.
Исследование начинается с выполнения стандартной рентгенографии в прямой переднезадней и боковой проекции при максимальном разгибании колена. Для оценки состояния задних отделов суставной щели и межмыщелкового пространства производят прямые рентгенограммы при сгибании коленного сустава на 30° (укладка Шусса) или 45° (укладка Фика).
Боковые рентгенограммы в состоянии сгибания на 15-30° дают возможность изучить состояние бедренно-надколениикового сочленения. Аксиальный снимок надколенника также информативен для изучения бедренно-надколенникового сустава, выполняется он при сгибании колена на 30°, 60° или 90°.
Остеоартроз коленного сустава
Остеоартроз коленного сустава подразделяется на первичный и вторичный. Первичный артроз развивается у лиц пожилого возраста у лиц с повышенной массой тела, при ожирении. Вторичный артроз завершает травму коленного сустава или перенесенное другое заболевание. Рентгенологически OA делится на 4 стадии течения.
Признаки OA I -II стадии (по Kellgren):
• вытягивание и заострение краев межмыщелковых возвышений большеберцовой кости;
• небольшое сужение суставной щели, чаще в медиальном отделе;
• заострение краев суставных поверхностей бедренной и большеберцовой кости, чаще в медиальном отделе сустава, что связано с большей нагрузкой на данный отдел сустава.
В ранней стадии артроза при отсутствии рентгенологических признаков поражения костной ткани важно определить наличие синовита методами УЗИ, радионуклидного исследования, МРТ. С их помощью можно выявить мелкоочаговый и среднеочаговый синовит в области верхнего и нижнего заворотов надколенника.
Патология коленного сустава и костей голени
Причины гоналгии:
— коксартроз;
— остеохондроз;
— артроз;
— артрит: гонококковый, лаймовская болезнь, бактериальный, вирусный, псориатический, ревматоидный туберкулезный, реактивный, артрит при нарушении липидного обмена, ювенильный ревматоидный артрит, Рейтера болезнь, ревматизм, ревматоидный артрит.
Дисплазия:
Фиброзная дисплазия:
— полиоссальная;
— монооссальная (кортикальный метафизарный дефект — по длине менее 2 см).
Хондродисплазия:
1) эпифизарная:
— типичная деформация суставов;
— гемимелическая форма (одна сторона);
2) физарная:
— экзостозная;
— локальная физарная (Эрлахера—Бранта);
3) метаэпифизарная дисплазия — болезнь Олье.
Костная дисплазия: мелореостоз, гиперостоз, остеопойкилия, мраморная болезнь, миелосклероз. Фиброзная остеодистрофия — болезнь Педжета.
Злокачественные: остеогенная саркома, саркома Юинга, параостальная саркома, ретикулосаркома, периостальная фибросаркома, миеломная болезнь, метастазы.
Опухолевидные заболевания: эозинофильная гранулема.
Кисты: солитарная костная киста, аневризматическая костная киста.
Воспалительные заболевания: остеомиелит, абсцесс Броди, остеомиелит Гарре, кортикальный остеомиелит (кортикалит), туберкулезный остит.
Деформация коленного сустава: genu varum, genu valgum staticum.
Остеоартроз пателлофеморального сустава
Рентгенологические признаки OA пателлофеморального сустава выявляются в боковой и аксиальной проекциях, они следующие:
• сужение суставной щели между надколенником и бедром;
• остеофиты на задних углах надколенника и мыщелков бедренной кости;
• субхондральный остеосклероз надколенника;
• единичные субхондральные кисты со склеротическим ободком.
Остеоартроз пателлофеморального сустава чаще бывает наружным, иногда наружным и внутренним, редко — только внутренним.
В динамике OA коленного сустава методом выбора является рентгенография, МРТ, КТ (при травме). Изменения внутри полости, с устава и параартикулярных тканей и образований визуализируются при УЗИ.
Артроскопии также является методом исследования внутренних структур сустава, она используется для проведения некоторых оперативных вмешательств.
И.А. Реуцкий, В.Ф. Маринин, А.В. Глотов
Лучевая и инструментальная диагностика патологии коленного сустава. Дисплазия коленного сустава
Дисплазия коленного сустава
Монооссальная фиброзная дисплазия (кортикальный метафизарный дефект) (рис. 326).
В 90% случаев изменения локализуются в коленном суставе. На рентгенограммах в области метафиза бедренной или большеберцовой кости у мест прикрепления сухожилий и связок определяется краевой дефект с четкими, ровными контурами. Корковый слой не нарушен. При контрольном исследовании постепенно размеры дефекта уменьшаются до полного исчезновения. Эпифизарная хондродисплазия, ее варианты (рис. 327). Локальная физарная хондродисплазия проксимальной зоны роста большеберцовой кости — болезнь Эрлахера—Бланта (рис. 328, 329).
Выделяют детскую и юношескую формы этой патологии. В основе процесса лежит перестройка структуры в медиальном отделе ростковой зоны роста большеберцовой кости. По данным рентгенологического исследования выделяют пять стадий изменений:
I — уменьшение высоты и ширины внутренней части проксимального эпифиза большеберцовой кости, разрыхление ростковой зоны и вытягивание медиального метафиза вниз;
II — расширение медиального отдела ростковой зоны и появление в ней кистевидных просветлений;
III — оссификация внутреннего отдела ростковой зоны и искривление большеберцовой кости внутрь;
IV — выраженное варусное искривление большеберцовой кости с вершиной на уровне метаэпифиза;
V — восстановление формы эпифиза со значительным уменьшением зоны роста с медиальной стороны.
Формирование варусного колена, компенсаторное увеличение внутреннего мыщелка бедренной кости.
Метафизарная хондродисплазия — заболевание обусловлено нарушением хондрогенеза метафизарных зон диафиза, сопровождающееся замедлением роста костей в длину. В практической деятельности интерес представляют отдельные формы метафизариой хондродисплазии, требующие проведения дифференциальной диагностики.
Болезнь Олье
При ней начальные фазы окостенения и обызвествления хряща идут нормально, затем наступает нарушение хондрогенеза в метафизарных зонах — рост хряща нормальный, а окостенение ею нарушено. Хрящ из эпифизарной хрящевой пластинки перемещается в метафиз, где образуется множество энхопдром в виде островков гиалинового хряща внутри костной ткани, в норме не содержащей хряща.
При рентгенологическом исследовании определяется кистевидное просветление в области метафиза, а затем появляются неправильной формы скопления обызвествленного хряща. После завершения роста отмечается деформация кости с зоной неравномерного склероза в месте локализации процесса (рис. 330).
Что такое дисплазия коленного сустава: причины, признаки (фото), профилактика у ребенка
Дисплазия коленного сустава – патологическое нарушение опорно-двигательного аппарата, которое встречается довольно часто. Причем это не заболевание, а именно патология. Обычно с дисплазией рождаются.
Что такое дисплазия у детей
Под термином «дисплазия» подразумевается неправильное развитие или нарушение чего-либо. Это может быть любая ткань (мышечная, соединительная, костная, хрящевая), любой орган.
Что касается суставов, здесь дисплазия означает неправильное размещение костей, нарушение их формы, отсутствие сопоставления суставных поверхностей (конгруэнтности), образующих сустав. Все эти патологические признаки влияют и на внешнюю форму сустава.
Этот процесс продолжается в течение всей жизни человека, в результате чего скелет и суставы претерпевают некоторые изменения. В детском и подростковом возрасте происходит рост и окончательное формирование сустава. Одновременно с этим развивается мышечная, хрящевая и соединительная ткань.
Поэтому если нарушается костная ткань, наряду с этим возникают патологии или дисплазии в соединительной и мышечной ткани. Кроме того, может развиться нарушение ростковых зон кости. Патологии развития сустава, ткани могут появиться на каждом этапе внутриутробного формирования костной ткани. Другими словами возникает дисплазия.
Развитие дисплазии коленного сустава происходит по тому же принципу. Какие факторы могут оказать негативное влияние на формирование скелета в целом и коленного сустава в частности?
Вот основные причины, из-за которых у детей может возникнуть дисплазия коленного сустава. Причины внутренние:
- Физические и химические агенты.
- Фактора, влияющие на организм беременной женщины.
- Группы лекарственных препаратов (тетрациклиновый ряд и ряд антибиотиков).
- Вредное производство.
- Алкоголь, курение.
- Плохая экология.
- Влияние токсинов и ядов.
- Токсикоз беременных.
- Вирусные инфекции в период вынашивания ребенка.
- Неполноценное питание (дефицит витаминов и минералов).
В результате этих и некоторых других факторов во время внутриутробного развития плода происходят патологические нарушения формирования скелета, мышц, связок и коленного сустава.
Проявления дисплазии коленного сустава у детей
Данная патология может выражаться:
- Сглаженностью поверхностей сустава.
- Нехарактерной формой эпифизов костей.
- Неравномерностью или сужением просвета суставной щели.
- Заострением возвышений большеберцовой кости.
- Смещением надколенника, изменение его формы.
- Изменением расположения суставных концов по отношению друг к другу.
- Несовпадением большеберцовой кости и поверхностей надколенника.
Может развиться и деформация сустава, что повлечет за собой деформирующий артроз. Нередко на страницах интернета можно найти определение патологии коленного сустава, как изменение местоположения надколенника или его формы.
Такое понятие дисплазии очень упрощено, так как при этом нарушении отклонения могут наблюдаться в строении всех частей сустава.
Основные признаки дисплазии коленного сустава у детей
Часто дети жалуются на боль, которая возникает при ходьбе, прыжках и любом движении. Нередко болевые ощущения возникают в результате смены погоды. При движении в суставах слышен хруст.
Становятся заметны и внешние изменения в очертании сустава:
- Нехарактерная форма надколенника.
- Неправильное положение надколенника.
- Изменения оси сустава.
- Х – образная или О – образная деформация сустава.
Иногда эта патология наблюдается в комплексе с дисплазией соединительной ткани. В такой ситуации наблюдается слабость аппарата связок, разболтанность колена при движении. В суставе определяется избыточное переразгибание, патологическая подвижность.
Характер дисплазии у детей может быть разным по степени тяжести. Если нарушения ярко выражены, их можно определить в раннем детском возрасте с наступлением двигательной активности ребенка. В этот период можно уже заметить:
- необычную форму сустава;
- хромоту;
- быструю утомляемость малыша;
- укорочение одной ноги;
- гуттаперчивость (чрезмерную подвижность в суставе).
Если симптомы дисплазии выражены слабо, патология может в течение длительного времени протекать скрыто. А проявить себя дисплазия может уже в зрелом возрасте, тогда, когда врач диагностирует артроз коленного сустава.
| Видео (кликните для воспроизведения). |
|
Доктор С.М.Бубновcкий подтверждает силу препарата... Читать далее >>> |
Дисплазия устанавливается на основании совокупности жалоб пациента, осмотра и клинических исследований. Больной должен пройти рентген и МРТ коленного сустава.
Источники
-
Жолондз, Марк Новый взгляд на остеохондроз. Причины и лечение / Марк Жолондз. — М. : Питер, 2010. — 160 c. -
Краев, А. В. Анатомия человека / А. В. Краев. — М. : Медицина, 2000. — 848 c. -
Малышева, И. С. Отложение солей и подагра. Диагностика лечение и профилактика / И. С. Малышева. — М. : Вектор, 2014. — 937 c. - Рудницкая, Людмила Артрит и артроз. Профилактика и лечение: моногр. / Людмила Рудницкая. — М. : Питер, 2013. — 224 c.

Образование: Первый Московский государственный медицинский университет им. И.М. Сеченова.
Место работы: Частная клиника.
Должность: Травматолог.
Стаж: 14 лет.