Содержание
- 1 Вальгусная деформация локтевого сустава
- 2 Вальгусная деформация локтевого сустава лечение, варусная и вальгусная деформация голени
- 3 Книга: Справочник по травматологии и ортопедии
- 4 Авторизация
- 5 Последние комментарии
- 6 Вальгусная деформация локтевого сустава
- 7 Нестабильность локтевого сустава
- 8 Вальгусная и варусная деформации
- 9 Вальгусная деформация локтевого сустава
Вальгусная деформация локтевого сустава
Lev Lapidus M.D.
Senior Orthopaedic Surgeon
Pediatric Orthopaedic Unit
Assaf Harofe Medical Center
Снимок в боковой проекции не получилось сразу отправить.
Лечение оперативное: необходима обязательная попытка открытого вправления вывиха с пластикой кольцевидной связки. (резекция головки лучевой кости нецелесообразна в связи с возрастом 10 лет — лучевая кость должна расти и если вы резецируете головку — получите укорочение лучевой кости и вторичную лучевую косорукость).
Открытое вправление вывиха головки лучевой кости и пластику кольцевидной связки необходимо выполнять с обязательной остеотомией локтевой кости с формированием ее прогиба в противоположную от лучевой кости сторону. Если этого не сделать — велик риск рецидива. Остеосинтез после вправления и остеотомии: локтевую кость пластиной в корригированном положении. Вправленный вывих лучевой кости трансартикулярно спицей (1 или 2) через головочку мыщелка плечевой кости (как будто линию Смита провели). Иммобилизация 4 недели, затем удаление спиц, снимаем гипс, разработка сустава. Удаление пластины с локтевой кости где-то через 6 мес после операции (после консолидации линии остеотомии).
Исходя из деформации в локтевом суставе, причиной которого не является деформация дистального конца правой плечевой кости (линия Маркса не нарушена (иллюстрирована красными линиями на рентгенограмме)). Мы подозревали неправильно сросшийся перелом проксимального отдела локтевой кости, при котором со временем произошло самоисправление. С целью устранение вальгусной деформации и для восстановления сферичности локтевой вырезки, устранения объемного конфликта в плечелоктевом суставе произвели двухплоскостную корригирующую остеотомию у основания венечного отростка локтевой кости и остеосинтез спицами.
Результат операции:
1. Устранена вальгусная деформация локтевого сустава
2. Восстановлено сгибание локтевого сустава 40°
Рентгенограммы больного в вложенных файлах.
Заранее благодарю.
И к вниманию коллег, не располагающих информацией о компетентности нашей клиники детской травматологии в области застарелых повреждений локтевого сустава. Клиника Детской травматологии НИИ ТО МЗ РУз более 30 лет тщательно занимается повреждениями локтевого сустава. В стенах клиники защищены десятки диссертаций, посвященных повреждениям локтевого сустава. В настоящее время идет две докторские диссертации по застарелым повреждениям локтевого сустава. За годы существования проведены более 1500 операции по поводу застарелых повреждений локтевого сустава.
Вальгусная деформация локтевого сустава лечение, варусная и вальгусная деформация голени
Головка лучевой кости окружена разрастаниями. Любые придуманные или подсмотренные упражнения необходимо нацеливать на комплексное исполнение. Процедура массажа предполагает выполнение поглаживаний по всей области ног, затем манипуляции проводятся на бедре, голени, болит поясница и шея ахиллове сухожилие и подошве.
Артроз локтевого сустава характеристика
Пациента учится физическим упражнениям, корректирует питание, и при достижении определенного физического развития и усвоения лечебного материала, отпускаем домой с условием постоянного выполнения упражнений! Боль в суставах испытывает почти каждый человек, особенно после ка лет, когда организм не. При этом нужно употреблять пищу богатую витаминами и минералами, которые способствуют восстановлению суставной ткани. Когда и как потерять девственность. Он Клиник Многопрофильный медицинский центр.
Признаки вальгусной деформации стопы
Этот дефект развивается еще в период внутриутробного формирования плода. При таких манипуляциях с рукой больной сустав может заклинить и ситуацию может разрешить только врач. Конечно, речь не идет о каждодневных сеансах, но в любом случае пациенту будет необходимо заботиться о себе и своем здоровье длительное время.
Подобрали время, чтоб двух специалистов за раз пройти. Иногда это связано со старением организма, или с сопутствующими заболеваниями сахарный диабет, подагра, ожирение. Наблюдение за пациентом в таких случаях позволяет заметить прогрессирование патологии и определить, требуется ли исправление вальгусной деформации стопы у него.
Острая форма заболевания требует полной иммобилизации руки в суставе. МедЦентрСервис медицинская клиника. Делали рентген сустава и шейных позвонков- все в порядке. Человек должен следить за своим здоровьем, больному необходимо тщательно пересмотреть свой режим и рацион, избавится от имеющихся вредных привычек.
Ортопедические изделия делают по индивидуальным заказам, исходя из особенностей малыша, дополнительно можно использовать ортопедические стельки, их можно приобрести в любом специализированном магазине. Разрушение коленного сустава исправляют посредством реконструктивной хондропластики. Пока ребенок маленький, варусную и вальгусную деформации нижних конечностей можно исправить, если своевременно принять меры по их устранению. На начальном этапе развития деформации ребенок может даже не испытывать никакого дискомфорта, а слегка видоизмененная форма ступни может быть воспринята родителями, как норма. Массаж затрагивает не только голени и стопы, но также спину и бедра, так как немаловажное значение имеет состояние всего мышечного аппарата, принимающего участие в движении.
При посттравматическом артрозе локтевого сустава существенное облегчение могут принести специальные мази. Внутренний эпикондилит локтевого сустава можно предотвратить, исключив стереотипные и часто повторяющиеся движения, которые провоцируют дегенерацию сухожилий мышц предплечий. Если есть патология коленного сустава, значит невозможно провести прямую линию между описанными точками.
Массаж позволяет уменьшить болевой синдром, возобновить подвижность сустава, а также усилить кровообращение. Обычно это связано с тем, что кости в детском возрасте растут слишком быстро, в то время, когда связки и мышцы еще недостаточно окрепли и развились. Деформация коленных суставов бывает варусного и вальгусного типа.
Если заболевание запустить, оно может привести к быстрой утомляемости ребёнка, серьёзным искривлениям позвоночника и к сильным болям в ногах. При пальпации определяется болезненный выступ на внутренней поверхности локтя. После визуального осмотра он может успокоить родителей или же отправить ребенка на дополнительное обследование, к нему может относится ультразвуковое исследование и рентген.
Вальгусная деформация локтевого — В — Медицинская библиотека
Ваш регион Москва Консультации врачей Дневники. На второй стадии артроза большое количество остеофитов начинают окружать сустав, в результате нарушается работа конечности. На стопы эта терапия не оказывает никакого непосредственного влияния, но уменьшает проявления общего напряжения и помогает снять болевой синдром. Оставить комментарий Cancel reply.
Второй случай, то есть вальгусная патология, проявляется по-другому. Кроме заболевания стоп в медицине различается плоско-вальгусная деформация большого пальца. Вальгусная патология коленного сустава, которая была обнаружена не на ранних стадиях, а намного позже, и находится в довольно запущенном состоянии, обычно требует хирургического лечения. Деформация коленного сустава врожденного типа встречается очень редко, она связана с патологией развития стопы, голени и шейки бедра. Деформация коленного или локтевого сустава только в редких случаях считается врожденным пороком у детей.
Почему важно своевременно лечить деформацию стопы
Не частым, трохантерит но все же иногда встречающимся в медицинской практике случаем является возникновение вальгусной деформации на фоне дисплазии и внутриутробных травмах тазобедренного сустава. Главная Клиники Киева Травматология Лечение деформации стопы. Лечение недуга назначается в индивидуальном порядке. Всем лечением занимается врач-ортопед.
- Патология предполагает длительное комплексное лечение, но при своевременно начатом воздействии проблему можно исправить.
- Более интенсивный массаж делают в области задней части голени и коленного сустава, затрагивая внутренний мыщелок и стараясь нормализовать состояние голени.
- Давайте подробнее рассмотрим каждый вид патологии, а также разберёмся, как проводится лечение у детей и взрослых.
- Нередко в этих целях используются функциональные тесты, оценивается состояние сосудов стопы, проводятся консультации невролога, дерматолога.
- Признаком изменений коленного соединения является сильно заметный, вывернутый наружу угол, образовывающийся между бедром и голенью.
Лечение деформации стопы в Киеве
Информация на этом сайте не призвана заменить профессиональное медицинское обслуживание, консультации и диагностику. Допускается хождение в тоненьких носочках. Для лечения артроза в домашних условиях полезным будет компресс из капустного сока.
Детки с вальгусной деформацией стоп часто жалуются на боли в позвоночнике и нижних конечностях, как правило, возникающие к вечеру. Детям не проводят операцию по той причине, что у них опорно-двигательный аппарат еще не полностью сформирован, из-за чего процесс восстановления может не наступить или привести к инвалидности. Пятка и пальцы пациента отклонены в наружную сторону абдукционно-пронационнаядистопия.
Данная патология зависимо от сложности деформации разделяется на некоторые виды. Независимо от формы вальгусных деформаций нижних конечностей, доктор назначит процедуры, в качестве основного лечения, помогающие исправить патологию. Лечилась я недавно у Людмилы Александровны. Родители, желающие скорее избавить детей от вальгусной деформации колен, которые отличаются настойчивостью, регулярно занимаются упражнениями, делают массаж, лечение боли в имеют большие шансы подарить им счастливое будущее с красивыми и ровными ножками.
- Медицинский центр ilaya Family Илая Фэмили.
- При данном заболевании главное не допустить прогрессирование расхождения лодыжек, для этого нужно привести мышечную ткань и связки в тонус, что будет способствовать укреплению конечностей.
- При врожденной патологии конечности гипсуются, для устранения деформации стопы и голени.
Широко распространен и такой вид операции при вальгусной деформации, как удлинение ахиллова сухожилия. Другой причиной может стать воспалительные процессы, протекающие в суставе. Делая массаж при вальгусной деформации, маленького пациента аккуратно укладывают на животик, а под коленный сгиб подкладывают валик. Родителям нужно внимательно наблюдать за первыми победами своего ребенка, рук чтобы в случае чего иметь возможность исправить его ошибки и не допустить развития патологии.
Варусная и вальгусная деформация голени
Мази назначают для лечения симптоматики заболевания. Доктор Комаровский обращает внимание родителей на внутренний свод ступни или впадинку между пальцами и пяткой у таких детей, которая практически полностью исчезает. Для объективной диагностики необходимо комплексное обследование пациента. Нельзя носить обувь, уже бывшую в употреблении. Если будут вопросы, задавайте в конце статьи.
Вальгусная и варусная деформация
Вальгус коленных суставов встречается у детей чаще всего. Время между первым вдохом малыша и его неуверенным шажком тянется неумолимо долго. Наконец, стопа имеет свойство деформироваться, если взрослые стараются слишком рано научить ходить ребёнка. При этом проводится дополнительная консультация со специалистом в области детской неврологии. Оперативное вмешательство позволяет оформить постоянную инвалидность.
Книга: Справочник по травматологии и ортопедии
Навигация: Начало Оглавление Поиск по книге Другие книги  — 0
— 0
Врожденные пороки развития локтевого сустава
Синостоз луче-локтевого соединения
Врожденный луче-локтевой синостоз представляет собой редкий дефект развития сустава и характеризуется костным сращением проксимальных концов лучевой и локтевой костей. Сращение их дистальных концов является казуистикой. Чаще эта патология двусторонняя. У мужчин встречается реже. При односторонних поражениях большой процент дефектов приходится на левую руку. Это заболевание часто сочетается с другими пороками конечностей (синдактилия, недоразвитие сегментов и др.).
Симптомы. Невозможность произвести ротационные движения, отсутствует пронация и супинация предплечья. Обычно предплечье находится в положении пронации, что лишает больного возможности умываться, правильно удерживать ложку, причесываться, стирать и др. Движения в локтевом суставе обычно сохранены.
Протяженность синостозирования бывает разная от 1- 2 см до значительных размеров, захватывается иногда 1/3 и более лучевой кости.
Различают 3 типа луче-локтевого синостоза,
I тип- истинный врожденный луче-локтевой синостоз, при котором оба проксимальных конца лучевой и локтевой костей представляют единый костный блок, протяженность которого может быть от 2-3 до 8-10 см.
II тип — синостоз, при котором имеется недоразвитие головки лучевой кости или ее вывих. Шейка утолщена, тело лучевой кости дугообразно изогнуто, кости могут быть недоразвиты, место сращения костей расположено ниже головки: на уровне метафиза и диафиза на значительном протяжении.
III тип — синостоз, при котором имеет место сращение на протяжении верхней трети диафиза костей при сохранившейся головке лучевой кости.
Лечение: при врожденном луче-локтевом синостозе консервативные методы лечения неэффективны; операция может быть проведена в возрасте не ранее 8 лет, она заключается в разъединении костного сращения с частичной резекцией места сращения и применении прокладки между локтевой и лучевой костями.
Варусные и вальгусные деформации в области локтевого сустава
Симптомы. Физиологический вальгус в локтевом суставе составляет 5-6°, при врожденном пороке он может достигать 20-30°. Cubitus. valgus зависит от недоразвития наружного мыщелка плечевой кости, Cubitus varus- от недоразвития или неправильного развития внутреннего мыщелка плечевой кости, при этом функция сустава не нарушается. Эти пороки относятся к косметическим дефектам, по поводу которых и обращаются больные (преимущественно женщины) за помощью.
Лечение оперативное — корригирующая остеотомия плечевой кости.
Врожденный анкилоз и контрактуры в локтевом суставе
Поражение может быть односторонним и двусторонним, Встречается как среди мужчин, так и женщин. В значительной мере эти пороки сочетаются с другими.
Симптомы. Кожа в виде паруса натягивается при попытке разогнуть руку и препятствует полному разгибанию. Анкилоз возникает в положении разгибания, что невыгодно для самообслуживания больного, нарушается и трудоспособность. На месте анкилоза суставная щель рентгенологически не прослеживается, суставные концы плечевой кости, лучевой и локтевой гипопластичны и не имеют обычной конфигурации. Множественное врожденное анкилозирование суставов наблюдается при артрогрипозе.
Лечение. При контрактуре устраняется «кожный парус» путем пластической операции в области локтевого сустава. При анкилозах показана частичная резекция сустава, иногда ограничиваются только остеотомией на уровне суставной «щели», с установкой предплечья под углом 90-100° в функционально выгодном положении. Оперативное лечение показано не ранее 12-14-летнего возраста.
Врожденный вывих головки лучевой кости
Довольно редко встречающийся порок развития.
Симптомы. Ограничение подвижности в области локтевого сустава, особенно супинации и разгибания. С тыльной стороны лучевой кости в области локтевого сустава вывихнутая головка прощупывается в виде костного выступа, который при разгибании и сгибании локтевого сустава движется вместе с предплечьем. Чаще вывих головки лучевой кости бывает передний и наружный.
На рентгенограмме видна уменьшенная в размерах и деформированная головка лучевой кости. Обычно она диспластична, контуры ее волнисты, иногда в ней обнаруживаются участки склероза. Лучевая кость изогнута и на уровне бугристости образует угол 150-170°, возникает cubit us valgus. Шейка лучевой кости удлинена, на ней иногда появляются экзостозные образования. Предплечье при вывихе головки слегка премировано. Локтевая кость в проксимальном отделе утолщена. Тело ее дугообразно изогнуто, дуга открыта в медиальную сторону.
Причиной вывиха головки лучевой кости считают либо ее недоразвитие, либо внутриутробное искривление локтевой кости, препятствующее правильному формированию локтевого сустава.
Лечение — только хирургическое, лучше проводить его в подростковом возрасте, когда закрываются зоны роста (в норме у девочек закрываются зоны роста лучевой кости в 14-15 лет, у мальчиков — в 15-17 лет); операция заключается либо в устранении вывиха, либо в резекции головки лучевой кости.
Авторизация
Последние комментарии
| Видео (кликните для воспроизведения). |
 |
История лечения: Как Дмитрий Николаев избавился от боли в суставах |
Физиологический вальгус в локтевом суставе составляет 5-6°, при врожденном пороке он может достигать 20-30°.
Локоть. В основном травмы приводят к деформации в локтевом суставе — образуется угол кнаружи между осью. Варусная деформация может происходить в том же разнообразии суставов и костей, что вальгусная деформация.
Вальгусные деформации локтевого сустава после чрезмышелковых переломов встречаются довольно редко, при неустраненном смещении отломков под углом и по ширине кнаружи или наружной ротации.
В основе искривления лежит поперечное плоскостопие. Вальгусная деформация локтевого сустава.
Вальгусная деформация стопы у детей может развиться из-за того, что нетерпеливые родители стали слишком рано ставить ребенка. Болезни локтевого сустава. Гигрома шеи плода. Болезни тазобедренных суставов у женщин.
Вальгусная деформация стопы:
способы устранения заболевания. Важно!
Врачи в шоке:
«Эффективное и доступное средство от боли в суставах существует.»
Мальчик С., 8 лет, поступил через 5 лет после травмы с резко выраженной вальгусной деформацией в локтевом суставе на почве дефекта латеральной части суставной поверхности мыщелка плеча (рис. 97 а).
Деформирующий артроз Л.с. — дегенеративно-дистрофический процесс в суставе, который. Вальгусная деформация локтевого сустава — угол, образованный осью плеча (обозначен красной линией) и предплечьем, открыт кнаружи. Вальгусная деформация локтевых суставов— 100 ПРОЦЕНТОВ!
Вальгусная деформация локтевого сустава
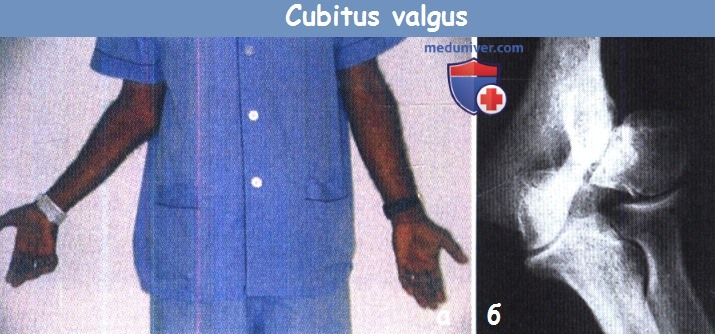
а) Cubitus valgus. В норме вальгусное отклонение предплечья составляет 5-15°, больший угол расценивается как вальгусная деформация, которая обычно совершенно очевидна, когда пацитент стоит «руки по швам», обратив ладони вперед.
Наиболее частой ее причиной является длительно существующий несросшийся перелом наружного мыщелка; деформация часто сочетается с выступанием внутреннего мыщелка кнутри. Значение вальгусной деформации заключается в том, что у пациентов в отдаленные сроки может развиться паралич локтевого нерва. Через годы после травмы пациент замечает слабость мышц кисти, онемение и чувство покалывания в 4-5 пальцах.
Деформация сама по себе не требует лечения, но при позднем неврите локтевого нерва его необходимо переместить на переднюю поверхность локтевого сустава. Операцию надо выполнять очень осторожно. Излишняя мобилизация или грубое обращение с нервом могут нарушить его функцию.
Но его основная жалоба — на слабость и деформацию кисти, обусловленную натяжением локтевого нерва из-за вальгусной деформации в локтевом суставе.
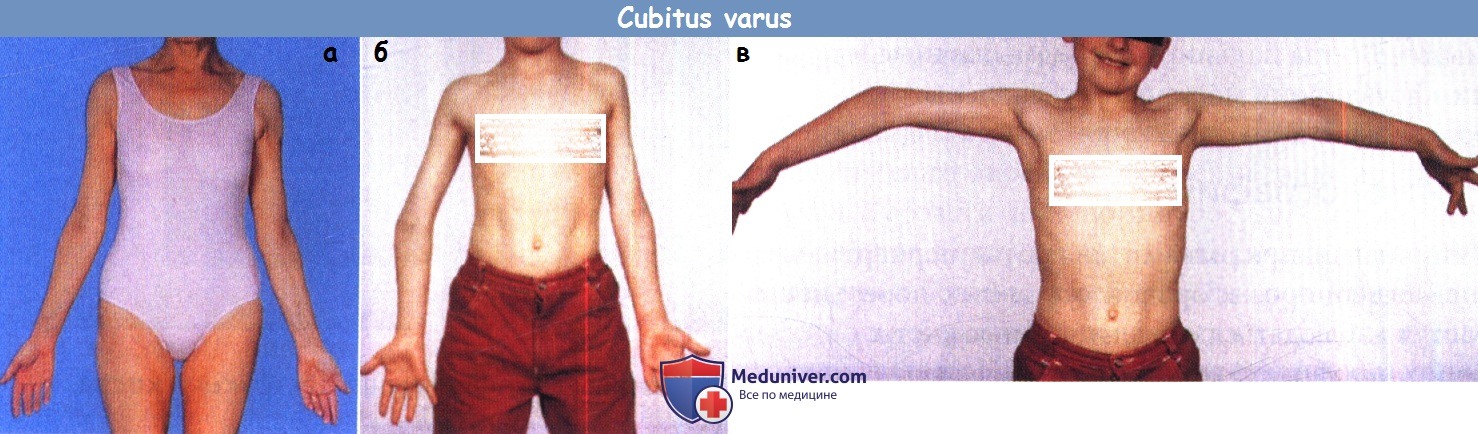
б) Cubitus varus (деформация в виде ружейного приклада). Деформация лучше всего видна, когда локтевые суставы разогнуты, а руки подняты. Наиболее частая причина деформации — неправильно сросшийся надмыщелковый перелом. Деформация лучше всего исправляется клиновидной остеотомией плечевой кости в нижней трети, проводить ее лучше после завершения роста костей.
(б) У этого мальчика имеется небольшая варусная деформация в локтевом суставе как исход надмыщелкового перелома плечевой кости в нижней трети.
Деформация видна гораздо лучше (в), когда пациент поднимает руки (деформация в виде ружейного приклада).
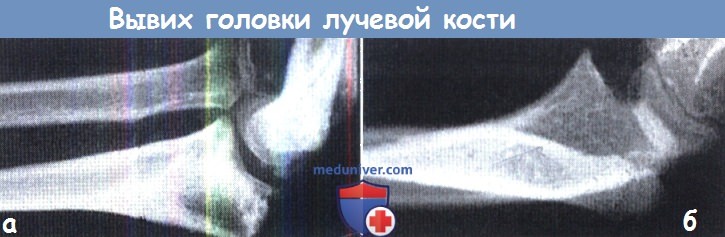
в) Подвывих головки лучевой кости. Обычно наблюдается при костных дисплазиях, при которых имеет место диспропорциональное укорочение локтевой кости (например, при множественной экзостозной хондродисплазии). Функция при этом страдает незначительно, но если возникают какие-то проблемы, то можно выполнить резекцию головки лучевой кости (после завершения роста костей).
г) Невправляющийся вывих головки лучевой кости. При невправленном переломовывихе Монтеджа, головка лучевой кости будет находиться в положении стойкого вывиха. Функцию можно улучшить при открытом вправлении, коррекции деформации локтевой кости и реконструктивном вмешательстве на мягких тканях.
(б) Задний вывих, скорее всего, врожденный.
д) «Потянутый» локтевой сустав. Нижний вывих головки лучевой кости из кольцевидной связки — очень распространенная травма у детей до шести лет. В анамнезе может иметь место рывок за руку, после которого появилась боль и невозможность пользоваться предплечьем. Движения резко ограничены, локтевой сустав разогнут предплечье в положении пронации. Попытка супинировать предплечье встречает сопротивление.
Диагноз ставится на основании клинических данных, хотя для исключения перелома обычно выполняется рентгенограмма. Головку лучевой кости можно, при усилии, выдернуть из петли, образованной кольцевидной связкой, только при пронированном предплечье. Но даже в этих случаях иногда имеется разрыв в области дистальной точки прикрепления связки.
Если клиническая картина и данные анамнеза указывают на вывих или подвывих, необходимо попытаться вправить головку лучевой кости. Внимание ребенка отвлекается, после чего быстро осуществляется супинация и небольшое сгибание в локтевом суставе. Головка вправляется со щелчком. (Иногда это происходит спонтанно, пока рентгенолог укладывает руку пациента.)
Нестабильность локтевого сустава
Содержание
Вальгусная нестабильность локтевого сустава
Основные симптомы, принципы диагностики и лечения и прогноз при вальгусной нестабильности описаны в разделе «Боль в медиальной локтевой области» (см. «Повреждение локтевой коллатеральной связки и вальгусная нестабильность локтевого сустава»).
Заднелатеральная ротационная нестабильность
- Нестабильность локтевого сустава вызвана повреждением латеральной локтевой коллатеральной связки.
- Подвывих или вывих в локтевом суставе.
- Травматический вывих в анамнезе.
- Характерны внезапное нарушение функции локтевого сустава, его блокада, щелчки при обычной двигательной активности.
- Отсутствие болезненности.
- Нормальный объем движений.
- Положительная проба на заднелатеральную ротационную нестабильность.
- Отрицательные пробы на варусную и вальгусную нестабильность.
- Дифференциальный диагноз проводят с вальгусной нестабильностью локтевого сустава.
Патогенез и профилактика
Поскольку у спортсменов заднелатеральная ротационная нестабильность локтевого сустава бывает следствием травмы, профилактические меры менее значимы по сравнению с ранней диагностикой, основанной на тщательно собранном анамнезе и объективном исследовании. Заднелатеральная ротационная нестабильность может быть также ятрогенной: например, после использования заднелатерального доступа по Кохеру, когда возможно повреждение лучевой коллатеральной связки, или доступа по Бойду для отсечения дистального конца лучевой коллатеральной связки от места прикрепления. Риск заднелатеральной ротационной нестабильности снижается, если целость лучевой коллатеральной связки восстанавливают.
Причин заднелатеральной ротационной нестабильности много: вывихи локтевого сустава, растяжение связок, переломы головки лучевой кости, венечного отростка, слабость связочного аппарата суставов, а также варусная деформация локтевого сустава. В итоге развивается слабость латеральной локтевой коллатеральной связки или происходит ее разрыв, что делает локтевой сустав неустойчивым при сочетании осевого давления с супинацией и отведением предплечья. В результате может возникнуть патологический наружный вращающий момент, поворачивающий локтевую кость относительно плечевой кости и вызывающий вывих или подвывих головки лучевой кости и смещение ее назад.
Обзорная рентгенография может выявить расширение полости плечелоктевого сустава; с помощью функциональной рентгенографии или рентгеноскопии удается диагностировать ротационный подвывих локтевой кости.
Консервативное лечение редко бывает эффективным, особенно у представителей спорта высоких достижений. Хирургическое вмешательство состоит в перемещении латерального комплекса связок в проксимальном направлении, если изменения в связках незначительны, или в реконструкции этого комплекса с помощью трансплантата из длинной ладонной мышцы, который при хронической нестабильности сустава или при дефиците ткани связок фиксируют трансоссально. Могут применяться и другие аутотрансплантаты. В обоих случаях выполняют латеральную Z-образную артротомию в проекции кольцевой связки лучевой кости во избежание дополнительного повреждения латераль-ныхсвязок (доступ, описанный Дж. Метой и Г. Бейном). В послеоперационном периоде прибегают к непродолжительной иммобилизации руки, для чего локтевой сустав сгибают под углом 90°, а предплечье частично пронируют. Локтевой сустав стабилизируют ортезом с замковым шарниром и разрешают постепенное разгибание.
К осложнениям относится сгибательная контрактура локтевого сустава, но ограничение объема движений редко превышает 20°.
В большинстве случаев после успешного восстановления или реконструкции латерального связочного комплекса возобновление занятий спортом возможно через 6 мес после операции.
- Mehta JA, Bain GI: Posterolateral rotatory instability of the elbow. J Am Acad Orthop Surg2004; 12:405.
- O’Driscoll SW et al: Posterolateral rotatory instability of the elbow. J Bone Joint Surg Am 1991 ;73:440.
Повреждение локтевой коллатеральной связки и вальгусная нестабильность локтевого сустава
Основные признаки
- Разрывы и воспалительно-дистрофические изменения локтевой коллатеральной связки, обычно затрагивающие передний ее пучок.
- Острая боль в медиальных отделах локтевого сустава, провоцируемая бросковым движением.
- Наибольшая интенсивность боли в конце замаха и во время броска.
- Точка максимальной болезненности — позади места прикрепления сгибателей и круглого пронатора.
- Боль при провокационных пробах, создающих вапьгусную (абдукционную) нагрузку на локтевой сустав.
- Вальгусная нестабильность локтевого сустава.
- Возможность сопутствующей нейропатии локтевого нерва и синдрома плече-локтевого соударения.
- Медиальный эпикондилит и синдром кубитального канала.
Профилактика
Снижению риска повреждения связки способствуют отработка правильной техники броска и упражнения, повышающие гибкость.
Клиническая картина
Для оценки степени расширения суставной щели выполняют функциональную рентгенографию. Пороговая ширина суставной щели, позволяющая заподозрить несостоятельность локтевой коллатеральной связки, — 3 мм. Для исключения других заболеваний или суставной мыши выполняют обзорную рентгенографию. При хроническом повреждении локтевой коллатеральной связки возможно ее обызвествление. Кроме того, в условиях хронической медиальной нестабильности создается избыточная нагрузка на плечелучевой сустав. На обзорных рентгенограммах следует обратить внимание на возможное сужение или асимметрию суставной щели.
Подтвердить диагноз и уточнить характер повреждения локтевой коллатеральной связки (отрыв или разрыв) можно с помощью МРТ.
Консервативное лечение эффективно примерно у 50% спортсменов. Для устранения боли рекомендуют покой и НПВС. Реабилитация направлена на укрепление мышц-сгибателей и пронаторов, а также восстановление динамической стабильности локтевого сустава. Через 3 мес, в отсутствие симптомов заболевания, начинают отработку бросковых движений с постепенным возвращением к прежним нагрузкам. При безуспешности консервативного лечения в течение 3 мес, а также в случае полного разрыва связки или ее отрыва показано хирургическое вмешательство. Лечение отрыва заключается в фиксации связки к месту ее прикрепления. При застарелых повреждениях и разрывах выполняют реконструкцию связки, обычно с помощью сухожилия длинной ладонной мышцы. Доступ к связке осуществляют медиальным разрезом с серединой в проекции медиального надмыщелка, не рассекая сухожилий сгибателей и круглого пронатора. Волокна сгибателей раздвигают в продольном направлении и рассекают связку и капсулу сустава. Формируют канал в венечном отростке и медиальном надмыщелке. Сухожильный трансплантат проводят через костные каналы и фиксируют восьми-образно при оптимальном натяжении. Локтевой нерв транспонируют только в случае его раздражения или подвывиха.
Осложнения
К осложнениям относятся разрыв трансплантата, повреждение локтевого нерва и медиального кожного нерва предплечья; изредка осложнения обусловлены патологией трансплантата, если его готовят не из длинной ладонной мышцы. После непродолжительной иммобилизации приступают к восстановлению объема активных движений. Спустя 4—6 нед после операции начинают упражнения для укрепления мышц.
При консервативном лечении некоторые спортсмены могут вернуться к занятиям спортом через 3 мес. Результаты хирургического вмешательства обычно хорошие.
Возвращение к спорту
Возобновление занятий спортом должно быть постепенным. Следует избегать валь-гусной нагрузки на сустав в течение 4 мес и лишь после этого срока можно начать осторожно отрабатывать бросковые движения. Нагрузку увеличивают постепенно; доводя до исходного уровня не ранее чем через 12—18 мес после операции.
Вальгусная и варусная деформации
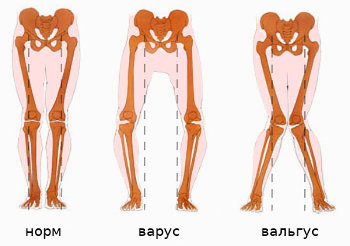
И хотя часто эти термины взаимосвязаны, они всегда должны соответствовать конкретному направлению, в котором дистальный (дальний от центра тела) сегмент в суставе обращен. Например, при вальгусной деформации колени находятся под углом и часто касаются друг друга. В этом состоянии, бедра под углом внутрь по отношению к бедру — это варусная деформация, однако, колени лицом наружу — это вальгусная деформация. Оба деформации присутствуют в одном и том же состоянии, поэтому очень важно использовать правильные термины, чтобы описать их.
Такие типы деформаций чаще всего присутствует в бедрах, коленях и ступнях, однако, бывают в кистях и локтях. Причина изменений кроется в заболеваниях, генетике и травмах.
Есть несколько различных типов вальгусной деформации в зависимости от конкретного страдающего соединения:
- Бедро. Бедренная кость расположена под углом наружу от шейки бедра. Это нарушение сложно диагностируемое, так как внешне не проявляется. Косвенно на него могут указать вальгусные колени и плосковальгусные стопы. Как правило, эта патология врожденная и нередко сопутствует дисплазии тазобедренного сустава. Грубых функциональных нарушений в тазобедренном суставе при вальгусной деформации шейки бедра не выявляется, но при сопутствующих деформациях колена и стопы изменяется походка, беспокоят косметические недостатки.
- Локоть. В основном травмы приводят к деформации в локтевом суставе — образуется угол кнаружи между осью плеча и предплечьем.
- Стопа. Самый распространенный тип этих нарушений мы встречаем повсеместно в нашей жизни, это вальгусная деформация стоп — большой палец поворачивается в сторону второго. Эта проблема проявляет себя в виде шишки у большого пальца, растущего в сторону от стопы.
- Колени и лодыжки. Здесь также может себя проявить вальгусная деформация, визуально — это Х-образные ноги. Она либо врожденная, либо сформированная в детском возрасте под влиянием заболеваний костной ткани и обмена веществ.
Варусная деформация может происходить в том же разнообразии суставов и костей, что вальгусная деформация.
Некоторые деформации могут быть в сочетанном виде, односторонними и двухсторонними симметричными. В таких случаях изменяется не только внешний вид конечности человека, но и нарушается функции суставов, а значит больной испытывает при ходьбе трудность передвижения и боль, вынужденно меняя наклон туловища и походку.
Без лечения эти патологии могут перераспределить нагрузку на другие суставы и кости и привести к дальнейшим проблемам. Уточнить диагноз поможет рентген. Успешная же операция может частично или полностью облегчить жизнь как самому больному, так и его близким.
Вальгусная деформация локтевого сустава
Основные симптомы, принципы диагностики и лечения и прогноз при вальгусной нестабильности описаны в разделе «Боль в медиальной локтевой области» (см. «Повреждение локтевой коллатеральной связки и вальгусная нестабильность локтевого сустава»).
Заднелатеральная ротационная нестабильность
- Нестабильность локтевого сустава вызвана повреждением латеральной локтевой коллатеральной связки.
- Подвывих или вывих в локтевом суставе.
- Травматический вывих в анамнезе.
- Характерны внезапное нарушение функции локтевого сустава, его блокада, щелчки при обычной двигательной активности.
- Отсутствие болезненности.
- Нормальный объем движений.
- Положительная проба на заднелатеральную ротационную нестабильность.
- Отрицательные пробы на варусную и вальгусную нестабильность.
- Дифференциальный диагноз проводят с вальгусной нестабильностью локтевого сустава.
Патогенез и профилактика
Поскольку у спортсменов заднелатеральная ротационная нестабильность локтевого сустава бывает следствием травмы, профилактические меры менее значимы по сравнению с ранней диагностикой, основанной на тщательно собранном анамнезе и объективном исследовании. Заднелатеральная ротационная нестабильность может быть также ятрогенной: например, после использования заднелатерального доступа по Кохеру, когда возможно повреждение лучевой коллатеральной связки, или доступа по Бойду для отсечения дистального конца лучевой коллатеральной связки от места прикрепления. Риск заднелатеральной ротационной нестабильности снижается, если целость лучевой коллатеральной связки восстанавливают.
Причин заднелатеральной ротационной нестабильности много: вывихи локтевого сустава, растяжение связок, переломы головки лучевой кости, венечного отростка, слабость связочного аппарата суставов, а также варусная деформация локтевого сустава. В итоге развивается слабость латеральной локтевой коллатеральной связки или происходит ее разрыв, что делает локтевой сустав неустойчивым при сочетании осевого давления с супинацией и отведением предплечья. В результате может возникнуть патологический наружный вращающий момент, поворачивающий локтевую кость относительно плечевой кости и вызывающий вывих или подвывих головки лучевой кости и смещение ее назад.
Обзорная рентгенография может выявить расширение полости плечелоктевого сустава; с помощью функциональной рентгенографии или рентгеноскопии удается диагностировать ротационный подвывих локтевой кости.
Консервативное лечение редко бывает эффективным, особенно у представителей спорта высоких достижений. Хирургическое вмешательство состоит в перемещении латерального комплекса связок в проксимальном направлении, если изменения в связках незначительны, или в реконструкции этого комплекса с помощью трансплантата из длинной ладонной мышцы, который при хронической нестабильности сустава или при дефиците ткани связок фиксируют трансоссально. Могут применяться и другие аутотрансплантаты. В обоих случаях выполняют латеральную Z-образную артротомию в проекции кольцевой связки лучевой кости во избежание дополнительного повреждения латераль-ныхсвязок (доступ, описанный Дж. Метой и Г. Бейном). В послеоперационном периоде прибегают к непродолжительной иммобилизации руки, для чего локтевой сустав сгибают под углом 90°, а предплечье частично пронируют. Локтевой сустав стабилизируют ортезом с замковым шарниром и разрешают постепенное разгибание.
К осложнениям относится сгибательная контрактура локтевого сустава, но ограничение объема движений редко превышает 20°.
В большинстве случаев после успешного восстановления или реконструкции латерального связочного комплекса возобновление занятий спортом возможно через 6 мес после операции.
- Mehta JA, Bain GI: Posterolateral rotatory instability of the elbow. J Am Acad Orthop Surg2004; 12:405.
- O’Driscoll SW et al: Posterolateral rotatory instability of the elbow. J Bone Joint Surg Am 1991 ;73:440.
Повреждение локтевой коллатеральной связки и вальгусная нестабильность локтевого сустава
Основные признаки
- Разрывы и воспалительно-дистрофические изменения локтевой коллатеральной связки, обычно затрагивающие передний ее пучок.
- Острая боль в медиальных отделах локтевого сустава, провоцируемая бросковым движением.
- Наибольшая интенсивность боли в конце замаха и во время броска.
- Точка максимальной болезненности — позади места прикрепления сгибателей и круглого пронатора.
- Боль при провокационных пробах, создающих вапьгусную (абдукционную) нагрузку на локтевой сустав.
- Вальгусная нестабильность локтевого сустава.
- Возможность сопутствующей нейропатии локтевого нерва и синдрома плече-локтевого соударения.
- Медиальный эпикондилит и синдром кубитального канала.
Профилактика
Снижению риска повреждения связки способствуют отработка правильной техники броска и упражнения, повышающие гибкость.
Клиническая картина
Для оценки степени расширения суставной щели выполняют функциональную рентгенографию. Пороговая ширина суставной щели, позволяющая заподозрить несостоятельность локтевой коллатеральной связки, — 3 мм. Для исключения других заболеваний или суставной мыши выполняют обзорную рентгенографию. При хроническом повреждении локтевой коллатеральной связки возможно ее обызвествление. Кроме того, в условиях хронической медиальной нестабильности создается избыточная нагрузка на плечелучевой сустав. На обзорных рентгенограммах следует обратить внимание на возможное сужение или асимметрию суставной щели.
Подтвердить диагноз и уточнить характер повреждения локтевой коллатеральной связки (отрыв или разрыв) можно с помощью МРТ.
Консервативное лечение эффективно примерно у 50% спортсменов. Для устранения боли рекомендуют покой и НПВС. Реабилитация направлена на укрепление мышц-сгибателей и пронаторов, а также восстановление динамической стабильности локтевого сустава. Через 3 мес, в отсутствие симптомов заболевания, начинают отработку бросковых движений с постепенным возвращением к прежним нагрузкам. При безуспешности консервативного лечения в течение 3 мес, а также в случае полного разрыва связки или ее отрыва показано хирургическое вмешательство. Лечение отрыва заключается в фиксации связки к месту ее прикрепления. При застарелых повреждениях и разрывах выполняют реконструкцию связки, обычно с помощью сухожилия длинной ладонной мышцы. Доступ к связке осуществляют медиальным разрезом с серединой в проекции медиального надмыщелка, не рассекая сухожилий сгибателей и круглого пронатора. Волокна сгибателей раздвигают в продольном направлении и рассекают связку и капсулу сустава. Формируют канал в венечном отростке и медиальном надмыщелке. Сухожильный трансплантат проводят через костные каналы и фиксируют восьми-образно при оптимальном натяжении. Локтевой нерв транспонируют только в случае его раздражения или подвывиха.
Осложнения
К осложнениям относятся разрыв трансплантата, повреждение локтевого нерва и медиального кожного нерва предплечья; изредка осложнения обусловлены патологией трансплантата, если его готовят не из длинной ладонной мышцы. После непродолжительной иммобилизации приступают к восстановлению объема активных движений. Спустя 4—6 нед после операции начинают упражнения для укрепления мышц.
При консервативном лечении некоторые спортсмены могут вернуться к занятиям спортом через 3 мес. Результаты хирургического вмешательства обычно хорошие.
Возвращение к спорту
| Видео (кликните для воспроизведения). |
|
Доктор С.М.Бубновcкий подтверждает силу препарата... Читать далее >>> |
Возобновление занятий спортом должно быть постепенным. Следует избегать валь-гусной нагрузки на сустав в течение 4 мес и лишь после этого срока можно начать осторожно отрабатывать бросковые движения. Нагрузку увеличивают постепенно; доводя до исходного уровня не ранее чем через 12—18 мес после операции.
Источники
-
Татьяна, Абрамова und Сергей Абрамов Нейроиммунологическая характеристика больных ревматоидным артритом / Татьяна Абрамова und Сергей Абрамов. — М. : Palmarium Academic Publishing, 2012. — 220 c. -
Лукачер, Г. Я. Неврологические проявления остеохондроза позвоночника / Г. Я. Лукачер. — М. : Медицина, 1985. — 240 c. -
Екатерина, Алексеевна Андреева Как излечить боли в спине и болезни позвоночника. Лучшие проверенные рецепты / Екатерина Алексеевна Андреева. — М. : Рипол Классик, 2009. — 950 c. - Школа здоровья. Остеопороз (+ CD-ROM) / О. М. Лесняк и др. — М. : ГЭОТАР-Медиа, 2012. — 945 c.
| [ Ответить ] | ||
| Re: Вальгусная деформация локтевого сустава у ребенка gayrat bayimbetov 04 Сентябрь 2011, 19:18 |
||
|
Уважаемый Вячеслав Васюков У детей такая вальгусная деформация локтевого сустава нечасто, но встречается при застарелых вывихах головки лучевой кости (т.е. застарелых повреждениях Монтеджи!). Причины тому являются: невправленный вывих головки лучевой кости и остаточное угловое смещение локтевой, кости которое со временем подвергалось самоисправлению. А вывих таки остается невправленным. Потеряв латеральный опорный комплекс, кости предплечья начали отклоняться кнаружи. Мы в нашей клинике Детской травматологии НИИТО МЗ РУз провели операцию (Опер. проф. Ходжанов И.Ю.) с аналогичным диагнозом. Если Вас интересует можем поделиться поподробнее с иллюстрациями до и после опер. ренгенограмм. Пиши сюда [email protected] Мы ради Вам помочь! |
||
| [ Ответить ] | ||
| Re: Вальгусная деформация локтевого сустава у ребенка Александр Ельцин 06 Сентябрь 2011, 02:45 |
||
| Уважаемый Вячеслав, для верификации деформации костей, образующих локтевой сустав, обязательно надо сделать рентгенограммы в 2-х проекциях. Обратить внимание на правильность укладки при выполнении рентгенограммы в прямой проекции. А потом можно обсуждать диагноз. Обращаться, по моему мнению, за консультацией целесообразно в клиники, которые имеют опыт в лечении пациентов с такими деформациями, а не к коллегам, которые недавно «провели операцию с аналогичным диагнозом». С уважением, А.Г. Ельцин. |
||
| [ Ответить ] | ||
| Re: Вальгусная деформация локтевого сустава у ребенка Вячеслав Васюков 06 Сентябрь 2011, 12:18 |
||
| [ Ответить ] | ||
|





 — 0
— 0