Содержание
- 1 Блог ортопеда Василистова Д.Б.
- 2 УЗИ тазобедренных суставов у детей. Методика Графа
- 3 Дисплазия тазобедренного сустава 2а типа по графу
- 4 Дисплазия тазобедренного сустава
- 5 Врождённая дисплазия тазобедренных суставов
- 6 Дисплазия тазобедренных суставов: тип 2а
- 7 Дисплазия тазобедренных суставов
- 8 Общие сведения
Блог ортопеда Василистова Д.Б.
Откровенно и обо всем
УЗИ тазобедренных суставов у детей. Методика Графа
В 1980 Р.Граф разработал скрининговую методику УЗИ тазобедренных суставов. Методика достаточно проста и информативна. Достоверность исследования тазобедренных суставов по Графу, по данным разных авторов, около 70%. Хорошим дополнением к методу является проведение во время УЗИ функциональных проб, уточняющих статичную картину.
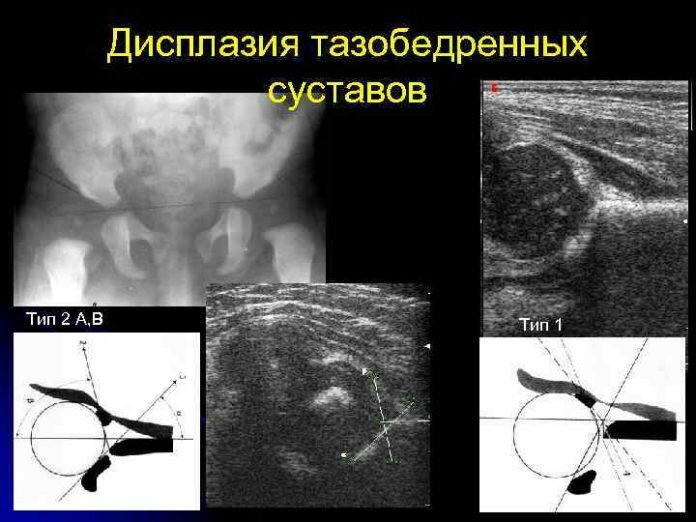
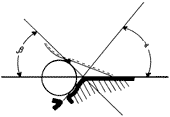
На фото ниже отмечены основные 2 угла (α и β), которые используются для определения типа развития тазобедренного сустава по классификации Графа.
Угол альфа измеряется для оценки развития костного купола вертлужной впадины. По углу бета судят о развитии хрящевой зоны вертлужной впадины. Чем меньше угол α и чем больше угол β, тем больше степень недоразвития сустава.
Классификация подразумевает 4 типа тазобедренных суставов
1а и 1б. Нормальный тазобедренный сустав.
1а (представляет собой заостренный костный выступ) и 1б (костный выступ сглажен). Значения углов: альфа больше 60 градусов, бета меньше 55. Это норма углов для новорожденных детей, если у грудничка такие значения в 1 месяц — он здоров.
Тип 2а и 2б (после 3 месяцев). Незрелый тазобедренный сустав.
Значения углов: альфа от 50 до 59 градусов, бета – больше 55. Костный выступ округлый, головка центрирована, хрящевая часть крыши широкая, костная часть крыши покатая. При обследовании у недоношенных детей и новорожденных до 3 месяцев такой тип считают физиологически незрелым, требует наблюдения. Пошел четвертый месяц — может потребоваться лечение.
Тип 2с Предвывих.
Расценивается как предвывих (головка центрирована, но хрящ покрывает её недостаточно, костная часть крыши закруглена). Углы: альфа от 43 до 49 градусов, бета – от 70 до 77. Это показатели за пределами нормы углов, требуется лечение.
Тип 3. Подвывих.
Значения углов: альфа больше 43, бета больше 77. Головка сустава расположена эксцентрично, хрящевая часть крыши не определяется. После 3-х месячного возраста могут начаться дегенеративные процессы, что спровоцирует коксартроз. Необходимо лечение.
Тип 4 Вывих бедра.
Угол альфа равен 43, бета больше 77, то есть далеко за пределами нормы углов. Головка находится вне полости сустава, отмечается симптом «пустой ацетабулярной впадины». Лечение таких детей нужно начать незамедлительно.
Инфографика. Классификация тазобедренных суставов. УЗИ по методу Графа.
Материалы использовавшиеся при публикации:
- Hefti. Pediatric orthopedics in practice.
- http://prokoksartroz.ru/diagnostika/uzi-tazobedrennyh-sustavov-novorozhdennyh#ixzz4Y5m9tYya
- http://uziotvet.ru/soedinitelnaya-tkan/uzi-tazobedrennyx-sustavovtbs-novorozhdennyx/
NB. От качества проведенного УЗИ исследования и от заключения, которое вам выдаст специалист УЗИ, зависит какое решение примет ортопед, какое будет назначено лечение и каков будет результат. Обязательно проверяйте, какое заключение выдал Вам специалист УЗИ. Если в описании нет величины углов альфа и бета, не описан характер костной и хрящевой частей впадины, центрации головки, в заключении не указан тип сустава по Графу, нет результатов функциональных проб, то такое исследование практически не имеет никакой ценности.
Дисплазия тазобедренного сустава 2а типа по графу
Читайте статью о рентгенодиагностике ацетабулярной дисплазии в номере 1 за 1998 год.
Ультразвуковая диагностика дисплазии тазобедренных суставов.
Улезко Е. А., Бучель Ю. Ю., Фень Е. П.
7-я клиническая больница, городской консультативно-диагностический центр для детей, г. Минск.
Раннее выявление детей с врожденной дисплазией и врожденным вывихом бедра является важной задачей современной ортопедии. Ведь начало лечения данной патологии до 3-х месяцев у 97% детей приводит к отличным и хорошим результатам [1]. Однако, общепринятая рентгенологическая методика диагностики все же не позволяет в полном объеме оценить состояние сустава у ребенка первых трех месяцев жизни.
В последнее время в детской ортопедии у детей первого года жизни начинает широко применяться ультразвуковое исследование тазобедренных суставов, которое позволяет без применения рентгенологических методов решить вопрос о наличии дисплазии, подвывиха или вывиха. Даный метод исключает вредное лучевое воздействие, в том числе гонадную дозу, получаемую при рентгенологическом исследовании тазобедренных суставов. Ультразвуковое исследование позволяет оценить хрящевые структуры, которыми в основном и представлен тазобедренный сустав у детей первых месяцев жизни, а также мышечные и соединительно-тканные компоненты. Метод неинвазивен, возможно его многократное использование и применение функциональных проб [2].
Головка бедренной кости у детей первых месяцев жизни состоит из хрящевой ткани. Ядро окостенения головки бедра чаще появляется на 3-5 месяце. Ультразвуковое исследование позволяет обнаружить ядро окостенения на несколько недель раньше, чем рентгенологическое. Хрящевая часть головки бедра слабо отражает ультразвуковые волны, обеспечивая окно для исследования вертлужной впадины.
Вертлужная впадина состоит из неоссифицированного хряща, который визуализируется в виде зоны пониженной эхогенности, ограниченной краями подвздошной и седалищной костей.
Labrum состоит из гиалинового хряща пониженной эхоплотности и небольшого количества фибринознохрящевой ткани более высокой эхогенности.
По мере роста ребенка костные края вертлужной впадины и проксимальная часть бедра препятствуют проникновению ультразвука и визуализируются как структуры высокой эхогенности. Иногда в полости сустава обнаруживается воздух в виде непостоянных пятен высокой эхогенности, исчезающих при движении конечности, что расценивается как нормальное явление.
Методика ультразвукового исследования тазобедренных суставов, ультразвуковая классификация их врожденной патологии впервые разработаны австрийским врачом Graf в 1984 году и в настоящее время является общепризнанной [3,4].
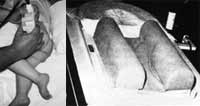
Ультразвуковое исследование тазобедренных суставов проводится линейным датчиком 5,0 или 7,5 МГц. Ребенок укладывается на бок, нога согнута под углом 20-30 о в тазобедренном суставе, что позволяет получить лучший косой срез. Исследование рекомендуется проводить в специальной укладке, которую нетрудно самостоятельно изготовить из поролона или одеяла (Рис. 1). Поскольку у новорожденных поясничный лордоз отсутствует, оптимальный скан может быть получен при положении плоскости сканирования (датчика) параллельно поясничному отделу позвоночника. Изображение сустава необходимо получить как можно ближе к средней линии сустава. Датчик устанавливается в проекции большого вертела. Вначале исследования может быть полезным перемещение датчика вдоль проксимального отдела бедра, которое визуализируется на поперечном скане в виде серпа высокой эхогенности. Перемещение датчика кзади позволяет получить изображение срединного среза головки бедра, имеющей форму шаровидного образования пониженной эхогенности. Необходимо сделать по крайней мере две качественные сканограммы каждого сустава для дальнейшего сравнения.
|
Рис. 1. Положение ребенка во время исследования. Укладка. |
Показаниями к проведению ультразвукового исследования являются: симптомы “щелчка“ и “соскальзывания“ в первую неделю жизни; ограничение отведения бедра; асимметрия ягодичных складок; укорочение ноги; нарушение ротации бедра; рождение в ягодичном предлежании; повышение мышечного тонуса в нижних конечностях; наличие патологии тазобедренных суставов у близких родственников.
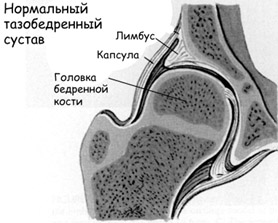
В норме (Рис. 2) головка сустава центрирована в ацетабулярной впадине. Костная часть крыши визуализируется практически горизонтально, хрящевая часть (лимбус) определяется в виде гиперэхогенной полоски, накрывающей головку сустава. Основная линия проводится по краю подвздошной кости, параллельно ей, через центр ацетабулярной впадины. Линия костной крыши проходит через костный выступ и у-образный хрящ и образует угол альфа. Линия хрящевой крыши проводится через костный выступ по основанию лимбуса и образует угол бетта (Рис. 3).

|
Рис. 2. Ультразвуковое изображение (Слева) и схема (Справа) нормального тазобедренного сустава. 1 — Головка сустава. 2 — Костный выступ. 3 — Костная часть крыши сустава. 4 — У-образный хрящ. 5 — Хрящевая часть крыши сустав (лимбус). 6 — Подвздошная кость. 7 — Основная линия. 8 — Линия костной крыши. 9 — Линия хрящевой крыши. 10 — Ядро окостенения. |

|

|
Рис. 3. Схема проведения линий по Графу. 1 — Основная линия. 2 — Линия костной крыши. 3 — Линия хрящевой крыши. |
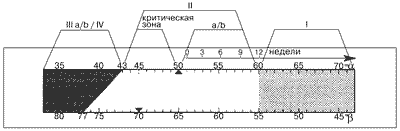
В практической работе удобно пользоваться сонометром (Рис. 4) — специальной шкалой, помогающей классифицировать суставы по типам (Таблица).
|
Рис. 4. Сонометр. |
Ультразвуковые типы тазобедренных суставов.
Тип 1а (Рис. 2) характеризуется наличием заостренного костного выступа, при типе 1б-костный выступ сглажен (Рис. 5).

|
Рис. 5. Ультразвуковое изображение (Слева) и схема (Справа) нормального тазобедренного сустава со сглаженным костным выступом. |
|
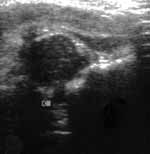
Тип 2 определяется как несформированный (незрелый) тазобедренный сустав (Рис. 6). Головка сустава центрирована, костный выступ округлый, костная часть крыши поката, хрящевая часть крыши широкая. У недоношенных детей и детей до 3-х месяцев такой сустав можно считать физиологически незрелым, диспластичным — тип 2а, что требует динамического наблюдения. После 3-х месяцев жизни подобная ультразвуковая картина расценивается как тип 2б и такие дети нуждаются в соответствующих лечебных мероприятиях. Тип 2с, так называемый предподвывих, когда головка сустава центрирована, но хрящевая часть недостаточно покрывает ее, костная часть крыши закруглена.
|
Рис. 6. Несформированный сустав. |
Тип 3 (Рис. 7) — подвывих, характеризуется эксцентрично расположенной головкой сустава, хрящевая часть крыши не определяется. У детей старше 3-х месяцев длительное давление головки на хрящевые структуры впадины вызывает дегенаративные процессы в тканях и при ультразвуковом исследовании отмечается усиление эхогенности в области ее хрящевой части.
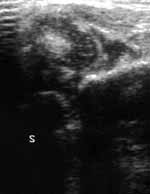
|
Рис. 7. Ультразвуковое изображение (Слева) и схема (Справа) подвывиха сустава. |

|
При вывихе — тип 4 — головка сустава располагается вне полости сустава, децентрация ее происходит чаще латерально. Отмечается симптом “пустой“ ацетабулярной впадины (Рис. 8).

|
Рис. 8. Ультразвуковое изображение (Слева) и схема (Справа) вывиха сустава. |

|
Таблица. Ультразвуковые типы тазобедренных суставов.
| Типы | Угол альфа | Угол бетта | |
| Зрелый сустав | 1 а | > 60 о | о |
| 1 б | > 60 о | > 55 о | |
| Незрелый сустав | 2 а | 50-59 о | > 55 о |
| 2 б | 50-59 о | > 55 о | |
| 2 c | 43-49 о | > 55 о | |
| Подвывих | 3 а | о | > 77 о |
| 3 б | о | > 77 о | |
| Вывих | 4 | о | > 77 о |
Таким образом, ультразвуковой метод исследования тазобедренных суставов обладает высокой чувствительностью и специфичностью и может заменить или дополнить рентгенологические исследования в выявлении данной патологии у детей первого года жизни.
Дисплазия тазобедренного сустава
Вам поставили диагноз дисплазия тазобедренных суставов (ДТБС)? Потом оказалось, что дисплазии и не было? Или, наоборот, вовремя не определили и не назначали лечение?
ДТБС – это врожденная патология, развивающаяся в результате внутренних и внешних факторов во время беременности, приводящая к неправильному развитию суставной впадины и отдела бедра, прилегающего к тазу.
Существует 4 степени тяжести патологии:
-
Незрелость ТБС – пограничное состояние, чаще наблюдаемое у недоношенных детей. Характеризуется отставанием развития суставные структур:
- Замедленное образование ядер окостенения
- Пограничные показатели углов
- Предвывих – суставная впадина скошена, угловые значения значительно изменены, но смещение головки кости бедра отсутствует, провокационные тесты – отрицательные.
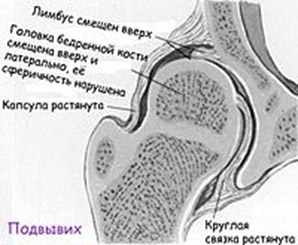
- Подвывих – впадина более уплощена и скошена, головка кости смещается вверх и наружу, при провокационных тестах способна выйти из суставной впадины.
- Вывих – наиболее тяжелая форма, при которой головка бедра сдвигается еще выше, выходя из впадины.
Диагностика
Клинически заподозрить дисплазию тазобедренных суставов можно на основании:
- Асимметричного расположения бедренных и ягодичных кожных складок
- Ограничения отведения ног, согнутых под прямым углом в ТБС и коленных суставах:
- для детей первого месяца жизни характерно ограничение отведение бедра,
- начиная с 2 месяца и до года характерно ограничение отведение бедра или, наоборот, избыточная гипермобильность.
3. Укорочения нижних конечностей.
4. Избыточной ротации бедра.
5. Симптомов «соскальзывания» или «щелчка» в тазобедренном суставе.
6. Наружной ротации стоп.
7. Пальпации головки бедренной кости за задним краем впадины.
8. Косого расположения половой щели у девочек.
Предрасполагающие факторы
Гинекологические и другие болезни будущей матери (аномалия матки, миома, анемия, ревматическая болезнь);
Неправильное питание и нездоровый образ жизни будущей матери
Наследственность по дисплазии.
ВО ВРЕМЯ БЕРЕМЕННОСТИ:
Патологическое течение беременности (маловодие, угроза выкидыша, токсикозы, прием медикаментов,)
Острые вирусные и другие инфекции (ОРВИ, грипп, сифилис, др.), особенно с 10 по 15 неделю беременности.
Первые либо трудные роды
Особенности плода (крупный размер, поперечное положение, ягодичное предлежание, многоплодная беременность)
Задержка формирования ядер
Ядра окостенения должны начать появляться к 3 месяцам (0-5 мм) и к 10 месяцам равны 9-11 мм.
Если у ребенка имеется лишь нарушение скорости формирования ядер окостенения при сохранении угловых показателей, то:
- до 3-4 месяцев динамическое наблюдение;
- после 4 месяцев — контроль витамина Д, контрольные УЗИ 1 раз в месяц, решение вопроса о восстановительном лечении.
Важно решить эту проблему к 6-7 месяцам, когда ребенок начинает ползать. Ядра должны быть уже хорошо сформированы к началу ходьбы (к 1 году), чтобы отдел бедренной кости, прилегающий к тазу, был способен выдержать вертикальную нагрузку.
В случаях подозрения ДТБС ребенку проводится УЗИ или рентгенография. В настоящее время всем детям в возрасте 1 месяца рекомендовано проводить ультразвуковое исследование ТБС. Целью которого является раннее выявление неправильного формирования ТБС.
Врожденный вывих ТБС является самым неблагоприятным вариантом дисплазии ТБС. Его встречаемость 3-4 случая на 1000 нормальных родов. Чаще всего выявляется еще в роддоме или в первые недели жизни малыша
УЗИ по методу Графа
1а и 1б. Нормальный тазобедренный сустав.
α >60, β 55. Костный выступ округлый, головка центрирована, хрящевая часть крыши широкая, костная часть крыши покатая.
Тип 2с Предвывих.
α=43-49, β=70-77 Головка бедренной кости центрирована, но хрящ покрывает её недостаточно, костная часть крыши закруглена. Если показатели за пределами нормы углов, требуется лечение.
Тип 3. Подвывих.
α 77. Головка сустава расположена снаружи суставной впадины, хрящевая часть крыши не определяется. После 3-х месячного возраста могут начаться дегенеративные процессы, что спровоцирует коксартроз. Необходимо лечение.
Тип 4 Вывих бедра.
α=43, β>77. Головка находится вне полости сустава, отмечается симптом «пустой ацетабулярной (суставной) впадины». Лечение таких детей нужно начать незамедлительно.
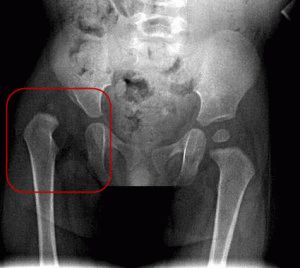
В случаях нарушения углов по УЗИ и/или подозрении при клиническом осмотре, ребенка направляют на рентгенологическое исследование. Оно является наиболее объективным, и при правильно выполненном снимке, подтвердить дисплазию ТБС, врожденный вывих и незрелость тазобедренного сустава.
Своевременное выявление и максимально функциональное лечение дисплазии залог:
- положительного прогноза
- сокращения сроков лечения
- отсутствия нарушения торсионного формирования нижних конечностей
- правильной адаптации ребенка к осевой нагрузке.
Врач ортопед-травматолог, реабилитолог и подиатр Кирилл Шлыков
Врач по лечебной физкультуре, Войта-терапевт Мария Гербутова
Врождённая дисплазия тазобедренных суставов
Ортопедическая патология опорно-двигательного аппарата выявляется у новорожденных при первичном осмотре. Врождённая дисплазия характеризует неправильное формирование и развитие суставов таза. Заболевание требует лечения с первых месяцев жизни. Невыявленная лёгкая форма приводит к врождённому вывиху бедра.
В восьмидесяти процентах изученных случаев патология касается девочек. Наличие отклонений у одного из родителей отражается на диагнозе детей. Левый сустав поражается чаще, реже изменяются оба сустава. Доказана связь тугого пеленания с врождёнными вывихами, являющимися сложной формой заболевания.
Внутриутробное развитие таит много опасностей для плода. Первые роды характеризуются повышенным риском появления на свет малышей с патологиями тазобедренных суставов.
Описывают ряд причин, способных спровоцировать нарушение:
- Генетические отклонения;
- Гормональный дисбаланс в организме матери;
- Кислородная недостаточность;
- Деструктивное развитие соединительной ткани в период эмбриогенеза;
- Поздняя беременность.
Сопутствующими факторами выступают токсикоз, недостаточное поступление витаминов и минералов, вирусные инфекции. Вредные привычки матери непременно отражаются на плоде. Здоровье детей требует внимания до рождения. Недоразвитие тканей определяет УЗИ диагностика. Назначается коррекционное лечение.
Анатомические отклонения
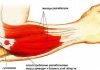
Дисплазия меняет анатомическую форму сустава, ограничивает функциональность конечности. Правильная геометрическая форма тазобедренных суставов отвечает за разумное распределение нагрузки. Деформации подвергаются структуры:
- Вертлужная впадина;
- Проксимальный отдел бедра;
- Оси суставов.
Структура соединительной ткани новорождённого обладает повышенной эластичностью. Нормальная функциональность предполагает тесное взаимодействие головки с впадиной при помощи круглой связки. Смещению кости препятствует лимбус (хрящевая прослойка). При дисплазии вертлужная впадина становится плоской. Наблюдается резкий скос. Связки детей неспособны удерживать головку кости в правильном положении. Она выскальзывает из углубления вверх, устремляясь наружу. Лимбус деградирует, перестаёт препятствовать выдвижению. Подобная аномалия относится к подвывихам.
За равномерную нагрузку на ногу отвечает проксимальный отдел бедра. Правильную форму тазобедренных суставов измеряет шеечно-диафизарный угол. Величина угла должна соответствовать возрасту. Определяют три степени наклона:
- Норма. Углубление, головка, шейка бедра составляют прямой угол.
- Нарушение центрации. Варусное плоскостопие у детей. Угол отклонён в одну сторону.
- Обоюдный избыточный наклон вертлужной впадины и шеечно-диафизарного угла.
Ротационные дисплазии являются нарушением физиологического развития костей в горизонтальной плоскости. Угол антеторсии (соотношение осей коленного и тазобедренного сустава) имеет разный наклон в зависимости от возраста. Несоответствие критериям ведёт к ротации соединительной ткани, возникновению косолапости.
Выявление симптомов заболевания
Врождённая дисплазия суставов таза имеет характерные признаки. До врачебного осмотра родителей должны насторожить внешние аномалии. Если одна ножка короче другой либо разведение коленей детей в положении лёжа вызывает плач, следует незамедлительно провести подробную диагностику. Врач проводит обследование в спокойной обстановке. Комната должна быть тёплой, ребёнок накормлен.
| Видео (кликните для воспроизведения). |
 |
История лечения: Как Дмитрий Николаев избавился от боли в суставах |
Симптоматика заболевания первых месяцев от рождения и более поздних сроков отличается. Выделяют стандартные маркеры выявления аномалий:
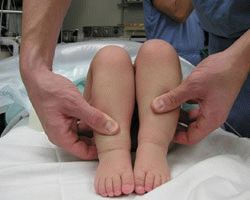
- Асимметрия подъягодичных складок. Особенно заметна аномалия при дисплазии тазобедренных суставов после трёхмесячного возраста. Углубления разной формы и длины расположены на разных уровнях. Симптом имеет значение только в комплексе с прочими тревожными позывами.
- Укорочение одного бедра. При положении лёжа на спине, согнутые колени находятся на разных уровнях (одно короче другого). Больное колено располагается ниже. Тест эффективен при одностороннем вывихе.
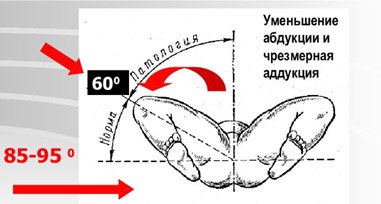
- Ограничение отведения бедра. Когда функции соединительной ткани нарушены, согнутые повреждённые конечности новорождённого возможно развести только до угла шестьдесят градусов. После семимесячного срока о дисплазии говорит угол в пятьдесят градусов.
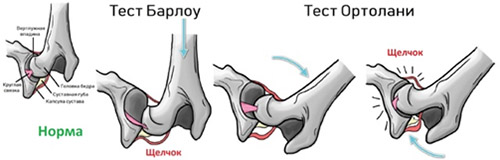
- Симптом Маркса-Ортолани. Ноги сгибаются в коленях, происходит неторопливое разведение бёдер. При соскальзывании головки во впадину у детей раздаётся характерный щелчок. Это свидетельство вывиха.
У девочек тревожным симптомом служит смещение половой щели от центра. Поздние сроки характеризуются лёгкой хромотой, ограниченной подвижностью, деформацией стоп. Зачастую дисплазия тазобедренных суставов исчезает после года жизни. Незрелые ткани укрепляются и приходят в анатомическое соответствие. Двенадцать процентов малышей остаются заложниками заболевания.
Современная диагностика
Вероятность врождённой патологии заставляет врачей производить тщательный анализ сопутствующих факторов. Токсикоз, повышенная пластичность соединительной ткани, наследственность, крупный плод — наличие указанных предпосылок позволяет причислять пациента к группе риска. Ортопеды включают в понятие «дисплазия» весь спектр отклонений.
Диагностика проводится на основании клинико-рентгенологических исследований. Известны несколько степеней сложности заболевания:
- Предвывих. Впадина имеет недоразвитую форму, но бедренная кость у детей не смещена. У взрослых неполноценность сустава затрагивает здоровую ногу.
- Подвывих. Изменяются пропорции соотношения суставов. Головка балансирует на краю впадины, благодаря соединительной ткани, не покидает её пределы.
- Вывих. Всестороннее разобщение поверхностей. Головка кости выскальзывает из углубления по направлению в сторону и вверх. Сложная форма заболевания тазобедренных суставов.
Ультразвуковая диагностика — стандарт для получения информации с первых часов жизни. Метод отличается высокой точностью, относительной безопасностью, в сравнении с рентгеном. Определяется точное расположение головки бедра. Фиксируется амплитуда смещений при движениях детей.
Рентгенограмма возможна после достижения ребёнком семимесячного возраста. Хрящевая ткань не отображается на снимке, поэтому проводится ряд геометрических вычислений. Вычисляется ацетабулярный угол (степень наклона вертлужной впадины). В зависимости от состояния соединительной ткани определяется уровень опорного сопротивления конечности.
Методы лечения
Диагноз становится призывом к действию. Чем старше ребёнок, тем сложнее восстановить жизнеспособность сустава. Лечение врождённых вывихов занимает долгий период времени и болезненно воспринимается ребёнком. Предвывих и подвывих тазобедренных суставов при своевременной профилактике исчезают за месяц.
Основная цель консервативного лечения — фиксация разведённых конечностей. Свобода движений при этом не должна ограничиваться. Движение обеспечивает центральное расположение головки кости. Кровоток не нарушается, суставы насыщены питательными веществами. Мышечный корсет детей развивается гармонично.
Поза лягушки способствует самоустранению подвывихов. Принцип широкого пеленания эффективен с рождения. Из мягкой пелёнки формируется распорка длинной 16 см. Ножки разводятся в стороны согнутыми, под углом шестьдесят градусов и прокладываются пелёнкой, чтобы восстановить формирование соединительной ткани.
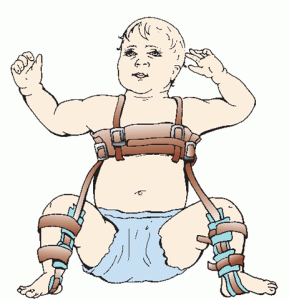
Специальные приспособления подбирает ортопед. Главная предосторожность — не травмировать нежные эпителии ребёнка и не препятствовать подвижности. К ортопедическим корректорам относятся:
-
Стремена Павлика. Принцип сгибания колен и тазобедренных суставов с помощью бандажа со стременами. Риск деформации головки бедра сводится к нулю. Приспособление мягкого типа — золотой стандарт ортопедии.
Лечебная гимнастика с упражнениями на раздвижение бёдер проводится при смене памперса. Сопровождает весь период консервативного лечения. Препятствует застою крови. Создаёт предпосылки правильной двигательной активности. Движения плавные, чтобы избежать повреждений соединительной ткани. Рекомендуется плавание на животе.
Массаж необходим при любой степени дисплазии. Исключение вертикальной нагрузки требует поддержания мышечного тонуса с помощью массажных манипуляций. Применяются точечные надавливания подушечками большого пальца на сустав с одновременным отведением наружу и лёгким потряхиванием. Полезен вибрационный массаж внутренней поверхности тазобедренных суставов, когда таз ребёнка приподнимается и медленно качается на весу.
Отсутствие терапевтического эффекта, поздняя диагностика, болевой синдром, потеря подвижности — показания для хирургического вмешательства. Тип операции подбирается индивидуально:
- Закрытая редукция. Действия хирурга восстанавливают правильное сочленение головки и впадины.
- Тенотомия. Удаление сухожилия. Инструментальное вмешательство минимально.
- Бедренная остеотомия. Разрушенная часть бедра укрепляется металлическими пластинами.
Отсутствие грамотного лечения приводит детей к сколиозам и другим нарушениям осанки и походки. Взрослым угрожает коксартроз, остеохондроз.
Прогнозы и профилактика
Восстановить правильное положение конечности при врождённой дисплазии возможно. Бдительность родителей и неонатологов предупреждает осложнения. Рекомендуется слабое пеленание либо отказ от него. Физиологически выверенной считается «поза лягушонка», обеспечивающая свободное движение тазобедренных суставов.
Появление одноразовых подгузников, их частая смена — своеобразная лечебная гимнастика. Полезно носить малыша в слинге. Детям постарше пользу приносят занятия плаванием, велосипедные прогулки. Всё, что способствует обогащению соединительной ткани кислородом, следует применять. Пожилым людям противопоказаны резкие противоестественные движения, травмы. Следует беречь суставную капсулу.
Возможности современной медицины спасают на любой стадии развития заболевания. Цена вопроса в том, что лучше перенести плач новорождённого, привыкающего к стременам Павлика, чем наблюдать, как взрослому укрепляют бедро металлическими пластинами.
Дисплазия тазобедренных суставов: тип 2а
Рождение ребёнка – праздник для семьи. Тем печальнее становится болезнь маленького новорожденного. Нередко среди малышей встречается заболевание, известно как дисплазия тазобедренного сустава 2а.
Лучшее оружие против болезни – информация. Рассмотрим представление о заболевании, признаки, причины появления и меры борьбы.
Почему возникает заболевание
В последнее время дисплазия тазобедренного сустава чаще стала встречаться у новорожденных малышей в возрасте до года. Причины установлены:
- Неблагоприятная атмосфера развития плода (экологическая);
- Нарушения при беременности (неправильное расположение плода, безответственное отношение матери);
- Наследственная склонность к нарушениям опорно-двигательного аппарата.
Врач не сможет точно назвать причину развития заболевания.
Что такое дисплазия тазобедренного сустава
Дисплазия – нарушение структуры суставов таза и бедра. Если возраст тазобедренных суставов не достиг зрелости, болезнь относят в тип 2а. Чаще дисплазия проявляется уже при рождении, судя по последним подсчётам, слишком часто. Что интересно, чаще дисплазия появляется у маленьких девочек.
Тип 2а – начальная стадия. На первой стадии тазобедренный сустав находится в относительно свободном, здоровом положении, но уже намечаются отдельные сдвиги в отрицательную сторону. На упомянутой стадии стадии связки и суставные ткани не прилегают к суставу, не удерживают, из-за этого соединение начинает «вихлять», расшатывается, как хлипкий болт.
Избранные люди считают, что рождение малыша с неправильными сочленениями в суставе означает пожизненный дефект. Мнение ошибочно. Истина сложнее: дисплазия тазобедренного сустава продолжит расширяться, превращаясь в прочие типы, приводя к серьёзным болезням. Приведем примеры:
- Предвывих (типы 3а и 3в). На указанной стадии головка кости бедра слегка вылезает из вертлужной впадины;
- Вывих головки кости бедра (тип 4). Головка выходит полностью, сустав начинает деформироваться. Нарушается подвижность: малыш способен прихрамывать либо не ступать на ногу.
Различают одностороннюю и двухстороннюю дисплазию тазобедренного сустава. Дело заключается в вовлеченности ног: либо единственная нога становится жертвой дисплазии, либо одновременно обе. У новорожденных, к сожалению, чаще случается двусторонняя дисплазия.
Различить патологию сложно, болезнь не выказывает присутствие. Малышу не бывает больно, не развиваются судороги и прочие яркие симптомы нарушения. Внимательный родитель заметит болезнь в говорящих проявлениях:
- Разная длина ножек;
- Ягодицы несимметричны;
- Из тазобедренного сустава издаются характерные щелчки: головка бедренной кости выскакивает из вертлужной впадины.
Если ребёнку исполнился год, наступило время активной ходьбы, дисплазия 2а проявляется признаками:
- Малыш любит ходить на носочках;
- «Утиная» походка вразвалочку.
Если симптом заметит врач – тем лучше. Если фактор насторожил родителей, обратитесь за консультацией поскорее.
Как диагностируют дисплазию
Самостоятельные диагнозы и назначение лечения запрещены во благо ребёнка. Предстоит диагностика, без явного доказательства появления дисплазии лечение не начнут. Частая процедура выявления – прохождение УЗИ.
Процедура показывает явные преимущества. Во-первых, не доставляет детям дискомфорта (и взрослым). Во-вторых, чтобы сделать УЗИ, не нужно платить большие деньги, процедура вполне доступна.
УЗИ проводят грудничку, начиная с 4 месяца и заканчивая 6. Исследование выявит степень заболевания, подтвердит либо опровергнет наличие болезни. Начнётся лечение. По достижении возраста 6 месяцев придётся отправиться на рентген.
Как проходит лечение
Успешность лечения новорожденных с дисплазией тазобедренного сустава (начальный тип), зависит от месяца, когда заболевание замечено. Статистика показывает: в 90% случаев детишки остаются здоровыми и продолжают расти без непреодолимых препятствий. Чаще врачи добиваются результата к полуторагодовалому возрасту.
Если ребёнку уже исполнилось полгода, с молниеносным лечением придётся подождать: порой до пяти лет либо больше. Не предоставляется гарантии, что результат окажется лучшим. Чаще бывает наоборот. Порой требуется операция.
Если малыш вовсю ходит и диагностирована дисплазия последующей степени, результат лечения непредсказуем. Если говорить честно, вряд ли лечение принесёт полнейшее выздоровление. От родителей требуется соблюдение правил:
- Не ставить малыша на ножки, пока врач не выпишет соответствующее разрешение;
- Требуется помогать малышу делать специальные профилактические упражнения. К примеру, лечь на спину, развести ножки и вращать тазобедренный сустав. Упражнение помогает костям становиться более гибкими, растягивает их;
- Обеспечить ребёнку положение, когда бёдра постоянно разведены. Если зафиксировать правильное положение в суставе, кости привыкнут к принятому положению и правильно срастутся.
К счастью, лечение доступно и вполне осуществимо с положительным результатом. Главное – посетить врача вовремя, не запуская болезнь.
Как помочь ребёнку до установления диагноза
Если малыш родился здоровым, дисплазия тазобедренного сустава не страшна.
Для новорожденных детей обязательным становится ежемесячный осмотр у педиатра. Трижды в год родители приводят ребёнка к ортопеду. Если доктора не заметят настораживающих признаков, беспокоиться не стоит.
Известен интересный профилактический метод – широкое пеленание. Нельзя пеленать ребёнка, чтобы ножки завёрнутого младенца оставались выпрямлены, как у оловянного солдатика. Последние исследования показывают, что между двумя способами– пеленание «оловянным солдатиком» и патологией тазобедренного сустава присутствует взаимосвязь. Подобное пеленание было принято во времена прабабушек, не позволяйте представительницам старшего поколения пеленать малыша неправильным способом.
Лучше, если карапуз будет закутан по подобию детей древних племён: малыш просто «сидит» в пелёнке, повешенной на мамину шею. Мама поддерживает ребёнка, а ножки младенца свободно висят над землёй. Если малыш за спиной – метод правильный, ребёнок обхватывает мамину спину ножками, бедренные кости постоянно находятся в разведённом, фиксированном состоянии. Японцы заметили, когда метод пеленания стал широко использоваться в семьях с новорождёнными детьми, процент дисплазии уменьшился в разы!
Дисплазия тазобедренного сустава, тип 2а, чаще появляется у новорожденных деток. Будущим мамам лучше пристальней следить за здоровьем во время беременности, не прекращая заботы о малыше после его рождения.
Дисплазия тазобедренных суставов
Общие сведения
Дисплазия соединительной ткани в организме зачастую манифестирует патологией со стороны опорно-двигательного аппарата, в том числе и патологией крупных (тазобедренных и коленных) суставов в виде дисплазии коленных суставов и дисплазии тазобедренных суставов. Врожденный вывих бедра (синоним врождённая дисплазия тазобедренных суставов), относится к тяжёлым порокам развития опорно-двигательного аппарата и занимает одно из ведущих мест среди всех врождённых заболеваний суставов. По литературным данным различные степени недоразвития тазобедренного сустава (дисплазия) встречаются у 0,5-5% новорожденных детей.
Нестабильность тазобедренного сустава, подвывих/вывих бедра диспластического генеза у детей имеет тенденцию к быстрому прогрессированию и является ведущей причиной развития диспластического деформирующего коксартроза уже в подростковом возрасте. При отсутствии адекватного лечения прогрессирующие трофические/функциональные нарушения в тазовом суставе (ТС) приводят к вторичным тяжелым нарушениям структур сустава, что и обуславливает дисфункцию опоры конечности и ее движения, нарушения физиологического положения таза, искривление позвоночника и последующее развитие деформирующего коксартроза и остеохондроза, являющихся ведущей причиной инвалидизации у взрослых.
Код дисплазия тазобедренных суставов по мкб-10: Q65.0; Q65.1; Q65.2; Q65.3; Q65.4; Q65.5; Q65.6; Q65.9. Дисплазия тазобедренных суставов у детей характеризующаяся недоразвитием практически всех элементов тазобедренного сустава (костей, мышц, капсулы сустава, связок, сосудов, нервов) и измененными пространственными соотношениями вертлужной впадины и головки бедренной кости. В целом, по литературным данным различные степени недоразвития тазобедренного сустава (дисплазия) встречаются у 0,5-5% новорожденных детей. При этом, диспластические изменения в тазобедренных суставах обнаруживают с двух сторон в 25% случаев. Левостороннее поражение встречается чаще (1:1,5), чем правостороннее. Патологии ТС статистически достоверно встречается чаще у девочек (1:3). Более того, у девочек отмечаются более тяжелые степени задержки развития суставов, т.е. эту патологию можно отнести к сопряженной с полом.
Особенности анатомии тазобедренного сустава при дисплазии
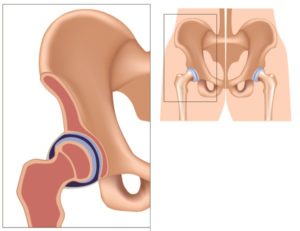
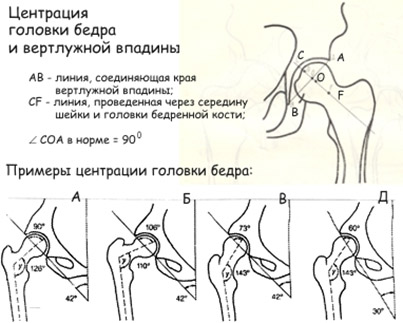
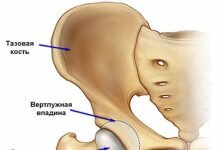
Тазобедренный сустав выполняет не только физиологическую функцию многоосевого движения. Его особенностью (в сочетании с функцией позвоночника) является формирование правильной осанки человека, что обусловлено его анатомическим строением (рис. ниже) — сочетанием шарообразной головки бедренной кости и вертлужной впадины, формирующих с помощью связочно-мышечного аппарата чрезвычайно стабильное сочленение.
В тоже время у новорожденного ребенка даже в норме строение тазобедренного сустава отличается незрелостью (не полностью сформированной структурой), избыточной эластичностью связок сустава, что проявляется:
- неглубокой уплощённой вертлужной впадиной;
- несоответствием размера головки бедренной кости относительно размера вертлужной впадины;
- недостаточной плотностью суставной капсулы;
- слабой развитостью мышечной ткани таза (ягодичной мышцы).
По сути, головка бедра у младенцев удерживается во вертлужной впадине лишь круглой связкой, суставной капсулой и вертлужной губой. Кроме того, преобладающая часть элементов сустава при рождении ребенка является хрящевой, а процесс оссификации и роста кости активно продолжается с 1 до 3-х лет. На первом году жизни увеличивается преимущественно оссификация шейки бедренной кости, сохраняя хрящевое строение лишь в ее верхнем отделе. В этот же период отмечаются наибольшие темпы роста вертлужной впадины. В норме рост головки бедренной кости и вертлужной впадины происходит синхронно.
При дисплазии тазобедренного сустава у новорожденных суставная впадина, головка/шейка бедра изменены, но соотношение суставных поверхностей еще соответствует норме. Именно выраженность анатомических дефектов сустава, являющихся следствием тканевой сегментарной неполноценности, и определяет степень дисплазии. Врожденная дисплазия ТБС проявляется в трех формах, которые постепенно переходят одна в другую (рисунки ниже):
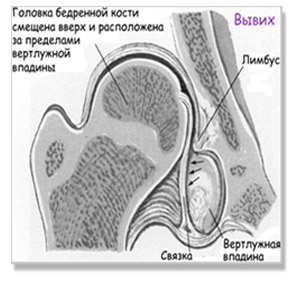
- Неустойчивое бедро (предвывих) — характеризуется нестабильностью сустава на фоне дисплазии соединительной ткани. Ее анатомическим проявлением является периодическим смещением головка бедра внутри суставной полости. Т.е. головка бедренной кости за пределы вертлужной впадины не смещается. При этом, вывих и вправление осуществляется легко.
- Подвывих бедра — суставная поверхность головки бедренной кости частично смещается наружу и вверх относительно вертлужной впадине, но не выходит за пределы лимбуса. При этом контакт между этими элементами сустава сохранен. Круглая связка и капсула растянуты, а лимбус смещается вверх, теряя функцию поддержки, что и позволяет головке бедра смещаться вверх и частично в стороны.
- Вывих бедра – головка бедренной кости сдвигается еще выше и выходит за пределы вертлужной впадины. При этом контакт головки бедра с суставной впадиной полностью утрачен. Лимбус смещён вниз, связки и капсула сустава растянуты. Вывих относится к наиболее часто встречаемой форме поражения тазобедренного сустава (около 70%).
При отсутствии лечения/или его неэффективности постепенно вертлужная впадина заполняется соединительно-жировой тканью, что затрудняет или делает невозможной процедуру вправления сустава.
Большое значение имеет раннее выявление нестабильности ТБС и своевременное начало лечения, поскольку по мере взросления ребенка заболевание прогрессирует, что существенно нарушает биомеханику нижних конечностей, требует проведения корригирующих хирургических вмешательств, направленных на стабилизацию сустава, что значительно снижает качество жизни.
Дисплазия тазобедренных суставов обусловлена недостаточностью соединительной ткани, обусловленной мутациями различных генов в разных сочетаниях и воздействием неблагоприятных факторов внешней среды. Характерными анатомическими проявлениями дисплазии ТБС являются недоразвитие сустава: гипоплазия и уплощение вертлужной впадины у новорожденного, замедление развития головки бедренной кости, сумочно-связочного и нервно-мышечного аппарата сустава, что и обуславливает его повышенную подвижность.
Классификация
Выделяют несколько видов дисплазии тазобедренного сустава:
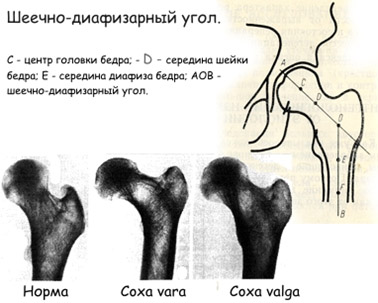
- Дисплазия бедренной кости. Механизм развития дисплазии ТБ заключается в нарушении шеечно-диафизарного угла, определяющего централизацию головки бедра в вертлужной впадине (угла сочленения шейка бедра с его телом). Может наблюдаться как уменьшение угла тазобедренного сустава — coxa vara, так и его увеличение — coxa valga (рис. ниже).
- Ацетабулярная дисплазия. Патология обусловлена нарушением развития вертлужной впадины, которая уменьшена в размерах, более плоская, с недоразвитым хрящевым ободком.
- Ротационная дисплазия. Обусловлена несовпадением осей движение всех суставов нижней конечности (избыточным углом антеторсии бедренной кости), то есть, нарушением расположения головки бедренной кости относительно вертлужной впадины.
По клинико-рентгенологическим критериям выделяют предвывих (неустойчивое бедро), подвывих (первичный, остаточный и вывих бедра (переднебоковой/боковой), надацетабулярный и подвздошный высокий вывих.
В этиологии дисплазии ТБС у детей ведущее значение играет задержка развития сустава в период внутриутробного развития (эмбриональной закладки), развивающаяся под воздействием неблагоприятных эндо/экзофакторов, а также внешние воздействия на сустав после рождения ребенка. К факторам, способствующим развитию дисплазии ТБС относятся:
- Неблагоприятная наследственность (передается аутосомно-доминантным способом от родителей к ребенку).
- Осложнения и неблагоприятное течение беременности (тазовое предлежание плода, крупный плод, маловодие, токсикоз первой половины беременности, роды у женщин до 18 и старше 35 лет).
- Повышенная выработка релаксин-гормона, который выделяется в организме женщины тканями матки и плацентой для подготовки непосредственно к родам (воздействует на связки, увеличивая их эластичность).
- Заболевания щитовидной железы.
- Инфекционные заболевания с 10 по 15 неделю беременности (ОРВИ, краснуха, грипп).
- Внешние воздействия – неконтролируемый прием лекарств во время беременности и алкоголя, рентгеновское излучение, радиация, неблагоприятная экологическая обстановка.
- Нерациональное питание во время беременности, способствующие развитию нарушений водно-солевого и белкового обмена, дефицита витаминов и минералов в организме.
- Тугое пеленание ребенка с выпрямленными ножками.
Симптомы дисплазии тазобедренного сустава
Признаки дисплазии тазобедренных суставов у грудничков
Как правило, симптомы у новорожденного при дисплазии ТБС при отсутствии смещения головки бедра чрезвычайно скудны. Основным симптомом в этом периоде можно считать наличие избыточной ротации в одном/обеих суставах, а также увеличение пассивной подвижности в ТБС. У грудных детей ранними и основными клиническими симптомами неустойчивого бедра являются:
- Ограничение угла пассивного разведения ног в тазобедренных суставах у новорожденного, согнутых под прямым углом. В норме бедра должны отводятся до горизонтальной плоскости (80-90), при наличии патологии отмечается ограничение отведения бедра (двухстороннее или на стороне поражения).
- Асимметрия ягодичных складок и складок кожи на бедре.
- Относительное укорочение ноги и ротация конечности кнаружи.
- Симптом щелчка или соскальзывания Маркса-Ортолани/Барлоу.
Более поздние симптомы вывиха бедра появляются с началом самостоятельной ходьбы и проявляются выраженным ограничением отведения бедра, укорочением бедра (признак Галеацци).
Характерные симптомы у детей старше одного года заключаются в нарушении походки: ребенок явно прихрамывает на одну ножку (симптомы вывиха бедра, с одной стороны) или отмечается характерная «утиная» походка (патология обоих ТБС).
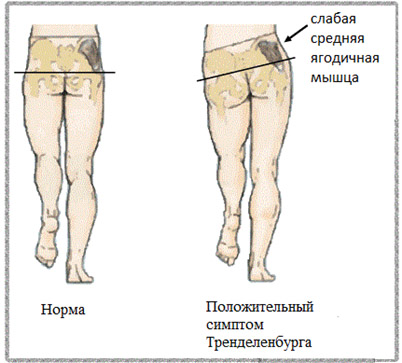
Симптомы у взрослых проявляются болевым синдромом в ТБС, быстрой утомляемостью при ходьбе, более высоко расположенным большим вертелом и нарушением локомоторных функций (специфический патобиомеханический симптомокомплекс, проявляющийся недостаточностью средней ягодичной мышцы — симптом Тренделенбурга).
Снижение функции ягодичной мышцы способствует нарушению стабильности таза – возникновению его бокового наклона, что компенсаторно проявляется симптом Дюшена (большим наклоном туловища), обусловленным усилением функции косых мышц живота.
Функциональное укорочение нижней конечности, вызванное смещением головки бедра вверх, изменения ягодичных мышц и отсутствие упора головки бедра способствуют появлению нарушений биомеханики походки, а именно: раскачиванию таза и корпуса при ходьбе, нарушению ритма ходьбы, появлению хромоты.
Анализы и диагностика
| Видео (кликните для воспроизведения). |
|
Доктор С.М.Бубновcкий подтверждает силу препарата... Читать далее >>> |
Диагностика дисплазии ТБС у детей первого года жизни должна проводиться строго дифференцированно, в зависимости от степени выраженности нарушений в суставе (дисплазия, подвывих, вывих) и возрастных характеристик. Диагноз у детей до 3 месяцев ставится на основе клинико-функциональных показателей и данных ультрасонографических исследований.
Диагностика патологии ТБС у детей старше 3 месяцев включает дополнительные инструментальные исследования: УЗИ шейного/пояснично-крестцового отделов позвоночника, рентгенографию тазобедренных суставов (после 6 месяцев), дуплексное сканирование кровеносных сосудов ног.
Источники
-
Гордон, Н. Артрит и двигательная активность / Н. Гордон. — М. : Олимпийская литература, 2017. — 136 c. -
Уорралл, Дженнифер Артрит и другие болезни суставов. Все, что нужно знать / Дженнифер Уорралл. — М. : АСТ, Астрель, 2015. — 360 c. -
Мазнев, Н. Артрит, артроз, подагра. Болезни суставов. Авторские методики лечения / Н. Мазнев. — М. : Рипол Классик, Дом. XXI век, 2010. — 512 c. - Татьяна, Алексеевна Раскина Проблема остеопороза у мужчин с ревматоидным артритом: моногр. / Татьяна Алексеевна Раскина, Ирина Степановна Дыдыкина und Марина Васильевна Летаева. — М. : LAP Lambert Academic Publishing, 2012. — 112 c.