Содержание
- 1 Пластика задней крестообразной связки
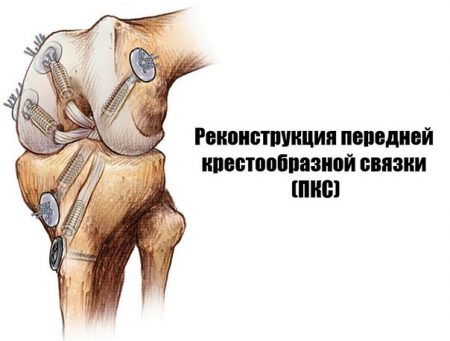
- 2 Пластика ПКС коленного сустава (передней крестообразной связки)
- 3 Повреждение передней крестообразной связки коленного сустава
- 4 Артроскопическая пластика передней крестообразной связки коленного сустава
- 5 Пластика передней крестообразной связки колена
Пластика задней крестообразной связки
Перед реконструктивным этапом операции предшествует диагностическая артроскопия. Оценивается общее состояние сустава, наличие патологии менисков, гиалинового хряща, передней и задней крестообразной связок. Чтобы упростить визуализацию места прикрепления задней крестообразной связки к большеберцовой кости и для исключения повреждения подколенного сосудисто-нервного пучка формируется дополнительный заднемедиальный доступ, через который могут проводиться инструменты или оптика. После проведения ревизии межмыщелкового пространства при помощи выкусывателей, шейвера и WAPRудаляется культя задней крестообразной связки и жировое тело.
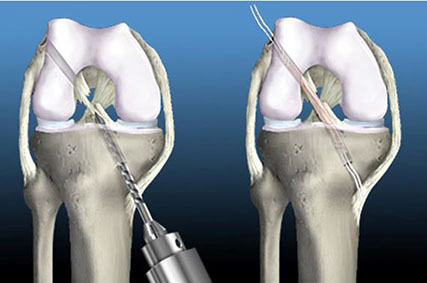
Костные тоннели проводятся с использованием набора направителей. Для формирования большеберцового тоннеля производится разрез кожи и мягких тканей медиальнее бугристости большеберцовой кости, сходный с таковым при пластике передней крестообразной связки. Мишень большеберцового направителя проводится за задний край плато большеберцовой кости в проекции задней ямки так, чтобы последний находился у отметки 14-15 мм крючка. Подвижная втулка направителя ориентирована таким образом, что при проведении спицы ее острый конец упирается в мишень направителя.
Тем самым удается избежать потенциальных осложнений, связанных с повреждением подколенного сосудисто-нервного пучка. С этой же целью при рассверливании большеберцового тоннеля канюлированным сверлом острие спицы прикрывается специальным защитником. Для проведения бедренного тоннеля требуется дополнительный доступ проксимальнее медиального надмыщелка бедренной кости. Для минимизации операционной травмы разрез осуществляется дорзальнее m. vastus medialis. После установки бедренного направителя спица проводится снаружи-внутрь (ретроградно), т. е. из указанного доступа в коленный сустав.
Диаметр костных тоннелей обычно соответствует диаметру подготовленного аутотрансплантата и составляет 7-10 мм. Предварительно подготовленный ассистентом аутотрансплантат проводится в сформированные тоннели также ретроградно. Трансплантат фиксируется в бедренной кости интерферентным биодеградирующим винтом. После нескольких сгибаний в коленном суставе и «тренировки» трансплантата, голень выводится из заднего подвывиха и проводится фиксация аутотрансплантата в большеберцовом тоннеле (также с использованием биодеградирующего винта) в положении 60 градусов сгибания коленного сустава.
После осуществления фиксации оценивается стабильность коленного сустава при помощи клинических тестов. Под контролем артроскопа определяется биомеханика, изометричность и тонус трансплантата.
Навигация по категориям
Попробуйте воспользоваться картой суставов, чтобы найти необходимый вам материал на Сустав Wiki
Пластика ПКС коленного сустава (передней крестообразной связки)
Во время активных занятий спортом, при бытовых и производственных травмах часто возникают повреждения внутрисуставных структур коленного сочленения – менисков и крестообразных связок.
При нарушении работы этих элементов сустава нарушается плавность движений, возникают болевые ощущения, значительно снижается работоспособность человека.
Лучших результатов в лечении волокнистых структур коленного сустава можно добиться с помощью оперативного вмешательства – пластики крестообразных связок.
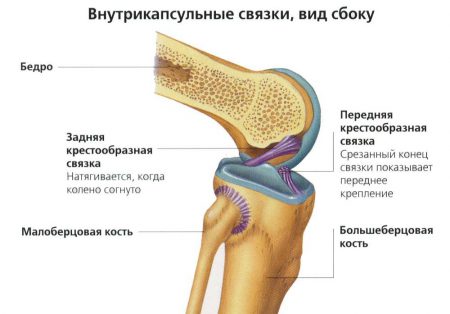
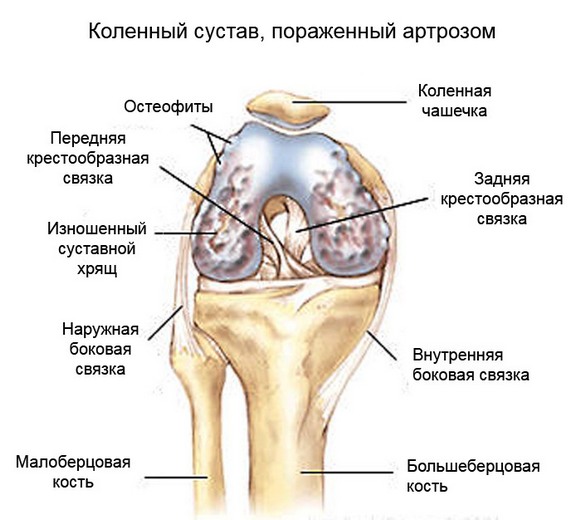
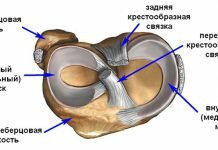
Коленный сустав образован большеберцовой, бедренной костями и надколенником. Суставные поверхности этих костей недостаточно хорошо сопоставимы между собой. Дополняют костные структуры и делают движения плавными внутрисуставные элементы: мениски и связки.
В колене имеются два мениска: наружный и внутренний. Они представляют собой хрящевые прослойки серповидной формы, расположенные в проекции суставной щели. Мениски служат в качестве амортизаторов и обеспечивают дополнительную амплитуду подвижности.
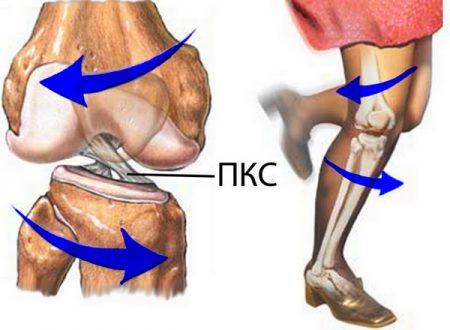
Стабилизирующими структурами являются крестообразные связки колена – передняя и задняя. Волокна этих элементов прочно фиксируют отделы сустава между собой:
- Передняя крестообразная связка (ПКС) препятствует переразгибанию сустава.
- Задняя крестообразная связка (ЗКС) предотвращает смещение бедра кзади.
Задняя связка практически никогда не разрывается отдельно, при обнаружении её патологии всегда нужно искать травму ПКС.
Разрывы связок
Повреждение перечисленных структур происходит под действием травмы различной степени тяжести, которая может привести к их растяжению, разрыву, отрыву от костной площадки.
Способствуют патологии женский пол, пожилой возраст, остеопороз, нарушение минерального обмена (например, низкое содержание кальция в крови), расстройства белкового метаболизма, системные заболевания – коллагенозы.
- Причины нарушения целостности связок:
- Прямой удар по коленному суставу.
- Резкая остановка после бега при фиксированной стопе.
- Разворот корпуса вокруг фиксированной конечности с силой, превышающей эластические способности связки.
- Падения при фиксированной стопе, например, при занятиях на лыжах, сноуборде.
Симптомы разрыва связок
При возникновении травмы в области коленного сочленения необходимо убедиться в целостности внутрисуставных структур. Полноценную диагностику может провести только специалист – врач травматолог. Однако первые признаки может оценить каждый. К симптомам разрыва связки коленного сустава относятся:
- Интенсивная боль в колене, препятствующая движению, опоре на ногу.
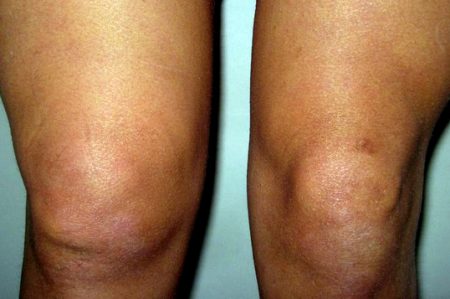
- Отек подкожной клетчатки, возникающий через несколько минут после травмы.
- Ощущение треска, щелчка во время получения повреждения.
- Нестабильность голени относительно бедра.
- Скопление крови в полости сустава.
Все эти признаки неспецифичны, могут встречаться при других повреждениях колена, и потому обязательно должны быть поводом обращения к врачу.
Диагностика
После обращения в травмпункт пациенту будет проведен ряд диагностических процедур. Начальным этапом диагностики является клиническое исследование, подразумевающее осмотр конечности врачом, проведение тестов, подтверждающих разрыв связки (переднего и заднего выдвижного ящика, Пивот-шифт и Лахман-тест).
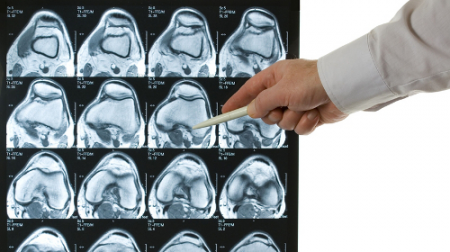
Подтверждают клинические данные рентгенографией коленного сустава. К сожалению, рентген не всегда может дать полную картину заболевания, в этом случае прибегают к магнитно-резонансной томографии (МРТ). Эта методика позволяет визуализировать связки колена и обнаружить повреждение.
Консервативное лечение
Если произошло повреждение связок, которое привело только к растяжению или надрыву волокон, возможно проведение терапии без хирургического вмешательства.
После обезболивания сочленения, из него эвакуируют кровь с помощью укола, после чего конечность обездвиживают гипсом или прочной бандажной конструкцией на срок не менее шести недель. За ходом заживления наблюдают при помощи периодических ренген-снимков.
Когда повязка будет снята, необходимо вернуть подвижность суставу с помощью методов массажа и лечебной физкультуры.
Наиболее надежным и эффективным методом терапии является оперативное вмешательство – пластика крестообразной связки. Эта процедура подразумевает замену разорвавшихся волокон на трансплантат из собственных или искусственных тканей, который не уступает по прочности своей связке.
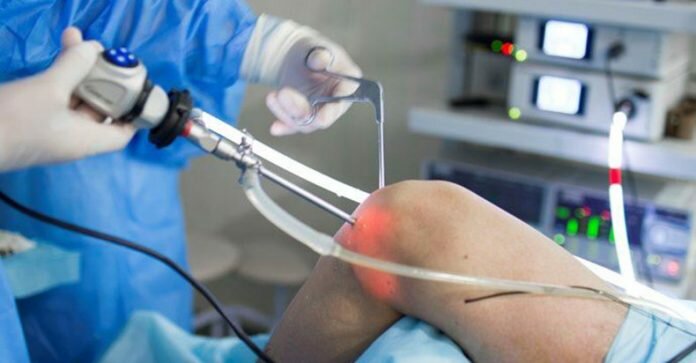
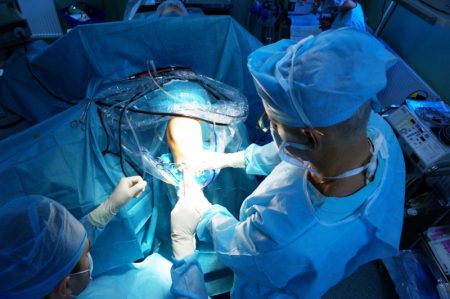
В современных условиях травматичность и объем разрезов сведены к минимуму благодаря методу артроскопии.
Этот способ проведения операции на коленном суставе включает введение в полость сочленения камеры и хирургических инструментов. Несколько проколов по периферии сустава быстро заживают и не оставляют косметических дефектов.
Пластика передней крестообразной связки методом артроскопии имеет определенные показания, на которые будет ориентироваться травматолог при выборе метода лечения. К ним относятся:
- Полные отрывы ПКС от места её прикрепления к костям.
- Разрывы через всю ширину волокон связки.
- Частичные повреждения при неэффективности консервативной терапии.
- Застарелые травмы с повторяющимися эпизодами дискомфорта и болей в суставе.
- Неэффективность других методов хирургического лечения, ранее проведенных операций, рецидивы после лечения.
- Лигаментоз коленного сустава.
Эти состояния требуют проведения пластики. Операция чаще всего проводится с применением трансплантата из сухожилия собственной четырехглавой мышцы бедра.
Преимуществами такого способа являются отсутствие реакций отторжения на трансплантат, близость места повреждения, значительный объем сухожилия, из которого забирают лишь небольшой фрагмент.
Противопоказания
При ряде состояний организма пластика передней крестообразной связки колена может быть противопоказана. Врач должен комплексно обследовать пациента и выявлять все сопутствующие заболевания, чтобы не допустить возникновение осложнений. К противопоказаниям относятся:
- Стойкая контрактура коленного сустава. Сращение между собой элементов сочленения не позволит в должной мере провести вмешательство на связке.
- Тяжелое общее состояние больного: хронические заболевания сердечно-сосудистой, дыхательной, мочевыделительной системы, которые препятствуют проведению обезболивания и собственно операции.
- Аллергические реакции на компоненты наркоза – проблема устраняется врачом-анестезиологом с помощью подбора другого метода обезболивания.
- Гипотрофия сухожилия четырехглавой мышцы бедра – в этом случае применяется пластика с помощью другого трансплантата, включая аллотрансплантаты ПКС (полученные от донора посмертно).
- Гнойные заболевания кожи в области операции, трофические нарушения – вмешательство возможно только после лечения сопутствующей патологии.
Большинство противопоказаний устраняются совместной работой травматолога и врачей других специальностей, состояние пациента компенсируется и начинается подготовка к пластике ПКС.
Ход операции
Первым этапом операции является обезболивание, которое может проводиться местно в области коленного сустава или методом общего наркоза с отключением сознания человека.
После проверки чувствительности в месте вмешательства производят подготовку операционного поля, а затем создают проколы кожных покровов и подлежащих мягких тканей для последующего введения инструментов.
Полость сустава наполняется физиологическим раствором, который растягивает ткани между собой. Создается пространство для работы внутри полости с помощью мини-инструментов.
Внутренние структуры осматриваются с помощью камеры, этот этап называется ревизией капсулы сустава. После определения локализации повреждения производится удаление поврежденных тканей передней крестообразной связки, устранение сопутствующей патологии менисков.
Следующим этапом операции производится фиксация заранее подготовленного трансплантата. Вариантами новой структуры являются:
- Связка надколенника – для трансплантации забирается средняя порция волокон, направляющихся вниз к большеберцовой кости. Эта связка является продолжением мощного сухожилия четырехглавой мышцы бедра, её использование никак не сказывается на функции мышечного элемента.
- Подколенные сухожилия задней группы мышц бедра. Забираются ткани с помощью специального инструмента стриппера через небольшой разрез в 3 см на задней поверхности колена.
- При невозможности использования собственных тканей используются аллотрансплантаты – ткани, полученные от мертвого донора. Операции выполняются редко из-за риска отторжения пересаженных тканей.
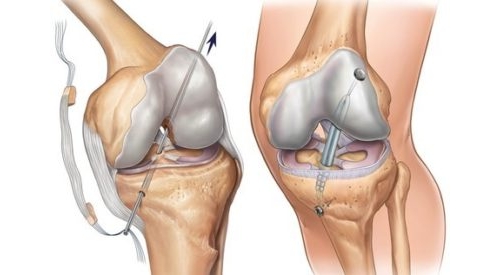
Выделенная связка складывается пополам и фиксируется на кости в местах прикрепления собственной ПКС с помощью специальных швов.
Осложнения
Даже при использовании самых современных и безопасных методов оперативного лечения существует риск возникновения серьезных осложнений. К ним относятся:
- Контрактура коленного сустава – нарушения объема движений, связанное с заменой элементов сочленения, длительным обездвиживанием колена. Для профилактики патологии существует ряд реабилитационных мероприятий, направленных на восстановление подвижности.
- Артроз сустава – дегенеративное заболевание, которое сопровождается болью в передней части колена. Возникновение болезни связывают с забором сухожилия четырехглавой мышцы бедра.
- Отрыв трансплантата от места прикрепления – возникает при нарушении режима реабилитации, сильных нагрузках на новую связку. Устраняется путем повторной операции на суставе.
- Аллергические реакции на средства наркоза. Вероятность осложнения сводится к минимуму тщательным сбором анамнеза врачом-анестезиологом. При возникновении признаков аллергии медицинские работники в кратчайшие сроки устраняют патологическую реакцию.
- Отторжение трансплантата – возможно при применении чужеродных тканей донора. В нашей стране в подавляющем большинстве случаев применяют собственные ткани организма, отторжение которых невозможно.
Следуйте советам специалистов, обязательно укажите на эпизоды аллергии, сопутствующие заболевания других органов и систем. Эти мероприятия помогут избежать развития осложнений после пластики ПКС.
Реабилитация
После проведенной операции всегда назначается комплекс реабилитационных мероприятий, принцип которых – ранняя бережная активизация движений в коленном суставе.
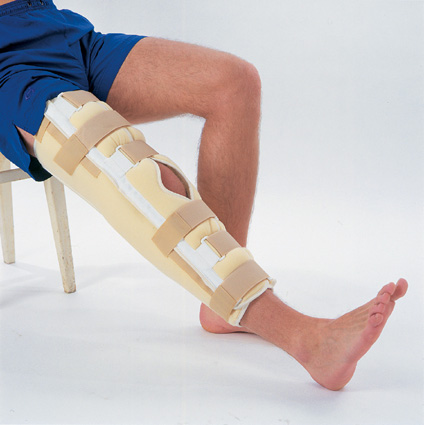
В раннем послеоперационном периоде нагрузка на новую связку должна быть минимальной – конечность обездвиживается на время фиксации трансплантата к кости. Для этих целей в современных условиях часто применяют ортезы и бандажи на коленный сустав. Устройства фиксируют колено, снижают объем движений, способствуют восстановлению утраченной функции.
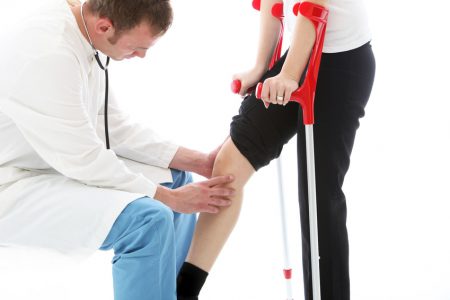
После вмешательства на крестообразной связке рекомендуется передвигаться с помощью костылей. Спустя 1–2 недели назначается использование трости или других вспомогательных средств для ходьбы.
Постепенно увеличиваются нагрузки на сустав при помощи различных комплексов лечебной физкультуры. Выбор вида упражнений, кратности исполнения лежит на лечащем враче и физиотерапевте. Восстановление происходит более эффективно при сочетании гимнастики с электрофорезом противовоспалительных средств, магнитотерапией, иглорефлексотерапией и другими процедурами.
В позднем послеоперационном периоде отлично себя проявляют упражнения на беговой дорожке и велотренажере. Физиологический объем нагрузок обеспечивает правильное анатомическое формирование элементов сустава.
После успешного оперативного лечения и соблюдения рекомендаций врача вероятность полного восстановления крестообразной связки превышает 90%. К повседневным нагрузкам большинство пациентов возвращается через 4 месяца.
Спортивные упражнения рекомендуются к выполнению в полном объеме спустя 6 месяцев после вмешательства.
Восстановление прилежащих к суставу мышц зависит от активности выполнения лечебной гимнастики, комплекса проведенного физиолечения.
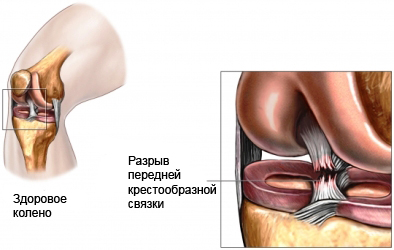
Повреждение передней крестообразной связки коленного сустава
Коленный сустав имеет достаточно сложную структуру по сравнению с остальными сочленениями. Его образуют несколько костей: верхнюю часть – бедренная, нижнюю – большеберцовая и переднюю – надколенник (коленная чашечка). Он состоит из 2 половин (крупнее внутренняя), что обеспечивается парными костными выступами и особым расположением внутренних связок. Какую роль несет особенное функциональное строение колена?
Во-первых, такое устройство связано с необходимостью выдерживать вес тела и переносимые нагрузки. Это обеспечивается толстыми и прочными сухожилиями, со всех сторон покрывающими сустав снаружи, и крестообразными связками, укрепляющими его изнутри. Поэтому кроме сгибания и разгибания других движений в колене в норме не встречается.
Во-вторых, занимая центральное положение на ноге, колено испытывает большую двигательную нагрузку. Следовательно, достаточно круглая форма сустава и растяжимость крестообразных связок (передней и задней) обеспечивают небольшие вращательные движения в нём. Так как это наиболее подвижные и непрочные образования, то их повреждение происходит чаще всего.
От 70 до 92% от всех травм сухожильного аппарата коленного сустава занимают полные или частичные разрывы передней крестообразной связки (ПКС).
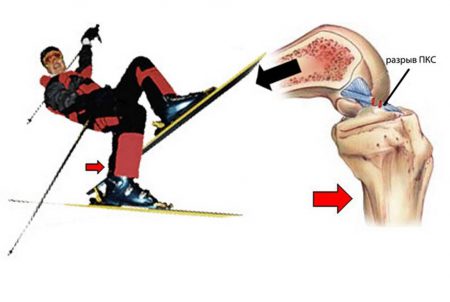
Анатомические особенности строения ПКС уже предрасполагают к большей частоте повреждений – она намного длиннее и тоньше задней крестовидной связки. Сказывается также её функция – предотвращать переразгибание голени. И если сгибание назад ограничено бедром, то отсутствие преграды впереди при чрезмерной нагрузке приводит к частому растяжению и надрыву ПКС. Имеется 4 механизма возникновения разрыва.
- При согнутом колене выполняется резкая попытка разгибания, но сустав отклоняется в наружную сторону. Это чаще всего встречается при поднятии тяжестей, например, у тяжелоатлетов.
- Появляется опять же при резком напряжении ПКС, но происходит подгибание голени с падением на колено. Характерно для падения с небольшой высоты на прямые ноги или в состоянии алкогольного опьянения.
- Как следствие чрезмерного разгибания – встречается обычно при беге, когда люди пытаются резко затормозить.
- Возникает после сильного удара по передней поверхности колена тяжелым предметом. Типично для повреждений на производстве и автомобильных аварий.
Одиночный разрыв ПКС – явление редкое, поэтому её травма всегда сочетается с надрывами других связок или внутреннего мениска.
Разделяются на общие (внешние) проявления и выявляемые специальными приёмами. Диагностические методы позволяют достоверно определить наличие надрыва ПКС.
Внешние признаки неспецифичны и могут сопровождать любую травму коленного сустава (от ушиба до разрыва).
- Резкая боль внутри сустава, которая затем распространяется на бедро и голень.
- Подвижность в колене резко ограничивается или полностью отсутствует, нога находится в вынужденном разогнутом положении.
- Мышцы на передней поверхности бедра напряжены.
- Кожа вокруг сустава сильно отекает, что заметно по сглаживанию контуров коленной чашечки.
Методы выявления разрыва ПКС
Существует ряд специальных тестов, в основе которых лежит выявление патологических движений, возникающих исключительно после надрыва ПКС.
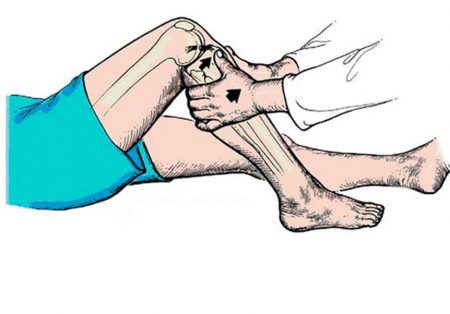
Проба «переднего выдвижного ящика» делается в положении лежа, с согнутой в колене ногой. Врач садится на стопу поврежденной конечности и, обхватывая голень в верхней части двумя руками, потягивает её на себя. В норме ПКС будет препятствовать этому движению, но при разрыве голень сдвигается вперед.
- Проба Лахмэна выполняется также лежа на спине, но конечность более разогнута в колене. Одной рукой врач обхватывает бедро, а другую подводит под коленный сустав, потягивая его на себя. При надрыве ПКС под коленной чашечкой появится шишечка под кожей (большеберцовая кость).
- Тест с подвижным надколенником выполняется лёжа с выпрямленными ногами. Врач большими пальцами надавливает сверху на коленную чашечку, сдвигая её. В норме она плавно смещается, а при разрыве передней крестовидной связки появляется ощущение её проваливания и «всплытия». Это связано с кровотечением из надрыва в полость сустава и увеличением давления внутри него.
Диагноз «с точкой» ставится после проведения магнитно-резонансной томографии, которая позволяет увидеть мягкие ткани внутри сустава, в отличие от обычного рентгеновского снимка.
| Видео (кликните для воспроизведения). |
 |
История лечения: Как Дмитрий Николаев избавился от боли в суставах |
В зависимости от того, полным был разрыв или частичным выбираются разные методы терапии. Если имеет место надрыв, то выполняются только консервативное лечение и непродолжительная реабилитация. При полном повреждении ПКС необходимо срочное проведение операции с последующим длительным восстановлением.
Консервативные методы
Крестообразные связки в силу своего строения имеют незначительную способность к восстановлению. Это связано с растяжением концов сухожилия после надрыва, а, так как они не соприкасаются, образования рубцовой ткани между ними не происходит. Немалую роль играет повреждение синовиальной оболочки – основного источника питания ПКС. Поэтому без операции можно обойтись только в случае её частичного повреждения. Варианты терапии:
- Производится адекватное обезболивание с помощью уколов анальгетиков или новокаиновых блокад. За счёт расслабления напряженных мышц крестообразные связки перестают растягиваться.
- На область коленного сустава прикладывается пакет со льдом, обернутый полотенцем или повязка с хлорэтилом. Холод оставляют на 2 часа, после этого делают перерыв 30 минут и затем повторяют. Положительный эффект заключается в уменьшении отёка и объёма кровоизлияния в суставную сумку.
- Создается неподвижное положение конечности (в разогнутом положении) с помощью гипсовой повязки до паховой складки. Гипс можно снимать через 2 недели.
- Выполняются пункции сустава с целью удаления лишней жидкости и сгустков крови из его полости.
- В виде уколов или таблеток применяются стимуляторы восстановления тканей (афлутоп, актовегин, солкосерил, хондроитин с глюкозамином).
Все перечисленные методы сочетаются с ранним началом реабилитации, полноценным питанием и витаминотерапией.
Хирургические методы
Для проведения операции необходимо наличие четких показаний. Они разделяются на две основные группы: для периода после травмы и отдаленные. Непосредственно после повреждения операция выполняется в случае:
- Полного разрыва сухожилия в точке прикрепления с участком кости.
- Абсолютной неподвижности в суставе и неэффективности других методов лечения при этом.
В отдаленном периоде к операции прибегают при сильной нестабильности и болях в колене, которые сопровождаются периодическими его воспалениями.
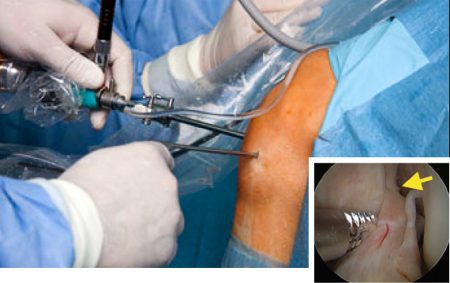
Хирургическое вмешательство является пластическим, то есть направлено на восстановление поврежденной крестовидной связки. Его суть заключается в удалении остатков и замене ПКС на искусственное сухожилие. В месте её прикрепления делаются отверстия на кости и с помощью винтов «обновленная» связка закрепляется.
После операции создаётся неподвижное положение для коленного сустава ортезом с шарниром или гипсовой повязкой на срок до 6 недель. В настоящее время большинство таких вмешательств делается артроскопически, то есть через небольшие отверстия. Это значительно упрощает уход за больным и уменьшает длительность восстановления.
Реабилитация
Основной целью всех мероприятий является восстановление нормальной подвижности коленного сустава. Применяются упражнения лечебной физкультуры (ЛФК) и физиопроцедуры.
- Уже на 3 день после наложения гипса можно вставать и ходить с помощью костылей, немного опираясь на поврежденную ногу. Упражнения являются изометрическими (напряжение мышц бедра в положении лежа без движений в конечности).
- С 3 недели необходимо заменить гипс на ортез или повязку эластичным бинтом. Ходить можно полностью опираясь на ногу или с тростью. Лечебная физкультура включает постепенное увеличение нагрузки и направлена на восстановление сгибания голени.
- Через 6 недель после травмы занятия ЛФК приобретают вид спортивных. Укрепление мышц бедра достигается ежедневным плаванием, использованием тренажеров или велосипеда.
- Через 3 месяца наблюдается полное восстановление, но тренировки необходимо продолжать. Идеальным является бег на расстояния не менее 3 километров. Перед пробежкой или другой физической нагрузкой всегда необходимо надевать мягкий наколенник.
Методы физиотерапии также начинаются как можно раньше и продолжаются в среднем 3 недели. Чаще всего используют токи УВЧ и магнит на область колена – они улучшают кровообращение и восстановление тканей. Для уменьшения боли можно применять электрофорез с новокаином и ферментами.
Артроскопическая пластика передней крестообразной связки коленного сустава
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2017
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «14» декабря 2017 года
Протокол №35
Артроскопическая пластика передней крестообразной связки коленного сустава – это один из методов лечения разрывов и повреждений крестообразной связки. Крепление связки производят фиксаторами, которые со временем рассасываются в кости и не оставляют следов в кости.
Код(ы) по МКБ-10:
| МКБ -10 | |
| Код | Название |
| S83.5 | Растяжение, разрыв и перенапряжение (передней) (задней) крестообразной связки коленного сустава. |
| S83.7 | Травма нескольких структур коленного сустава |
| М 23.5 | Хроническая нестабильность коленного сустава |
| М 23.8 | Другие внутренние поражения колена |
Дата разработки/пересмотра протокола: 2017 год.
Сокращения, используемые в протоколе:
| ЛФК | – | лечебная физкультура |
| МРТ | – | магниторезонансная томография |
| НПВП | – | неспецифические противовоспалительные препараты |
| ПКС | – | передняя крестообразная связка |
| УЗИ | – | ультразвуковое исследование |
Пользователи протокола: врачи общей практики, хирурги, травматологи-ортопеды.
Категория пациентов: взрослые.
Классификация
Клиническая классификация [1]
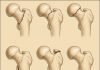
Выделяют три степени повреждения:
· I степень – разрыв минимального числа волокон связки с локальной болезненностью, но без нарушения стабильности;
· II степень – разрыв большего числа волокон связки, протекающий более болезненно, с выраженной реакцией сустава, снижением его функции, но также без нарушения стабильности;
· III степень – полный разрыв связки с нарушением стабильности сустава.
NB! При III степени повреждения выделяют в свою очередь, 3 степени выраженности нестабильности, проявляющейся при исследовании сустава при помощи тестов и обозначаемой (+):
· 1 (+) – суставные поверхности расходятся не более 5 мм;
· 2 (++) – расхождение составляет от 5 до 10 мм;
· 3 (+++) – расхождение превышает 10 мм.
Повреждение передней крестообразной связки сопровождается передней нестабильностью коленного сустава, которая в свою очередь делится на:
· острую – возникшую сразу после травмы;
· хроническую – возникающую периодически в отдаленном периоде травмы коленного сустава.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Перечень основных и дополнительных диагностических мероприятий
Основные диагностические мероприятия: нет.
Дополнительные диагностические мероприятия:
· общий анализ крови;
· общий анализ мочи;
· магнитно-резонансная томография коленного сустава (при отсутствии результатов МРТ);
· определение группы крови и резус-фактора;
· консультация профильных специалистов при наличии сопутствующей патологии с указанием необходимых дополнительных исследований и схем лечения.
Пройти лечение в Корее, Израиле, Германии, США
Получить консультацию по медтуризму
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ЛЕЧЕНИЯ
Цель проведения процедуры/вмешательства [2]:
· восстановление передней стабильности коленного сустава.
Показания к процедуре/вмешательству:
· повреждения передней крестообразной связки, сопровождающиеся передней нестабильностью коленного сустава.
Противопоказания к процедуре/вмешательству:
Абсолютные противопоказания:
· тяжелое состояние пациента;
· декомпенсация хронических заболеваний;
· воспалительные поражения кожи в области вмешательства.
Относительные противопоказания:
· хроническая передняя нестабильность коленного сустава с выраженными дегенеративными изменениями со стороны хряща (остеоартроз коленного сустава 2 степени и выше);
· низкая физическая активность пациента;
· выраженная сосудистая патология на повреждённой конечности;
· отказ от следования послеоперационному протоколу.
Требования к проведению процедуры/вмешательства
Требование к соблюдению мер безопасности, санитарно-противоэпидемическому режиму: согласно Санитарным правилам «Санитарно-эпидемиологические требования к объектам здравоохранения», утвержденным приказом Министра здравоохранения Республики Казахстан от 31 мая 2017 года № 357.
Требования к оснащению: согласно приказу Министра здравоохранения Республики Казахстан от 06 июня 2011 года № 352 «Об утверждении Положения о деятельности медицинских организаций, оказывающих травматологическую и ортопедическую помощь».
Техническое оснащение:
· артроскопическая стойка;
· набор инструментов для артроскопии коленного сустава;
· набор инструментов для пластики крестообразных связок;
· установочный инструмент для расходных материалов;
· устройство для вапоризации сустава, силовой инструмент;
· расходный материал (фиксаторы).
Требования к подготовке пациента:
· подготовка перед операцией кожных покровов;
· очистительная клизма накануне вечером и утром в день операции;
· препарат для премедикации накануне вечером и утром в день операции;
· антикоагулянты накануне вечером.
· периоперационная антибиотикопрофилактика за 10-15 минут внутривенно во время наркоза либо за 40-60 минут до операции внутримышечно, с последующими повторными инъекциями по показаниям, но не более 24-48 часов.
Индикаторы эффективности процедуры:
· устранение боли;
· восстановление двигательной функции коленного сустава:
— индекс Бартела – выше 85 баллов;
— MRC- scale – более 3 баллов;
— индекс Карновского – 80 баллов;
— гониометрия – менее 80% от нормы.
Группы препаратов согласно АТХ, применяющиеся при лечении
| (J01) Противомикробные препараты для системного применения |
Информация
Источники и литература
- Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2017
- 1) Травматология и ортопедия. Корнилова Н.В. – СПб.: Гиппократ, 2001-408 с. 2) Травматология и ортопедия: Руководства для врачей/под ред. Н.В. Корнилова: в 4 томах.-СПб.: Гиппократ, 2004 – Т.1. 3) American Academy of Orthopaedic Surgeons clinical practice guideline on management of anterior cruciate ligament injuries. 4) American Academy of Orthopaedic Surgeons appropriate use criteria for the treatment of anterior cruciate ligament injuries. 5) Levine JW, Kiapour AM, Quatman CE, et al. Clinically relevant injury patterns after an anterior cruciate ligament injury provide insight into injury mechanisms. Am J Sports Med 2013;41:385–395. 6) Murray JR, Lindh AM, Hogan NA, et al. Does anterior cruciate ligament recon- struction lead to degenerative disease?: thirteen-year results after bone-patellar tendon-bone autograft. Am J Sports Med 2012;40:404–413. 7) Mather RC 3rd, Koenig L, Kocher MS, et al. Societal and economic impact of anterior cruciate ligament tears. J Bone Joint Surg [Am] 2013;95-A:1751–1759. 8) Kiapour A, Kiapour AM, Kaul V, et al. Finite element model of the knee for investigation of injury mechanisms: development and validation. J Biomech Eng 2013;136:011002 9) Hall M, Stevermer CA, Gillette JC. Gait analysis post anterior cruciate ligament reconstruction: knee osteoarthritis perspective. Gait Posture 2012;36:56–60. 10) Hoshino Y, Fu FH, Irrgang JJ, Tashman S. Can joint contact dynamics be restored by anterior cruciate ligament reconstruction? Clin Orthop Relat Res 2013;471:2924– 2931. 11) Rabuck SJ, Middleton KK, Maeda S, et al. Individualized anatomic anterior cruciate ligament reconstruction. Arthrosc Tech 2012;1:23–29. 12) Bowater RJ, Stirling SA, Lilford RJ. Is antibiotic prophylaxis in surgery a generally effective intervention. Testing a generic hypothesis over a set of meta-analyses // Ann Surg. 2009 Apr;249(4):551-6.
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола с указание квалификационных данных:
1) Раймагамбетов Ерик Канатович – кандидат медицинских наук, заведующий отделением ортопедии №5 РГП на ПХВ «Научно-исследовательский институт травматологии и ортопедии».
2) Корганбекова Гульжанат Сансызбаевна – кандидат медицинских наук, врач ординатор ортопедии №5 РГП на ПХВ «Научно-исследовательский институт травматологии и ортопедии».
3) Рымбаев Дархан Рымханович – врач ординатор отделения взрослой ортопедии КГП «Областной центр травматологии и ортопедии им. профессора Х.Ж. Макажанова».
4) Ахметжанова Гульмира Окимбековна – клинический фармаколог РГП на ПХВ «Научно-исследовательский институт травматологии и ортопедии».
Указание на отсутствие конфликта интересов: нет.
Рецензент:
Абдуразаков Арман Уразбаевич – доктор медицинских наук, доцент кафедры травматологии и ортопедии РГП на ПХВ «Казахский национальный медицинский университет им. С. Д. Асфендиярова».
Указание условий пересмотра протокола: пересмотр протокола через 5 года и/или при появлении новых методов диагностики/ лечения с более высоким уровнем доказательности.
Пластика передней крестообразной связки колена
Пластика ПКС является одним из наиболее эффективных способов лечения заболеваний коленного сустава. Данный отдел опорно-двигательного аппарата состоит из 2 костей и надколенника. Сустав считается нестабильным ввиду недостаточной сопоставимости поверхностей. Движения осуществляются благодаря связкам и хрящам. Переднее крестообразное сухожилие предупреждает переразгибание колена, заднее препятствует смещению бедра. Последнее практически не травмируется отдельно, его повреждение всегда сопровождается разрывом ПКС.
Показания к операции
Артроскопическая пластика передней крестообразной связки коленного сустава — наиболее надежный способ устранения последствий травм. При ее проведении разрушенные волокна заменяются трансплантатом из донорских или искусственных материалов, обладающих высокой прочностью. Операция отличается коротким восстановительным периодом и низким риском возникновения осложнений. Через небольшие проколы вводятся хирургические инструменты и камера. На коже после операции не остается крупных рубцов.
Плпастика крестообразной связки имеет свои показания и противопоказания. Хирургическое вмешательство рекомендовано при:
- полном отрыве мягких тканей в местах их прикрепления к костям;
- продольных разрывах;
- неэффективности медикаментозного лечения;
- застарелых травмах, способствующих появлению болей в суставах;
- послеоперационных осложнениях;
- лигаментозе.
Материал для изготовления трансплантата при пластике ПКС чаще всего получают из четырехглавой бедренной мышцы. Имплант не отторгается организмом, кроме того, при заборе тканей не нарушаются функции иных отделов опорно-двигательного аппарата.
Операция по восстановлению ПКС противопоказана при наличии некоторых сопутствующих заболеваний. Врач должен провести детальное обследование и решить, возможно ли выполнение хирургического вмешательства.
К противопоказаниям можно отнести контрактуру колена. Сращение частей сустава не позволяет провести все необходимые манипуляции. Операция при разрыве связок не назначается пациентам, имеющим патологии сердечно-сосудистой системы, печени и почек, которые препятствуют постановке анестезии.
Аллергические реакции на наркоз встречаются достаточно редко. Проблему устраняют путем подбора другого препарата. При атрофии сухожилий четырехглавой мышцы трансплантат изготавливается из иных материалов, например, донорских тканей, полученных посмертно. Герпетические и гнойничковые высыпания на коже нижних конечностей также считаются противопоказаниями к операции. Большинство описанных выше состояний устраняют путем предварительного лечения. После улучшения состояния пациента начинается подготовка к операции.
Техника выполнения
Существует несколько вариантов операций на переднюю крестообразную связку. Для восстановления мягких тканей надколенника берется средняя часть волокон, расположенных ближе к берцовой кости. Эта связка дополняет крепкое сухожилие четырехглавой мышцы. Ее забор никак не отражается на работе ноги. Подколенные сухожилия бедренных мышц отделяют специальным инструментом.
При невозможности применения аутотрансплантанта применяются ткани, полученные от донора. В таком случае риск отторжения многократно повышается. Полученную связку складывают вдвое и закрепляют на кости в местах крепления разрушенной ПКС.
Возможные осложнения
Даже при проведении малоинвазивных хирургических вмешательств риск развития негативных последствий сохраняется. Если после операции не двигается нога или не разгибается колено, речь идет о контрактуре. Избежать появления патологических изменений помогает правильное выполнение восстановительных процедур.
Деформирующий артроз — дегенеративный процесс, при котором наблюдаются боли в переднем отделе колена. Развитию заболевания способствует забор части четырехглавой мышцы. Отрыв транспланта возникает при оказании чрезмерных нагрузок на замененную связку. Устраняется путем повторного хирургического вмешательства. Вероятность аллергической реакции на обезболивание снижается при тщательном обследовании пациента анестезиологом. При развитии патологии больного переводят в реанимацию.
Отек и температура после операции свидетельствуют о присоединении бактериальной инфекции либо начавшемся отторжении. Так как чаще всего используются собственные ткани, подобные осложнения практически не возникают. Пациент должен своевременно сообщать специалистам об имеющихся заболеваниях, возможности аллергических реакций на те или иные препараты.
Послеоперационный период
Сколько длится больничный срок после замены крестообразной связки? Все зависит от:
- характера травмы;
- сложности хирургического вмешательства;
- общего состояния организма.
После того как была проведена пластика ПКС коленного сустава, при ходьбе рекомендуется использовать вспомогательные приспособления. В первые дни — это костыли, через несколько недель — трость. Нагрузки на сустав увеличивают плавно.
Выбор типов упражнений — задача лечащего врача.
| Видео (кликните для воспроизведения). |
|
Доктор С.М.Бубновcкий подтверждает силу препарата... Читать далее >>> |
Восстановление проходит быстрее при применении физиотерапевтических процедур. Через несколько месяцев после операции можно переходить к занятиям на велотренажере и беговой дорожке. Продолжительность больничного в большинстве случаев не превышает 4 месяцев.
Прогноз зависит от правильности выполнения рекомендаций врача. В 90% случаев крестообразная связка восстанавливается полностью. К занятию спортом можно приступать через полгода после операции.
Источники
-
Реуцкий, И. А. Диагностика ревматических заболеваний. Руководство для врачей / И. А. Реуцкий, В. Ф. Маринин, А. В. Глотов. — М. : Медицинское информационное агентство, 2011. — 440 c. -
Ольга, Барышева Апоптоз периферических лимфоцитов при ревматоидном артрите / Барышева Ольга , Наталья Везикова und Ирина Марусенко. — Москва: Высшая школа, 2014. — 108 c. -
Ветрилэ, С. Т. Краниовертебральная патология / С. Т. Ветрилэ, С. В. Колесов. — М. : Медицина, 2016. — 320 c. - Бобрович, П. В. Лечимся дома. Артрит / П. В. Бобрович. — М. : Попурри, 2017. — 208 c.