Содержание
- 1 Операция на лучезапястном суставе
- 2 Результат реконструктивной операции после несросшегося перелома лучевой кости
- 3 Перелом лучезапястного сустава
- 4 Гигрома / Ганглий лучезапястного сустава
- 5 Операция на лучезапястном суставе
- 6 Операции на кисти
- 7 Хирургия кисти
- 8 Медицина Израиля Клиника Сураски в Тель-Авиве
- 9 Эндопротезирование лучезапястного сустава
Операция на лучезапястном суставе
1 — m. triceps brachii; 2 — т. brachioradialis; 3 — capitulum radii; 4 — capitulum humeri.
жилием трехглавой мышцы плеча; поднадкостнично сбивают и внутренний надмыщелок плечевой кости. При полном сгибании в локтевом суставе становятся доступными для опиливания суставные концы плечевой, локтевой и лучевой костей. При опиливании им придают конгруэнтную форму.
Концы костей сближают, руку сгибают в локте под углом 100°, рану послойно зашивают, конечность фиксируют гипсовой повязкой.
ОПЕРАЦИИ НА ЛУЧЕЗАПЯСТНОМ СУСТАВЕ
ОПЕРАЦИИ НА ТАЗОБЕДРЕННОМ СУСТАВЕ
Пункция. Тазобедренный сустав чаще пунктируют спереди в положении больного на спине. Иглу вкалывают строго в передне-заднем направлении в точке, находящейся посредине линии, проводимой от верхушки большого вертела к границе между внутренней и средней третями паховой связки. Вкол производят кнаружи от прощупываемого пульса бедренной артерии у внутреннего края
портняжной При пункции сустава снаружи иглу вкалывают над верхушкой большого вертела во фронталь-
ной плоскости на слегка отведенной и ротированной кнутри конечности.
При гнойном воспалении тазобедренного сустава (коксит) артротомия не создает достаточного оттока экссудата. Поэтому в тяжелых случаях гнойного коксита применяется резекция головки бедренной кости.
Резекция тазобедренного сустава. Положение больного на здоровом боку, оперируемая конечность слегка согнута.
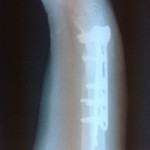
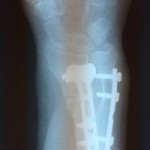
Результат реконструктивной операции после несросшегося перелома лучевой кости
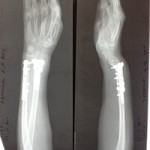
Пациентка обратилась за помощью спустя полгода после перелома предплечья и проведенной операции. Она была неудовлетворена результатами лечения, беспоколи боли в лучезапястном суставе и предплечье, ограничение движений, также была изменена форма руки. С последним пациентка готова была смириться.
Вот такие рентгенограммы были представлены на первичном осмотре.
Сразу обращает на себя внимание укорочение лучевой кости и наклон дистального отломка в ладонную сторону.
Этот наклон уберег сгибатели от острых кончиков слишком длинных винтов.
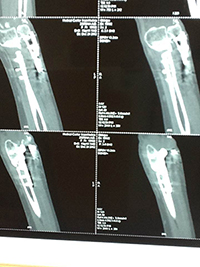
Для уточнения внутрисуставных взаимоотношений я назначил КТ.
На КТ хорошо видно, что в дополнение к неправильному положению отломков кости также присоединяется и несращение перелома. К счастью на момент обращения не было признаков нестабильности.
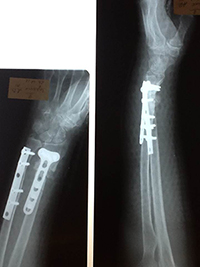
Пациентке была выполнена операция — удаление пластины, пластика собственной костью из гребня подвздошной кости, фиксация новой пластиной.
Вот некоторые особенности в ходе операции — пришлось использовать тыльный доступ, поскольку первичный остеосинтез выполнен из непопулярного сейчас тыльного доступа. После удаления пластины между ней и костью были обнаружены остатки длинного разгибателя большого пальца. Растянуть руку и полностью восстановить длину лучевой кости оказалось очень нелегко, т.к. мышцы значимо сократились со времени перелома. Зато не пришлось делать остеотомию, т.е. заново перерубать кость, потому что перелом действительно не сросся. Пришлось брать новую пластину, т.к. старая оказалась коротковата.
На послеоперационных снимках можно отметить увеличение длины лучевой кости, относительное выравнивание ее оси. Также об удлинении лучевой кости говорит сантиметровая ширина костного трансплантата.
Пациентка выписана на следующие сутки после операции без значимых болей в руке. Для большей уверенности в сохранности остеосинтеза на первые 4 недели изготовлен фиксатор.
На контрольном осмотре через 6 месяцев после операции пациентка удовлетворена функцией и внешним видом руки. Единственная жалоба — это тянущие ощущения по локтевой поверхности предплечья.
К сожалению, наши рентгенологи не смогли сделать честные прямую и боковую проекции, однако и по этим снимкам заметна перестройка костного трансплантата, хоть дистально часть щели между костями еще прослеживается. При осмотре никаких признаков нестабильности не обнаружено. Несмотря на кажущееся укорочение лучевой кости, симптомов полулунно-локтевого импинджмента не выявлено, пронация-супинация в полном объеме, безболезненна.
Проблема с разгибанием и отведением большого пальца сохраняется, несмотря на то, что пациентка к этому адаптировалась и говорит, что это мелочи.
Через год после операции я планирую удалять пластины и восстановить длинный разгибатель большого пальца за счет собственного разгибателя указательного. Это должно избавить от неприятных ощущений по локтевой поверхности предплечья и улучшить «раскрытие» ладони. Захочет ли еще одну операцию пациентка — посмотрим через полгода.
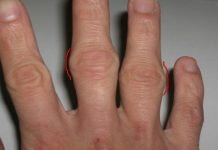
Перелом лучезапястного сустава
Лучезапястный сустав соединяет кисть с предплечьем. Его образовывают несколько костей, две из которых – полулунная и ладьевидная – травмируются наиболее часто. Перелом лучезапястного сустава чаще встречается у женщин, особенно пожилых, в связи с недостатком кальция и ослаблением костей. У мужчин кости прочнее и крупнее, а возрастные гормональные изменения выражены не так явно.
Отсутствие правильного и своевременного лечения впоследствии может стать причиной:
- Боли при функционировании;
- Ограничения объема совершаемых движений;
- Развития артроза;
- Слабости кисти.
Травмирование сустава руки является следствием повышенной нагрузки в результате падения или резкого упора на кисть.
Еще одна причина – остеопороз – заболевание, которое сопровождается повышенной хрупкостью костей.
Симптомы перелома
- Кисть теряет возможность выполнять свои функции. Возникает отек.
- Перелом костей лучезапястного сустава сопровождает сильная боль.
- После перелома визуально определяется деформация сустава. Возникает ощущение покалывания в области перелома и онемение пальцев.
- При открытом переломе может возникнуть кровоизлияние.
Диагностика
Поскольку переломимеет признаки, сходные с ушибом или растяжением, поставить диагноз может только специалист.
В соответствии с признаками заболевания можно обращаться к врачам:
- хирургу или травматологу – если у пациента механическая травма;
- ревматологу, терапевту, урологу или дерматологу – при артрозе, артрите или бурсите.
При внутрисуставном переломе назначают КТ или МРТ.
При необходимости проводят дополнительное обследование.
Первая помощь заключается в следующих действиях:
- Обезболивание;
- Иммобилизация руки при помощи накладывания шины на ладонную поверхность и прибинтовывания руки;
- Госпитализация в стационарное отделение (травматологическое).
Лечение перелома лучезапястного сустава
При переломе костей лучезапястного сустава используют консервативное или хирургическое лечение, в зависимости от серьёзности заболевания. Фиксация производится при помощи ортеза (фиксатора).
Если у пациента закрытый переломбез смещения, накладывают гипс или полимерную повязку на несколько недель – до того времени, когда кости полностью срастутся. При переломе со смещением, когда образованы отломки, важно придать им правильное положение и зафиксировать, чтобы исключить артроз. В некоторых случаях проводится операция. В это время необходим контролирующий рентген для исключения повторного смещения.
После наложения фиксирующей повязки возможны болезненные ощущения. В этом случае прикладывают холодные компрессы, используют противовоспалительные средства.
Гипс не должен давить руку. При онемении кисти и повышенной бледности кожи необходимо обратиться к врачу.
Восстановительный период
После удаления фиксирующей конструкции рекомендуются восстановительные процедуры.
Пациент и в более ранний период может самостоятельно начинать реабилитацию:
- Со второго дня после получения травмы двигать суставом и пальцами, насколько это можно сделать;
- Через две недели после травмы пытаться сжимать кулак, избегая напряжения травмированных мышц.
- Проходить сеансы магнитотерапии.
После снятия гипса рекомендуется восстановительная терапия:
- Электрофорез;
- Лечебные грязи;
- УВЧ;
- Соленые ванны;
- Озокерит;
- Массаж;
- Лечебная физкультура на основе специально подобранных упражнений.
Комплекс ЛФК врач подбирает для каждого случая отдельно.
Скорость восстановления в значительной степени зависит от характера травмы.Если следовать рекомендациям врача, то разработка после перелома пройдет успешно, исключая негативные последствия – развитие контрактуры и артроза.
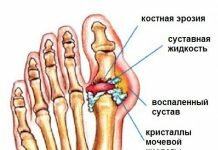
Гигрома / Ганглий лучезапястного сустава
Гигрома лучезапястного сустава, киста, ганглий, синовиальная грыжа – названия доброкачественной опухоли, которая локализуется над лучезапястным суставом. Чаще болеют женщины. В отдельных случаях образование рассасывается самостоятельно, без лечения.
Гигрома запястья – круглая капсула с плотными стенками, наполненная вязкой жидкостью. Может располагаться на внешней или на внутренней стороне. Трансформация в злокачественную опухоль не происходит. Лечение имеет целью устранить внешний дефект.
Причины развития гигромы
- Травмирование лучезапястного сустава кисти.
- Воспалительные процессы.
- Большие спортивные нагрузки.
- Как следствие операции на лучезапястном суставе кисти.
- Запущенная форма остеоартроза.
- Профессиональные навыки пользователей компьютеров, швей, массажистов.
- Генетическая предрасположенность.
Диагностика
Для постановки точного диагноза следует обратиться к хирургу-ортопеду. Определение причин заболевания и методов лечения предполагает проведение обследования: врач должен определить локализацию новообразования и его размер. Из лабораторных анализов показательным будет только биопсия.
Диагностирование проводится при помощи:
Разновидности заболевания
Ганглий лучезапястного сустава кисти можно классифицировать:
- Мукозная гигрома – появляется в результате деформирующего артроза, как результат сдавливания, наращивание соединительной ткани является защитной реакцией организма;
- Посттравматическая гигрома левого или правого запястья – возникает как следствие повреждения сустава;
- Сухожильная гигрома – развивается под влиянием патологических изменений оболочки сухожилий, вызывает боль, препятствует нормальному движению запястья.
Лечение гигром / ганглий лучезапястного сустава
При обострении заболевания и возникновении неприятных ощущений используют противовоспалительные лекарства.
При увеличении образования, если есть ограничения в движениях, немеет и болит рука, необходимо обратиться к хирургу или травматологу. Возможно, понадобится операция.
Хирургическое вмешательство требуется, если образования имеет ячеистую структуру или его размеры увеличиваются.
В процессе операции гигрома удаляется вместе с капсулой.
Наиболее безопасное удаление гигромы и наименее травматичное – с использованием лазера. Кроме лазерного удаления хорошо зарекомендовало себя эндоскопическое иссечение гигромы лучезапястного сустава.
При этом важно помнить, что после удаления любым методом может возникнуть рецидив.
Операция по удалению гигромы – несложная, проводится под местной анестезией:
- Вводится специальная игла в полость кисты;
- Удаляется жидкое содержимое;
- Полость промывается антисептиком, может использоваться антибиотик.
После удаления гигромы на несколько недель накладывается повязка. Преждевременное снятие повязки может спровоцировать повторное образование кисты.
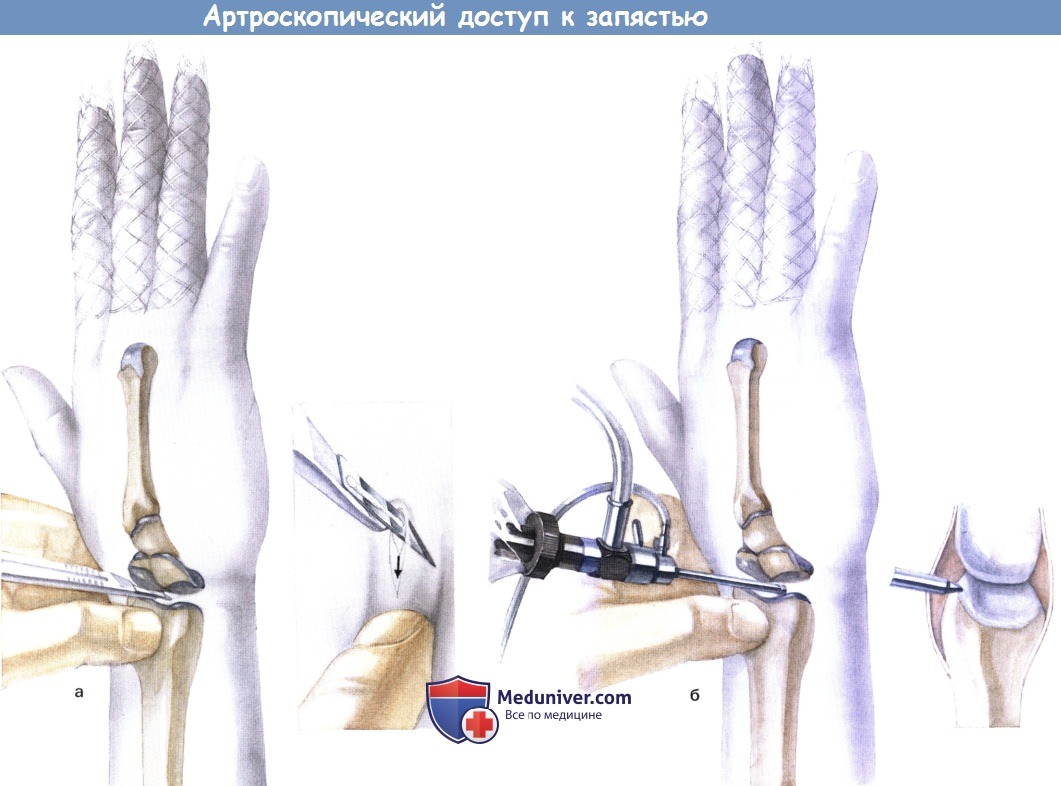
Операция на лучезапястном суставе
а) Основные показания:
• Повреждения треугольного диска
• Биопсия и синовэктомия
• Хондропластика
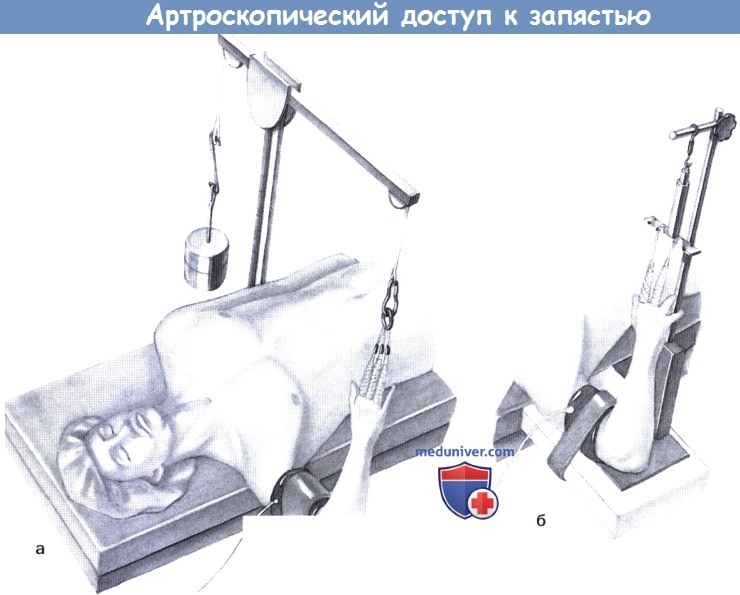
а Подвешивание за пальцы с противовесом на предплечье.
б Столик для руки со стерильной «башней» для артроскопии кисти (тракционная башня, Linvatec, Deutschland GmbH).
| Видео (кликните для воспроизведения). |
 |
История лечения: Как Дмитрий Николаев избавился от боли в суставах |
б) Положение пациента при артроскопии запястья и лучезапястного сустава. Пациент лежит на спине. Для расширения суставной щели необходимо постоянное вытяжение. Оно создается стерилизуемой «башней» для артроскопии кисти. Но тот же результат можно с меньшими затратами получить с помощью применяемого в любом случае при артроскопии плеча и локтя фиксатора для руки в комбинации с подвешиванием пальцев и противовесом для предплечья.
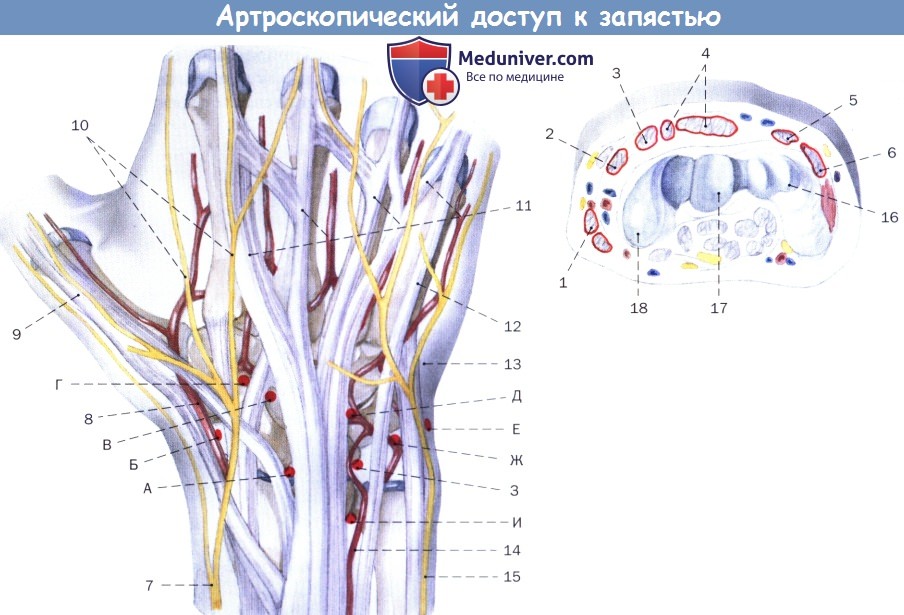
в) Пути доступа. Все доступы к лучезапястному суставу выполняются из тыльного и тыльно-локтевого направления, проходя близко к сухожилиям, нервам и сосудам. Следует разъяснить пациенту возможность повреждения чувствительных ветвей нервов с последующим развитием невром.
A. 3/4 порт (EPL/EDL)
Б. 1/2 порт (APL/ECR)
B. MCR порт (среднезапястный сустав, лучевой)
Г. STT порт (ладьевидно-трапецие-трапециевидный)
Д. MCU порт (среднезапястный сустав, локтевой)
Е. 6U порт (ECU/шиловидный отросток локтевой кости)
Ж. 6 R порт (EDM-ECU)
З. 4/5 порт (EDC/EDM)
И. DRU порт (EDC/EDM)
1-6 отделы сухожилий:
1. Сухожилия длинной отводящей большой палец мышцы и короткого разгибателя пальцев
2. Сухожилия длинного и короткого лучевого разгибателя запястья
3. Сухожилие длинного разгибателя большого пальца
4. Сухожилия разгибателя пальцев и указательного пальца
5. Сухожилие разгибателя мизинца
6. Сухожилие локтевого разгибателя запястья
7. Поверхностная ветвь лучевого нерва
8. Лучевая артерия
9. Сухожилие длинного разгибателя большого пальца
10. Тыльные пальцевые нервы
11. Сухожилие общего разгибателя пальцев
12. Сухожилие разгибателя мизинца
13. Сухожилие локтевого разгибателя запястья
14. Задняя межкостная артерия
15. Тыльная ветвь локтевого нерва
16. Трехгранная кость запястья
17. Полулунная кость
18. Ладьевидная кость
г) Разрез. Дезинфицируют кисть и предплечье. Закрепляют II, III и IV пальцы стерильными «ловушками», на предплечье поверх манжеты устанавливают противовес. Необходим вес от 2 кгс для некрупных легких пациентов до 5 кгс при развитой мускулатуре. Руку подвешивают. На рисунке ниже представлены костные и сухожильные ориентиры. В связи с необходимостью обескровливания плеча операция выполняется под региональной или общей анестезией.
Первую пункцию выполняют в месте 3/4 порта. Ассистент через соединительный шланг заполняет сустав 5-10 мл раствора Рингера. При поступлении жидкости происходит растяжение сустава, рука ротируется примерно на 10° и запястье переводится в положение легкого локтевого смещения, так что в итоге игла располагается более горизонтально. Раздувание дистальной части лучелоктевого сустава указывает на соединение между лучезапястным и дистальным лучелоктевым суставом в связи с дефектом в комплексе диска. Следует внимательно наблюдать за среднезапястным суставом во время инъекции.
Его заполнение является признаком девиации между лучезапястным и среднезапястным суставом. После раздувания сустава большой палец недоминирующей кисти снова укладывается на бугорок Листера и игла вытягивается с легким надавливанием на кончик.
Скальпелем № 11 выполняется разрез кожи. Скальпель следует держать так, чтобы край разреза шел в направлении пальцев пациента. Не рекомендуется движение скальпеля туда и обратно, чтобы избежать повреждений поверхности ладьевидной и полулунной костей. Как только острие пройдет примерно до половины, ощущение сопротивления исчезает.
Прочно удерживая скальпель, хирург большим пальцем оттягивает кожу в проксимальном направлении. Таким образом кожа подтягивается к лезвию и увеличивает разрез кожи без дальнейшего раскрытия капсулы сустава. Теперь происходит мощный выброс жидкости из сустава, и скальпель убирают. Большой палец хирурга неподвижен, иммобилизируя слои ткани. Малейшее движение вызывает эффект кулис и закрытие только что созданного доступа.
Вместо скальпеля вставляется гильза троакара с вставленным тупым обтуратором. При мягком надавливании гильза с обтуратором соскальзывает в суставную щель.
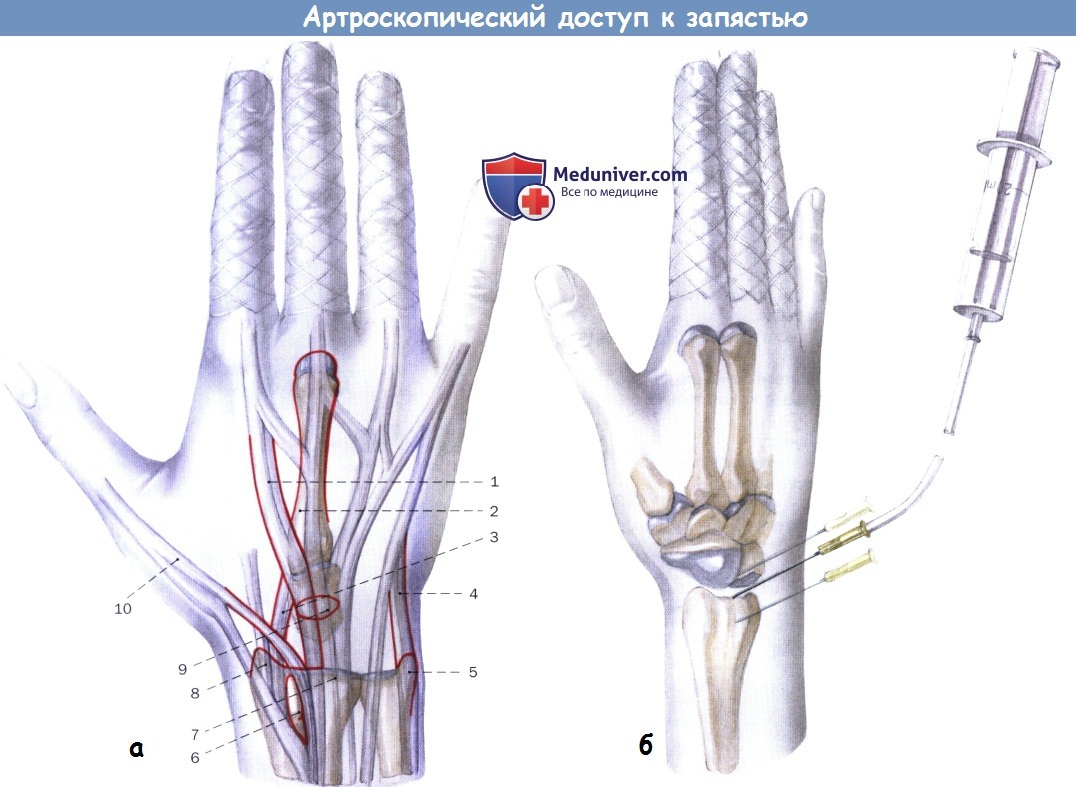
1. Сухожилие общего разгибателя пальцев (EDC)
2. III пястная кость
3. Сухожилие короткого лучевого разгибателя запястья (ЕСВ)
4. Сухожилие локтевого разгибателя запястья (ECU)
5. Шиловидный отросток локтевой кости
6. Лучевой тыльный бугорок (Листера)
7. Тыльный край лучезапястного сустава
8. Шиловидный отросток лучевой кости
9. Борозда головчатой кости
10. Сухожилие длинного разгибателя большого пальца (EPL)
б — Пункция запястья через 3/4 порт.
Большой палец вначале прощупывает бугорок Листера, затем тыльный край суставной поверхности лучевой кости.
Пункционная игла (22G) вводится по направлению к суставной щели.
Если первая попытка неудачна, выполняют новый прокол в том же направлении на 2 мм проксимальнее или дистальнее.
 Выполнение 3/4 порта и введение канюли:
Выполнение 3/4 порта и введение канюли:а Рассечение скальпелем №11. Разрез кожи увеличивается при протягивании кожи у неподвижного скальпеля (вставка).
б Введение гильзы с тупым троакаром. Путь до капсулы сустава составляет всего 2 см (вставка).
д) Ушивание раны. Кожный шов, поверхностный (не внахлест).
е) Риски. Нельзя продвигать троакар слишком сильно, так как весь путь из тыльного в ладонном направлении на уровне 3/4 порта составляет лишь около 2 см и легко можно перфорировать суставную капсулу.
Операции на кисти
Операции на кисти и запястье выполняют очень широкому кругу пациентов, от детей с врожденными дефектами до пожилых с тяжелыми ревматоидными поражениями и массой сопутствующих проблем.
Большинство операций на кисти подходят для амбулаторного выполнения под местной анестезией, так как кисть и запястье относительно легко анестезировать местными и региональными методами, обеспечивающими интра- и послеоперационную анальгезию. Выбор общей анестезии или дополнительной седации базируется на персональных предпочтениях и специфических показаниях/противопоказаниях.
- Многие анестезиологи очень успешно применяют ОА и либо блок запястья, либо хирургическую инфильтрацию местного анестетика.
- Турникет на верхнюю часть руки почти всегда применяется при любых операциях на кисти, за исключением, возможно, операций по поводу сосудистой недостаточности.
- Некоторые операции, такие как освобождение запястного канала или восстановление контрактуры пальца, могут быть выполнены с применением только местной инфильтрации.
- Внутривенная региональная анестезия (ВРА) подходит для операций ниже локтя, длящихся 30 минут или менее. Их недостаток — отсутствие какой-либо послеоперационной анальгезии. Препарат выбора — прилокаин.
- Инъекция местного анестетика в толщу плотных тканей, таких как запястный канал или ладонь, может быть очень болезненной. Боль может быть уменьшена согреванием местного анестетика до температуры тела и медленным введением через тонкую иглу.
Преимущества региональных методик при операциях на кисти
- Возможность избежать опиоидов и более глубоких уровней ОА (либо ОА вообще), и ускорить выписку домой.
- Если длительная анальгезия требуется для послеоперационной физиотерапии: при операциях на кисти методики с подведением катетера к подмышечному и подключичному плечевому сплетениям наиболее просты и надежны.
- Если длительная симпатэктомия необходима после сосудистых анастомозов, например, реимплантация пальца, пластика свободным лоскутом и т. д.
- Педиатрические операции на верхней конечности являются относительным показанием благодаря великолепной послеоперационной анальгезии.
Противопоказания к региональным методикам при операциях на кисти
- Отсутствие информированного согласия.
- Антикоагулянтная терапия или коагулопатия, когда кровотечение может скомпрометировать сосудистые или неврологические структуры.
- Когда анестезия после операции сможет маскировать важные клинические симптомы, такие как компартментный синдром.
- Инфекция зоны введения иглы или злокачественные лимфоузлы в подмышечной или подключичной зоне.
Турникет
- Положение и длительность турникета будут важными обстоятельствами, определяющими способность пациента перенести операцию только под региональной или местной анестезией.
- Пациенты с хорошим блоком плечевого сплетения обычно переносят 60-90 мин ишемии руки.
- Турникет запястья представляется менее болезненным, чем турникет руки. Если планируемое время турникета превышает 90 мин, возможно одновременное применение турникета запястья и руки. Когда ишемическая боль становится проблемой, один турникет раздувают, а из другого воздух выпускают.
- Благодаря применению турникетов кровопотеря значительной бывает редко.
Перед операцией
- Полное обследование требуется как для ОА, так как пациент может попросить ОА, или региональная анестезия оказаться недостаточной.
- Пациенты часто преклонного возраста, ослабленные, с тяжелыми системными заболеваниями, такими как ревматоидный артрит.
- Следует убедиться, что пациент в состоянии лежать спокойно в течение времени предполагаемой операции, если планируется сохранение сознания.
- Следует оценить движения в оперируемой руке. Может ли пациент принять положение, необходимое для регионального блока или планируемой операции?
Во время операции
- Следует убедиться, что мочевой пузырь пациента пуст!
- Мониторинг должен быть полным вне зависимости от того, применяется ОА/седация или нет.
- Местный блок выполняют пациенту в сознании либо под легкой седацией.
- Седацию или ОА обеспечивают в зависимости от их безопасности для данного пациента и его желания. В наличии должен быть весь комплект оборудования и медикаментов, необходимых для перехода к седации или ОА во время операции.
После операции
- Операции с вовлечением мягких тканей и кожи в основном менее болезненны, чем операции на костях и суставах.
- Сочетания НПВС с парацетамолом/кодеином обычно адекватны для менее болезненных операций. Опиоиды и методики с региональным катетером могут потребоваться для более болезненных.
Особенности
- Многим пациентам не нравится после операции ощущение «мертвой руки» вследствие блока плечевого сплетения. Блокады середины плеча позволяют вводить местные анестетики различных типов и концентраций в разные места прохождения проксимальных нервов. Такой дифференцированный блок позволяет восстановить подвижность и чувствительность в неоперированных зонах.
- Межлестничный блок не слишком хорош для операций на кисти, часто он не захватывает локтевой край, а то и всю кисть.
- Надключичные блокады надежны и быстры в руках опытного практика, но несут риск пневмоторакса и не годны для амбулаторных случаев.
- Подмышечные блокады менее надежны, их действие развивается медленнее. При этом доступе часто не блокируется кожно-мышечный нерв, его приходится блокировать отдельно, если операция планируется в зоне, им иннервируемой. Может оказаться пропущенным и лучевой нерв, так как в подмышечной ямке он лежит латерально (позади) лучевой артерии.
- Возможность усилить анестезию сплетения блокадами локтя и запястья очень важна для увеличения успешности.
- Турникетная боль может быть смягчена блокированием межреберно-плечевого нерва подкожно в медиальной зоне верхней части руки выше турникета.
- Растворы, содержащие адреналин, близко к пальцам применять нельзя
Высвобождение карпального канала и устранение контрактуры пальца
Положение – На спине с отведенной рукой
Практические рекомендации – Эти операции, как правило, могут быть выполнены под местной инфильтрационной анестезией
Контрактуры Дюпюитрена (простые)
Операция – Обычно ограничивается локтевым краем или распространяется с локтевой на срединную поверхность. Обычно с турникетом менее 30 мин
Хирургия кисти
Хирургия кисти включает операции по восстановлению суставов, костей, сухожилий, а также устранению всевозможных деформаций. Сюда относятся также операции реконструктивной микрохирургии и эндопротезированию суставов кисти.
Показания к хирургическому вмешательству
Операции на кисти назначаются в случаях травм и ортопедических заболеваний не поддающихся консервативному лечению заболеваний. Среди них:
- болезнь Нотта;
- гигрома запястья;
- контрактура Дюпюитрена (ладонный фиброматоз);
- туннельный синдром;
- повреждение сухожилий и связок;
- инородные тела кисти;
- вывихи суставов;
- переломы разной степени тяжести;
- ложные суставы и неправильно сросшиеся кости после переломов;
- а также множество других последствий травм.
При наличии перечисленных недугов операции на кисти помогают вернуть подвижность, восстановить физиологические функции, а также устранить боли и дискомфорт.
Если своевременно не предпринимать меры по устранению травм и деформаций, они могут на протяжении многих лет мучить болями, неприятными ощущениями. Поэтому чем раньше вы обратитесь к хирургу-ортопеду для исправления недугов, тем лучше для вас.
Хирургия кисти в Калуге
Операции на кисти выполняются открытым и артроскопическим методом. Для того чтобы определить тип необходимой операции, проводится тщательная диагностика, которая включает:
- осмотр у врача травматолога;
- тесты на подвижность суставов;
- рентгенологическое исследование;
- МРТ (магнитно-резонансная томография).
Эти методы позволяют составить чёткую картину заболевания или травмы. Только после полноценной диагностики можно назначать вид операции, которая поможет устранить проблему.
В случаях, когда травмы незначительные, и открытый доступ не требуется, хирургическое вмешательство выполняется с использованием артроскопа. Это позволяет значительно снизить степень травмирования тканей, а также сократить период реабилитации.
Открытые операции делаются в основном при сильных травмах и патологиях. К таким относятся, например, неправильно сросшиеся кости после переломов или открытые резаные или рваные раны.
Правильный подбор операции — первый шаг к успешному исцелению.
Типы операций на кисти
Оперативным методом устраняются:
- разрывы, травмы, другие дефекты сухожилий сгибателей и разгибателей кисти;
- защемление нервов;
- лечение переломов костей и суставов кисти и предплечья;
- исправление неправильно сросшихся костей и мягких тканей;
- удаление гигром (ганглий) на запястье;
- удаление инородных тел кисти;
- различные заболевания костей, суставов, мягких тканей;
- устранение опухолей любых форм.
Если вам назначили операцию, но вы хотите узнать больше о её проведении или у вас есть любые другие вопросы по хирургии кисти, задать их вы можете по телефону +7 (905) 640-64-27. Или свяжитесь со мной, отправив сообщение из раздела Контакты.
Медицина Израиля Клиника Сураски в Тель-Авиве
+7 925 511 46 90
Эндопротезирование лучезапястного сустава
Операция по замене лучезапястного сустава в госпитале Сураски
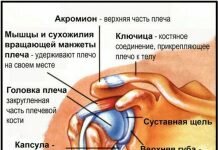
Лучезапястный сустав является дистальным суставом верхней конечности и позволяет кисти как исполнительному сегменту принимать оптимальное положение для выполнения хватательных функций. Суставной комплекс лучезапястного сустава имеет две степени свободы. Если они сочетаются с пронацией или супинацией, т.е. с поворотом предплечья вокруг его продольной оси, кисть можно ориентировать под любым нужным углом для обеспечения схвата и удержания предмета.
Операция по замене лучезапястного сустава проводится, когда суставу был нанесен непоправимый вред в результате инфекции, травмы или заболевания. Часто причиной повреждения лучезапястного сустава становятся остеоартроз и ревматоидный артрит, одни из распространенных форм артрита, приводящие к нарушению работы суставов.
Остеоартроз вызывает деформацию и изменение толщины суставного хряща, в результате чего сухожилия и связки растягиваются, а кости стираются друг об друга, что приводит к болезненным ощущениям. При ревматоидном артрите возникает хроническое воспаление суставов и, как результат, постоянные боли.
Как правило, симптомы этих заболеваний можно облегчить с помощью противовоспалительных препаратов, физиотерапии или гимнастики. Вместе с тем, если традиционные средства лечения не помогают облегчить состояние пациента, и заболевание негативно сказывается на повседневной деятельности, лечащий врач может порекомендовать замену сустава.
При эндопротезировании лучезапястного сустава изношенный сустав удаляется и заменяется на искусственный. Основная цель этой операции – восстановить подвижность запястья и вернуть руке прежнюю работоспособность. В начале операции делается разрез на тыльной стороне руки. Чтобы обеспечить доступ к суставу, хирург раздвигает сухожилия, а после этого приступает к удалению поврежденных частей костей.
В качестве подготовки к установке искусственного сустава в костях запястья, включая лучевую кость, делаются отверстия, призванные удерживать имплантат на месте. Имплантат устанавливается на подготовленное место и закрепляется с помощью специального костного клея-цемента, после того, как хирург убедится, что подвижность сустава восстановлена. По окончании процедуры все ткани послойно ушиваются.
Операция по эндопротезированию лучезапястного сустава проводится под местной анестезией, при этом нервы, ведущие к верхним конечностям, обезболиваются из подмышечной впадине или области лучевой кости. В обычных случаях наркоз не показан, поскольку чувствительность утрачивается только в оперируемой конечности. Продолжительность операции – 1,5–2 часа. Искусственный лучезапястный сустав изготовлен из сплавов титана и сверхпрочного полимера. Компонент скольжения изготовлен из нержавеющей стали.
В каждом конкретном случае врач-ортопед подбирает модель имплантата строго индивидуально и по показаниям. При выборе имплантата учитываются: общее состояние пациента, состояние и анатомия кости, ожидаемая нагрузка. В госпитале Сураски используются исключительно качественные искусственные протезы, уровень которых подтвержден результами научных исследований.
Полное эндопротезирование лучезапястного сустава выполняется для улучшения подвижности в суставе и уменьшения выраженности болевого симптома при различных дегенеративно-дистрофических заболеваниях. Обычно эту операцию делают людям среднего и старшего возраста, имеющим не высокую степень физической активности. Но если хирург считает, что операция эндопротезирования лучезапястного сустава обладает преимуществами, перевешивающими ее риск, то она может быть выполнена и у молодых людей, но при условии, что можно будет обеспечить снижение нагрузки, приходящейся на лучевой сустав. То же самое можно сказать и относительно пациентов, для которых восстановление подвижности лучезапястного сустава окажет значительное позитивное воздействие на качество жизни.
Пациент находится в больнице в течение нескольких дней после операции в целях общего наблюдения и предотвращения возникновения отеков или развития инфекции. Швы будут сняты через 10-14 дней после операции. Рука будет находиться в гипсе в течение нескольких недель. Пациенту будет также назначен курс занятий с физиотерапевтом. С помощью физических упражнений подвижность руки будет постепенно возобновляться. Полное восстановление после эндопротезирования лучезапястного сустава обычно занимает от трех до шести месяцев.
Ведущие специалисты центра в области ортопедии:
+7 925 511 46 90 — срочная организация лечения в клинике Сураски
InVitae — ранняя диагностика рака в Сураски
Одним из самых эффективных методов раннего выявления рака, который вот уже более десяти лет практикуется в медцентре им. Сураски (Ихилов), известной израильской клинике, является индивидуальный онкогенетический анализ InVitae. Подробнее
Таргетная терапия рака в Сураски
Самыми успешными примерами использования таргетных препаратов является применение иматиниба (гливек) в лечении хронического миелолейкоза и опухолей ЖКТ, ритуксимаба в лечении неходжкинских лимфом и ряд других образцов их использования, а также герцептина в лечении рака молочной железы.Подробнее
Кардиохирургия в Сураски
Кардиохирургия – это одно из передовых направлений израильской медицины. Достижения израильской кардиохирургии известны во всем мире. Израильские кардиологи и кардиохирурги — это, без преувеличения, передовой отряд мировой медицинской науки.Подробнее
Основной операционной базой является клиника medalp.ru, это небольшая амбулаторная хирургическая клиника, где можно удобно и комфортно выполнить большинство операций на кисти. Удаление от центра города помогает нам держать относительно невысокие цены, а также избавляет от проблем с парковкой.
Более крупные реконструктивные операции, при которых требуется общая анестезия, пребывание в стационаре, а также рентген в операционной, я выполняю в ММЦ СОГАЗ на Малой Конюшенной д.8. Это крупный многопрофильный частный стационар, который отлично подходит для выполнения большой хирургии.
Беря на себя ответственность за выполнение какой-либо хирургической процедуры, я не могу с абсолютной уверенностью уберечь своих пациентов от всех возможных осложнений и непредвиденных ситуаций. Я могу заверить, что уделяю максимум внимания малейшим жалобам своих пациентов и прикладываю все возможные усилия для их скорейшего выздоровления. По умолчанию в списке идут амбулаторные операции в Медальпе под местной анестезией. Отдельно помечены операции, требующие проводниковой анестезии также в Медальпе, и операции, которые я могу делать только в большой операционной СОГАЗа. Ориентировочная стоимость хирургического лечения типичного случая по наиболее распространенных заболеваний следующая:
Щелкающий палец
-игольная лигаментотомия 8000
-открытая операция 15000
-два и более щелкающих пальцев 21000
Дюпюитрен
-игольная апоневротомия 15000
-открытая апоневротомия 30000
-открытая апоневрэтомия с кожной пластикой при рецидиве контрактуры 45000
Синдром запястного канала
Миниинвазивное двухпортовое рассечение ладонной связки 21000
Открытое рассечение поперечной связки с ее пластикой 25000
Миниинвазивное двухпортовое рассечение ладонной связки +щелк палец (Де Кервен) 25000
Миниинвазивное двухпортовое рассечение ладонной связки + проксимальная декомпрессия (lacertus-syndrome) 30000
Миниинвазивное двухпортовое рассечение ладонной связки + декомпрессия локтевого нерва 45000
Миниинвазивное двухпортовое рассечение ладонной связки + декомпрессия лучевого нерва 45000
Миниинвазивное двухпортовое рассечение ладонной связки + оппонентопластика длинной ладонной мышцей Сamitz 30000
Проксимальная декомпрессия срединного нерва (lacertus-syndrome) 21000
Локтевой нерв
декомпрессия/транспозиция локтевого нерва в кубитальном канале 30000
декомпрессия нерва в канале Гийона 21000
декомпрессия нерва на двух уровнях (запястье и локоть) 45000
Синдром щелкающего трицепса — транспозиция локтевого нерва кпереди и краевая резекция сухожилья трицепса 45000
Декомпрессия лучевого нерва в канале супинатора 30000
Тенотомия короткого лучевого разгибателя (операция при латеральном эпикондите) 30000
Медиальный эпикондилит — денервация надмыщелка 30000
Локтевой бурсит — иссечение сумки локтевого отростка 30000
Невролиз не указанных выше локализаций 21000 — 45000 в зависимости от сложности
Шов нерва 21000- 45000 в зависимости от сложности
Пластика нерва аутотрансплантатом 45000
Пластика нерва кондуитом 30000 без стоимости кондуита
Шов сухожилья
Шов сухожилья сгибателя 30000
Шов сухожилья сгибателей на двух пальцах одномоментно 45000
Шов сухожилья сгибателей на трех и более пальцах одномоментно 60000
Ревизия раны на уровне предплечья с множественными повреждениями сухожилий и нервов (spagetti wrist) 60000
Разгибатель одного пальца 30000
Разгибатели двух и более пальцев (запястья) 45000
Реконструкция sagittal band (вывих сухожилья на уровне головки пястной кости) 30000
Пластика сухожилья
Одноэтапная 45000
Двухэтапная 45000 за каждый этап
2 сухожилья одномоментно 60000
Шов сухожилья и нерва одномоментно 45000
Реконструкция кольцевидных связок 30000-45000 в зависимости от сложности
Транспозиция
— EIP to EPL при повреждении длинного разгибателя большого пальца 30000
— PT to ECRB, PL to EPL, FCR to EDC (повреждение лучевого нерва) 60000 (проводниковая анестезия)
— транспозиция сухожилий при синдроме повисшей стопы 75000 (проводниковая анестезия)
— оппонентопластика — восстановление противопоставления большого пальца 45000
— восстановление латерального хвата большого пальца (ECRB+PL) 60000 (проводниковая анестезия)
Пластика 6 канала разгибателей при вывихе сухожилья локтевого разгибателя 45000 без стоимости анкеров
Остеосинтез лучевой кости ладонной пластиной 150000-160000 (СОГАЗ)
Артроскопически ассистированный остеосинтез лучевой кости ладонной пластиной 150000-170000 (СОГАЗ)
Остеосинтез лучевой кости специфическими для перелома имплантами 150000-170000 (СОГАЗ).
Остеосинтез лучевой и локтевой костей 200000 (СОГАЗ)
Остеосинтез головки лучевой кости 130000-140000 (СОГАЗ)
Остеосинтез внутрисуставных переломов в области локтевого сустава 130000-200000 (СОГАЗ)
Рефиксация коллатеральной связки локтевого сустава 60000
Пластика коллатеральной связки локтевого сустава 90000 (проводниковая анестезия)
Рефиксация дистального сухожилья бицепса 80000 (проводниковая анестезия)
Рефиксация дистального сухожилья трицепса 95000 (проводниковая анестезия)
Артроскопия локтевого сустава — резекция экзостозов, удаление хондральных тел, синовэктомия 75000
Остеотомия лучевой кости 150000-160000 (СОГАЗ)
Остеотомия локтевой кости 150000-160000 (СОГАЗ)
Остеотомия обеих костей предплечья 200000 (СОГАЗ)
Остеосинтез пястной кости/фаланги пальца
-спицами закрыто 50000 (СОГАЗ)
-спицами открыто 50000-80000 (СОГАЗ)
-винтами 75000 (СОГАЗ)
-пластиной 90000 (СОГАЗ)
Корригирующая остеотомия пястной кости/фаланги пальца
-спицы 50000-80000 (СОГАЗ)
-пластина 90000-100000 (СОГАЗ)
Артродез межфаланговых суставов 75000 (СОГАЗ)
Артродез пястно-запястных суставов:
4-5 пястные (dupert) 90000 (СОГАЗ)
1 пястно-запястный сустав, артроскопически ассистированный артродез 110000-120000(СОГАЗ)
| Видео (кликните для воспроизведения). |
|
Доктор С.М.Бубновcкий подтверждает силу препарата... Читать далее >>> |
Остеосинтез ладьевидной кости
-закрытый винтом 110000-120000(СОГАЗ)
-открытый с костной пластикой из гребня подвздошной кости 130000-140000 (СОГАЗ)
-открытый с костной пластикой из лучевой кости 100000-120000 (СОГАЗ)
-артроскопически ассистированный остеосинтез с костной пластикой из гребня подвздошной кости 130000-140000 (СОГАЗ)
Полулунно-головчатый артродез 130000-140000 (СОГАЗ)
Двухколонный артродез 130000-140000 (СОГАЗ)
Полулунно-ладьевидно-лучевой артродез 130000-140000 (СОГАЗ)
Полулунно-лучевой артродез 130000-140000 (СОГАЗ)
Полулунно-трехгранный артродез 130000-140000 (СОГАЗ)
Резекция головки локтевой кости 45000 (проводниковая анестезия)
Артродез лучезапястного сустава 150000-160000 (СОГАЗ)
Предоперационное обследование, реабилитация и дальнейшие консультации — это отдельная статья расходов.
Источники
-
Ольга, Барышева Апоптоз периферических лимфоцитов при ревматоидном артрите / Барышева Ольга , Наталья Везикова und Ирина Марусенко. — М. : Palmarium Academic Publishing, 2014. — 108 c. -
Псориаз и псориатический артрит / В. А. Молочков и др. — М. : КМК, Авторская академия, 2007. — 332 c. -
Родионова, О. Н. Болезни суставов / О. Н. Родионова. — М. : Вектор, 2012. — 352 c. - Гурин, Н. Н. Лечение ложных суставов, осложненных остеомиелитом / Н. Н. Гурин. — М. : ГУ Северо-Западный окружной медицинский центр МЗ РФ, 2009. — 272 c.