Содержание
- 1 Симптомы артроза голеностопного сустава
- 2 Методы лечения деформирующего артроза голеностопного сустава
- 3 Деформирующий артроз голеностопного сустава: степени, симптомы и лечение
- 4 Дисторсия связочного аппарата голеностопного сустава
- 5 Дисторсия голеностопного сустава
- 6 Дисторсия голеностопного сустава: симптомы, диагностика и лечение
- 7 Бурсит голеностопного сустава: причины, симптомы и лечение
Симптомы артроза голеностопного сустава
Артроз голеностопного сустава встречается достаточно редко. Основными причинами данного артроза являются различные травмы голеностопного сустава. К ним относятся всевозможные вывихи, подвывихи сустава, растяжения и переломы.
Голеностопный сустав представляет собой соединение двух костей голени (большеберцовой и малоберцовой костей) и таранной кости. Данный сустав позволяет лодыжке свободно двигаться вверх и вниз, и чаще всего страдает от артроза. Реже артроз затрагивает подтаранный сустав лодыжки. Подтаранный сустав представляет собой соединение таранной кости и пяточной кости, и позволяет осуществлять свободные движения из стороны в сторону.
Строение голеностопного сустава
Во время артроза происходит разрушение хряща, покрывающего соединяющиеся кости в суставе. Суставные хрящи обеспечивают гладкое, свободное движение в суставах, защищая кости от взаимного трения. Разрушение хряща происходит достаточно длительное время. Так как хрящевая ткань не имеет нервных окончаний, то первые признаки артроза могут проявиться спустя некоторое время после начала заболевания. В далеко зашедших случаях происходит полное разрушение суставных хрящей, кости начинают тереться друг об друга.
Разрушение хряща при артрозе
Основные симптомы
Наиболее распространенным симптомом артроза является присутствующая боль в голеностопном суставе. Обычно местная боль ощущается на передней поверхности сустава, а также с боковых сторон сустава. Боли усиливаются при приложении физической нагрузки на сустав, особенно во время занятий тяжелыми видами спорта, и ослабевают во время отдыха. Боли могут распространяться вверх по голени или икроножной мышце, а также вниз к области стопы и пальцам ног.
Довольно частым симптомом является скованность и тугоподвижность в голеностопном суставе. Особенно ярко скованность движений выражена в утренние часы, а также после длительного отсутствия движений в суставе, например, после длительного сидения на стуле. Чтобы скованность движений прошла, больному необходимо расходиться, прогуляться, сделать разминку для сустава. Продолжительность скованности в суставе зависит от стадии артроза. Чем сильнее артроз поразил сустав, тем больше времени человеку нужно, чтобы прошла скованность.
Здоровый голеностопный сустав (слева) и артроз голеностопного сустава (справа)
Хруст в голеностопе также может быть симптомом артроза. Хруст появляется во время движений в суставе, он грубый и обычно сопровождается болевыми ощущениями. Если хруст в суставе звонкий и не причиняет никаких болей, то это является нормой, хруст появляется в результате лопания пузырьков газа в суставе.
К тревожному симптому относится уменьшение диапазона движений в голеностопном суставе. Свобода движений в здоровом и больном суставе начинает отличаться, человек уже не может полностью без боли разогнуть или согнуть лодыжку в больном суставе.
Вы можете проверить ваши голеностопные суставы следующим образом: потяните лодыжки вверх до упора, а затем вниз до упора. Обе лодыжки должны двигаться одинаково легко и без боли. Если одна из лодыжек двигается хуже и движение сопровождается болью, то это может быть признаком артроза.
В любом случае, если у вас присутствуют вышеизложенные симптомы, обязательно проконсультируйтесь с вашим врачом и пройдите диагностику для постановки правильного диагноза.
Методы лечения деформирующего артроза голеностопного сустава
Артроз – заболевание суставной ткани, характеризующееся болевым синдромом в пораженной области. Заболевание представляет собой медленную и неуклонную дистрофию сустава, которая возникает по ряду причин: травмы, ревматизм, системные заболевания соединительной ткани.
При условии отсутствия предпринимаемых действий болезнь грозит развиться до выраженных масштабов, когда проблема будет значительно влиять на качество жизни человека. Поэтому правильно проведенная терапия – залог того, что здоровье удастся сохранить путем достижения длительной и стойкой ремиссии.


Здоровый сустав (слева), артроз голеностопного сустава (справа)
Лечение деформирующего артроза голеностопного сустава должно проводиться одновременно по нескольким направлениям: симптоматическое лечение для снятия болезненных ощущений, и воздействие на первопричину заболевания.
Важно заметить, что назначением и контролем над проводимой терапией должен заниматься лечащий врач, так как самодеятельность в данном вопросе может только ускорить прогрессирование болезни, и усугубить самочувствие человека.
Медикаментозные препараты
Для того чтобы остановить патологический процесс, необходимо снять воспаление в суставе. Разумеется, предпринятые действия не способны повлиять на морфологические изменения тканей. Однако уменьшение отека способно сделать голеностоп более подвижным.
Традиционно назначаются нестероидные противовоспалительные средства – препараты, которые продаются без рецепта в любом отделе аптеки и имеют вполне доступную для покупателя цену. Однако для терапии необходим длительный курс приема, который не самым благоприятным образом отражается на состоянии слизистой пищеварительного тракта. Поэтому более безопасным аналогом таблетированных препаратов являются мази, которые наносятся на кожу в области сустава.

Длительное время для терапии применялись стероидные гормоны, которые блокируют воспалительные процессы в организме и при удачном ходе лечения позволяют достичь длительной ремиссии. Однако обратной стороной медали выступает тот факт, что гормоны имеют большой спектр побочных эффектов, среди которых присутствует диабет, язва желудка, глаукома, расстройства нервной и эндокринной системы.
Поэтому в последние годы врачи все чаще используют для лечения деформирующего артроза голеностопного сустава иной, более совершенный метод: введение в сустав препарата на основе гиалуроновой кислоты. Таким образом, создается искусственный заменитель внутрисуставной жидкости, отсутствие которой провоцирует развитие артроза.
Улучшение кровообращение в проблемной зоне – один из наиболее оптимальных способов остановить артроз голеностопного сустава. Переносимые кровотоком полезные вещества позволяют ускорить обменные процессы в тканях, что способствует ремиссии заболевания.

Массаж должен проводиться регулярно в течение пятнадцати — двадцати минут, плавными движениями от кончиков пальцев к коленям. Для усиления эффекта можно использовать специальные мази. В том случае, если массаж проводит специалист, целесообразнее делать его двухнедельными курсами с перерывами. При самостоятельном проведении манипуляций, выполнять самомассаж можно каждый день, например, перед сном.
Лечебная физкультура
ЛФК – самый энергозатратный для пациента способ лечения, однако именно он способен оказать значительный терапевтический эффект за счет улучшения тонуса мышц. Крепкие мышцы ног берут на себя существенную часть нагрузки, тем самым разгружая голеностопный сустав. Однако очень важно наращивать мышечную массу постепенно, выбирая только те упражнения, которые не наносят ущерба суставному аппарату.
Несмотря на то, что лечебная физкультура дает прекрасный эффект при лечении артроза голеностопного сустава, крайне важно избегать серьезных физических нагрузок, поднятия тяжестей, бега.
Физиолечение
Электрофорез, ультразвук и парафинотерапия – превосходные способы устранить воспалительные процессы в голеностопном суставе. Главный принцип их воздействия: улучшение кровотока и ускорение метаболических процессов в тканях. Значительным является тот факт, что при физиолечении действие приборов и препаратов локализуется исключительно на обрабатываемой зоне, не распространяясь на все органы и системы. Это дает возможность минимизировать возможность аллергической реакции или непереносимости препарата.

Однако не стоит выполнять эти процедуры в фазе обострения – так их эффективность будет на порядок ниже. Поэтому физиолечение лучше всего выполнять комплексно в санаторных условиях, после курса основного терапевтического лечения.
Деформирующий артроз голеностопного сустава: степени, симптомы и лечение
Деформирующий артроз голеностопного сустава – это хроническое заболевание, при котором происходят дегенеративные изменения, вызывающие разрушение хряща. С прогрессированием заболевания в процесс вовлекаются кости и связочный аппарат.
Патология выявляется преимущественно у людей в возрасте старше 65 лет. Однако изменения на рентгенологическом снимке нередко выявляются у людей, чей возраст в районе 30-40 лет.
Причины и механизм развития
Заболевание начинает развиваться, когда в суставе вырабатывается недостаточное количество синовиальной жидкости. Нарушается питание хряща. Суставная щель становится меньше и при прогрессировании заболевания кости могут срастись совсем.
Артроз является необратимым процессом, поэтому вылечить его нельзя, а есть лишь возможность замедлить развитие. Его стремительное развитие может стать причиной инвалидности у человека.
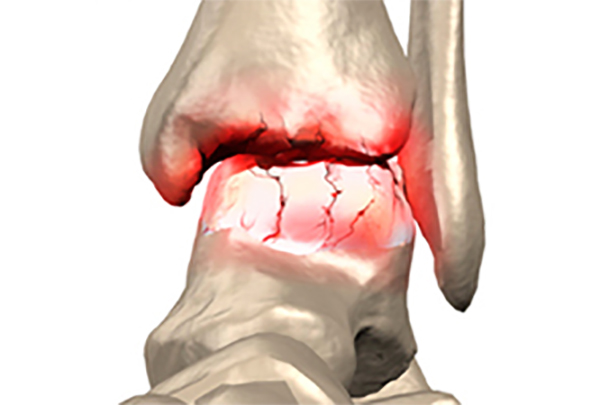
Появляется патология по следующим причинам:
- Возрастные изменения. Обычно это происходит после 60 лет. Если до этого не было замечено проблем с суставами, то болезнь будет развиваться значительно медленнее.
- Сильное ожирение. Человеческий вес оказывает большую нагрузку на голеностопный сустав. При ожирении эта нагрузка значительно увеличивается. Если оно имеется с детского возраста, то есть риск получить артроз голеностопного сустава уже к 20 годам.
- Чрезмерные физические нагрузки на голеностопный сустав.
- Переломы и травмы голеностопного сустава.
- Врожденные патологии стопы и плоскостопие.
- Генетическая предрасположенность. Риск появления заболевания увеличивается у тех людей, чьи родственники страдали подобными патологиями.
- Ношение обуви на высоком каблуке.
При разрушении маленькие частички хряща нарушают костную поверхность. Рецепторы реагируют на это, вследствие этого появляются болевые ощущения и другие симптомы, характерные для артроза.
Клиническая картина и степени
Артроз голеностопного сустава характеризуется проявлениями:
- Боль после нагрузки на сустав.
- Скрип и хруст в суставе.
- Утренняя скованность.
- Быстрая усталость при ходьбе.
- Мышечная атрофия (вблизи пораженного сустава).
- Частые подвывихи.
- Повышение местной температуры и опухоль сустава.
- Деформация сустава.
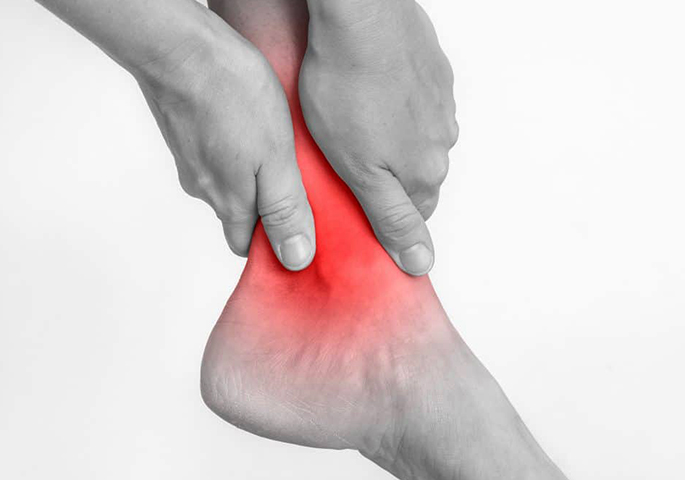
Степени артроза
Клинические проявления артроза зависят от того, какая стадия заболевания имеется у пациента. Имеются 4 стадии заболевания:
- I – имеется небольшой болевой синдром после физических нагрузок, на который обычно пациент не обращается внимания. На рентгенологическом исследовании изменений не имеется, но утренняя скованность присутствует.
- II – подвижность конечности ограничивается, присутствует болевой синдром и отечность. В суставе при ходьбе слышится хруст, может быть небольшая хромота. На рентгенологическом исследовании наблюдается небольшое сужение суставной щели. Утренняя скованность длится немного дольше. Обычно на данной стадии пациенты решают обратиться к врачу.
- III – клиническая картина выражена достаточно ярко, в большинстве случаев наблюдается деформация сустава. Близлежащие мышцы атрофируются, имеется значительное ограничение подвижности. Болевой синдром не проходит даже в состоянии покоя.
- IV – на рентгенологическом снимке практически не видна суставная щель. Подвижность сустава резко ограничена и пациент не может передвигаться самостоятельно.
Артроз развивается постепенно, а значит, у пациента есть шанс замедлить его развитие. Главное вовремя выявить симптомы и обратиться к врачу.
Методы диагностики
На приеме врач проводит осмотр пациента и собирает анамнез. После этого для подтверждения диагноза назначаются исследования:
- Общий анализ крови.
- Рентгенография.
- МРТ и КТ.
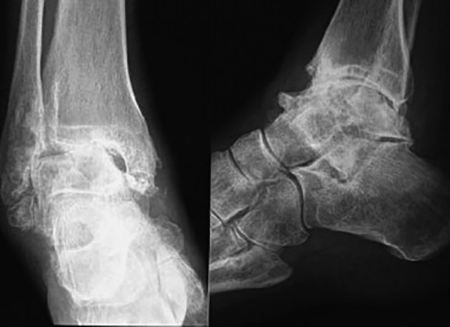
После проведенной диагностики, по результатам исследований врач сможет поставить диагноз.
Лечение артроза достаточно длительный процесс. Кроме этого, терапия должна быть комплексной. В нее входит: медикаментозное лечение, физиопроцедуры, ЛФК и при желании народные рецепты. Главной целью лечения является замедление развития заболевания.
Медикаментозное лечение
Для лечения артроза используются следующие группы препаратов:
- Нестероидные противовоспалительные (диклофенак, кетопрофен, индометацин). Данные препараты уменьшают боль и воспаление. В период обострения заболевания рекомендуется использовать инъекционные формы. Результат от приема подобных препаратов будет заметен уже через неделю. Болевой синдром проходит, улучшается подвижность сустава.
- Глюкокортикостероиды (гидрокортизон,преднизолон). Применяются, если не помогают НПВС. Часто вводятся в полость сустава при помощи инъекции. Обладают высокой эффективностью, но частое их применение может привести к ухудшению состояния хрящевой ткани.
- Препараты базисной терапии (плаквенил, ревматрекс, неорал). Обладают противовоспалительным действием. Также замедляют разрушение хрящевой ткани. Могут приниматься длительное время параллельно с НПВС и глюкокортикостероидами.
- Хондропротекторы (дона, хондроитин, артра). Способствуют улучшению хрящевой ткани, продуцируют выработку синовиальной жидкости, а также улучшают ее качество.
Несмотря на то, что все препараты без труда может купить любой человек, принимать их следует только по назначению врача.
Физиотерапия
При артрозе голеностопного сустава применяются следующие физиопроцедуры:
- УВЧ.
- Водолечение.
- Грязелечение.
- Лазеротерапия.
- Магнитотерапия.
- Озокеритолечение.
- Криотерапия.
- Электрофорез.
Процедуры рекомендуется проводить вне обострения. Электрофорез может проводиться с добавлением лекарственных препаратов, которые способны усилить эффект процедуры.
Лечебная физкультура также должна входить в лечение артроза. Упражнения подбираются и проводятся вместе с врачом. Нельзя выполнять упражнения в период обострения. Начинать необходимо с простых упражнений, постепенно увеличивая нагрузку. Однако сильно нагружать сустав нельзя.
Оперативное лечение
Хирургическое вмешательство проводится на запущенных стадиях артроза или в том случае, когда консервативные методы не помогают. Применяется санационная артроскопия, артродез и эндопротезирование.
Артроскопия выполняется при 2 стадии заболевания с выраженными болями, когда не помогают медикаменты. С помощью артроскопа врач проникает в суставную полость и удаляет отколотые свободнолежащие кусочки, которые нарушают движение пациента. После операции эффект сохраняется в течение нескольких лет.
При сильном повреждении суставных полостей используется артродез – удаление сустава. После операции пациент может пользоваться конечностью, но это значительно ухудшает его качество жизни и трудоспособность.
Осложнения и профилактика
Для предотвращения артроза следует пользоваться профилактическими мерами:
- Носить удобную обувь.
- Правильно питаться и пить больше жидкости.
- Принимать витаминные комплексы.
- Избегать чрезмерных нагрузок на ноги, травм или переохлаждений.
- Периодически проходить обследования у врача.
Главным осложнением является инвалидность и невозможность самостоятельно передвигаться. Поэтому важно вовремя обратиться к врачу и не игнорировать его назначенное лечение.
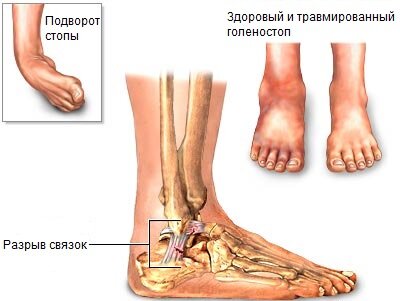
Дисторсия связочного аппарата голеностопного сустава
Дисторсия голеностопного сустава — это не что иное, как повреждение связок, заключающееся в их растяжении или же частичном разрыве. Голеностопный сустав выполняет очень важная зона скелета, поскольку с его помощью можно бегать, ходить, прыгать, вращать ногой. Это заболевание в основном удел спортсменов, а также лиц, у которых наблюдается чрезмерное перенапряжение на суставы и конечности.

Характеристика травмы
Растяжение связок – это обобщающее понятие. На самом деле связки не обладают таким свойством. Речь идет об их частичном разрыве или полном отрыве связок в месте крепления к костям. Причина этого — активное или пассивное движение в суставе, превышающее нормальный объем движений. Говоря более простым языком — это усиленная нагрузка на сустав или же супинация (так называемое подвертывание стопы внутрь) с одновременным сгибанием подошвы. Чаще всего наблюдается проблема в голеностопном суставе с передней таранно-берцовой связкой.
Различают три степени дисторсии, каждая из которых характеризуется своими симптомами и клинической картиной.

I степень дисторсии
Наблюдается разрыв или отрыв нескольких отдельных связочных волокон
Среди симптомов выделяют:
- умеренную припухлость в области повреждения;
- болезненность при пальпации во время осмотра таранной кости и прилежащей к ней связки;
- в то же время пострадавший может ходить, двигать стопой, поскольку подвижность голеностопного сустава не нарушена;
- боль во время хождения.
II степень дисторсии
Сопровождается разрыв нескольких волокон связочного аппарата.

- кровоизлиянию и припухлости, «расползающихся» по внешней поверхности стопы;
- болезненным проявлениям во время пальпации зоны крепления связок;
- ограниченной подвижности пальцев и всего голеностопа с сопровождающейся болью;
- ходить пострадавший может с трудом, стараясь как можно меньше нагружать стопу.
III степень дисторсии
Характеризуется полным отрывом или разрывом волокон связок. Зачастую в месте повреждения отрывается и часть костной ткани (выявить это можно только при рентгенологическом исследовании).
Распознать повреждение этой тяжести можно: исходя из следующих симптомов
- сильные боли в голеностопном суставе при попытке наступить на ногу;
- очень сильное кровоизлияние и припухлость тканей, которые занимают не только сустав, но и всю стопу, включая ее подошвенную поверхность;
- сильная и резкая боль в зоне связок;
- подвижность в суставе сильно ограничена.
Лечебные мероприятия
Первым делом человеку с дисторсией оказывают первую помощь:
- Накладывают холод на зону повреждения, чтобы не допустить «расползание» кровоизлияния и отека».
- Фиксируют конечность в неподвижном состоянии и транспортируют пострадавшего в ближайшую больницу в лежачем положении.
- При особо тяжелой дисторсии накладывают шины (для иммобилизации сухожилий и всей ноги), которые располагают с правой и левой стороны поврежденной ноги и связывают для получения единой конструкции.

Важно! Категорически запрещено в первые часы наносить разогревающие мази.
| Видео (кликните для воспроизведения). |
 |
История лечения: Как Дмитрий Николаев избавился от боли в суставах |
При I степени тяжести на третий день назначают следующее лечение:
- лечебные ванны, парафинотерапию, прогревания, нанесение согревающих мазей;
- допустимы обезболивающие и противовоспалительные препараты, витаминные комплексы;
- массаж.
Трудоспособность восстанавливается спустя 8–12 дней.

- обезболивания путем вкалывания нестероидных препаратов, таких препаратов, как лидокаин, новокаин;
- в некоторых случаях устанавливают гипсовую шину;
- назначается физиотерапия, например, электро- и термотерапия, магнитная терапия, иглоукалывание);
- после снятия гипса проводится массаж и ЛФК.
Трудоспособность возможна через месяц.
Восстановление
В общем, восстановление связок после дисторсии происходит сроком в 1–5 месяцев. Все зависит от особенности организма.
Поэтапно реабилитация состоит из следующих целей:
- Снятие симптомов дисторсии: устранение отека после травмы, а также болей. Для этого назначают массаж и физиопроцедуры.
- Не допустить развитие контрактуры сустава и мышечную дистрофию (т.е. истощение). Это достигается выполнением незначительных, а после активных упражнений. Также назначают ЛФК в воде.
- Восстановить подвижность в суставе и укрепить мышцы. Для этого стремятся максимально увеличить на сустав нагрузку с помощью интенсивных и силовых упражнений.

Независимо от сложности дисторсии реабилитационный период начинается сразу же, как спала сильная боль. При этом назначают:
- Физиотерапию. Это может быть интерференцтерапия, электромиостимуляция, фонофорез;
- Лечебный массаж голеностопной зоны и икроножной мышцы.
- ЛФК с использованием малоинтенсивных, а в дальнейшем интенсивных упражнений.
Во избежание повторной дисторсии после выздоровления нужно носить 1–2 месяца марлевой повязкой или же специальный голеностопник фиксирующий сустав.
Даже имея перечень симптомов, вы должны понимать, что определить тяжесть повреждения или же исключить или подтвердить перелом может только врач. Поэтому следует вызвать скорую или же обратиться в поликлинику для постановки окончательного диагноза.
Дисторсия голеностопного сустава
Дисторсия голеностопного сустава представляет собой растяжение связок либо их частичный надрыв. Голеностопный сустав выполняет важные функции в организме человека, на этот сустав приходится огромная часть весовой нагрузки. Благодаря голеностопу и прилегающим связкам возможно выполнение вращений стопой, ходьба, бег, прыжки и так далее.
Растяжение или дисторсия сустава образуются в том случае, когда объем нагрузок на сустав оказывается превышен. Данная травма характеризуется частичным разрывом волокон связок либо полным отрывом связок от кости.

Основная причина дисторсии голеностопного сустава — это слишком большая нагрузка на стопу и голень. Такое может случиться при следующих факторах:
- избыточный вес тела;
- повышенная двигательная активность в силу рода занятий, например, при занятиях спортом;
- перенос тяжелых предметов;
- плоскостопие;
- ношение высоких каблуков.

Избыточный вес может стать причиной травмы
Симптомы дисторсии
При дисторсии сустава могут появляться следующие симптомы:
- болевые ощущения в области сустава, стопы и лодыжки;
- отечность тканей в области стопы и сустава;
- посинение кожного покрова в области растяжения;
- повышение температуры кожи;
- становится трудно наступать на ногу.
Различают три степени дисторсии:
- 1-я степень характеризуется припухлостями, болевыми ощущениями при пальпации и при ходьбе. При этом функция сустава не нарушается;
- 2-я степень характеризуется припухлостью и кровоизлиянием, которые распространяются по наружной поверхности стопы. Также усилены болевые ощущения при пальпации. Ходьба затрудняется, движения стопы ограничиваются, но остаются возможными;
- 3-я степень характеризуется отчетливой припухлостью, кровоизлияние распространяется не только на наружную поверхность стопы и голеностопного сустава, но и на подошвенную часть стопы. Болевые ощущения очень сильные, ходьба и иные движения невозможно из-за резких и сильных болей.

В запущенных случаях наблюдается сильная припухлость и посинение сустава
Диагностика
При подозрении на растяжение связок голеностопного сустава потребуется качественная диагностика, которая необходима для дальнейшего лечения.
Пациента должен осмотреть травматолог. Если повреждение сильное, то назначается рентгенографическое исследование. Также возможно назначение магнитно-резонансной томографии.
Лечение дисторсии
Как только человек получил растяжение связок, требуется первая помощь, которая заключается в следующих действиях:
- приложить холод к поврежденному месту;
- наложить иммобилизирующую повязку;
- положить поврежденную конечность на возвышенный участок.

Первым делом необходимо приложить лед к месту травмы
Эти мероприятия позволяют ограничить движение поврежденных связок, уменьшить отечность и болевые ощущения.
Дальнейшее лечение должно назначаться специалистом-травматологом по результатам диагностики.
Лечение дисторсии голеностопного сустава включает следующее:
- наложение гипсовой или давящей повязки;
- назначение обезболивающих препаратов (Ибупрофен, Кетанов);
- использование препаратов с согревающим действием (Финалгон, Випросан);
- применение гелей для оттока венозной крови, например, Троксевазин;
- физиотерапию (лечебные ванны, парафин и т.д.);
- массаж;
- лечебную гимнастику.

Давящая повязка на сустав
Сроки выздоровления зависят от тяжести полученных травм. Легкие повреждения проходят уже спустя две недели, а тяжелые — спустя месяц. При этом ношение повязки желательно в течение 2-х месяцев после выздоровления.
Если степень полученной травмы тяжелая и иные методы неэффективны, то вероятно потребуется оперативное вмешательство.
Существуют также методы народной медицины, которые помогут эффективно устранить симптомы дисторсии, но возможно их применение только при незначительных повреждениях:
- Бодяга в виде губки — это растение. Приобрести его можно в аптеке. Губку требуется растворить в воде до состояния кашицы и втирать в больной участок. Это средство помогает устранить болевые ощущения, снять отечность;
- Компресс из сырой картошки. Ставится такой компресс на всю ночь. Чтобы эффект был лучше можно смешать картофель с капустой и луком. Все компоненты измельчаются и перемешиваются;
- Компресс из лука также поможет снять отечность и вывести из тканей излишнюю жидкость. Для этого необходимо лук измельчить, добавить соль и тщательно перемешать. Положить смесь в марлю и наложить на больное место.

Применение средств народной медицины можно сочетать с назначениями врача, но самолечением заниматься не стоит. Лечение должно проводиться под контролем врача.
Последствия могут быть не самыми приятными, если вовремя не обратиться к травматологу. Поэтому визит к специалисту откладывать не стоит, а также не рекомендуется заниматься самолечением. Иначе вероятно повторение подобной травмы в будущем, что может привести к нестабильности голеностопа.
Дисторсия голеностопного сустава: симптомы, диагностика и лечение
Голеностопный сустав выполняет важные функции — благодаря ему человек может свободно вращать стопой, бегать, прыгать, приподниматься на носочки, ходить. Если связки этого сустава растягиваются или разрываются, возникают серьезные проблемы с перемещением в пространстве, больному ставится диагноз со сложным названием — дисторсия.
Чаще остальных с проблемой сталкиваются лица, которые активно тренируются, профессионально занимаются спортом, выполняют тяжелую физическую работу.
Поскольку разрыв или растяжение связок — это всегда следствие повышенной нагрузки на голень либо стопу, ясно, что привести к нему могут:
- Ожирение (при избыточном весе давление на конечности возрастает в разы, из-за чего страдают и суставы, и связки, и сухожилия)
- Высокая двигательная активность (прыжки, бег, быстрая ходьба по неровной поверхности и пр.)
- Поднятие и перенос тяжелых предметов.
- Ношение неудобной обуви (характерно для женщин, которые отдают предпочтение туфлям На высоком тонком каблуке или неустойчивой танкетке).
Замечено, что в группу риска входят лица, у которых плоскостопие.
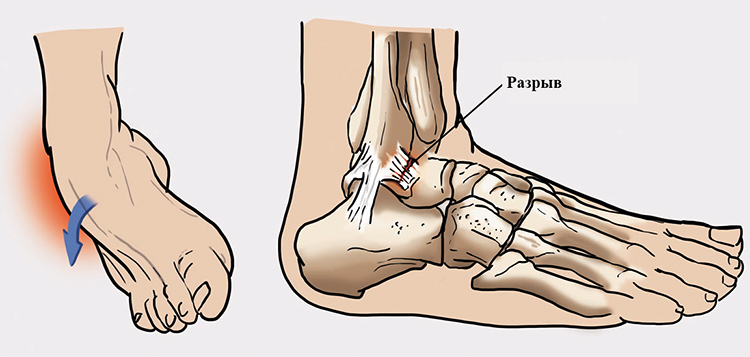
Симптомы заболевания
При дисторсии нет костных повреждений, но проявляться она может аналогично перелому. Чаще всего больные жалуются на:
- Сильные боли в месте повреждения.
- Отек ноги снизу.
- Изменение цвета кожи в зоне растяжения — она становится синюшной или сероватой, бордово-красной.
- Боль при надавливании, невозможность наступать на больную ногу.
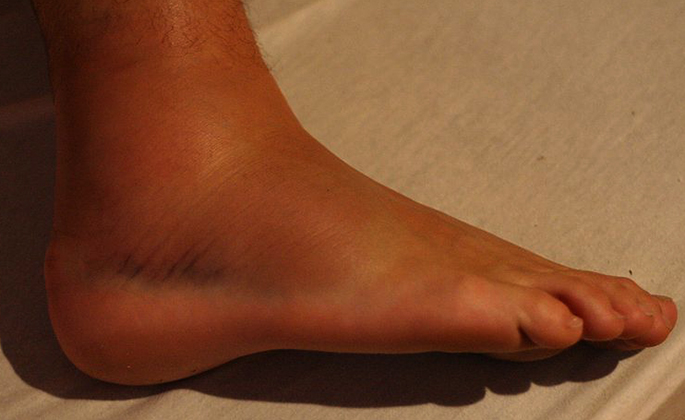
То, какие именно симптомы проявятся у пациента и как сильно они будут его беспокоить, напрямую зависит от вида патологии. Врачи классифицируют дисторсию голеностопа на три степени:
- Первую. Нога опухает, боль возникает как при ощупывании сустава, так и при попытках стать полностью на подвернутую ногу, но она несильная. Сам сустав может функционировать нормально, то есть пациент может двигать ногой в стороны.
- Вторую. Помимо отека наблюдается местное кровоизлияние. О его наличии говорит синюшный оттенок кожи. Боль при пальпации сильная. Человек даже не может шевелить стопой в разные стороны, совершать едва заметные вращательные движения. Ходить ему сложно.
- Третью. Область сустава очень сильно опухает. Кровоизлияние затрагивает не только наружную поверхность стопы, но и подошву ноги. Пациент испытывает резкую боль при легком ощупывании конечности. При этой форме часто ошибочно предполагают наличие перелома. Чтобы удостовериться, что кость цела, проводят рентгенографию.
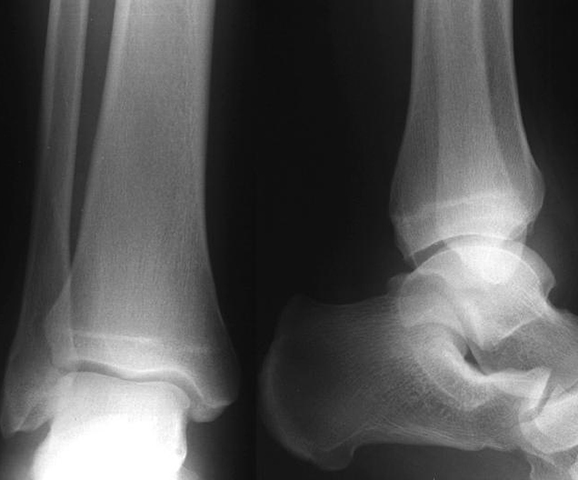
Диагностика
Поставить верный диагноз — отличить описываемую болезнь от перелома, вывиха — может только квалифицированный травматолог. Обычно врач определяет степень повреждения, проведя пальпацию и визуальный осмотр травмированной конечности. Однако в некоторых случаях (если есть выраженное кровоизлияние, отек, пациент не может наступить на ногу) обойтись без рентгена либо МРТ не удается.
Лечение разрыва связок
После получения травмы нужно оказать больному первую помощь:
- Приложить что-нибудь холодное к области голеностопа.
- Аккуратно наложить повязку.
Использовать сразу согревающие кремы и мази ни в коем случае нельзя — это усилит кровотечение и увеличит площадь кровоподтека, следовательно, даст старт воспалительному процессу, обусловит развитие подкожной гематомы.
Терапия дисторсии голеностопного сустава первой степени
При заболевании первой степени показаны:
- Наложение давящей повязки — носить ее нужно в течение примерно двух недель.
- Использование со второго дня разогревающих мазей («Випросан», «Финалгон»), спиртовых обезболивающих настоек домашнего приготовления (на основе лекарственных трав).
- Проведение со второго дня согревающих ванночек для ног, легкого массажа.
Важно, чтобы пациент следовал врачебным рекомендациям и занимался ЛФК.
Лечебные мероприятия при повреждении второй и третьей степени
Дисторсия второй и третьей степени обычно лечится по одному сценарию:
- Больной ежедневно накладывает давящую повязку, используя эластичный бинт. Также по решению травматолога может быть наложена циркулярная повязка, доходящая до середины голени.
- Для снятия боли пациенту делают инъекции новокаина или лидокаина прямо в воспаленную зону. Уколы повторяют каждые два-три дня.
- Два-три раза в день болезненное место растирают противовоспалительными согревающими кремами и мазями («Ибупрофен», «Кетанов», «Индометацин», «Диклофенак»).
- Проводят массаж стопы.
При описываемом диагнозе имеет смысл наносить на кожу воспаленной конечности гели, усиливающие отток венозной крови. Подойдет, например, «Троксевазин». Он ускорит рассасывание гематомы, уменьшит местный кровоподтек. Как только боль уменьшится, пациенту следует начать делать лечебную гимнастику.
При полном разрыве связок может потребоваться оперативное вмешательство.
Профилактичексие меры
Чтобы избежать растяжения/разрыва связок, необходимо:
- Аккуратно поднимать и носить тяжести.
- Носить только удобную обувь на устойчивом каблуке или без него.
- Один-два раза в год принимать витаминно-минеральные добавки, направленные на защиту опорно-двигательного аппарата (особенно акутально для спортсменов).
- Привести в порядок вес тела.
К мерам вторичной профилактики врачи относят выполнение ЛФК, постепенное увеличение нагрузки на вылеченную конечность с целью укрепления ее мышц. Если повреждение было значительное, врач может порекомендовать ношение восьмиобразной марлевой повязки на протяжении одного-двух месяцев.
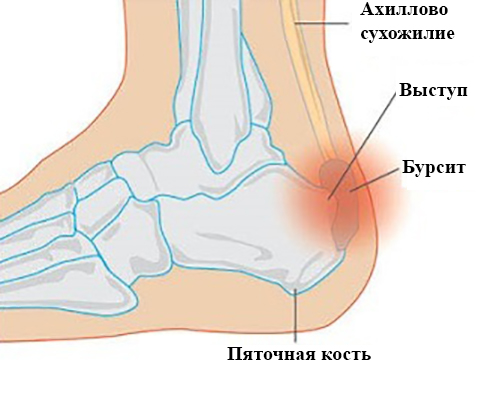
Бурсит голеностопного сустава: причины, симптомы и лечение
Голеностопный сустав – сложный элемент опорно-двигательного аппарата, состоящий из нескольких хрящевых и костных сегментов, окруженных связками, сухожилиями, мышечной тканью.
Он принимает непосредственное участие в процессе движения (в частности, при ходьбе), испытывает ежедневные нагрузки. Именно поэтому голеностопный сустав подвержен развитию различных заболеваний, к числу которых относят и бурсит.
Характеристика недуга
Голеностопный сустав окружен мышечной, сухожильной тканями и большим количеством связок. В этих тканях формируются специальные суставные сумки – бурсы, заполненные синовиальной жидкостью. При воздействии различных негативных факторов эти ткани воспаляются, в результате чего в бурсах образуется повышенное количество экссудата, нарушается функциональность тканей. Защищающих сустав. Так развивается бурсит.
Выделяют несколько разновидностей патологии:
- Серозная форма, когда в синовиальной жидкости развивается патогенная микрофлора.
- Геморрагическая – при которой наблюдается слабость кровеносных сосудов, окружающих бурсу, в результате чего в ее полость проникают эритроциты.
- Гнойная – когда в синовиальной жидкости содержатся лейкоциты.
- Фиброзная – характеризующаяся повышенным содержанием фибрина.
- Комбинированная – когда присутствуют проявления нескольких форм, указанных выше.
В зависимости от течения выделяют острую или хроническую форму бурсита.
К развитию опасного заболевания могут привести следующие неблагоприятные факторы:
- Травматическое поражение голеностопного сустава.
- Инфекционное поражение бурсы.
- Инфекционные заболевания, поражающие другие внутренние органы человека.
- Продолжительное механическое воздействие на область голеностопа, например, систематическое занятие тяжелыми видами спорта, длительное стояние на ногах.
- Ношение слишком тесной и неудобной обуви или туфель на высоком каблуке.
- Другие патологии опорно-двигательного аппарата, например, ревматизм или подагрический артрит.
- Лишний вес.
- Нарушения обменных процессов в организме.
Чем опасно заболевание?
Длительный воспалительный процесс, затрагивающий ткани пораженного сустава, неизбежно приводит к деформации и последующему разрушению его тканей. В результате этого у пациента развивается сильные болевой синдром, нарушается подвижность голеностопа, что существенно снижает двигательную активность человека. А длительное течение недуга, когда сустав разрушается полностью, приводит к инвалидности.
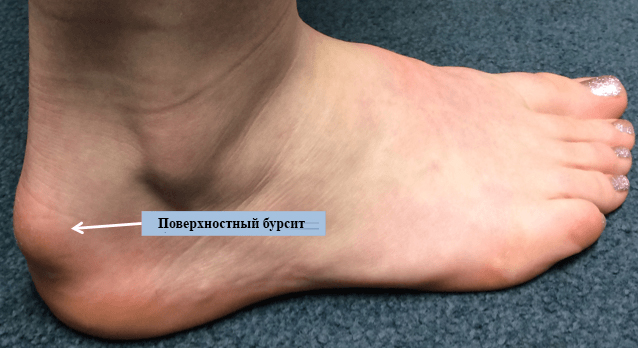
Характерные признаки
Набор признаков и степень их выраженности напрямую зависят от причин развития патологии и формы ее течения. Так, клиническая картина при хронической форме бурсита имеет стертый характер, в то время как острая форма характеризуется выраженной симптоматикой. Выделяют несколько общих признаков, наличие которых свидетельствует о развитии бурсита:
- Отечность в области пораженного сустава
- Покраснение кожных покровов, повышение местной температуры тела.
- При надавливании на сустав, пациент испытывает боль.
- Скованность движений, дискомфорт во время ходьбы.
- При пальпации пораженного участка можно обнаружить мягкие уплотнения, имеющие жидкое содержимое.
- В экссудате синовиальной сумки обнаруживаются различные элементы (кровянистые, гнойные).
Диагностика
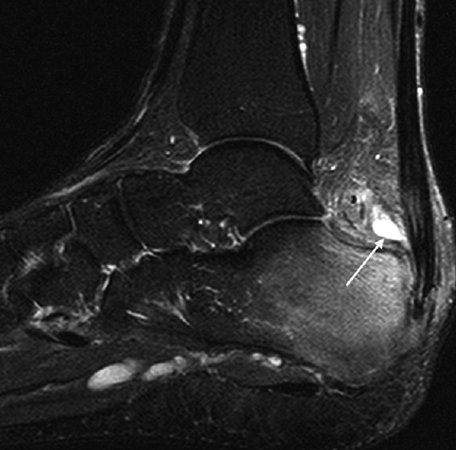
Для того чтобы выявить наличие недуга, необходимо провести яд диагностических мероприятий, таких как:
- Опрос пациента.
- Пальпация пораженного участка с целью определения характерных изменений.
- Лабораторное исследование синовиальной жидкости для определения разновидности патологии и выявления ее возбудителя.
- МРТ и рентгенография для оценки состояния суставных тканей и элементов.
Традиционное лечение
Выбор того или иного метода лечения зависит от причин развития недуга. Так, если имеет место инфекционная природа развития заболевания, пациенту в обязательном порядке назначают прием антибактериальных препаратов. Чаще всего, это антибиотики широкого спектра действия, такие как Гентамицин, Эритромицин, оказывающие губительное воздействие на большое количество патогенных микроорганизмов. Также показан прием препаратов группы сульфаниламидов (Бисептол, Фталазол), оказывающих более мягкое противомикробное действие. При паразитарной инфекции назначают Нифурател. Средство хорошо борется с такими возбудителями как лямблии, трихомонады.
Необходимо и симптоматическое лечение. Пациенту назначают противовоспалительные препараты нестероидной группы, средства – анальгетики для купирования выраженного болевого синдрома.
Важно максимально ограничить подвижность пораженного сустава. Для этого на него накладывают специальную фиксирующую повязку из гипса. Необходимо помнить, что использование такой повязки более 2 недель приводит к утрате двигательной способности сустава, поэтому носить ее можно не более этого срока. По истечении 14 дней повязку снимают, а пациенту назначают комплекс специальных упражнений, позволяющих наладить подвижность голеностопа.
Операция назначается при длительном и тяжелом течении бурсита. В ходе нее врач прокалывает синовиальную сумку, удаляет ее содержимое. После чего полость бурсы обрабатывают антисептическими растворами.
Народная медицина
Для устранения симптомов недуга в дополнение к основному лечению, часто применяют и рецепты народной медицины. В частности,:
- Овощные компрессы из свеклы, картофеля. Овощ необходимо натереть на мелкой терке, завернуть в ткань, приложить на ночь к пораженному участку.
- Чай из кориандра. Небольшое количество средства заливают стаканом кипятка, настаивают 2 часа. Чай принимают 2 раза в день по 0.5 ст.
Профилактика
| Видео (кликните для воспроизведения). |
|
Доктор С.М.Бубновcкий подтверждает силу препарата... Читать далее >>> |
Основными методами профилактики бурсита является использование удобной обуви, которая не сдавливает стопу и не ограничивает движения. Кроме того, очень важно дозировать нагрузку на голеностоп, давать суставу достаточное время для отдыха. Необходимо следить за своим весом, защищать ноги от травм и повреждений, вовремя лечить инфекционные заболевания.
Источники
-
Ржевская, Ж. А. Артриты и артрозы. Диагностика, профилактика, лечение / Ж. А. Ржевская, Е. А. Романова. — М. : Мир Книги Ритейл, 2011. — 160 c. -
Ветрилэ, С. Т. Краниовертебральная патология / С. Т. Ветрилэ, С. В. Колесов. — М. : Медицина, 2016. — 320 c. -
Доктор Евдокименко Артроз тазобедренных суставов. Уникальная исцеляющая гимнастика / Доктор Евдокименко. — М. : Мир и Образование, 2013. — 512 c. - Каценеленбоген Лабораторная обработка материалов / Каценеленбоген, Э. Д. и. — М. : Искусство, 2009. — 207 c.