Содержание
- 1 Болят суставы, повышенная температура?
- 2 Для каких заболеваний костно-мышечной системы характерна высокая температура?
- 3 Почему повышается температура при артрите и как ее сбить
- 4 Высокая температура при ревматоидном артрите: что важно знать
- 5 Болят суставы, повышенная температура?
- 6 Почему повышается температура при артрите и как ее сбить
Болят суставы, повышенная температура?
Когда воспаляются суставы, повышенная температура является одним из типичных проявлений. Это характерно для многих патологий, которые связаны целым рядом общих симптомов.
Симптоматика
Во время болезней, при которых воспаляются сочленения, проявляется общее и локальное повышение температуры тела. Как правило, повышенная температура наблюдается в области вокруг пораженного сустава.
Помимо высокой температуры проявляются такие симптомы, как:
- боль в суставах области поражения;
- дискомфорт при движении;
- хруст в суставах при движении;
- отек сустава в пораженной области;
- покраснение кожи в месте воспаления;
- скованность движений после длительного пребывания в статичной позе.
Для болезней, обусловленных воспалительными процессами в сочленениях, характерны также ночные боли, которые усиливаются ближе к утру.
Связанные болезни
Повышенная температура проявляется при ряде заболеваний суставов.
Все виды артрита характеризуются разрушением хрящевой ткани. Это происходит из-за инфекционных болезней, чрезмерных физических нагрузок, травм, возрастных изменений.


Артрит коленного сустава
Различают несколько видов данного заболевания, которые отличаются по некоторым характерным признакам.
- Ювенильный артрит. Эта болезнь имеет аутоиммунный характер. Ею болеют дети и подростки. Причины ее возникновения до конца не изучены.
- Псориатический артрит. Данное заболевание возникает как осложнение псориаза.
- Реактивный артрит. Возникает как реакция на инфекционные заболевания, например, мочеполовой сферы.
- Недифференцированный артрит. Это аутоиммунная болезнь, при которой происходит воспаление и разрушение соединительной ткани, в том числе и в сочленениях.
- Артрит подагрический. Эта разновидность патологии возникает вследствие скопления мочевой кислоты в суставах и является следствием развития подагры.
- Полиартрит. При полиартрите воспаление происходит в нескольких суставах. Как правило, патология развивается как следствие инфекций.
Артриты подразделяются также по локализации воспалительного процесса. Различают артрит коленного сустава, рук, стопы, тазобедренного сустава и других частей.
Артриты могут развиваться как одно из проявлений системных заболеваний, например, болезни Стилла, при которой также проявляются кожные высыпания и множественные поражения органов. Артрит или полиартрит может возникнуть и как следствие аутоиммунных болезней, например, системной волчанки, для которой характерны специфическая сыпь, а также нарушения в работе важных органов, таких как сердце или почки.
Синовиты
При синовитах воспалительный процесс протекает в так называемой синовиальной оболочке, то есть внутренней части суставной сумки. При воспалении в оболочке образуется жидкость, называемая выпотом.
Различают такую разновидность патологии, как реактивный синовит. Он развивается вследствие травмы, аллергической реакции или интоксикации организма.
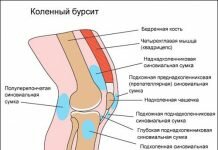
Бурситы
Зачастую воспалительный процесс проходит в синовиальной сумке. В ней скапливается большое количество жидкости, при этом сустав сильно распухает. Это нарушение называется бурсит.
Остеиты
Для данной патологии воспалительный процесс протекает в костной ткани. Развивается как осложнение после травм или перенесенных инфекций.
Различают такой вид заболевания, как болезнь Педжета, имеющую название деформирующий остеит. Для этой патологии характерно воспаление костной ткани и последующее ее бессистемное разрастание.
Болезни из-за проблем с обменными процессами
К данной группе заболеваний относится подагра, при которой из-за нарушений обмена веществ в суставах откладывается мочевая кислота, а также хондрокальциноз или псевдоподагра. При хондрокальцинозе в хрящевой ткани откладываются соли кальция.


Коленный сустав при подагре
Нарушения, возникающие вследствие инфекционных болезней
В результате инфекций могут возникнуть некоторые виды артрита, например, полиартрит, реактивный артрит, а также синовиты.
Серьезные поражения суставов позвоночника возникают при туберкулезном спондилите. Это одна из разновидностей костно-суставного туберкулеза, при котором страдают суставы позвоночника.


Воспаление коленного сустава при реактивном артрите
Повышенная температура является одним из симптомов воспаления суставов, который возникает как следствие очень большого перечня разноплановых заболеваний различных групп, разного характера.
Для каких заболеваний костно-мышечной системы характерна высокая температура?

Самый яркий симптом того, что что-то не в порядке с костно-мышечной системой – это боль в области поврежденного участка. Однако нередко подобные заболевания сопровождает повышенная температура тела. Существует ряд патологических состояний опорно-двигательного аппарата, для которых характерен такой симптом.
Инфекционный артрит

Причиной появления инфекционного артрита является попадание в организм болезнетворных бактерий, вирусов, грибков и так далее.
Характерными признаками этой болезни являются:
Для постановки диагноза врач может назначить УЗИ, МРТ, пункцию синовиальной жидкости, бакпосев крови.
Борьба с заболеванием включает комплексную терапию: симптоматическое лечение с обездвиживанием сустава, а также прием антибиотиков или противовирусных препаратов с целью изгнать возбудителя из организма человека.
Ревматоидный артрит
Это заболевание относят к классу аутоиммунных. Точные причины его до конца не выявлены. Однако при изучении клинической картины было замечено, что ревматоидный артрит чаще всего появляется после перенесенных травм, эмоциональных перегрузок, в период гормональных сбоев или скачков, а также при истощении организма и чрезмерных физических нагрузках.
Механизм заболевания состоит в том, что иммунные клетки организма образуют совокупность антител, которые оседают в синовиальном мешке и приводят к повреждению суставов, провоцируя сильные боли и высокую температуру, как в области поврежденного сустава, так и во всем организме.
Лечение ревматоидного артрита в основном направлено на снятие симптомов и возмещение причиненного организму вреда.
Ювенильный артрит
Эта болезнь поражает детей в возрасте до 16 лет. Чаще всего она начинает появляться после двух лет. По статистике, среди заболевших детей преобладают девочки (75%).
Для ювенильного (юношеского) артрита характерны:
- деформация суставов;
- высокая температура;
- сыпь;
- в более тяжелых стадиях может возникнуть поражение сердца, легких и почек.
Точные причины появления заболевания не выявлены, но замечена прямая зависимость от наследственных факторов. В том случае, если в семье есть больные любыми формами артрита, риск появления заболевания у ребенка увеличивается.
Лечение заболевания включает в себя комплексную терапию: применение стероидных препаратов, антидепрессантов, назначение ЛФК, физиопроцедур и массажа.
Псориатический артрит
Такая болезнь появляется при запущенных формах псориаза – достаточно распространенного заболевания кожи, при котором она краснеет и начинает шелушиться.
Понять причины возникновения этого заболевания врачи не могут, но годы его изучения помогли выявить факторы риска:
- наличие псориаза у родственников (наследственность);
- эндокринные нарушения;
- перенесенные инфекционные заболевания (ветрянка, стрептококковая инфекция и т.д.);
- сильные психологические нагрузки.
Признаками развития псориатического артрита являются:
- повышенная температура;
- истощение;
- боли в суставах;
- боли в шейном и поясничном отделах позвоночника;
- увеличенные лимфоузлы;
- неполадки в работе сердца, печени, почек, нервной системы;
- поражение глазного яблока.
Замечено, что высокую эффективность при лечении псориаза показал ультрафиолет, поэтому практически всем пациентам назначают подобные процедуры. В составе комплексной терапии также используют мази (например, салициловую), гормональные препараты, антидепрессанты, противовоспалительные препараты и иммунодепрессанты.
При наличии крайне тяжелых форм течения заболевания врачами производится хирургическое вмешательство.
Туберкулезный спондилит
Этим заболеванием чаще всего страдают дети, проживающие в развивающихся странах. К факторам риска относят наличие очага заболевания по близости и несоблюдение правил личной гигиены.
Заболевание возникает вследствие попадания в организм возбудителя туберкулеза — палочки Коха. Сперва инфекция локализуется в легких. Далее посредством кровотока она распространяется до позвоночника. Размножаясь, бактерии разжижают тело позвонка и поражают межпозвоночный диск, возникает абсцесс. Далее заражение переходит на соседний позвонок. При отсутствии лечения заболевание может привести к инвалидности и летальному исходу.
К симптомам туберкулезного спондилита относятся:
- высокая температура тела (от 37 градусов);
- боль в спине, позвоночнике;
- тошнота;
- искривление позвоночника;
- мигрени;
- повышенная утомляемость.
Для лечения данного заболевания используют комплексные методы, в состав которых входит применение антибиотиков, нестероидных противовоспалительных препаратов, гормональных лекарств, мышечных релаксантов и витаминов группы В.
Лечение туберкулезного спондилита производится только во фтизиатрических стационарах.
Деформирующий остеит (болезнь Паджета)
Болезнь Паджета – редкое явление. Она встречается только у 8% всех жителей Земли. Суть заболевания состоит в том, что нарушается естественный процесс жизнедеятельности костной ткани. Новая костная ткань начинает образовываться неконтролируемо, в больших, чем это предусмотрено биомеханикой количествах. В итоге новая костная ткань становится хрупкой, она может зажимать нервы и сосуды. В результате хаотичного роста кость может деформироваться и искривляться.
Больные данной патологией отмечают, что у них повысилась температура тела, особенно рядом с очагами болезни и боли в костях, особенно в ночное время.
Точных факторов появления деформирующего остеита не выявлено, но можно с уверенностью сказать, что наследственность фактор значительно способствует развитию патологии. Около 10% всех больных являются членами одной семьи.
Лечение в основном направлено на борьбу с осложнениями болезни. Врачи назначают пациентам нестероидные противовоспалительные препараты и препараты кальция, а также занятия ЛФК. При сильной деформации кости может быть назначено и оперативное вмешательство.
Повышенная температура тела и присутствие боли в суставах, мышцах или позвоночнике может говорить и о других заболеваниях, таких как:
- реактивный артрит;
- недифференцированный артрит;
- артрит коленного сустава;
- артрит стопы;
- системная волчанка;
- болезнь Стилла;
- бурсит;
- синовит;
- реактивный синовит;
- остеит;
- хондрокальциноз;
- полиартрит;
- подагрический артрит.
Очень важно при обнаружении неприятных ощущений в организме сразу обратиться к врачу. Дело в том, что своевременная диагностика этих заболеваний сможет избавить от долгого и дорогого лечения и возможных операций. При раннем лечении заболеваний опорно-двигательного аппарата современная медицина сможет избавить пациента от многих негативных последствий и вернуть ему здоровую и полноценную жизнь.
Почему повышается температура при артрите и как ее сбить
Температура при артрите – один из симптомов опорно-двигательного недуга, отражающий силу воспалительного процесса. Может ли быть температура при артрите и насколько она способна повышаться, зависит от стадии болезни, тяжести ее проявлений, количества пораженных сочленений.


Итак, если возникла температура при ревматоидном или ином артрите: что делать? Ответ на схожие вопросы – в этой публикации.
Особенности повышения температуры
Может ли при ревматоидном артрите быть температура? С жалобами на симптомы лихорадки обращаются свыше 70% пациентов, страдающих РА и иными видами суставных воспалений: псориатическом, травматическом, реактивном артрите.
Особенности гипертермии на фоне воспалений в суставах:
- Температура может быть как субфебрильной (37-37,5 °C), или подниматься до фебрильных значений – свыше 38 °C.
- Повышение температуры отражает степень воспаления в организме.
- Температура при ревматоидном артрите может и не повышаться, если болезнь развивается медленно или находится в хронической стадии.
- При температурном повышении пациента беспокоят иные симптомы: слабость, лихорадка, потливость.
- Во всех случаях наблюдается местная гипертермия в области воспаления.
- При артрите бывает температура тела около 36,9-37 °C, даже если остальные симптомы еще не беспокоят пациента.
- РА у детей проявляется именно высокими температурными значениями, без субфебрильной стадии.
- Для инфекционных воспалений суставов характерно резкое увеличение температурных значений – из-за вирусной (бактериальной) этиологии недуга.
- При остеоартритах возможны субфебрильные значения (37-37,5 °C).
- Температура при полиартрите может повышаться в острый период до 37,5-38 °C. Если жар свыше 40 °C, то это – показатель присоединения какой-либо инфекции.
Как определить, что температура вызвана артритом?
Жар при артритных недугах, особенно в течение первых нескольких дней, не имеет особенностей. Поэтому многие пациенты поначалу не подозревают, что лихорадка держится именно из-за артрита.


Примерно через неделю наличие многих других недугов исключается, и можно констатировать, что имеет место именно суставное воспаление.
Как определить, что лихорадка возникла на фоне артрита?
- Жар беспокоит пациента свыше 5-7 дней.
- Остальные симптомы лор – заболеваний в виде насморка, кашля, головной и ушной боли отсутствуют.
- При анализе крови выявляется повышенное значение уровня СОЭ и С-реактивных белков. Чем острее протекает воспалительный процесс, тем сильнее эти показатели отличаются от нормальных.
- Если присутствует артрит, температура 38 °C повышается и устанавливается на несколько дней, понижаясь максимум на 0,5 °C.
При лор-заболеваниях или ОРВИ жар повышается ближе к ночи, а при артритных недугах устанавливается стабильно или растет скачкообразно независимо от времени суток.
Лихорадка может усиливаться при изменениях погоды – известно, что суставы часто реагируют на метеоусловия.
Иные симптомы воспаления суставов
Помимо жара, на развитие артритного недуга укажут такие проявления:
- Ощущение боли в суставной сумке как при динамике, так и в спокойном состоянии.
- Отечность в области воспаления, покраснение кожного покрова, локальная гипертермия.
- Ощущение скованных суставов по утрам. Через 1-2 часа это чувство проходит, однако после долгого перерыва в движении скованность возобновляется.
- Форма и размер сочленений видоизменяются, ввиду образования кальциевых наростов. Синовиальная щель становится меньше или закрывается совсем.
- Присутствует контрактура (обездвижение) пораженного сустава.
- Если это воспаление аутоиммунного типа, появляются подкожные ревматоидные узелки – типичный признак РА. Чаще всего они присутствуют на тыльной стороне сочленения, со стороны затылка, на пяточном сухожилии.


Как реагировать?
Если лихорадка продолжается несколько дней и присутствуют иные симптомы суставного недуга, лечение лучше доверить опытному доктору, иногда в стационарных условиях.
Если жар возникает эпизодически, его нужно сбивать. Сделать это можно, применяя любые рекомендованные НПВП в пределах суточной дозировки, указанной в инструкции (к примеру, Аспирин-Упса).
Необходимо отметить, что свыше недельного срока принимать НПВП запрещено – возможно появление дискомфортных побочных явлений в виде желудочных и кишечных кровотечений.
Серьезный жар – свыше 38,1 °C – можно сбить обычным жаропонижающим: Парацетамолом или его аналогом для детского возраста (в случае ювенильного артрита).
Если выяснится, что жар не сбивается или понижается незначительно, самостоятельно увеличивать рекомендованные дозы нельзя. Если самочувствие серьезно ухудшилось, больной чувствует себя вяло и плохо, необходимо вызывать карету «Скорой помощи». Специалисты сделают жаропонижающий укол, дадут нужные рекомендации, запишут на прием к участковому терапевту.


Горячие ванны или душ запрещены – так можно только усугубить симптоматическую картину.
Необходимо как можно больше пить – до 2-3 л воды/день. Чай, кофе и бульоны – не в счет.
Способы терапии
Методы лечения артритных заболеваний можно поделить на два типа: симптоматический и болезнь-модифицирующий.
Симптоматическая терапия направлена на быстрое облегчение состояния пациента, снижение острых симптомов воспаления: гипертермии, отечности, болевых ощущений. В рамках этого вида лечения часто применяются:
- НПВП – нестероидные антивоспалительные лекарства. Они осуществляют блокаду омега-6 кислоты, благодаря чему снижается синтез медиаторов воспаления. Это приводит к быстрому спаду жара, уменьшению отечности, облегчению боли и общего самочувствия пациента. Антивоспалительные препараты могут быть выписаны в виде таблеток, наружных гелей для быстрого облегчения симптоматики, а также уколов. Существует 2 вида НПВП: селективные (Диклофенак, Пироксикам, Индометацин) и неселективные (Мелоксикам, Нимесулид). По отзывам врачей, вторые имеют меньше противопоказаний и побочных эффектов, принимать их можно долгое время без вреда для здоровья.
- Глюкокортикостероиды – гормональные антивоспалительные средства с жаропонижающим действием. Оказывают более выраженный и стойкий антивоспалительный эффект. Могут быть назначены в форме пульс-терапии, если НПВП не принесли ожидаемого эффекта, или в виде внутрисуставных уколов. При противоартритной терапии назначаются: Преднизолон, Гидрокортизон, Дексаметазон.
Базовая терапия предназначена для воздействия на причину развития недуга. К примеру, при ревматоидных артритах воспаления суставов вызваны аутоиммунными нарушениями. Поэтому для лечения болезни требуется прием лекарств, нормализующих работу иммунной системы, подавляющий аутоиммунную агрессию клеток в отношении суставных тканей.
Взрослым пациентам назначаются препараты золота (Ауранофин, Кризанол, Миокризин), иные базовые средства: Метотрексат, Пеницилламин, Лефлуномид. При запущенных стадиях недуга рекомендуется совмещение базисных средств и глюкокортикостероидов. Как правило, меньше чем за полгода доктора определяют комплекс лекарств для успешного излечения болезни.
Диетотерапия
Записаться к врачу, работающему в Вашем городе можно прямо на нашем сайте.
В острый период артритных заболеваний, который сопровождается повышением температуры, особенно важно придерживаться правильного питания.
Исключить следует продукты, которые могут вызвать аллергический ответ организма: колбасы, ветчину, шпик, ревень и щавель, виноград и морепродукты, а иногда даже помидоры, молоко и картофель.
Полезны каши на воде, особенно рисовая, гречневая, овсяная, отварное или тушеное мясо кролика, индейки, цыпленка. Если не проявляются признаки аллергии, обязательно ешьте рыбу – речную или морскую. Важно, чтобы она не была слишком зажарена – лучше запечь рыбку в духовке или приготовить на пару.
Кушайте овощи в любом виде – свежими, отварными или печеными. Полезны огурцы, кабачки, зелень, а также тыквы, дыни, арбузы.
В меню артритного пациента обязательно должны быть кисломолочные изделия – бифидок, снежок, кефир, ацидофилин, творог, мягкие сыры. Выбирайте продукты 2,5-5% жирности.
Важным правилом для скорейшего купирования острой фазы артрита считается уменьшение поваренной соли и увеличение объема жидкости. Пить следует воду без газа (можно минеральную), чай зеленый, белый, травяной, соки фруктовые и овощные. Крепкие кофе и чаи, а тем более алкоголь – под строжайшим запретом.
Итак, мы выяснили, бывает ли температура при артрите и то предпринять при ее повышении. Если жар беспокоит пациента больше чем один день, необходимо прекратить домашнее лечение и поскорее обратиться к доктору. Специалист проведет необходимые анализы, назначит курс аппаратной диагностики, выпишет нужные препараты. Скорейшего выздоровления!
Высокая температура при ревматоидном артрите: что важно знать
Хоть точная причина появления артрита на сегодняшний день еще не выявлена, многие врачи говорят, что причиной артрита является аллергия, травма или инфекция. Но помимо этого, артрит также вызывается заболеваниями нервной системы, нарушением обменных процессов или даже нехваткой витаминов. Наиболее частой причиной являются инфекционные болезни. И если человеку не провести необходимое лечение, то он может стать инвалидом.
Ревматоидный артрит характерен тем, что суставы заражаются симметрично, становясь воспаленными и отечными. Боль усиливается ближе к утру. В конце дня она почти полностью проходит. В начале появления заболевания человек обычно спасается от дискомфортных ощущений с помощью физических упражнений. Но чем сильней прогрессирует заболевание, тем менее эффективным является данный способ. Затем, когда артрит инфицирует мелкие суставы, он переходит на крупные, начинают появляться характерные узлы, которые представлены мелкими плотными образованиями, находящимися на участке сгиба суставов. Часто присоединяются симптомы, как воспаление слюнных желез, боли в груди при дыхании, онемение конечностей, а также резь в глазах и светобоязнь.
Ревматоидный артрит: что делать при повышенной температуре
- Повышается ли температура при ревматоидном артрите, и что с ней делать
- Как может меняться температура при артрите
- Причины изменения температуры при артрите
- Чем опасны такие отклонения?
- При каком артрите может нарушаться температурный режим?
- Как понять, что температура меняется из-за артрита, а не от других болезней?
- Что нужно делать?
Повышается ли температура при ревматоидном артрите, и что с ней делать?
Может ли быть лихорадка при артритах? Да, может: повышение температуры тела при артрите — обычное дело. Например, при ревматоидном артрите повышенная температура – один из основных симптомов заболевания у 50-70% больных. Особенно часто наблюдается высокая температура при поражении крупных суставов (коленного, тазобедренного).
| Видео (кликните для воспроизведения). |
 |
История лечения: Как Дмитрий Николаев избавился от боли в суставах |
Лихорадка вызвана несколькими причинами, но одной из главнейших является воспалительная реакция. У некоторых больных наблюдается постоянная лихорадка, у других эпизодическая, на фоне обострения болезни (может развиваться даже жар выше 38 градусов).

Как может меняться температура при артрите?
У больных различными видами артрита часто имеется нестабильный температурный режим, особенно если это ревматоидная форма артрита. Даже в течение одних суток температура может то увеличиваться, то уменьшаться, меняясь по несколько раз в день.
Статистически постоянная или частая лихорадка сопровождает примерно 50-70% всех случаев ревматоидного и инфекционного артрита. Бывает ли так, что даже при агрессивных видах артритов никогда не повышается температура? Такое бывает, но крайне редко.
Какие именно температурные рамки имеются при артритах? Как правило, лихорадка очень редко превышает 38 градусов при хроническом течении заболевания. Если речь идет о реактивных формах артрита, то есть вероятность повышения до 40 градусов.
При постоянной лихорадке температура редко превышает 37,2 градуса. При этом у ребенка лихорадка обычно серьезнее, чем у взрослых (из-за специфики иммунной системы детей), и часто доходит до 40 градусов. У взрослых столь серьезная лихорадка встречается редко.
Причины изменения температуры при артрите
В чем причина такого симптома на фоне артритов? Существует несколько основных причин, так или иначе завязанных на работе иммунной системы человека. Часто не сама болезнь приводит к жару, а сбои иммунитета.
Хроническая лихорадка при артрите редко бывает больше 37,7 градусов
Основные причины изменения температуры:
- Воспалительные процессы на фоне заболевания. Воспаление является одним из методов защиты иммунной системы, и именно воспаление чаще всего провоцирует развитие жара.
- Сбои в работе иммунной системы в целом. При аутоиммунных формах артрита иммунная система «бомбит» собственные ткани, подключая разные механизмы иммунного ответа (включая жар).
- Адекватный ответ иммунной системы. В данном случае жар возникает на фоне попадания инфекционных патогенов в суставную ткань. Отличительная черта данного иммунного ответа – температура понижается почти сразу же после принятия подходящих антибиотиков.
- Токсический эффект. Вызван разрушением суставной ткани и развитием патологических процессов из-за попадания в региональный кровоток продуктов полураспада суставной ткани.
Чем опасны такие отклонения?
Последствия постоянно протекающей лихорадки при артрите могут быть весьма плачевными. Серьезные осложнения возможны и при эпизодическом жаре, развивающемся при острых формах артритов (реактивных, инфекционных).
Самое серьезное осложнение – развитие системных аутоиммунных реакций. Они могут быть как практически безвредными (капиллярит), так и тяжело протекающими (васкулиты, поражающие почки и крупные сосуды).
К менее тяжелым осложнениям можно отнести общую слабость пациента, нарушение трудоспособности, временное ухудшение работы иммунной системы. Иногда может произойти ухудшение течения основного заболевания, ускорение его развития, усиление симптомов (прежде всего воспаления и боли).
Кроме того, после эпизодического жара возможно развитие хронической лихорадки (с температурой не выше 37,7 градусов), которую очень тяжело лечить (а иногда вообще не удается). Если у больного имеются вторичные заболевания (болезни сердца и сосудов, печени, почек, селезенки) – возможно их осложнение и возникновение обострений.
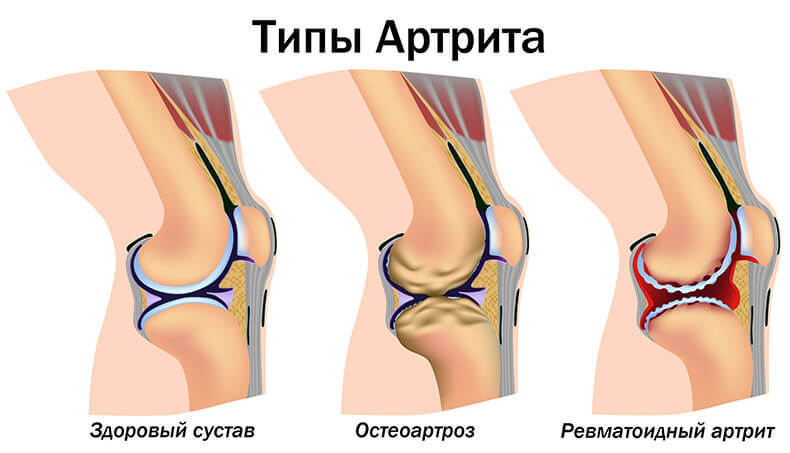
При каком артрите может нарушаться температурный режим?
При каких именно подвидах возможно развитие жара? Сделаем акцент лишь на самых часто встречаемых видах артрита и рассмотрим, как может меняться температура:
- остеоартрит — жар бывает очень редко, возможна лихорадка до 37,7 градусов;
- ревматоидная форма – жар бывает очень редко, как эпизодические формы, так и хронические;
- ювенильный (детский, он же болезнь Стилла) — лихорадка присутствует практически в 100% случаев, протекает длительно;
- инфекционный подвид — болезнь возникает из-да бактериальной или вирусной флоры, на которую иммунитет реагирует именно лихорадкой;
- псориатическая форма – возможны редкие эпизодические подъемы температуры до 37,7 градусов, но не более того.
Сколько дней может держаться температура при артрите? Если это реактивные формы заболевания, то обычно в течение одной-двух недель. Если это аутоиммунный процесс, то лихорадка может присутствовать вообще постоянно, периодически спадая или ослабевая.
Как понять, что температура меняется из-за артрита, а не от других болезней?
Лихорадка при артрите первые несколько дней обычно неспецифична, и очень тяжело понять, что причина кроется именно в этой болезни. Повышение температуры хорошо «маскируется» под банальную простуду – у пациента может ломить конечности, болеть голова, что только усиливает убеждение, что это простуда.
Со временем (спустя несколько дней) список дифференциальных диагнозов существенно уменьшается, и становиться понятно, что причина именно в артрите.
Понять, что температура выросла из-за артрита, а не из-за простудных заболеваний, можно по следующим признакам:
- Лихорадка затянулась, и длится более недели.
- Нет симптомов, присущих инфекционным патологиям (синусит, насморк, боль в горе, кашель, общая слабость).
- Температурный режим не меняется: температура повышается и держится несколько дней, без существенных колебаний в разное время суток.
Если при обычной простуде или гриппе жар усиливается к вечеру, то здесь он либо присутствует постоянно, либо усиливается в любое время дня или ночи. Правда, особенно акцентировать внимание на этом признаке не стоит – у 40% больных при артрите жар усиливается к вечеру.
Самым лучшим решением будет посетить лечащего врача или, если вы ощущаете сильную слабость или боли в суставах, вызвать терапевта на дом.
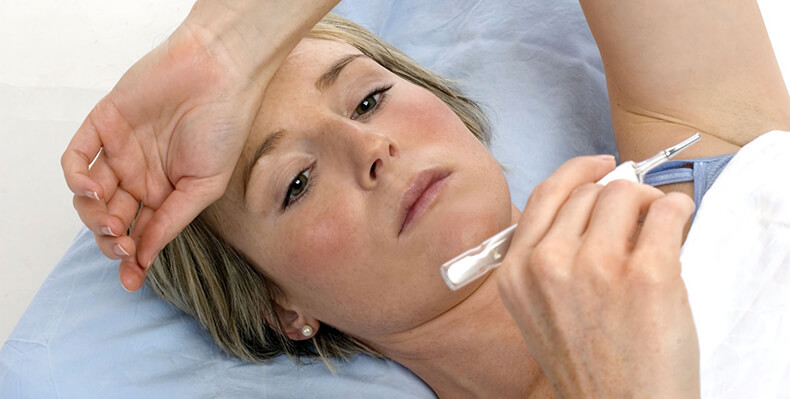
Что нужно делать?
Если вы имеете хроническую лихорадку, то лечение должно проводиться под наблюдением врачей нескольких специализаций. Если хроническая лихорадка протекает тяжело (например, превышает 38 градусов), может быть показано лечение в условиях стационара.
Если речь идет об эпизодическом жаре (обычно температура держалась нормальной, но внезапно поднялась), то его нужно сбивать. Для этого можно применять в рекомендованной суточной дозировке нестероидные противовоспалительные средства.
Учтите: более 4-7 дней подряд использовать нестероидные противовоспалительные средства нельзя – возрастает риск развития тяжелых кровотечений в ЖКТ. При температуре менее 38,1 градуса можно использовать медикаменты попроще – например, Парацетамол.
Если сбить жар не удается, не пытайтесь превышать рекомендуемые дозы препаратов. Обратитесь к врачу или, если стало совсем плохо, смело вызывайте скорую помощь. Во время лихорадки не посещайте горячие ванны или душ – вы можете спровоцировать развитие системной инфекции и только ухудшить ситуацию.
Соблюдайте постельный и питьевой режим (не менее двух литров обычной воды в сутки, не считая чаев и кофе).опубликовано econet.ru.
P.S. И помните, всего лишь изменяя свое сознание — мы вместе изменяем мир! © econet
Понравилась статья? Тогда поддержи нас, жми:
Болят суставы, повышенная температура?
Когда воспаляются суставы, повышенная температура является одним из типичных проявлений. Это характерно для многих патологий, которые связаны целым рядом общих симптомов.
Симптоматика
Во время болезней, при которых воспаляются сочленения, проявляется общее и локальное повышение температуры тела. Как правило, повышенная температура наблюдается в области вокруг пораженного сустава.


Помимо высокой температуры проявляются такие симптомы, как:
- боль в суставах области поражения;
- дискомфорт при движении;
- хруст в суставах при движении;
- отек сустава в пораженной области;
- покраснение кожи в месте воспаления;
- скованность движений после длительного пребывания в статичной позе.
Для болезней, обусловленных воспалительными процессами в сочленениях, характерны также ночные боли, которые усиливаются ближе к утру.
Связанные болезни
Повышенная температура проявляется при ряде заболеваний суставов.
Все виды артрита характеризуются разрушением хрящевой ткани. Это происходит из-за инфекционных болезней, чрезмерных физических нагрузок, травм, возрастных изменений.


Артрит коленного сустава
Различают несколько видов данного заболевания, которые отличаются по некоторым характерным признакам.
- Ювенильный артрит. Эта болезнь имеет аутоиммунный характер. Ею болеют дети и подростки. Причины ее возникновения до конца не изучены.
- Псориатический артрит. Данное заболевание возникает как осложнение псориаза.
- Реактивный артрит. Возникает как реакция на инфекционные заболевания, например, мочеполовой сферы.
- Недифференцированный артрит. Это аутоиммунная болезнь, при которой происходит воспаление и разрушение соединительной ткани, в том числе и в сочленениях.
- Артрит подагрический. Эта разновидность патологии возникает вследствие скопления мочевой кислоты в суставах и является следствием развития подагры.
- Полиартрит. При полиартрите воспаление происходит в нескольких суставах. Как правило, патология развивается как следствие инфекций.
Артриты подразделяются также по локализации воспалительного процесса. Различают артрит коленного сустава, рук, стопы, тазобедренного сустава и других частей.
Артриты могут развиваться как одно из проявлений системных заболеваний, например, болезни Стилла, при которой также проявляются кожные высыпания и множественные поражения органов. Артрит или полиартрит может возникнуть и как следствие аутоиммунных болезней, например, системной волчанки, для которой характерны специфическая сыпь, а также нарушения в работе важных органов, таких как сердце или почки.
Синовиты
При синовитах воспалительный процесс протекает в так называемой синовиальной оболочке, то есть внутренней части суставной сумки. При воспалении в оболочке образуется жидкость, называемая выпотом.
Различают такую разновидность патологии, как реактивный синовит. Он развивается вследствие травмы, аллергической реакции или интоксикации организма.
Бурситы
Зачастую воспалительный процесс проходит в синовиальной сумке. В ней скапливается большое количество жидкости, при этом сустав сильно распухает. Это нарушение называется бурсит.
Остеиты
Для данной патологии воспалительный процесс протекает в костной ткани. Развивается как осложнение после травм или перенесенных инфекций.
Различают такой вид заболевания, как болезнь Педжета, имеющую название деформирующий остеит. Для этой патологии характерно воспаление костной ткани и последующее ее бессистемное разрастание.
Болезни из-за проблем с обменными процессами
К данной группе заболеваний относится подагра, при которой из-за нарушений обмена веществ в суставах откладывается мочевая кислота, а также хондрокальциноз или псевдоподагра. При хондрокальцинозе в хрящевой ткани откладываются соли кальция.


Коленный сустав при подагре
Нарушения, возникающие вследствие инфекционных болезней
В результате инфекций могут возникнуть некоторые виды артрита, например, полиартрит, реактивный артрит, а также синовиты.
Серьезные поражения суставов позвоночника возникают при туберкулезном спондилите. Это одна из разновидностей костно-суставного туберкулеза, при котором страдают суставы позвоночника.


Воспаление коленного сустава при реактивном артрите
Повышенная температура является одним из симптомов воспаления суставов, который возникает как следствие очень большого перечня разноплановых заболеваний различных групп, разного характера.
Почему повышается температура при артрите и как ее сбить
Температура при артрите – один из симптомов опорно-двигательного недуга, отражающий силу воспалительного процесса. Может ли быть температура при артрите и насколько она способна повышаться, зависит от стадии болезни, тяжести ее проявлений, количества пораженных сочленений.


Итак, если возникла температура при ревматоидном или ином артрите: что делать? Ответ на схожие вопросы – в этой публикации.
Особенности повышения температуры
Может ли при ревматоидном артрите быть температура? С жалобами на симптомы лихорадки обращаются свыше 70% пациентов, страдающих РА и иными видами суставных воспалений: псориатическом, травматическом, реактивном артрите.
Особенности гипертермии на фоне воспалений в суставах:
- Температура может быть как субфебрильной (37-37,5 °C), или подниматься до фебрильных значений – свыше 38 °C.
- Повышение температуры отражает степень воспаления в организме.
- Температура при ревматоидном артрите может и не повышаться, если болезнь развивается медленно или находится в хронической стадии.
- При температурном повышении пациента беспокоят иные симптомы: слабость, лихорадка, потливость.
- Во всех случаях наблюдается местная гипертермия в области воспаления.
- При артрите бывает температура тела около 36,9-37 °C, даже если остальные симптомы еще не беспокоят пациента.
- РА у детей проявляется именно высокими температурными значениями, без субфебрильной стадии.
- Для инфекционных воспалений суставов характерно резкое увеличение температурных значений – из-за вирусной (бактериальной) этиологии недуга.
- При остеоартритах возможны субфебрильные значения (37-37,5 °C).
- Температура при полиартрите может повышаться в острый период до 37,5-38 °C. Если жар свыше 40 °C, то это – показатель присоединения какой-либо инфекции.
Как определить, что температура вызвана артритом?
Жар при артритных недугах, особенно в течение первых нескольких дней, не имеет особенностей. Поэтому многие пациенты поначалу не подозревают, что лихорадка держится именно из-за артрита.


Примерно через неделю наличие многих других недугов исключается, и можно констатировать, что имеет место именно суставное воспаление.
Как определить, что лихорадка возникла на фоне артрита?
- Жар беспокоит пациента свыше 5-7 дней.
- Остальные симптомы лор – заболеваний в виде насморка, кашля, головной и ушной боли отсутствуют.
- При анализе крови выявляется повышенное значение уровня СОЭ и С-реактивных белков. Чем острее протекает воспалительный процесс, тем сильнее эти показатели отличаются от нормальных.
- Если присутствует артрит, температура 38 °C повышается и устанавливается на несколько дней, понижаясь максимум на 0,5 °C.
При лор-заболеваниях или ОРВИ жар повышается ближе к ночи, а при артритных недугах устанавливается стабильно или растет скачкообразно независимо от времени суток.
Лихорадка может усиливаться при изменениях погоды – известно, что суставы часто реагируют на метеоусловия.
Иные симптомы воспаления суставов
Помимо жара, на развитие артритного недуга укажут такие проявления:
- Ощущение боли в суставной сумке как при динамике, так и в спокойном состоянии.
- Отечность в области воспаления, покраснение кожного покрова, локальная гипертермия.
- Ощущение скованных суставов по утрам. Через 1-2 часа это чувство проходит, однако после долгого перерыва в движении скованность возобновляется.
- Форма и размер сочленений видоизменяются, ввиду образования кальциевых наростов. Синовиальная щель становится меньше или закрывается совсем.
- Присутствует контрактура (обездвижение) пораженного сустава.
- Если это воспаление аутоиммунного типа, появляются подкожные ревматоидные узелки – типичный признак РА. Чаще всего они присутствуют на тыльной стороне сочленения, со стороны затылка, на пяточном сухожилии.


Как реагировать?
Если лихорадка продолжается несколько дней и присутствуют иные симптомы суставного недуга, лечение лучше доверить опытному доктору, иногда в стационарных условиях.
Если жар возникает эпизодически, его нужно сбивать. Сделать это можно, применяя любые рекомендованные НПВП в пределах суточной дозировки, указанной в инструкции (к примеру, Аспирин-Упса).
Необходимо отметить, что свыше недельного срока принимать НПВП запрещено – возможно появление дискомфортных побочных явлений в виде желудочных и кишечных кровотечений.
Серьезный жар – свыше 38,1 °C – можно сбить обычным жаропонижающим: Парацетамолом или его аналогом для детского возраста (в случае ювенильного артрита).
Если выяснится, что жар не сбивается или понижается незначительно, самостоятельно увеличивать рекомендованные дозы нельзя. Если самочувствие серьезно ухудшилось, больной чувствует себя вяло и плохо, необходимо вызывать карету «Скорой помощи». Специалисты сделают жаропонижающий укол, дадут нужные рекомендации, запишут на прием к участковому терапевту.


Горячие ванны или душ запрещены – так можно только усугубить симптоматическую картину.
Необходимо как можно больше пить – до 2-3 л воды/день. Чай, кофе и бульоны – не в счет.
Способы терапии
Методы лечения артритных заболеваний можно поделить на два типа: симптоматический и болезнь-модифицирующий.
Симптоматическая терапия направлена на быстрое облегчение состояния пациента, снижение острых симптомов воспаления: гипертермии, отечности, болевых ощущений. В рамках этого вида лечения часто применяются:
- НПВП – нестероидные антивоспалительные лекарства. Они осуществляют блокаду омега-6 кислоты, благодаря чему снижается синтез медиаторов воспаления. Это приводит к быстрому спаду жара, уменьшению отечности, облегчению боли и общего самочувствия пациента. Антивоспалительные препараты могут быть выписаны в виде таблеток, наружных гелей для быстрого облегчения симптоматики, а также уколов. Существует 2 вида НПВП: селективные (Диклофенак, Пироксикам, Индометацин) и неселективные (Мелоксикам, Нимесулид). По отзывам врачей, вторые имеют меньше противопоказаний и побочных эффектов, принимать их можно долгое время без вреда для здоровья.
- Глюкокортикостероиды – гормональные антивоспалительные средства с жаропонижающим действием. Оказывают более выраженный и стойкий антивоспалительный эффект. Могут быть назначены в форме пульс-терапии, если НПВП не принесли ожидаемого эффекта, или в виде внутрисуставных уколов. При противоартритной терапии назначаются: Преднизолон, Гидрокортизон, Дексаметазон.
Базовая терапия предназначена для воздействия на причину развития недуга. К примеру, при ревматоидных артритах воспаления суставов вызваны аутоиммунными нарушениями. Поэтому для лечения болезни требуется прием лекарств, нормализующих работу иммунной системы, подавляющий аутоиммунную агрессию клеток в отношении суставных тканей.
Взрослым пациентам назначаются препараты золота (Ауранофин, Кризанол, Миокризин), иные базовые средства: Метотрексат, Пеницилламин, Лефлуномид. При запущенных стадиях недуга рекомендуется совмещение базисных средств и глюкокортикостероидов. Как правило, меньше чем за полгода доктора определяют комплекс лекарств для успешного излечения болезни.
Диетотерапия
Записаться к врачу, работающему в Вашем городе можно прямо на нашем сайте.
В острый период артритных заболеваний, который сопровождается повышением температуры, особенно важно придерживаться правильного питания.
Исключить следует продукты, которые могут вызвать аллергический ответ организма: колбасы, ветчину, шпик, ревень и щавель, виноград и морепродукты, а иногда даже помидоры, молоко и картофель.
Полезны каши на воде, особенно рисовая, гречневая, овсяная, отварное или тушеное мясо кролика, индейки, цыпленка. Если не проявляются признаки аллергии, обязательно ешьте рыбу – речную или морскую. Важно, чтобы она не была слишком зажарена – лучше запечь рыбку в духовке или приготовить на пару.
Кушайте овощи в любом виде – свежими, отварными или печеными. Полезны огурцы, кабачки, зелень, а также тыквы, дыни, арбузы.
В меню артритного пациента обязательно должны быть кисломолочные изделия – бифидок, снежок, кефир, ацидофилин, творог, мягкие сыры. Выбирайте продукты 2,5-5% жирности.
Важным правилом для скорейшего купирования острой фазы артрита считается уменьшение поваренной соли и увеличение объема жидкости. Пить следует воду без газа (можно минеральную), чай зеленый, белый, травяной, соки фруктовые и овощные. Крепкие кофе и чаи, а тем более алкоголь – под строжайшим запретом.
| Видео (кликните для воспроизведения). |
|
Доктор С.М.Бубновcкий подтверждает силу препарата... Читать далее >>> |
Итак, мы выяснили, бывает ли температура при артрите и то предпринять при ее повышении. Если жар беспокоит пациента больше чем один день, необходимо прекратить домашнее лечение и поскорее обратиться к доктору. Специалист проведет необходимые анализы, назначит курс аппаратной диагностики, выпишет нужные препараты. Скорейшего выздоровления!
Источники
-
Справочник по ревматологии. — М. : Медицина, 2009. — 256 c. -
Рябков, Вадим Апоптоз лимфоцитов при ревматоидном артрите / Вадим Рябков. — Москва: Мир, 2011. — 156 c. -
Саидов, Ёр Кардиоваскулярная патология при ревматоидном артрите / Ёр Саидов. — М. : LAP Lambert Academic Publishing, 2014. — 224 c. - Сурайё, Шукурова Кардиоренальные и метаболические нарушения при подагре / Шукурова Сурайё , Хисрав Тоиров und Дильфуза Джонназарова. — М. : LAP Lambert Academic Publishing, 2012. — 473 c.