Содержание
- 1 Иссечение бурсы локтевого сустава
- 2 Пункция локтевого сустава
- 3 Травмы (переломы) локтевого сустава
- 4 Бурсит локтевого сустава: симптомы и эффективное лечение в домашних условиях
- 5 Артроз локтевого сустава
- 6 Виды операций на локтевом суставе, способы лечения и восстановления
Иссечение бурсы локтевого сустава
Бурсэктомия – это хирургическая процедура, используемая для удаления бурсы, которая являет собой подушечный мешок, который входит в структуру сустава.
Бурсы наполнены синовиальной жидкостью, которая смазывает суставы. Они служат точками трения между костями и окружающими мышцами, связками, сухожилиями и кожей. Одна из самых больших бурс в организме находится между коленной чашечкой и кожей, составляет всего несколько миллиметров и диаметром около четырех сантиметров. Основной функцией этих структур является обеспечение функции подушки во время движения. Бурсы представляют собой заполненные жидкостью мешочки около сустава, которые помогают им работать плавно и без трения.
Во время травмы или состояний, таких как ревматоидный артрит, синовиальная мембрана бурсы воспаляется из-за избыточного производства синовиальной жидкости, что приводит к состоянию, известному как бурсит. Обычно затрагивая колени, локти, бедра и плечи, он вызывает боль и ограниченные движения. Состояние может также влиять на пяточные кости и основание больших пальцев.
Иссечение бурсы локтевого сустава обычно проводят в ортопедических клиниках и в амбулаторных условиях.
Анатомия образования
Локтевой сустав – это сустав, который соединяет дистальную часть руки с предплечьем. Он отмечен на верхней конечности медиальным и латеральным надмыщелком и локтевым отростком. Структурно сустав классифицируется как синовиальный сустав и функционально как шаровидный сустав.
Он состоит из двух отдельных сочленений: трохлеарной вырезки локтевой кости и плечевой кости, головки лучевой и плечевой кости.
Как и все синовиальные суставы, локтевой сустав имеет капсулу, закрывающую сустав. Это образование само по себе является сильным и волокнистым, укрепляя сустав. Суставная капсула утолщена медиально и сбоку, образуя коллатеральные связки, которые стабилизируют сгибание и растяжение руки.
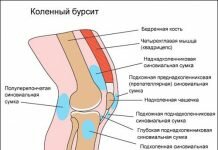
Бурса представляет собой мембранный мешок, наполненный синовиальной жидкостью. Он действует, чтобы смягчить движущиеся части сустава, предотвращая дегенеративный ущерб. В локте много бурс, но лишь немногие имеют клиническое значение: Intratendinous – расположена внутри сухожилия трицепса плеча, Subtendinous- между локтевым отростком и сухожилием трицепса плеча, уменьшая трение между двумя структурами при растяжении и сгибании руки, Subcutaneous – между локтевым отростком и вышележащей соединительной тканью
Показания к проведению операции





Процедура также может быть рекомендована спортсменам с соответствующими травмами и для тех, у кого есть рецидивирующий септический бурсит, при котором воспаление бурсы вызвано бактериальной инфекцией, в результате чего синовиальная мембрана заполняется гноем, который необходимо постоянно удалять. Врач может посоветовать полностью удалить бурсу, чтобы убедиться, что инфекция не распространяется и не повторяется.
Бурса помогает мягким тканям, таким как мышцы и сухожилия, плавно перемещаться по костным участкам сустава. Бурса может быть повреждена раздражением, чрезмерной нагрузкой, травмой или инфекцией, которая может сделать основное движение болезненным. Боль может помешать повседневной деятельности.
Большинство травм бурсы улучшатся с помощью консервативного лечения, например, временного ограничения определенных видов деятельности, медикаментов и физической терапии.
Подготовка к манипуляции
До процедуры, в зависимости от показаний, могут проводиться дополнительные лабораторные и инструментальные исследования: анализ крови, рентген, сканирование МРТ, ультразвуковая диагностика.
Нужно поговорить со своим врачом о любых лекарствах, травах или добавках, которые пациент принимает. Может потребоваться прекратить принимать некоторые лекарства за неделю до процедуры.
Возможно врач порекомендует прекратить принимать пищу и напитки в ночь перед процедурой. Тип используемой анестезии зависит от поражения сустава и степени его действия.
Как выполняется процедура?
В большинстве случаев пораженный сустав обезболивают с использованием местной анестезии, и нет необходимости вводить пациента в медикаментозный сон. Если врач определяет, что из пораженного сустава требуется дренаж, делается небольшой разрез и открывается бурса. Маленькую трубочку вставляют и держат в бурсе в течение нескольких дней для удаления жидкости. Для предотвращения инфекции также назначают одновременно антибиотикотерапию.
В тех случаях, когда слив жидкости не обеспечивает облегчения, врач может решить полностью удалить бурсу. Это особенно важно, если движение сильно ограничено, и пациент испытывает изнурительную боль.





Хирург делает надрез в области тазобедренного сустава и вставляет небольшую камеру, чтобы направлять свои инструменты к бурсе. Затем используются специальные хирургические инструменты для слива избыточной жидкости. В некоторых случаях выполняется полное вырезание бурсы из окружающих мышц и тканей. Затем разрез закрывается.
Возможные риски и осложнения
Проблемы с процедурой редки, но все процедуры имеют определенный риск. Возможно возникновение таких потенциальных проблем:
- излишнее кровотечение;
- инфекционное заболевание;
- образование сгустков крови;
- повреждение кровеносных сосудов или нервов;
Перед процедурой нужно поговорить со своим врачом о способах управления факторами, которые могут увеличить риск осложнений, таких как: курение, употребление алкогольных напитков, хронические заболевания, такие как диабет или ожирение.
Иссечение бурсы локтевого сустава может привести к развитию инфекции на месте разреза, что может быть предотвращено путем приема антибиотиков. Если их не лечить, или антибиотикотерапия не справится, инфекция может привести к некрозу кожи.
Пациенты также должны следовать предписанному периоду отдыха через несколько недель после процедуры. В противном случае заживление будет медленным, и будет возможность повторения патологического состояния. Существует возможное ограничение нормальной подвижности, которое пациент испытает уже после проведения бурсэктомии. Для некоторых пациентов это осложнение может быть даже постоянным. В некоторых случаях пациенты сообщают о развитии симптомов артрита сустава после бурсэктомии.
После операции
Процедура может составлять от 30 минут до 2 часов. Продолжительность процедуры будет зависеть от местоположения бурсы. Анестезия предотвращает боль во время операции. После операции, когда область исцеляется, пациент будет ощущать некоторый дискомфорт. Дискомфортом после процедуры можно управлять с помощью лекарств. Сразу после процедуры персонал будет контролировать дыхание, сердечный ритм и артериальное давление. Ледяной пакет будет применен, чтобы помочь контролировать отек в суставе.
Потребуется несколько дней для лечения разрезов, но полное совместное восстановление занимает несколько недель. Движение сустава может быть ограничено в первые несколько недель. Пациент сможет постепенно вернуться к нормальным уровням активности. Также врачом будут предоставлены упражнения и движения, чтобы помочь восстановить работу в суставе должным образом.
Нужно обратиться к врачу, при наличии таких симптомов: признаки инфекции, включая лихорадку или озноб; покраснение, отек, усиление боли, чрезмерное кровотечение или любые выделения из разреза; постоянная тошнота или рвота; боль, которую нельзя контролировать с помощью лекарств; онемение или слабость в пораженном суставе или мышцах, новые или неожиданные симптомы.
Процедура считается безопасной и минимально инвазивной. Большинство пораженных суставов заживают без каких-либо серьезных осложнений. Пациентам рекомендуется отдохнуть в течение нескольких недель, чтобы облегчить заживление, убедившись, что пораженный участок используется как можно меньше. Для снижения дискомфорта могут назначаться болеутоляющие средства и противовоспалительные препараты. Занятия физиотерапией после операции могут быть полезными для стимулирования восстановления пораженных суставов и восстановления их силы. В большинстве случаев пациенты могут достичь долговременного облегчения боли, а также восстановить подвижность в пораженных суставах.
Пункция локтевого сустава





Пункция локтевого сустава выполняется при травмах и заболеваниях, которые сопровождаются избыточным количеством жидкости в полости сустава локтя. Скопление крови в полости чаще всего возникает из-за ушибов, разрывов связок и внутрисуставных переломов. Стоит отметить, что скопление жидкости не всегда проявляется сразу после травмы, иногда это происходит через достаточно длительный период времени.
В травматологии и ортопедии данная процедура проводится для выкачивания жидкости, определения ее природы, а также для введения лекарств в полость локтевого сустава. Данная манипуляция проводится под местной анестезией.
В зависимости от назначения эта процедура имеет 2 вида: диагностический и лечебный. Диагностическая пункция локтевого сустава проводится для определения характера жидкости, которая накопилась. Если в полости локтя обнаружена кровь, то для специалиста это сигнал о том, что хрящ поврежден.
Скопление крови в локтевом суставе может спровоцировать синовит и атрофию хряща, а также вызвать внутрисуставные спайки. Кроме того, диагностика позволяет определить наличие «рисовых тел» и «суставной мыши» в полости локтевого сустава. Исследования жидкости, взятой при помощи пункционной техники, могут указать на определенное заболевание и подсказать наиболее правильный метод лечения.
Лечебная пункция может проводиться для устранения различных патологий и нарушений. Список этих заболеваний достаточно широк. При лечении гемартроза локтя выводится скопившаяся кровь.
Зачастую, это заболевание возникает из-за разрывов связок, ушибов или переломов суставов. При остеоартрозе, артритах и синовите, которые возникают после травм врач должен удалить жидкость из полости.
Если жидкость состояла из гноя, то после ее удаления, требуется введение антибиотиков, чтобы предотвратить рецидив. Кроме того, пункция локтевого сустава позволяет обезболить руку перед вправлением сустава. Также с помощью пункции вводится кислород или воздух для восстановления подвижности сустава.
Показания для проведения пункции





- при воспалении локтя;
- при скоплении жидкости и гноя;
- при хронических воспалениях;
- при травмах в области локтя;
- при аллергических поражениях;
- при туберкулезах, бруцеллезах;
- при ревматизме;
- перед плановой операцией.
Выполнение пункции локтевого сустава
В первую очередь, при проведении пункции следует строго соблюдать правила антисептики и стерильности. Все инструменты и препараты, которые используются для процедуры должны быть продезинфицированы. Кроме того, они должны соответствовать все медицинским стандартам. Перед проколом кожу пациента в области локтя следует обработать спиртом, смазать раствором йода и снова протереть спиртом. Это необходимо сделать для того, чтобы йод не попал в полость локтевого сустава и не вызвал химический ожог.
Процедура должна проводиться лежа или сидя. Сгиб руки следует зафиксировать под прямым углом так, чтобы место прокола находилось сзади.
Делая прокол, врач должен слегка сместить кожу пациента. Это необходимо для того, чтобы в полость локтя не смогла проникнуть инфекция. С помощью такой манипуляции, раневой канал будет закрыт. Специалист должен медленно и очень осторожно продвигать иглу. После ее извлечения накладывается пластырь. В первые 24 часа после прокола нельзя мочить и тереть руку.
Возможные осложнения и особенности
Как и любое другое вмешательство, пункция локтевого сустава может иметь неприятные последствия. Стоит отметить, что они встречаются достаточно редко, но знать о них нужно для своего же блага.
К таким осложнениям относятся: повреждение анатомической структуры, гемартроз, инфицирование локтя. Чтобы избежать появления этих неприятных последствий следует знать о противопоказаниях к проведению пункции. Сюда относится: неподвижность сустава, деформация, нарушение свертываемости крови, наличие ран, ожогов, высыпаний и прочих кожных заболеваний. Следует отметить, что именно раны, высыпания, ожоги и прочие неприятные вещи могут стать источником попадания инфекции в локтевой сустав.
Прокол локтя является небольшой, но все же травмой. После того, как анестезия перестанет действовать, у человека может появиться небольшая боль, которая со временем должна исчезнуть.
Кроме того, может увеличиться отечность, поэтому в этот период следует уменьшить нагрузку на руки, а также избежать внешних воздействий различного рода: холод, пыль, влага. После пункции врач может назначить некоторые физиотерапевтические процедуры, мази, обезболивающие препараты и противовоспалительные средства. Подбирается это все врачом индивидуально для каждого отдельного пациента.
Пункция локтевого сустава должна иметь исключительно медицинские показания и назначаться по необходимости. Профессионально выполненная процедура может дать достаточно информации для установки диагноза и проведения дальнейшего лечения.
Важно понимать, что назначать, а тем более выполнять такую манипуляцию самостоятельно категорически нельзя. Подобные вещи могут нести серьезную опасность для здоровья человека. Как итог человек может потерять подвижность и функциональность локтя.
Травмы (переломы) локтевого сустава
Виды повреждений
Для локтевого сустава характерны следующие категории заболеваний:
Симптоматика боли
Основной симптом заболеваний локтя – это боль.
Для травматической группы повреждений свойственны такие признаки:
- Пронзительная боль в момент получения травмы
- Отечность и гематома в области локтевого сустава
- Деформация локтя
- Ограничения в движениях рукой, частичная или полная потеря функции конечности
- Или патологическая подвижность и возможность нетипичных для локтя движений
- Онемение или покалывание в районе предплечья, запястья, кисти руки
- Скрип или щелчок при движении локтем
- Любое изменение цвета кожа в области повреждения
- Ощутимое выступание отломков кости под поверхностью кожи
При любом из указанных выше симптомов следует незамедлительно обратиться за помощью в отделение травматологии.
К какому врачу обращаться
Для постановки точного диагноза и назначения правильного лечения необходимо обратиться за помощью к следующим специалистам:
Высококвалифицированные специалисты готовы вас принять в клинике ЦКБ РАН в Москве. Записаться на прием можно по телефону +7 (495) 104-86-19
Диагностика
Диагностические мероприятия включают в себя:
- Осмотр врача (пальпация области локтевого сустава)
- Сбор анамнеза заболевания
- Клинический и биохимический анализы крови
- Общий анализ мочи
- УЗИ суставов локтя
- Рентген кисти (в двух проекциях)
- Компьютерная томография
- МРТ
Варианты лечения
Бурсит локтевого сустава: симптомы и эффективное лечение в домашних условиях
При воспалении синовиальной сумки у любого человека ухудшается общее состояние.
Это первый признаки бурсита. Он может обнаруживаться в области любого сустава: тазобедренного, плечевого, коленного.
Однако чаще у пациентов разного возраста диагностируется серозный или травматический бурсит локтевого сустава: симптомы, причины и эффективное лечение в домашних условиях и в стационаре будет рассматривать далее статья.
Болезнь достаточно серьезная, поэтому остановить воспалительный процесс лучше на начальной стадии. Последствия и осложнения бывают довольно непредсказуемыми.
Надо знать, как правильно проводится лечение бурсита локтевого сустава, к какому специалисту можно обратиться, что делать, если нестерпимо болит рука в сгибе.
Причины бурсита локтевого сустава
Травма локтя – довольно частое явление. Бывает у взрослых и детей. Одни не обращают внимания до возникновения боли, другие испытывают травматический шок, долго не могут оправиться.
Незначительные повреждения, нечаянные движения, резкие удары могут привести к травмам. В результате развивается бурсит локтевого сустава, основные симптомы и методы лечение предлагает для знакомства статья.
Бурсит правого и левого локтей появляется по разным причинам. Воспаление суставной сумки, нервов, сухожилий и мышц, расположенных по соседству, происходит от удара, ушибов, микротравм, ссадин.

Другие не менее частые причины, вызывающие посттравматический бурсит локтя:
- нахождение руки на протяжении длительного периода времени в очень неудобном положении, когда локоть оказывается напряженным, зажатым или опущенным с рабочей поверхности;
- отложение солей рядом с суставами;
- наличие артрита, сахарного диабета;
- неудачное движение конечностью;
- медикаментозное лечение стероидами.
В группу риска попадают лица, получающие повышенные нагрузки на область локтя: спортсмены, чертежники, офисный профессионал.
Механизм развития заболевания
Болезнь, называемая бурсит локтевого сустава, имеет свои особенности возникновения и протекания.
Происходит воспаление суставной или локтевой сумки, которая представляет собой небольшую капсулу, наполненную синовиальной жидкостью.
Ей отведена роль амортизатора, защищающего околосуставные ткани и кости от трения.
Стоит инфекции попасть в бурсу, как начинается процесс воспаления. Сразу увеличивается количество синовиальной жидкости, постепенно меняется ее состав.
Заметно, что локоть опух. Ощущается боль, воспаляется сустав. Сумка продолжает расширяться, набухать.
Заметным становится отек. Совсем скоро в воспаленной сумке кроме синовиальной жидкости появится гнойная слизь или сгустки крови.
При подобных симптомах обычно констатируется наличие бурсита геморрагического локтевого сустава.
Инфицирование сопровождает гнойный процесс. Он локализуется не только в области левого или правого локтя, но и переходит на соседние ткани. Гнойный бурсит локтевого сустава непредсказуем, опасен.
Последствия могут быть разными:
- кальцификация;
- некроз тканей;
- формирование спаек.
В отличие от других заболеваний хронический бурсит локтевого сустава имеет отличительные особенности:
- На локтях отсутствует жировая прослойка, поэтому мышцы не защищены. Примерно так же болят колени, когда воспаляется синовиальная сумка.
- Поражает сразу три синовиальные сумки, но больше страдает бурса, находящаяся в районе локтевого отростка на разгибательной поверхности.
В остальном бурсит локтевой имеет симптомы схожие с другими заболеваниями.
Симптомы бурсита локтевого сустава
Выяснив, почему возникает бурсит локтевого сустава, необходимо выявить его симптомы, по которым заболевание определяется. Симптоматика напрямую зависит от вида заболевания.
Серозный бурсит бывает острый и хронический. Он отличается тем, что жидкость в синовиальной сумке напоминает сыворотку, но экссудат не инфицированный.
Его симптомы выражены, но мало обращают на себя внимание:
- локоть немного распух, болит при совершении любых движений;
- появляется отек в зоне локализации боли;
- температура незначительно повышается (до 37,5º), но чувствуется прилив жара в месте поражения сустава;
- вокруг бурсы кожный покров краснеет.
Рентген показывает, что внутренних повреждений суставов нет, но полость синовиальной сумки значительно увеличена (до 10 см), значит, произойдет нарушение двигательной функции.
При отсутствии лечения бурсит локтевого сустава из острого серозного превратится в хронический, а симптомы станут менее заметными.

Остановимся, как выглядит острый гнойный инфицированный бурсит локтевого сустава. Его признаки иные. Ключевым моментом становится боль, ощущаемая даже при легком прикосновении.
- наличие значительного отека из-за скопления синовиальной жидкости;
- припухлость резко увеличивается в размерах (до куриного яйца);
- расползание отечности на соседние ткани;
- покраснение кожных покровов в области локтя;
- происходит ограничение движений;
- повышается температура до 39º;
- при пальпации чувствуется пульсация в месте поражения.
На кожных покровах можно заметить гной, если имеются раны от травм.
Если локоть распух, продолжается воспаление локтевого сустава при бурсите, лечение необходимо начинать немедленно.
Иначе появятся новые симптомы: открытые свищи, флегмоны, ухудшение общего состояния. Вылечить полностью такую патологию сможет только хирург.

| Видео (кликните для воспроизведения). |
 |
История лечения: Как Дмитрий Николаев избавился от боли в суставах |
Предстоит пункция, операция и длительная реабилитация после курса терапии.
Острый геморрагический бурсит отличается нахождением в жидкости кровяных клеток. Полость сумки увеличивается, воспаляется. Появляется отечность тканей.
Чтобы остановить распространение, приходится делать тугую повязку для фиксации сустава. Иногда требуется оперативное удаление сумки.
Виды патологий
Заболевание посттравматический и травматический бурсит локтевых суставов бывает разным по течению, причинам.
Современная медицина дает классификацию по нескольким направлениям. Разделение проводится по интенсивности боли, учитываются последствия и осложнения.
По характеру протекания определяют три формы патологии:
- Острая. Основным признаком бурсита локтевого отростка является боль. Часто повышается температура. На ее фоне наблюдается интоксикация. Обнаруживается ограничение движений конечности. Любые незначительные нагрузки вызывают дискомфорт.
- Хроническая. Болевые ощущения практически отсутствуют, однако периодически проявляются признаки физической слабости. Болит область локтя, опухоль незначительна. При ощупывании пальцами очага заболевания чувствуется уплотнение в области бурсы.
- Рецидивирующая. Если посттравматический бурсит вызвал ушиб локтя, после завершенного лечения может произойти инфицирование из-за нарушения целостности кожных покровов. В экссудат попадают патогенные микроорганизмы, начинается новый виток заболевания.
Состав синовиальной жидкости необходимо учитывать, решая, как лечить после диагностики бурсит локтя.
В данном случае классификация выглядит так:
- Серозный: в синовиальной сумке образуется жидкость, напоминающая по консистенции сыворотку. Данный вид отличает легкая боль в суставе. Чувствуется недомогание, обнаруживается небольшая припухлость. Ее цвет светлый. Заболевание проходит довольно быстро при ограничении физической нагрузки. Операционное лечение не требуется. Медицина предлагает ряд эффективных способов лечения, включая оказание помощи народными средствами.
- Гнойный: в составе жидкости в разном количестве выявляется гной. Инфицированный бурсит вызывают патогенные микроорганизмы. Пациент становится вялым, порой раздражительным из-за постоянно чувствующейся боли. Вылечить полностью можно, но придется пройти терапевтический курс. Иногда необходимо удаление зараженной бурсы. Недуг опасен, но эффективно лечится. Пройти курс терапии необходимо немедленно, чтобы справиться с возникшими симптомами.
- Геморрагический: основным признаком заболевания является наличие в жидкости крови. Экссудат выглядит довольно необычно: заметен розовый оттенок из-за присутствия в нем эритроцитов. Причиной возникновения может быть травма.
Нередко медицина отмечает, что бурсит бывает смешанным. При наличии фиброзного выпада он называется серозно-фиброзным. Может развиваться заболевание по гнойно-геморрагическому типу.
Нередко причиной заболевания, когда локоть опухает, становится инфекция.
Деление проводится по двум видам:
- Неспецифический: вызывается стафилококками, стрептококками, другими патогенными микроорганизмами.
- Специфический: причиной воспаления синовиального мешка становятся гонококки, бледная спирохета.
Диагностика бурситов
Проведя визуальный осмотр левого и правого локтя, сравнив их, выслушав жалобы пациента, врач определяет бурсит локтевой, но медикаментозное лечение или операция будет назначена после дополнительных исследований.

Для уточнения диагноза и выявления вида заболевания предлагается сделать:
- Рентген: рекомендуется для выявления состояния отростка кости, на которой могут сформироваться остеофиты. По результатам рентгеновского исследования врач решает, будет проводиться операция или медикаментозное лечение.
- Пункцию: из суставной сумки через прокол извлекается синовиальная жидкость для изучения ее состава. Пункция при бурсите проводится иглой 18-20 G при разогнутом суставе. Исследование экссудата проводится в лаборатории.
Клинические исследования проводятся, чтобы определить, сколько длится воспаление, какой характер оно имеет.
- крови из пальца на лейкоцитоз и увеличение СОЭ;
- кровь из вены для проведения серологического исследования на выявление антигена.
Если указанного медицинского исследования недостаточно, назначается УЗИ, МРТ и КТ.
Лечение бурсита локтевого сустава
Только врач, получивший результаты всех назначенных исследований, осмотревший пациента решает, сколько и как лечить локтевой бурсит.
Ограничение физической активности назначается сразу, если распух локоть. Физкультура не практикуется, зато эффективными окажутся фиксирующие повязки.
При сильной боли можно накладывать компрессы с обезболивающими медикаментами, смазывать локоть гелями. Появления инфицирования и осложнения удастся избежать, если сразу назначить пациенту антибиотики.

Курс длится, пока не наступит восстановление. Выявив гнойный или геморрагический бурсит локтевого сустава, как эффективно лечить решает хирург. Потребуется извлечь экссудат из локтевой сумки.
Назначается сначала рентген, затем пункция. Врач решает, где делать прокол. В стерильных условиях в сумку вводится игла для извлечения жидкости. Чувствуется неприятная боль, но она проходит после завершения манипуляции.
Для избегания осложнения рекомендуется реабилитационное и медикаментозное лечение:
- вводится в сумку Кеналог;
- местно назначаются мази Ибупрофен, Вольтарен;
- рекомендуются физиотерапевтические процедуры.
Операция назначается при локтевом бурсите, когда консервативное лечение оказывается бесперспективным. Обычно к столь радикальному методу прибегают, когда прокол, медикаментозное восстановление неэффективны, болезнь становится рецидивирующей.
Операция помогает остановить заболевание, не дать распространиться гною на соседние ткани, уйти дальше отростка.

Оперативное вмешательство бывает двух видов:
- иссечение части пораженной бурсы;
- полное удаление врачом синовиальной сумки.
Какое оперативное вмешательство лучше выбрать, решит врач. Обязательно после процедуры требуется продолжительная реабилитация. Могут назначаться физиопроцедуры.
Заключение
Данная статья лишь рассказ о заболевании суставов. Она не заменяет поход к врачу и не берет на себя лечебную функцию.
Восстановите в памяти ее сведения и обязательно посетите специалиста. Помните, бурсит сам не проходит.
Он опасен, поэтому вылечить его полностью может только специалист: хирург, ревматолог, мануальный терапевт, ортопед.
Сколько продлится восстановление, зависит от поведения больного, правильно выбранных методов. Реабилитация ускорит процесс возвращения работоспособности.
Артроз локтевого сустава

Как и во всех суставах, концы костей, образующих локтевой сустав, покрыты гиалиновым хрящом. Гиалиновый хрящ очень гладкий, что позволяет минимизировать трение при движениях в суставе
Тем не менее, даже небольшие травмы приводят к повреждению поверхностных слоев хрящей. Со временем, по мере воздействия нагрузок, это изношенная поверхность хряща покрывается трещинами вплоть до того, что кости начинают непосредственно контактировать друг с другом. При постоянной избыточной нагрузке на локтевой сустав происходят изменения, как в гиалиновом хряще, так и костях, а также в мягких тканях окружающих сустава. Деформация сустава приводит также к растяжению связочного аппарата локтевого сустава
Артроз обусловлен дегенерацией суставного хряща – процессом, который развивается со временем. Отличие артроза от артрита в том, что при артрозе нет такой воспалительной реакции, как при артрите (например, ревматоидном артрите или подагре).
Сильное растяжение или перелом могут реально повредить суставной хрящ. Также может быть ушиб хряща, когда оказывается избыточное давление на поверхности хряща.
Артроз локтевого сустава отличается от артроза коленного сустава или тазобедренного. В течение продолжительного периода времени суставной хрящ локтя не поврежден. Суставное пространство остается близким к нормальному. Самые большие изменения это формирование остеофита и капсульная контрактура.
Капсульная контрактура представляет собой процесс усыхания и уплотнения суставной капсулы. Капсула состоит из двух слоев: волокнистое покрытие, которое окружает сустав и внутренняя прокладка. Внутренний слой называется синовиальной оболочкой. Синовиальной слой содержит жидкость для смазки внутри сустава ( синовиальную жидкость).
На более поздних стадиях артроза при наличии стойких болей в покое и ночью, а также при ограничении подвижности сустава целесообразно рассматривать вопрос об оперативном вмешательстве Тем более, в настоящее время для этого используются артроскопические операции. Эти малоинвазивные техники позволяют удалить свободные фрагменты костной и хрящевой ткани и восстановить нормальную функцию локтя.
Диагностика
Консервативное лечение

В некоторых случаях пациенту необходимо изменить или ограничить физическую деятельность, особенно в тех случаях, когда она связана с нагрузками на руку.
Инъекции кортизона в локтевой сустав могут дать временное облегчение. Кортизон является мощным противовоспалительным препаратом и может очень эффективно облегчить боль и отек. Действие кортизона (или других стероидов) носят временный характер, продолжительностью от нескольких недель до месяцев. Существует небольшой риск инфекции при любой инъекции в сустав, и инъекции кортизона не являются исключением. Кроме того, стероиды нельзя вводить часто, так как они сами приводят к повреждению хрящевой ткани.
Хирургическое лечение
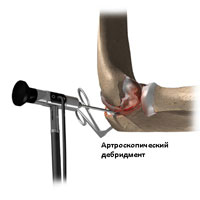
Артроскопический дебридмент
Если у пациента ранняя стадия остеоартроза, врач может рекомендовать артроскопический дебридмент.
При артроскопической процедуре используют астроскоп с крошечной телевизионной камерой, который вводится в сустав через маленький разрез. Астроскоп позволяет хирургу видеть внутри локтевого сустава.
При артроскопическом дебридменте, хирург делает другие небольшие надрезы для введения специальных инструментов с их помощью удаляются костные наросты б (остеофиты) хондромные тела и проводится шлифовка хряща. Иногда бывает необходимо провести капсульный релизинг.
Хирург может также провести промывание в суставе. Промывание помогает удалить крошечные кусочки тканей, которые могут вызвать раздражение сустава. Большинство пациентов после дебридмента отмечают уменьшение болей и увеличение объема движений.
Артропластика
До изобретения высококачественных искусственных суставов хирурги использовали много методов, чтобы предотвратить трение костей друг о друга. Например между костными поверхностями размещали кусок сухожилия или фасции.
Артродез
Фиксация сустава была достаточно распространена до изобретения искусственных суставов.
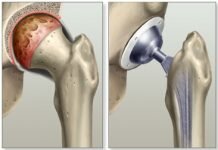
Эндопротезирование
Замена или эндопротезирование локтевого сустава применяется не так часто, как эндопротезирование в тазобедренном суставе, коленном суставе или плече, так как артроз локтевого сустава встречается значительно реже, чем в этих суставах. Кроме того, замена локтевого сустава также имеет более высокую частоту осложнений, чем эндопротезирование других суставов. Как правило, замена локтевого сустава является хорошим выбором для пожилых пациентов, которые нуждаются в улучшение объема движение, а не силы.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Виды операций на локтевом суставе, способы лечения и восстановления
Если взять общее количество ортопедов, то примерно 70% из них специализируются на коленных и бедренных суставах. 20% на плечевых суставах, а оставшиеся 10% на локтевых. То есть, специалистов, которые могут не просто откачать жидкость из полости суставной сумки, а провести сложнейшее хирургическое вмешательство очень мало. Чтобы найти эксперта с опытом нужно постараться. В нашем арсенале есть такие специалисты и как показывает практика, их мнение и способы лечения получают положительную оценку во всем медицинском сообществе.

Ряд проблем локтевого сустава, травмы и некоторые болезни на поздних стадиях лечатся исключительно хирургическим путем. Таких методов лечения существует несколько:
- Артропластика;
- Открытая репозия;
- Сшивание связок;
- Эндопротезирование;
- Транспозиция.
Выделяют еще два вида, которые относятся и к лечебным, и к диагностическим один из них – это пункция, т.е. забор жидкости, а второй артроскопия – инструментальное обследование изнутри.
Артропластика
На соединениях довольно часто проводятся подобные воздействия. Они представляют собой моделирование стыка до естественных форм. Если при этом больной будет соблюдать все требования врача восстановительной медицины, то вероятность положительного исхода составляет почти 100%.

Показаниями являются фиброзный и костный анкилоз. При этом отклонении сустав частично или полностью теряет подвижность из-за патологических изменений. Причинами разрушения зачастую становятся артриты, травмы, артрозы. При множественных раздроблениях элементов, входящих в соединение, реконструкция становится невозможной. В этом случае удаляются осколки, а недостающая часть выкладывается искусственными или собственными тканями больного.
Локтевой стык способен нормально двигаться и функционировать только в том случае, если все его составляющие имеют естественные размеры и форму. Методика направлена на выполнение именно этой задачи. Сегодня выпускают готовые пластины, которыми покрывается поверхность пораженного соединения. Изготавливаются они из медицинских сплавов или полимеров. Также используются специальные пасты и смеси, которыми покрывается соединение. Эти средства проникают в поры и просветы и застывают там.
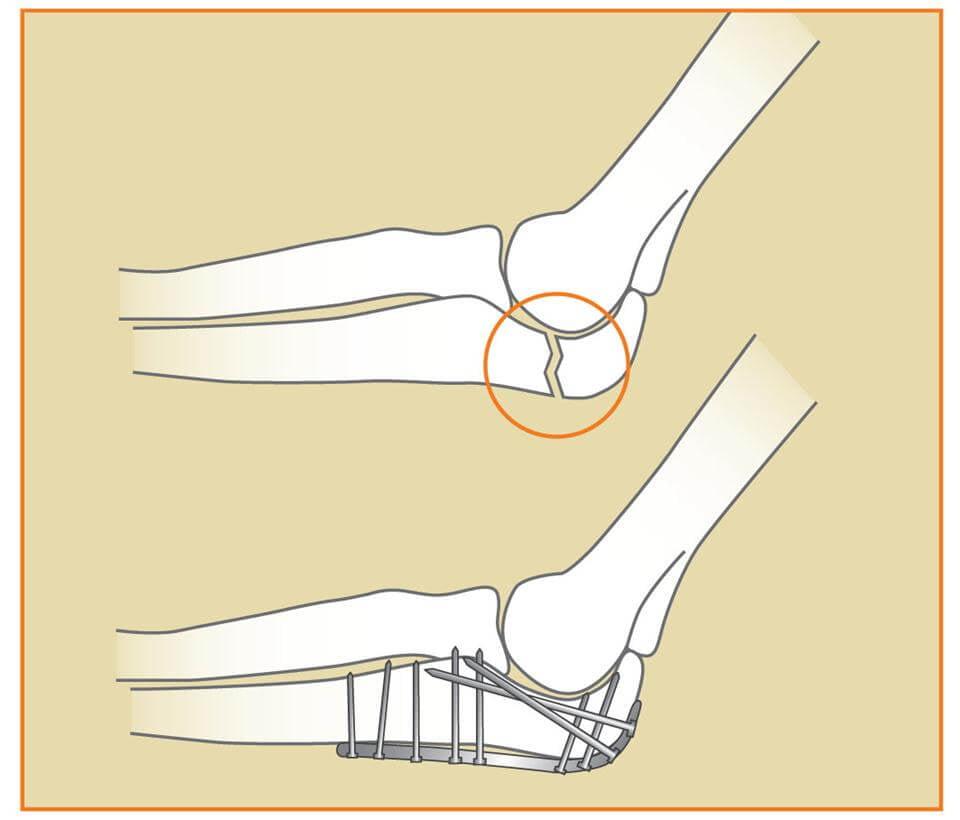
При переломах и вывихах, когда невозможно вправить или восстановить кость, проводится репозия. Операция являет собой внутреннее восстановление структуры сочленения. Для этого делается разрез по задней поверхности разгибательной части руки, обнажаются кости и их стыки. На обломке и на внутренней поверхности делают поперечные каналы. Все компоненты собираются в исходное положение, вдоль накладывается спица, которая крепится винтами в проделанных каналах. В качестве крепления допускается использование и сухожильных волокон, которые берутся из боковых участков трицепса, проволока, и других материалов. Крепежи подбираются в зависимости от места перелома. Процесс крепления носит название «остеосинтез». Если при раздроблении были повреждены сухожилия, то их восстановление осуществляется одновременно с репозией.
Восстановление связок
Повреждение этого элемента довольно редкое и относится больше к спортивным. Они могут быть частичными или полными. При первом варианте весь курс обходится консервативными методами и продолжается в течение 2-3 недель. В этот период конечность пациента иммобилизована.
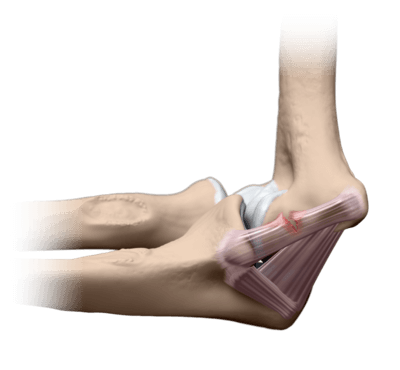
При полном разрыве необходимы манипуляции по сращиванию связок. Для этого на задней стороне локтя делается рассечение, и соединительная ткань сшивается мелкими участками.
Эндопротезирование
Эта методика одна из самых сложных и в то же время эффективных. С ее помощью можно вернуть конечности былую подвижность. Суть ее заключается в замене поврежденного отдела скелета, не подлежащего восстановлению и лечению, на эндопротез, изготовленный из нейтральных материалов. Показаниями к проведению являются:
- Артрозы и артриты;
- Оскольчатые переломы;
- Болезнь Бехтерева;
- Дистрофические и атрофические процессы;
- Дисплазия;
- Ложный сустав.
Протез вживляется через надрез на разгибательной стороне, фиксируется цементным или бесцементным способом и зашивается. Реабилитационный период составляет 2-3 месяца, но движения замещенной частью разрешаются уже через месяц после зашивания.
Транспозиция
Она проводится при туннельном синдроме. Заболевание развивается вследствие увеличенного давления на нерв, проходящий через локтевое сочленение. Зачастую оно возникает после ушибов и ощущается практически моментально: боль отдается в предплечье и кисть, появляется онемение на внутренней стороне конечности и на пальцах. Боль усиливается при сгибание локтя.
Диагностируется патология путем пальпации – специалист находит болевые точки и определяет локализацию повреждения. Для подтверждения может проводиться электромиография и электронейромиография, при которой исследуется скорость поступления нервных импульсов. При туннельном синдроме скорость передачи значительно снижена.
Лечение болезни разрешается осуществлять консервативно. Во многих случаях больному достаточно исключить движения, которые доставляют ему боль. Если это дается с трудом, то возможно наложение специальной шины. Если этот способ не помогает, то выполняется транспозиция.
Данная процедура подразумевает перемещение нерва на переднюю часть стыка. Это позволит избежать натяжения нерва и возникновению боли. Для выполнения производится надрез в области надмыщелка, нерв извлекается из суставного канала и прокладывается по передней стороне сочленения. Такие операции проводятся крайне редко и только в ситуациях, когда устранить недуг нетравматическими способами невозможно.
Диагностика и лечение
Существует два диагностических метода, которые применяются и для лечебных целей: пункция и артроскопия.
Артроскопия позволяет проводить исследование тканей, не прибегая к крупным разрезам. Для выполнения этой процедуры достаточно нескольких мелких, через которые в полость вводится артроскоп и инструменты. При таком проникновении специалист получает возможность не только изучить состояние костных и мышечных материалов пациента, но и удалить пораженные хрящевые структуры, воспаленные синовиальные, восстановить хрящи и т.д. Такие точечные воздействия позволяют сократить реабилитационный срок и снизить площадь повреждения покровных тканей.
- Поражения хряща;
- Артрозы;
- Присутствие инородных тел или обломков костей и хрящей;
- Воспаления;
- Разрывы связок;
- Артриты;
- Нестабильность сустава.
Пункция используется для забора биоматериала для его дальнейшего исследования. Данный вариант может быть пригоден и для введения лекарственных препаратов непосредственно в место поражения. При этом в зависимости от цели процедуры подбираются и инструменты. Если процесс выполняется с единственной целью – исследование, то шприц используется с толстой иглой. В диаметре она может достигать 2 мм. Это необходимо для исключения засора туннеля иглы мелкими частицами. Для введения препаратов используется более тонкая игла.
Пункция проводится в следующих ситуациях:
- Скопление жидкости для смазки в полости;
- Скопление крови;
- Артрозы;
- Дегенеративные процессы;
- Воспалительные заболевания.
Где сделать
Все эти процедуры и операции выполняются во многих медицинских центрах всего мира. Наибольшей популярностью пользуются клиники Европы. Израильские и немецкие больницы лидируют по числу пациентов, но имеют существенный недостаток – высокие цены.
| Видео (кликните для воспроизведения). |
|
Доктор С.М.Бубновcкий подтверждает силу препарата... Читать далее >>> |
Клиники Чехии не уступают по своему техническому оснащению Германии и Израилю. Врачи здесь имеют серьезный медицинский опыт борьбы даже с самыми сложными патологиями. При этом расценки в этой стране доступны практически каждому пациенту.
Источники
-
Коршунова, М. Е. Отложение солей. Радикулит, остеохондроз, подагра, мочекаменная болезнь / М. Е. Коршунова. — М. : Невский проспект, 2015. — 128 c. -
Севастьянов, В. И. Биосовместимые материалы. Учебное пособие. Гриф УМО по классическому университетскому образованию / В. И. Севастьянов. — М. : Медицинское Информационное Агентство (МИА), 2011. — 943 c. -
Сигидин, Я. А. Биологическая терапия в ревматологии / Я. А. Сигидин, Г. В. Лукина. — М. : Практическая медицина, 2009. — 304 c.