Содержание
- 1 Блог ортопеда Василистова Д.Б.
- 2 УЗИ тазобедренных суставов у детей. Методика Графа
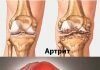
- 3 Тазобедренный сустав
- 4 УЗИ врожденная дисплазия тазобедренных суставов (лекция на Диагностере)
- 5 Дисплазия тазобедренных суставов: тип 2а
- 6 Возможности ультразвуковой диагностики патологий тазобедренных суставов у детей в первые 6 месяцев жизни
- 7 Типы эндопротезов тазобедренного сустава
Блог ортопеда Василистова Д.Б.
Откровенно и обо всем
УЗИ тазобедренных суставов у детей. Методика Графа
В 1980 Р.Граф разработал скрининговую методику УЗИ тазобедренных суставов. Методика достаточно проста и информативна. Достоверность исследования тазобедренных суставов по Графу, по данным разных авторов, около 70%. Хорошим дополнением к методу является проведение во время УЗИ функциональных проб, уточняющих статичную картину.
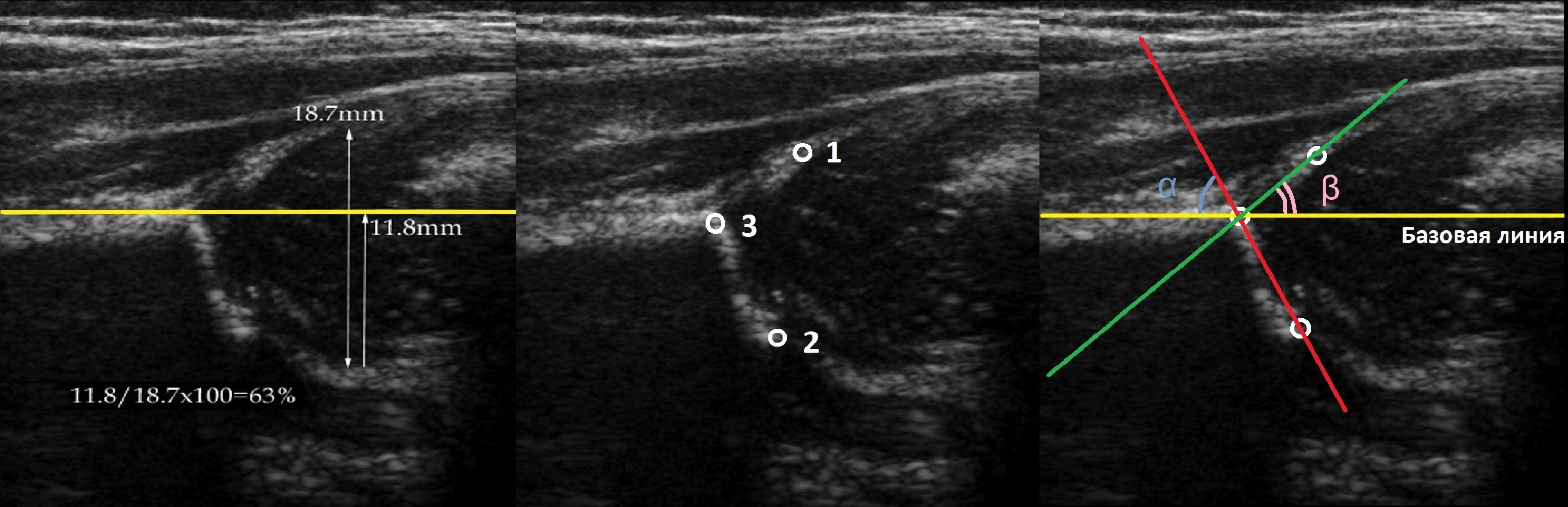
На фото ниже отмечены основные 2 угла (α и β), которые используются для определения типа развития тазобедренного сустава по классификации Графа.
Угол альфа измеряется для оценки развития костного купола вертлужной впадины. По углу бета судят о развитии хрящевой зоны вертлужной впадины. Чем меньше угол α и чем больше угол β, тем больше степень недоразвития сустава.
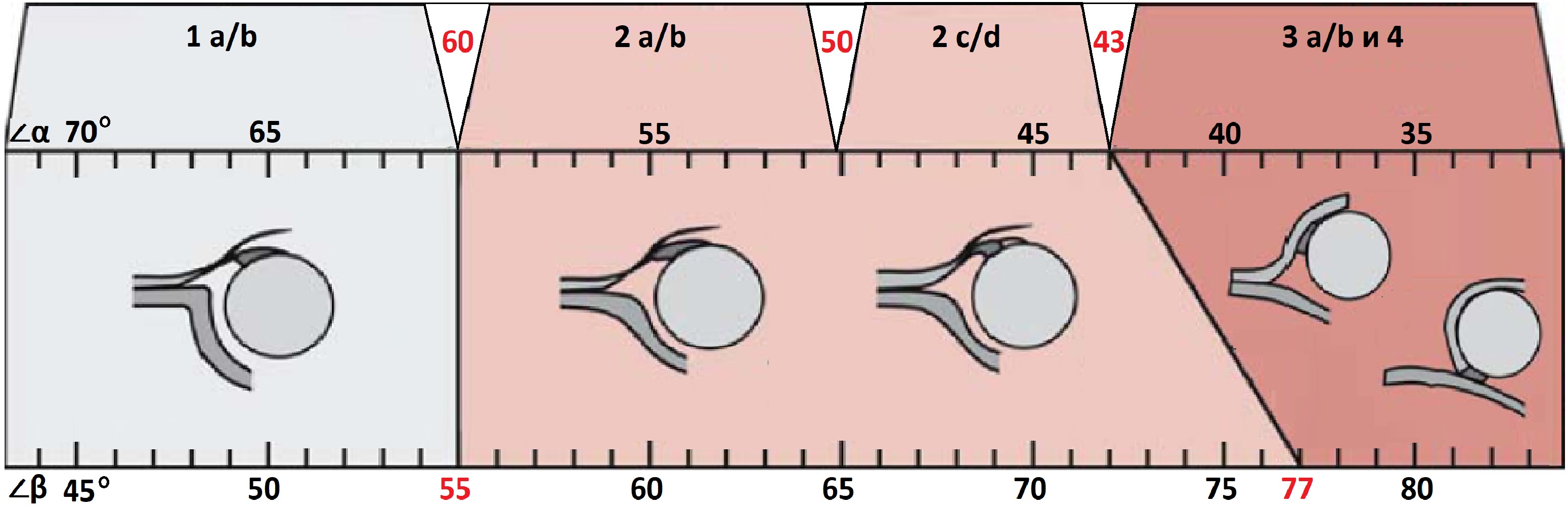
Классификация подразумевает 4 типа тазобедренных суставов
1а и 1б. Нормальный тазобедренный сустав.
1а (представляет собой заостренный костный выступ) и 1б (костный выступ сглажен). Значения углов: альфа больше 60 градусов, бета меньше 55. Это норма углов для новорожденных детей, если у грудничка такие значения в 1 месяц — он здоров.
Тип 2а и 2б (после 3 месяцев). Незрелый тазобедренный сустав.
Значения углов: альфа от 50 до 59 градусов, бета – больше 55. Костный выступ округлый, головка центрирована, хрящевая часть крыши широкая, костная часть крыши покатая. При обследовании у недоношенных детей и новорожденных до 3 месяцев такой тип считают физиологически незрелым, требует наблюдения. Пошел четвертый месяц — может потребоваться лечение.
Тип 2с Предвывих.
Расценивается как предвывих (головка центрирована, но хрящ покрывает её недостаточно, костная часть крыши закруглена). Углы: альфа от 43 до 49 градусов, бета – от 70 до 77. Это показатели за пределами нормы углов, требуется лечение.
Тип 3. Подвывих.
Значения углов: альфа больше 43, бета больше 77. Головка сустава расположена эксцентрично, хрящевая часть крыши не определяется. После 3-х месячного возраста могут начаться дегенеративные процессы, что спровоцирует коксартроз. Необходимо лечение.
Тип 4 Вывих бедра.
Угол альфа равен 43, бета больше 77, то есть далеко за пределами нормы углов. Головка находится вне полости сустава, отмечается симптом «пустой ацетабулярной впадины». Лечение таких детей нужно начать незамедлительно.
Инфографика. Классификация тазобедренных суставов. УЗИ по методу Графа.
Материалы использовавшиеся при публикации:
- Hefti. Pediatric orthopedics in practice.
- http://prokoksartroz.ru/diagnostika/uzi-tazobedrennyh-sustavov-novorozhdennyh#ixzz4Y5m9tYya
- http://uziotvet.ru/soedinitelnaya-tkan/uzi-tazobedrennyx-sustavovtbs-novorozhdennyx/
NB. От качества проведенного УЗИ исследования и от заключения, которое вам выдаст специалист УЗИ, зависит какое решение примет ортопед, какое будет назначено лечение и каков будет результат. Обязательно проверяйте, какое заключение выдал Вам специалист УЗИ. Если в описании нет величины углов альфа и бета, не описан характер костной и хрящевой частей впадины, центрации головки, в заключении не указан тип сустава по Графу, нет результатов функциональных проб, то такое исследование практически не имеет никакой ценности.
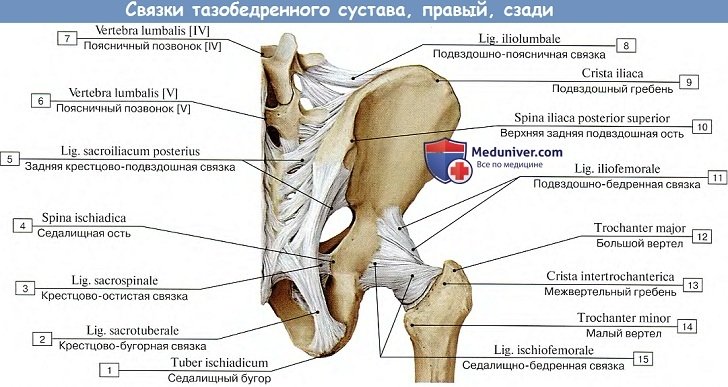
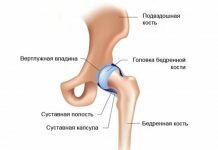
Тазобедренный сустав
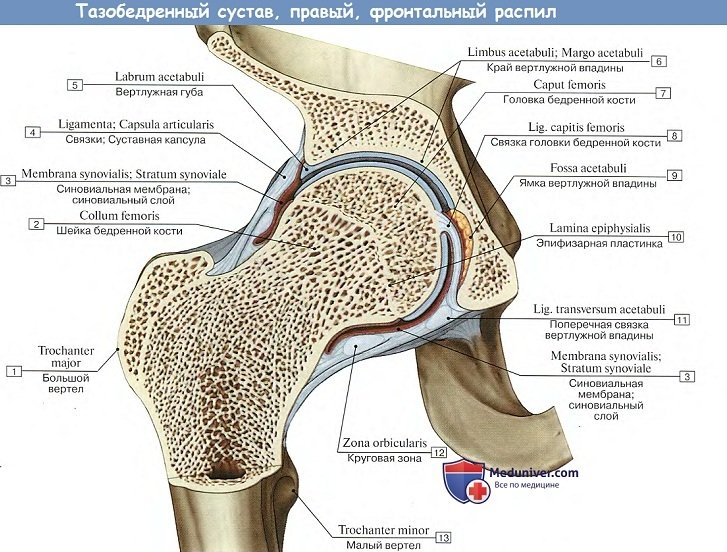
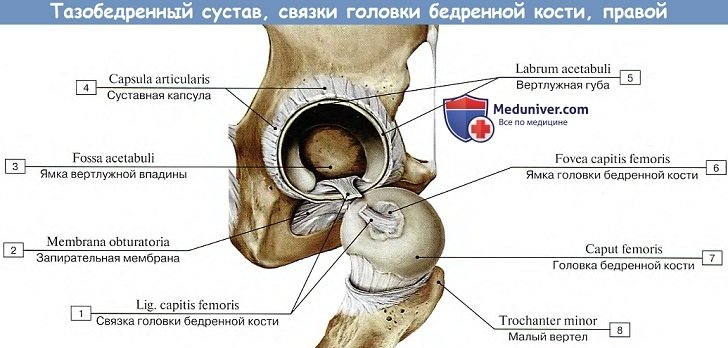
Тазобедренный сустав, art. coxae, образован со стороны тазовой кости полушаровидной вертлужной впадиной, acetabulum, точнее ее facies lunata, в которую входит головка бедренной кости. По всему краю вертлужной впадины проходит волокнисто-хрящевой ободок, labium acetabulare, делающий впадину еще более глубокой, так что вместе с ободком глубина ее превосходит половину шара. Ободок этот над incisura acetabuli перекидывается в виде мостика, образуя lig. transversum acetabuli.
Вертлужная впадина покрыта гиалиновым суставным хрящом только на протяжении facies lunata, a fossa acetabuli занята рыхлой жировой тканью и основанием связки головки бедренной кости. Суставная поверхность сочленяющейся с acetabulum бедренной головки в общем равняется двум третям шара. Она покрыта гиалиновым хрящом, за исключением fovea capitis, где прикрепляется связка головки. Суставная капсула тазобедренного сустава прикрепляется по всей окружности вертлужной впадины.
Прикрепление суставной капсулы на бедре спереди идет по всему протяжению linea intertrochanterica, а сзади проходит по бедренной шейке параллельно crista intertrochanterica, отступя от него в медиальную сторону.
Благодаря описанному расположению линии прикрепления капсулы на бедренной кости большая часть шейки оказывается лежащей в полости сустава. Тазобедренный сустав имеет еще две внутрисуставные связки: упомянутую lig. transversum acetabuli и связку головки, lig. capitis femoris, которая своим основанием начинается от краев вырезки вертлужной впадины и от lig. transversum acetabuli; верхушкой своей она прикрепляется к fovea capitis femoris. Связка головки покрыта синовиальной оболочкой, которая поднимается на нее со дна вертлужной впадины.
Она является эластической прокладкой, смягчающей толчки, испытываемые суставом, а также служит для проведения сосудов в головку бедренной кости. Поэтому при сохранении этой оболочки во время переломов шейки бедренной кости головка не омертвевает.
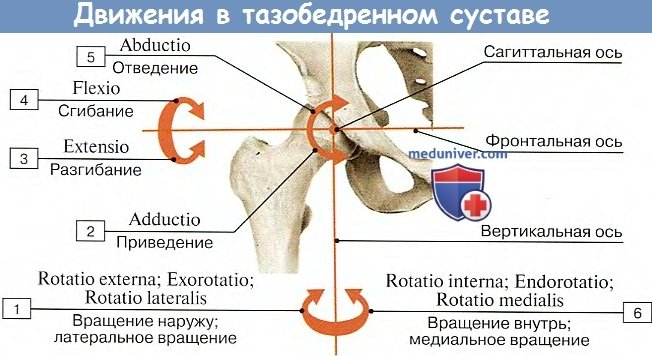
Тазобедренный сустав относится к шаровидным сочленениям ограниченного типа (чашеобразный сустав), а потому допускает движения, хотя и не столь обширные, как в свободном шаровидном суставе, вокруг трех главных осей: фронтальной, сагиттальной и вертикальной. Возможно также и круговое движение, circumductio.
Вокруг фронтальной оси происходит сгибание нижней конечности и разгибание. Самое большое из этих двух движений — это сгибание благодаря отсутствию натяжения фиброзной капсулы, которая сзади не имеет прикрепления к бедренной шейке. При согнутом колене оно больше всего (118 — 121°), так что нижняя конечность при максимальном своем сгибании может быть прижата к животу; при разогнутой в колене конечности движение меньше (84 — 87°), так как его тормозит натяжение мышц на задней стороне бедра, которые при согнутом колене бывают расслабленными.
Разгибание предварительно перед тем согнутой ноги происходит до вертикального положения. Дальнейшее движение кзади очень невелико (около 19°), так как оно тормозится натягивающейся lig. iliofemorale; когда, несмотря на это, мы разгибаем ногу еще дальше, это происходит за счет сгибания в тазобедренном суставе другой стороны. Вокруг сагиттальной оси совершается отведение ноги (или ног, когда они разводятся одновременно в латеральную сторону) и обратное движение (приведение), когда нога приближается к средней линии. Отведение возможно до 70 — 75°. Вокруг вертикальной оси происходит вращение нижней конечности внутрь и наружу, которое по своему объему равняется 90°.
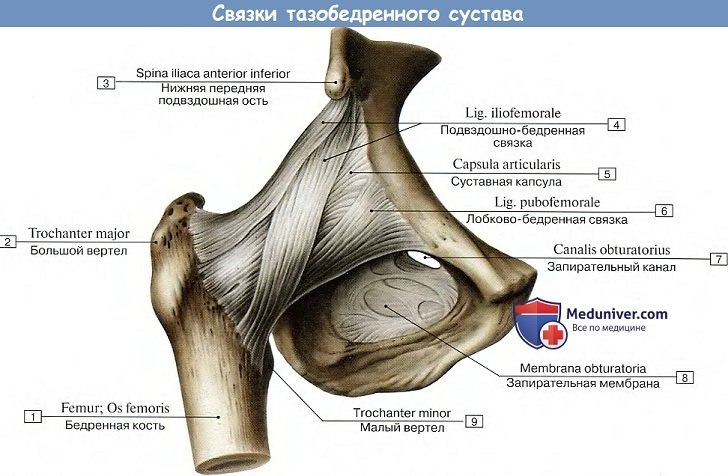
Соответственно трем основным осям вращения располагаются наружные связки сустава: три продольные (ligg. iliofemorale, pubofemoral et ischio-femorale) — перпендикулярно горизонтальным осям (фронтальной и сагиттальной) и круговая (zona orbicularis), перпендикулярная вертикальной оси.
1. Lig. iliofemorale расположена на передней стороне сустава. Верхушкой она прикрепляется к spina iliaca anterior inferior, а расширенным основанием — к linea intertrochanterica. Она тормозит разгибание и препятствует падению тела назад при прямохождении. Этим объясняется наибольшее развитие данной связки у человека, она становится самой мощной из всех связок человеческого тела, выдерживая груз в 300 кг.
2. Lig. pubofemorale находится на медиально-нижней стороне сустава, протягиваясь от лобковой кости к малому вертелу, и вплетаясь в капсулу. Она задерживает отведение и тормозит вращение кнаружи.
3. Lig. ischiofemorale начинается сзади сустава от края acetabulum в области седалищной кости, идет ла-терально над шейкой бедра и, вплетаясь в капсулу, оканчивается у переднего края большого вертела. Она задерживает вращение бедра кнутри и вместе с латеральной частью ligamentum iliofemorale тормозит приведение.
4. Zona orbicularis имеет вид круговых волокон, которые заложены в глубоких слоях суставной капсулы под описанными продольными связками и охватывают в виде петли шейку бедра, прирастая вверху к кости под spina iliaca anterior inferior. Круговое расположение zona orbicularis соответствует вращательным движениям бедра.
Нужно заметить, что у живого человека связки не доходят до своего предельного натяжения, так как торможение в известной мере достигается напряжением мышц в окружности сустава.
Обилие связок, большая кривизна и конгруентность суставных поверхностей тазобедренного сустава в сравнении с плечевым делают этот сустав более ограниченным в своих движениях, чем плечевой, что связано с функцией нижней конечности, требующей большей устойчивости в этом суставе. Это ограничение и прочность сустава являются причиной и более редких, чем в плечевом суставе, вывихов.
Тазобедренный сустав получает артериальную кровь из rete articulare, образованной ветвями a. circumflexa femoris medialis et lateralis (из a. profunda femoris) и a. obuturatoria. От последней отходит г. acetabulars, которая направляется через lig. capitis femoris к головке бедренной кости. Венозный отток происходит в глубокие вены бедра и таза — v. profunda femoris, v. femoralis, v. iliaca interna. Отток лимфы осуществляется по глубоким лимфатическим сосудам к nodi limphatici inguinales profundi. Капсула сустава иннервируется из nn. obturatonus, femoralis et ischiadicus.
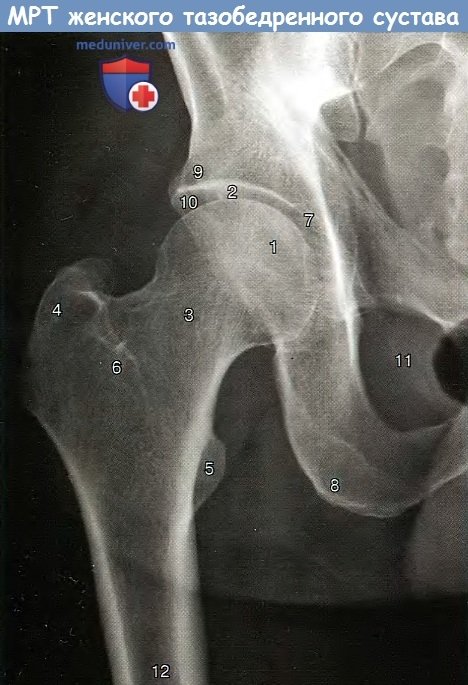
1 — внутренняя подвздошная артерия; 2 — тело матки; 3 — яичник;
4 — тело позвонка; 5 — большая поясничная мышца; 6 — маточная груба; 7 — вертлужная впадина;
8- головка бедренной кости; 9 — большой вертел бедренной кости; 10 — прямая кишка; 11 — седалищная кость.
УЗИ врожденная дисплазия тазобедренных суставов (лекция на Диагностере)
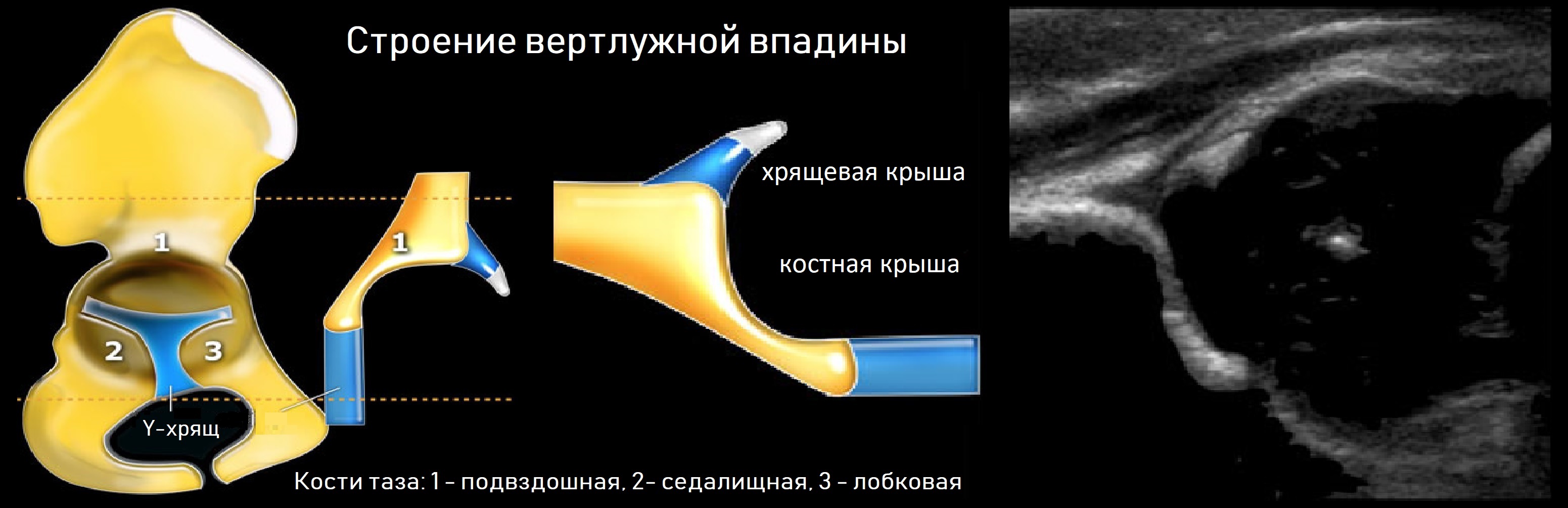
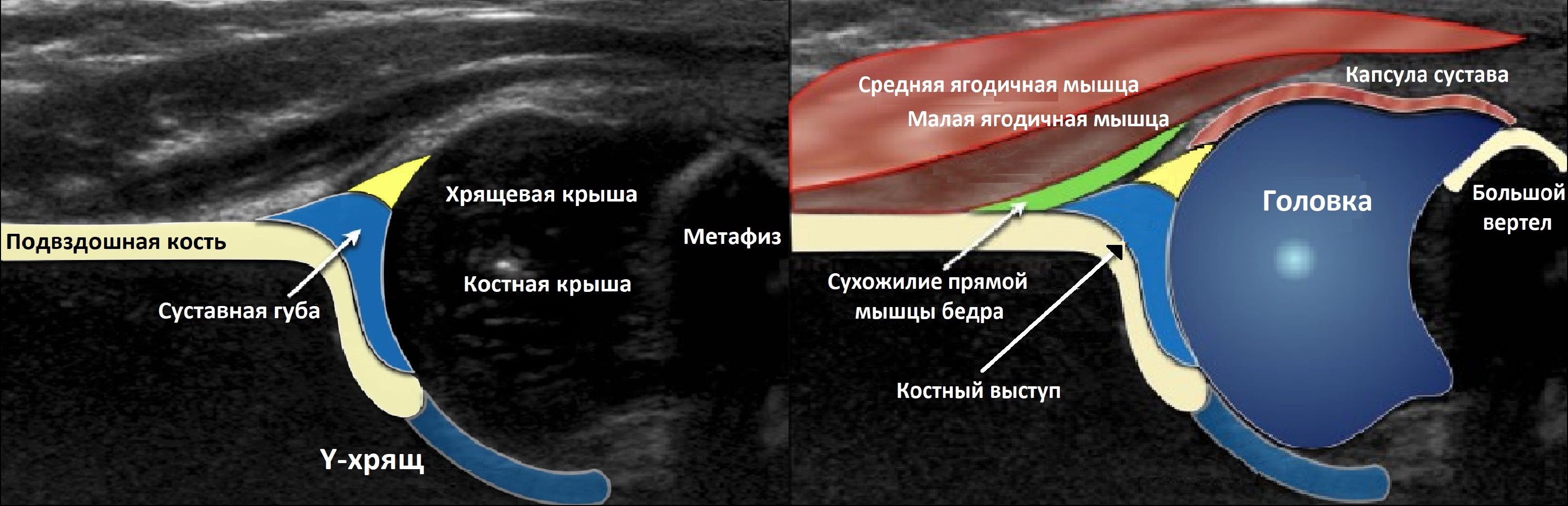
Тазобедренный сустав состоит из головки бедренной кости и вертлужной впадины. Вертлужную впадину образуют подвздошная, седалищная и лобковая кости. У детей три кости соединяет Y-хрящ. К 16-ти годам Y-хрящ окостенеет, тогда образуется единая безымянная кость.
К костному краю вертлужной впадины прикрепляется волокнисто-хрящевая суставная губа, которая увеличивает охват головки и выполняет роль присоски. Кнаружи от суставной губы крепится суставная капсула; головка и большая часть шейки оказываются в полости сустава.
Нажимайте на картинки, чтобы увеличить.
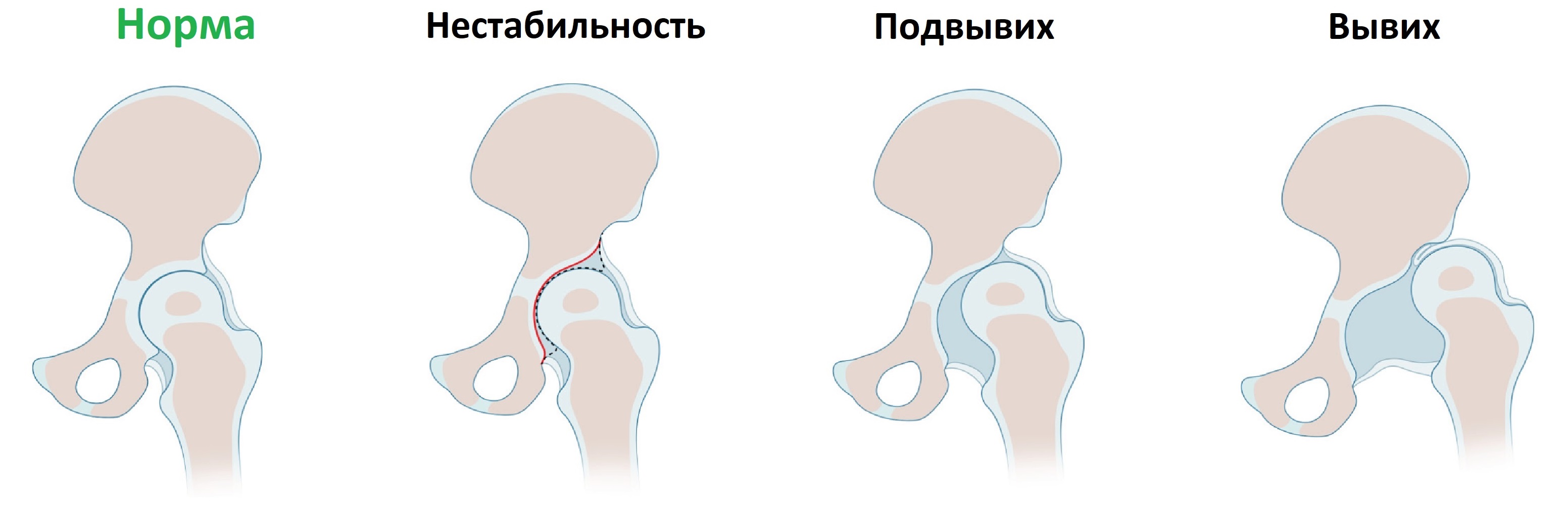
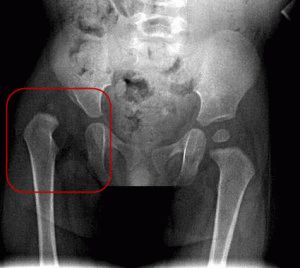
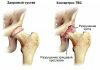
Врожденная дисплазия тазобедренных суставов встречается с частотой 6-20 случаев на 1000 новорожденных. При дисплазии костный край вертлужной впадины неполноценно развит, головка бедренной кости смещается кнаружи (подвывих) или выходит за пределы впадины (вывих).
От постоянного трения о сверхподвижную головку суставная губа превращается в плотное фиброзное кольцо, суставная капсула растянута и утолщена. Если образуются спайки между суставной губой и дном впадины или суставной капсулой и подвздошной костью, вправление вывиха затруднено.
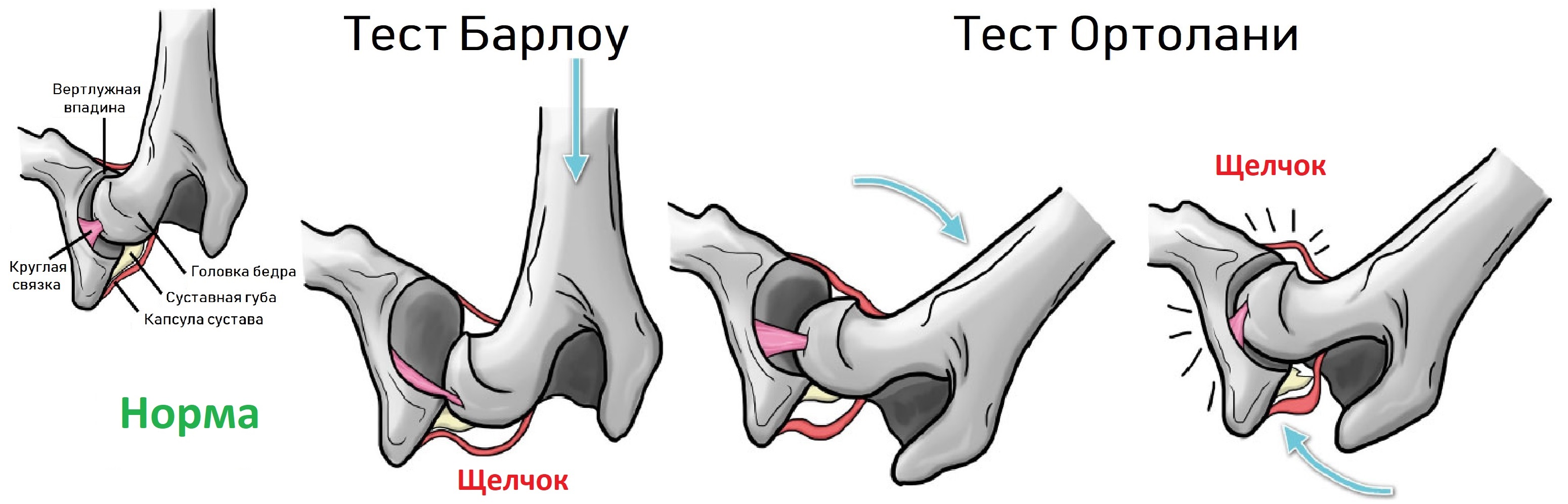
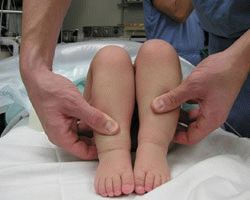
Признаки дисплазии тазобедренного сустава: разная длина ног, асимметрия ягодичных складок, ограничение разведения бедер. Когда вертлужная впадина неглубокая, то головка легко вывихивается и вправляется при пробе Барлоу-Ортолани.
Младенец лежит на спине, ноги согнуты в коленях и приведены к средней линии. Деликатно надавите на колено вдоль оси бедра, при вывихивание слышно щелчок. Постепенно разводите ноги, вправление вывиха также сопровождает щелчок.
Нагрузка на кости определяет их форму. Если головка бедра сверхподвижная или вывихнута, то кости и связки тазобедренного сустава развиваются уродливо. Ранняя диагностика врожденной дисплазии тазобедренного сустава определяет эффективность лечения и исход.
УЗИ тазобедренных суставов у младенцев
У новорожденного головка бедренной кости хрящевой плотности, что позволяет оценивать вертлужную впадину методом УЗИ. У детей старше 6 месяцев возможности ультразвука ограничены из-за окостенения краев впадины и частично головки.
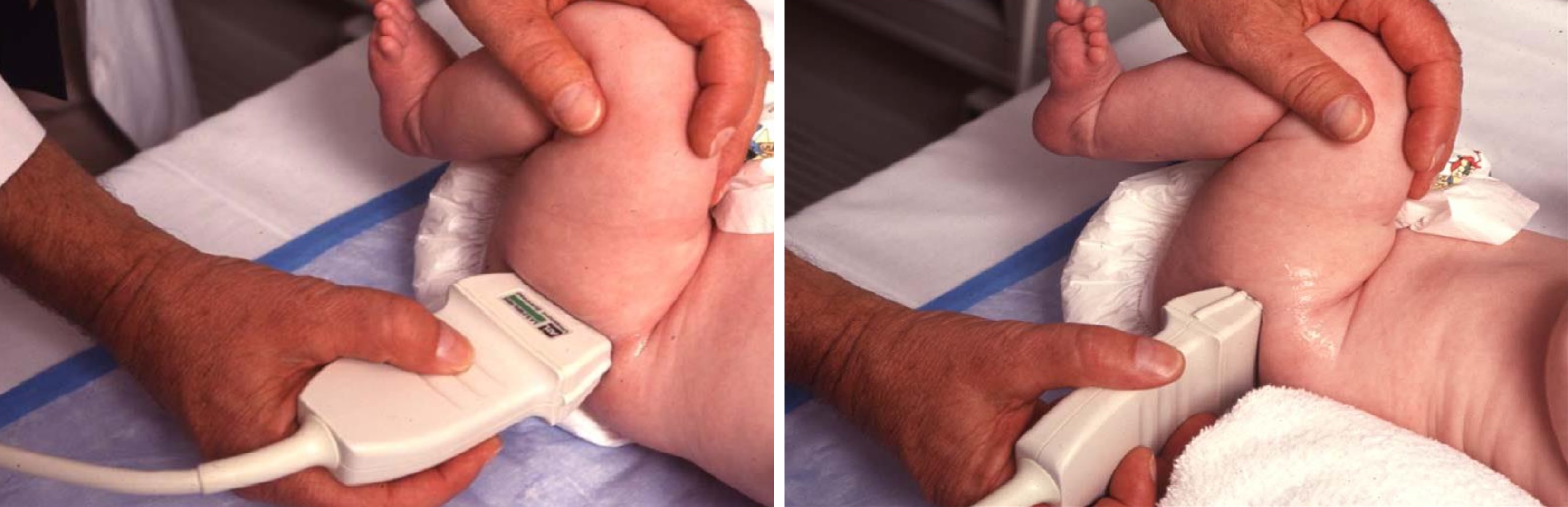
Младенец лежит на спине или на боку. Бедро оценивают в нейтральном (15-20°) и согнутом (90°) положениях. Линейный датчик 7-15 МГц располагают в проекции большого вертела параллельно (1) или перпендикулярно (2) поясничному отделу позвоночника.
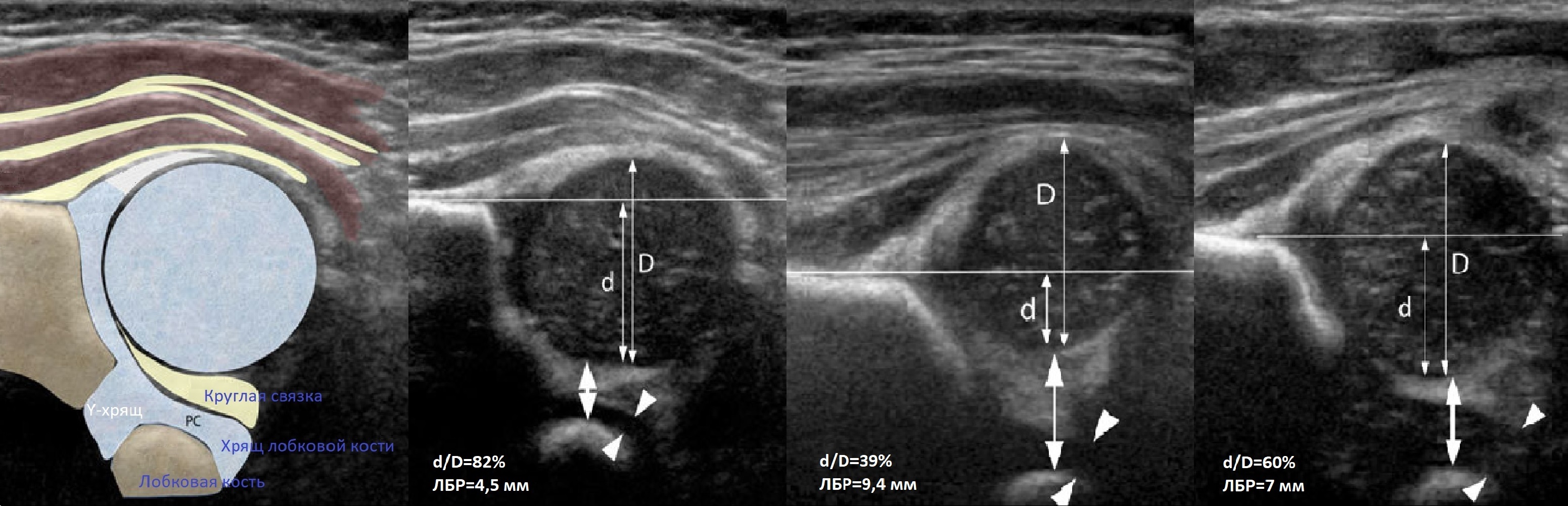
На первом этапе тазобедренный сустав сканируют в продольной плоскости. Проводят основные линии, измеряют костное покрытие головки, расстояние от лобковой кости до головки, ∠α и ∠β, а также определяют тип строения по Графу.
На втором этапе оценивают стабильность тазобедренного сустава сустава при пробе Барлоу-Ортолани. В нестабильном суставе костное покрытие головки уменьшается, а расстояние от лобковой кости до головки и ∠β увеличиваются.
На третьем этапе тазобедренный сустав сканируют в поперечной плоскости. В случаях нестабильности, подвывиха или вывиха определяют кпереди или кзади смещается головка при пробе Барлоу-Ортолани.
Продольное сканирование тазобедренных суставов
Датчик располагают в проекции большого вертела параллельно поясничному отделу позвоночника. Найдите самое глубокое место вертлужной впадины. Отрегулируйте наклон датчика, чтобы линия тела подвздошной кости лежала строго горизонтально (2).
Пока головка бедренной кости хрящевой плотности, имеется акустическое окно для исследования вертлужной впадины. При продольном сканировании документируют по два снимка: первый — обзорный, второй — с линиями и углами.
Проведите базовую линию по наружному контуру подвздошной кости и обозначьте головку бедренной кости, аппарат автоматически вычисляет степень костного покрытия головки. Костное покрытие головки в случаях предвывиха 40-50%, подвывиха 6 мм, разница между бедрами >1,5 мм (3). Толстый хрящ лобковой кости считают вариантом нормы (4).
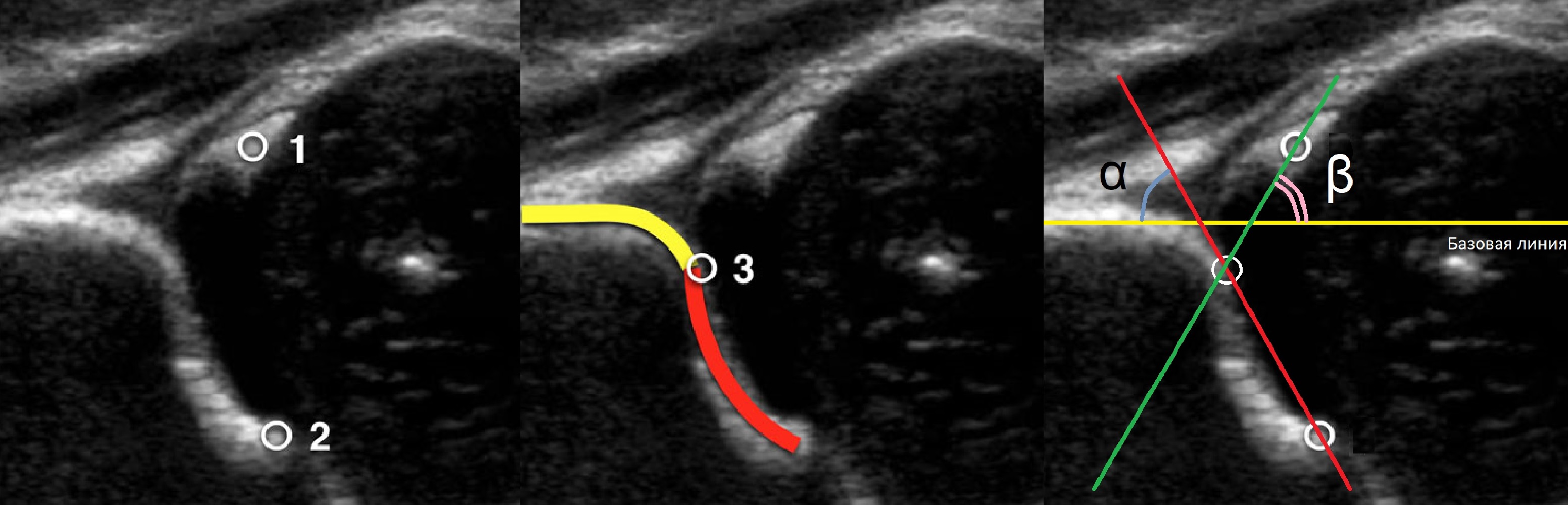
Линии костной (красная) и хрящевой (зеленая) крыши проходят через костный выступ, а так же начало Y-хряща и центр гиперэхогенного кончика суставной губы, соответственно. Степень развития костной крыши определяет ∠α, а хрящевой крыши ∠β.
Если край подвздошной кости округлый, костный выступ определяют в точке перехода дуги наружного контура вертлужной впадины в дугу наружного контура подвздошной кости. Обратите внимание, все линии проходят по наружному контуру костей.
Типы тазобедренных суставов по Графу
Тип 1: ∠α>60°, костное покрытие головки >50%
1а: ∠β 77°. Костная часть крыши уплощена. Костный выступ закруглен или плоский. Хрящевая крыша расширена. Заключение: Тяжелая дисплазия т/б сустава (тип 2d), предвывих (близко к децентрации головки). Гипсовая повязка на 3 недели, затем стремена Павлика. Контроль УЗИ 1 раз в месяц.
Дисплазия тазобедренных суставов: тип 2а
Рождение ребёнка – праздник для семьи. Тем печальнее становится болезнь маленького новорожденного. Нередко среди малышей встречается заболевание, известно как дисплазия тазобедренного сустава 2а.
Лучшее оружие против болезни – информация. Рассмотрим представление о заболевании, признаки, причины появления и меры борьбы.
Почему возникает заболевание
В последнее время дисплазия тазобедренного сустава чаще стала встречаться у новорожденных малышей в возрасте до года. Причины установлены:
- Неблагоприятная атмосфера развития плода (экологическая);
- Нарушения при беременности (неправильное расположение плода, безответственное отношение матери);
- Наследственная склонность к нарушениям опорно-двигательного аппарата.
Врач не сможет точно назвать причину развития заболевания.
Что такое дисплазия тазобедренного сустава
Дисплазия – нарушение структуры суставов таза и бедра. Если возраст тазобедренных суставов не достиг зрелости, болезнь относят в тип 2а. Чаще дисплазия проявляется уже при рождении, судя по последним подсчётам, слишком часто. Что интересно, чаще дисплазия появляется у маленьких девочек.
Тип 2а – начальная стадия. На первой стадии тазобедренный сустав находится в относительно свободном, здоровом положении, но уже намечаются отдельные сдвиги в отрицательную сторону. На упомянутой стадии стадии связки и суставные ткани не прилегают к суставу, не удерживают, из-за этого соединение начинает «вихлять», расшатывается, как хлипкий болт.
| Видео (кликните для воспроизведения). |
 |
История лечения: Как Дмитрий Николаев избавился от боли в суставах |
Избранные люди считают, что рождение малыша с неправильными сочленениями в суставе означает пожизненный дефект. Мнение ошибочно. Истина сложнее: дисплазия тазобедренного сустава продолжит расширяться, превращаясь в прочие типы, приводя к серьёзным болезням. Приведем примеры:
- Предвывих (типы 3а и 3в). На указанной стадии головка кости бедра слегка вылезает из вертлужной впадины;
- Вывих головки кости бедра (тип 4). Головка выходит полностью, сустав начинает деформироваться. Нарушается подвижность: малыш способен прихрамывать либо не ступать на ногу.
Различают одностороннюю и двухстороннюю дисплазию тазобедренного сустава. Дело заключается в вовлеченности ног: либо единственная нога становится жертвой дисплазии, либо одновременно обе. У новорожденных, к сожалению, чаще случается двусторонняя дисплазия.
Различить патологию сложно, болезнь не выказывает присутствие. Малышу не бывает больно, не развиваются судороги и прочие яркие симптомы нарушения. Внимательный родитель заметит болезнь в говорящих проявлениях:
- Разная длина ножек;
- Ягодицы несимметричны;
- Из тазобедренного сустава издаются характерные щелчки: головка бедренной кости выскакивает из вертлужной впадины.
Если ребёнку исполнился год, наступило время активной ходьбы, дисплазия 2а проявляется признаками:
- Малыш любит ходить на носочках;
- «Утиная» походка вразвалочку.
Если симптом заметит врач – тем лучше. Если фактор насторожил родителей, обратитесь за консультацией поскорее.
Как диагностируют дисплазию
Самостоятельные диагнозы и назначение лечения запрещены во благо ребёнка. Предстоит диагностика, без явного доказательства появления дисплазии лечение не начнут. Частая процедура выявления – прохождение УЗИ.
Процедура показывает явные преимущества. Во-первых, не доставляет детям дискомфорта (и взрослым). Во-вторых, чтобы сделать УЗИ, не нужно платить большие деньги, процедура вполне доступна.
УЗИ проводят грудничку, начиная с 4 месяца и заканчивая 6. Исследование выявит степень заболевания, подтвердит либо опровергнет наличие болезни. Начнётся лечение. По достижении возраста 6 месяцев придётся отправиться на рентген.
Как проходит лечение
Успешность лечения новорожденных с дисплазией тазобедренного сустава (начальный тип), зависит от месяца, когда заболевание замечено. Статистика показывает: в 90% случаев детишки остаются здоровыми и продолжают расти без непреодолимых препятствий. Чаще врачи добиваются результата к полуторагодовалому возрасту.
Если ребёнку уже исполнилось полгода, с молниеносным лечением придётся подождать: порой до пяти лет либо больше. Не предоставляется гарантии, что результат окажется лучшим. Чаще бывает наоборот. Порой требуется операция.
Если малыш вовсю ходит и диагностирована дисплазия последующей степени, результат лечения непредсказуем. Если говорить честно, вряд ли лечение принесёт полнейшее выздоровление. От родителей требуется соблюдение правил:
- Не ставить малыша на ножки, пока врач не выпишет соответствующее разрешение;
- Требуется помогать малышу делать специальные профилактические упражнения. К примеру, лечь на спину, развести ножки и вращать тазобедренный сустав. Упражнение помогает костям становиться более гибкими, растягивает их;
- Обеспечить ребёнку положение, когда бёдра постоянно разведены. Если зафиксировать правильное положение в суставе, кости привыкнут к принятому положению и правильно срастутся.
К счастью, лечение доступно и вполне осуществимо с положительным результатом. Главное – посетить врача вовремя, не запуская болезнь.
Как помочь ребёнку до установления диагноза
Если малыш родился здоровым, дисплазия тазобедренного сустава не страшна.
Для новорожденных детей обязательным становится ежемесячный осмотр у педиатра. Трижды в год родители приводят ребёнка к ортопеду. Если доктора не заметят настораживающих признаков, беспокоиться не стоит.
Известен интересный профилактический метод – широкое пеленание. Нельзя пеленать ребёнка, чтобы ножки завёрнутого младенца оставались выпрямлены, как у оловянного солдатика. Последние исследования показывают, что между двумя способами– пеленание «оловянным солдатиком» и патологией тазобедренного сустава присутствует взаимосвязь. Подобное пеленание было принято во времена прабабушек, не позволяйте представительницам старшего поколения пеленать малыша неправильным способом.
Лучше, если карапуз будет закутан по подобию детей древних племён: малыш просто «сидит» в пелёнке, повешенной на мамину шею. Мама поддерживает ребёнка, а ножки младенца свободно висят над землёй. Если малыш за спиной – метод правильный, ребёнок обхватывает мамину спину ножками, бедренные кости постоянно находятся в разведённом, фиксированном состоянии. Японцы заметили, когда метод пеленания стал широко использоваться в семьях с новорождёнными детьми, процент дисплазии уменьшился в разы!
Дисплазия тазобедренного сустава, тип 2а, чаще появляется у новорожденных деток. Будущим мамам лучше пристальней следить за здоровьем во время беременности, не прекращая заботы о малыше после его рождения.
Возможности ультразвуковой диагностики патологий тазобедренных суставов у детей в первые 6 месяцев жизни
УЗИ сканер HS50
Доступная эффективность. Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.
Анатомически правильное строение тазобедренного сустава у детей первых дней жизни позволяет в дальнейшем ребенку удерживать туловище в вертикальном положении, ограничивать разгибание в тазобедренном суставе, обеспечивая правильную походку, возможность справляться с физическими нагрузками [1]. Тазобедренный сустав — это чашеобразный сустав (разновидность шаровидного), образован суставной поверхностью головки бедренной кости, которая покрыта гиалиновым хрящом на всем протяжении (кроме ямки) и вертлужной впадиной тазовой кости, покрытой хрящом только в области полулунной поверхности, а на остальном протяжении выполнена жировой клетчаткой и покрыта синовиальной мембраной [2].
Врожденная дисплазия тазобедренных суставов проявляется повышенной подвижностью, слабостью связочного аппарата, несформировавшейся вертлужной впадиной тазовой кости (плоская), в результате чего головка бедренной кости не занимает правильное положение в вертлужной впадине. Дисплазия проявляется к концу первого года жизни, когда ребенок начинает ходить (движения асимметричны и затруднены). Вывих тазобедренного сустава резко ограничивает движения и приводит к развитию калечащей походки, нарушению осанки с последующим искривлением позвоночника.
Проведение своевременного ультразвукового исследования (УЗИ) тазобедренных суставов у детей первых 3 мес жизни позволяет визуализировать структуры сустава, которые еще не подверглись оссификации. У детей в возрасте от 3 до 6 мес УЗИ дает возможность определения сроков оссификации без лучевой нагрузки, выявить дисплазию, определить правильную тактику лечения, провести курс терапии и наблюдать за развитием суставов в динамике.
Материалы и методы
УЗИ тазобедренных суставов было проведено 395 детям в возрасте до 6 мес по методу Г. Рейнгарда [3] с одновременной оценкой развития костно-хрящевого соотношения сустава, определением сонографических типов тазобедренных суставов.
Результаты
В ходе обследования тазобедренных суставов у 395 детей были выявлены следующие типы тазобедренных суставов.
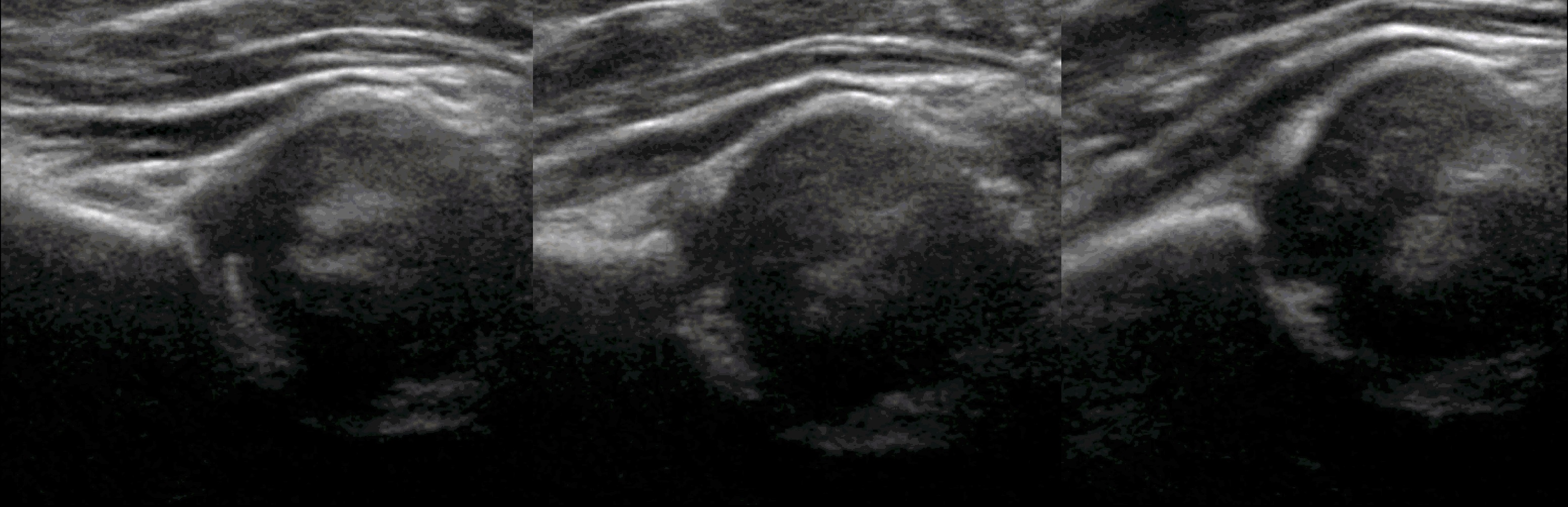
По результатам УЗИ у 286 (72,41%) детей диагностированы типы 1а и 1б тазобедренных суставов (по Г. Рейнгарду). Клинически и сонографически типы 1а и 1б соответствуют возрасту ребенка — это здоровые суставы. Костная часть вертлужной впадины хорошо определяется, костный эркер слегка сглажен или прямоугольный, хрящевая часть крыши охватывает головку бедренной кости, костно-хрящевое соотношение больше или равно 2/3. Угол α больше или равен 60°. Угол β меньше 55° — тип 1а (рис. 1); угол β больше 55° — тип 1б.
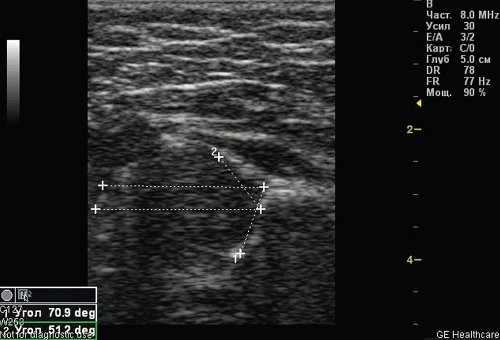
Рис. 1. Тазобедренный сустав тип 1а.
1 — угол α=70,9°;
2 — угол β=51,2°.
У 35 (4,81%) детей выявлена простая двусторонняя дисплазия тазобедренных суставов, без пространственных нарушений (рис. 2). В результате данной патологии происходит задержка сроков оссификации (формирования ядра), которая связана с пониженным содержанием кальция в организме ребенка (впоследствии при увеличении физической нагрузки на суставы, когда ребенок после 6 мес начинает сидеть и стоять, может произойти деформация головки бедренной кости).
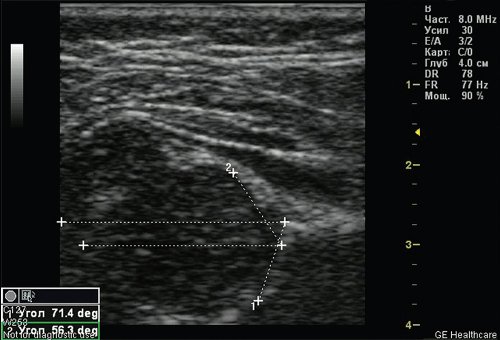
Рис. 2. Простая дисплазия — задержка сроков оссификации без пространственных нарушений (ребенок 5 мес).
Тип 2а тазобедренных суставов (рис. 3) диагностирован у 46 (11,6%) детей. Это вариант физиологической задержки развития тазобедренных суставов у детей в возрасте до 12 нед, при котором угол α меньше 59°, но больше 50°, соответственно угол β больше 60°.
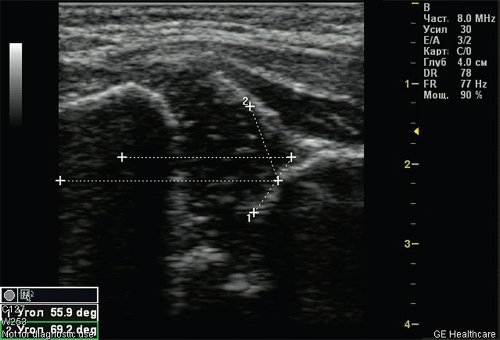
Рис. 3. Тазобедренный сустав тип 2а.
1 — угол α=55,9°;
2 — угол β=69,2°.
Тип 2б тазобедренных суставов выявлен у 25 (6,33%) детей — дисплазия тазобедренных суставов у детей старше 3 мес (рис. 4). Костная вертлужная впадина недостаточно развита, костный эркер закруглен, костнохрящевое соотношение меньше 2/3, хрящевая часть крыши охватывает головку бедренной кости. Угол α меньше 59°, но больше 50°, угол β больше 60°.
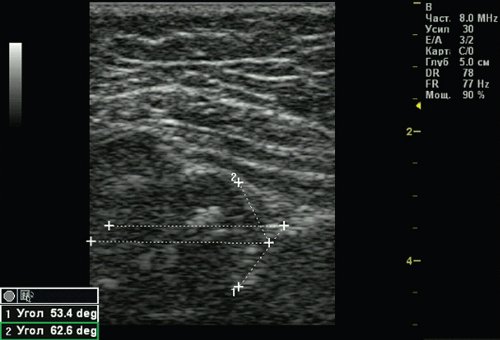
Рис. 4. Тазобедренный сустав тип 2б.
1 — угол α=53,4°;
2 — угол β=62,6°.
Тип 2с тазобедренных суставов (рис. 5) обнаружен у 2 (0,51%) детей. Это вариант тяжелой дисплазии в любом возрасте. Все составляющие сустава недоразвиты. Костная часть вертлужной впадины уплощена, костный эркер закруглен или плоский, хрящевая часть вертлужной впадины расширена, но еще охватывает головку бедра. Угол α меньше 49°, но больше 43°, угол β больше 65°, но меньше 72°. Такой тип суставов без соответствующего лечения, влечет прогрессирующее децентрирование головки бедра.
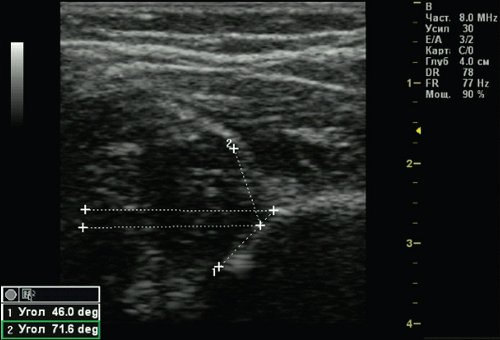
Рис. 5. Тазобедренный сустав тип 2с.
1 — угол α=46,0°;
2 — угол β=71,6°.
У 1 (0,25%) ребенка выявлен 3а тип тазобедренного сустава — врожденный вывих бедра (рис. 6). Костная часть вертлужной впадины и эркер плоские, хрящевая часть вертлужной впадины смещается краниально, так как головка бедра не может быть зафиксирована в вертлужной впадине, происходит ее децентрация. Структура хрящевой части крыши не изменена. Угол α меньше 43°.
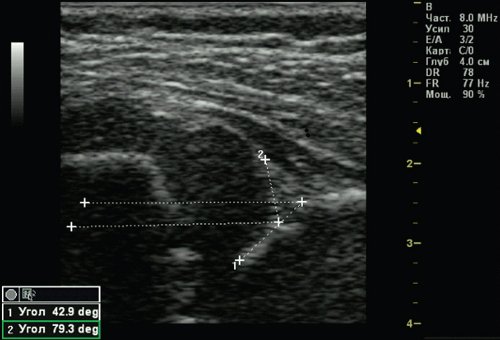
Рис. 6. Тазобедренный сустав тип 3а.
1 — угол α=42,9°;
2 — угол β=79,3°.
Все 106 детей, с выявленной патологией, были направлены на консультацию к врачу-ортопеду. После курса физиотерапии, широкого пеленания, при необходимости, на контрольном УЗИ (50 детей), были выявлены следующие изменения:
- Из 8 детей с простой двусторонней дисплазией тазобедренных суставов, без пространственных нарушений, с задержкой сроков оссификации, у 2 изменений не наблюдалось, а у 6 детей сроки оссификации соответствовали возрасту.
- Из 25 детей с тазобедренными суставами типа 2а после проведенного курса лечения у 10 установлен тип 1а, у 7 — тип 1б, у 3 — тип 2б, у 5 детей имела место простая двусторонняя дисплазия тазобедренных суставов, без пространственных нарушений, с задержкой сроков оссификации.
- Из 17 детей с тазобедренными суставами типа 2б после проведенного курсалечения у 5 установлен тип 1а, у 7 — тип 1б, у 1 — тип 2б, у 4 детей сохранялась простая двусторонняя дисплазия тазобедренных суставов, без пространственных нарушений, с задержкой сроков оссификации.
В результате 35 (70%) детей со своевременно диагностированной патологией после проведенной терапии имеют здоровые суставы 1-го типа, 15 (30%) детей, с сохранившейся патологией были направлены на повторный курс терапии.
Заключение
Проведенное исследование подтверждает необходимость УЗИ тазобедренных суставов детям в возрасте до 6 мес в амбулаторных условиях, позволяющего избежать неоправданной лучевой нагрузки. Использование полученной информации дает возможность своевременного проведения корректирующей терапии для всех типов тазобедренных суставов в раннем периоде с последующим правильным их формированием.
Литература
- МакНелли Ю. Ультразвуковые исследования костномышечной системы: Практическое руководство. Издательский дом Видар-М, 2007. 400 с.
- Синельников Р.Д., Синельников Я.Р. Атлас анатомии человека.Учебное пособие. 2-е издание, стереотипное. В 4-х томах. Т. 1. М.: Медицина, 1996. 344 с.
- Рейнгард Г. Сонография тазобедренных суставов новорожденных. Диагностические и терапевтические аспекты: Руководство. 5-е издание // Сонографические типы тазобедренных суставов / Изд-во Том. ун-та, 2005. 196 с.


УЗИ сканер HS50
Доступная эффективность. Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.
Типы эндопротезов тазобедренного сустава
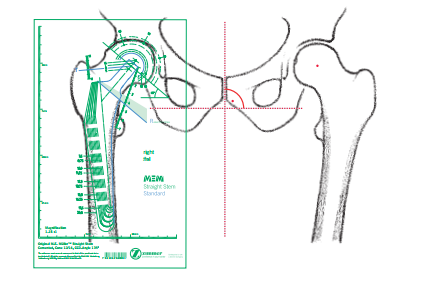
Различные типы эндопротезов тазобедренного сустава
Вообще, тот тип имплантата, который будет установлен пациенту в ходе операции эндопротезирования, будет выбран хирургом в зависимости от степени повреждения сустава, уровня активности, показателей веса и возраста и других факторов. Но, чем больше информации вы будете знать о различных типах эндопротезов и материалах, используемых при их изготовлении, тем больше вероятности, что вы сможете, совместно с вашим лечащим врачом, подобрать наиболее подходящий именно вам тип имплантата. Поскольку все эндопротезы отличаются между собой, хирург обычно работает с двумя-тремя брендами.
При поиске лучшего эндопротеза тазобедренного сустава важно помнить: ваш лечащий врач является абсолютным экспертом именно в тех эндопротезах, с которыми он или она работает.
Какими характеристиками должен обладать и каким требованиям должен отвечать хороший эндопротез тазобедренного сустава:
- Обеспечивать достаточный объем движений и возможность пациенту вести активный образ жизни.
- Иметь выживаемость 15-20 лет и больше.
- Иметь достаточную историю использования у пациентов (5-10 лет минимум)
- Соответствовать особенностям вашего организма (например, быть биосовместимым при наличии аллергии на никель). Ваш врач задаст вам ряд вопросов касаемо вашего образа жизни, наличия аллергических реакций и т.д.
- Быть привычным типом эндопротеза конкретно для вашего оперирующего хирурга.
Из чего состоит процедура эндопротезирования тазобедренного сустава?

image from Orthoinfo AAOS
Типичная операция эндопротезирования ТС, независимо от типа доступа (передний или задний) включает этап опила костных структур и подбора нужного вам компонента эндопротеза.
Вот из чего состоит стандартная процедура эндопротезирования тазобедренного сустава:
Сначала тазоберенный сустав размыкают. Это включает в себя изъятие головки бедренной кости из полости ацетабулярной впадины. Впадина после этого обрабатывается специальным инструментом, поврежденный хрящ и кость удаляются. Затем во впадину устанавливается искусственная металлическая чашка. Чашка устанавливается очень плотно и подбирается точно под параметры впадины. Установка может производиться либо при помощи цементирования, либо без него. Затем в чашку устанавливается пластиковый вкладыш. Эти два компонента образовывают вашу новую впадину, и поэтому называются «ацетабулярные компоненты».
В чем разница между цементным и бесцементным (press—fit) эндопротезом?
При использовании цементирования, быстросохнущий цемент используется в качестве клея для соединения эндопротеза и кости пациента. При использовании бесцементной техники, или, как ее еще называют, техники press—fit, имплант имеет специальное покрытие, позволяющее кости «врастать» внутрь эндопротеза и интегрироваться с костью. Раньше более часто использовались цементные эндопротезы, сейчас популярность набрали бесцементные опции.
Далее, округлая шарообразная головка бедренной кости, ранее изъятая из ацетабулярной впадины, полностью удаляется. После этого канал бедренной кости высверливается, и туда помещается искусственный компонент – бедренная ножка. На этот искусственный компоненты затем крепится искусственная головка бедренной кости. Существует множество вариантов таких головок, и хирург выберет наиболее подходящий именно вам. После установки, головка эндопротеза (феморальный компонент) будет «погружена» (соединена) в установленную ранее чашку (ацетабулярный компонент). Все эти четыре компонента заменят поврежденный сустав.
Компоненты: из чего состоит эндопротез тазобедренного сустава?
Естественный сустав состоит из двух основных частей: головки и впадины. Во время эндопротезирования тазобедренного сустава для создания нового искусственного сустава используются четыре компонента. Как уже отмечалось выше, этими компонентами являются: ацетабулярный компонент (чашка), пластиковый вкладыш, головка бедренной кости и бедренная ножка.
-
Ацетабулярный компонент (чашка) – компонент, который создаст новую ацетабулярную впадину. Этот компонент устанавливается в кость таза после того, как произведены необходимые опилы и обработка костных поверхностей впадины. Обычно этот компонент изготавливается из металла, но иногда используется также керамика или комбинация керамики и металла.

-
Ацетабулярный вкладыш – Пластиковый вкладыш плотно устанавливается в ацетабулярный компонент и позволяет головке бедренной кости легко скользить в нем. Обычно этот компонент изготавливается из высококачественного прочного пластика.

-
Головка бедренной кости – Головка по размерам точно соответствует новому пластиковому вкладышу, и прикрепляется к бедренной ножке. Существует большое количество разнообразных форм и размеров головок. Головки могут изготавливаться из прочного металла, пластика, керамики или сочетания этих материалов.

-
Бедренная ножка – Ножка прикрепляется к головке и обеспечивает опору нового сустава. Обычно, металл, из которого изготавливается ножка, является пористым, что позволяет естественной кости прорастать и интегрироваться с вновь установленным компонентом.

Какие материалы применяются при эндопротезировании тазобедренного сустава?
Компоненты эндопротеза могут быть изготовлены из прочного пластика, керамики или металла. В большинстве случаев, бедренная ножка выполнена из титана, титан-кобальтового или кобальт-хромового сплава или нержавеющей стали. Головка, вкладыш и чашка могут быть изготовлены из металла, пластика или керамики, либо из сочетания вышеперечисленных материалов. Материалы изготовления компонентов должны быть прочными, но гибкими для того, чтобы обеспечивать подвижность. Компоненты также должны быть биосовместимы (подходящими для контакта с организмом человека, не вызывающими реакции при контакте).
Стандартные сочетания материалов изготовления компонентов
- Металл-металл – чашка и головка выполнены из металла. Металл может быть представлен титановым, кобальт-хромовым сплавом или смешанным сплавом на основе кобальта. Полиэтилен и металл-полиэтилен – полиэтилен это высококачественный пластик. Обычно из него изготавливают ацетабулярный вкладыш и иногда чашку. В случае, когда чашка вкладыш пластиковый, а головка металлическая, то это сочетание называется металл-полиэтилен.
- Керамика-металл, керамика-полиэтилен, керамика-керамика – керамические компоненты эндопротезов встречаются довольно редко, и этот материал используется не всеми хирургами. Керамика обычно используется в сочетании с металлическими или пластиковыми компонентами при наличии аллергии на металл. Хотя керамические компоненты довольно прочные, исторически они всегда были более хрупкими по сравнению с металлическими компонентами. Это, однако, сейчас меняется. Сегодня есть данные, что керамические компоненты способны служить дольше керамических.
| Видео (кликните для воспроизведения). |
|
Доктор С.М.Бубновcкий подтверждает силу препарата... Читать далее >>> |
Для тех пациентов, у кого есть аллергия на металлы, титановый сплав является наиболее мягким вариантом с наименьшим (зачастую не поддающимся выявлению) содержанием никеля. Существуют варианты эндопротезов, выполненные совсем без применения металла.
Источники
-
Ольга, Барышева Апоптоз периферических лимфоцитов при ревматоидном артрите / Барышева Ольга , Наталья Везикова und Ирина Марусенко. — М. : Palmarium Academic Publishing, 2014. — 108 c. -
Гринев, М. В. Остеомиелит / М. В. Гринев. — М. : Медицина, 2011. — 152 c. -
П. В. Евдокименко Артроз тазобедренных суставов. Уникальная исцеляющая гимнастика / П. В. Евдокименко. — М. : Гостехиздат, 2014. — 144 c.