Содержание
- 1 Коленный гиалиновый хрящ
- 2 Что вызывает истончение?
- 3 Стадии повреждения
- 4 Гиалиновый хрящ коленного сустава: истончение и причины, строение и методы лечения
- 5 Нормы и протокол расшифровки УЗИ коленного сустава
- 6 Гиалиновый хрящ коленного сустава истончен: норма толщины
- 7 Дифференциальная диагностика деформирующего остеоартроза и ревматоидного артрита при поражении коленного сустава с использованием УЗИ
- 8 Коленный гиалиновый хрящ
- 9 Что вызывает истончение?
- 10 Стадии повреждения
Коленный гиалиновый хрящ
Возрастные изменения, нарушение обмена веществ, травмы, повышенные нагрузки, лишний вес ослабляют гиалиновый хрящ коленного сустава, что приводит к развитию серьезных заболеваний и инвалидности. Патология хрящевой ткани является наиболее частой причиной обращений к врачу у взрослого населения после 25 лет.
Что такое гиалиновый хрящ?
В организме человека он выстилает поверхность суставов, вентральный участок ребра и эпифизарную пластинку. В коленном сочленении хрящ находится на мыщелках большеберцовой кости и внутренней части коленной чашечки. Эта упругая и прочная структура с блестящей и скользкой поверхностью предотвращает трение костей, амортизирует нагрузки на опорно-двигательный аппарат и обеспечивает сгибательные и разгибательные движения.
Хрящи являются разновидностью соединительной ткани, но в отличие от других видов, у гиалинового отсутствуют нервные окончания и кровоснабжение.
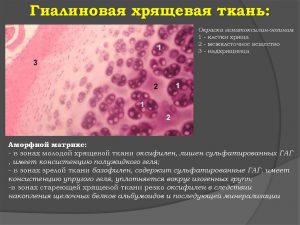

- Клетки (10%). Входят молодые и зрелые хондроциты, хондробласты, стволовые клетки.
- Межклеточное вещество (90%)., которое содержит:
- коллагеновые волокна, с переплетенными в тройные спирали молекулами, обеспечивающие эластичность и противодействие всем видам деформации;
- вода (норма 65—80%), являющаяся амортизатором, необходима для обмена веществ;
- аморфное вещество, обеспечивающее питание.
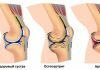
В норме толщина гиалинового хряща равна 5—6 мм. Его строение обладает определенными особенностями. Как показывает поперечный срез, суставной хрящ не имеет надхрящницы, пронизанной кровяными капиллярами. Поэтому его питание полностью зависит от синовиальной жидкости. В гиалиновом хряще выделяют 3 слоя:
- поверхностный (бесклеточный);
- средний (промежуточный) с содержанием хрящевых клеток;
- глубокий — зона взаимодействие хряща и костной ткани.
Вернуться к оглавлению
Заболевания и симптомы
| Видео (кликните для воспроизведения). |
|
Доктор С.М.Бубновcкий подтверждает силу препарата... Читать далее >>> |
В отличие от эластического хряща, более устойчивого к повреждениям и возрастным изменениям, гиалиновая хрящевая ткань подвержена обызвествлению и образованию остеофитов, которые в коленном суставе чаще образуются в месте расположения медиального мыщелка бедренной кости. Дегенеративные процессы начинаются постепенно, бессимптомно и проявляются, когда в ткани произошли значительные разрушения. Если происходит развитие кости на месте хряща, сустав теряет подвижность. Синовиальная жидкость становится вязкой, питание прекращается, состояние сочленения ухудшается. Результатом изнашивания хряща становится серьезное заболевание — деформирующий остеоартроз, течение которого проходит в 4 фазы с симптомами, представленными в таблице:
Что вызывает истончение?Причиной заболевания суставов является стирание и истончение гиалинового хряща.
Износу хрящевой ткани в коленном сочленении сопутствуют следующие факторы:
- естественное старение;
- нарушение обмена веществ;
- неравномерный синтез синовиальной жидкости;
- слабость связочного аппарата и повреждение менисков;
- травмы;
- повышенные нагрузки;
- лишний вес;
- курение;
- плохое питание;
- малоподвижность.
Вернуться к оглавлению
Стадии повреждения
Уровень нарушения гиалинового хряща характеризуют 4 стадии, представленные в таблице:
| Стадии | Повреждения хряща |
|---|
Вернуться к оглавлению
Восстановление
Меры по лечению гиалинового хряща подбирают учитывая причины повреждения, степень, физические особенности пациента. Хрящевая дегенерация в начальной фазе обратима при применении медикаментозной терапии, физиопроцедур, реабилитационных упражнений и изменении образа жизни, в том числе повышении активности, снижении веса, соблюдение правильной диеты. Для более сложных проблем есть дополнительные хирургические методы.
Медикаментозная терапия поможет жить без боли и вернуться к прежнему образу жизни. Для этого назначают следующие лекарства:
- хондропротекторы («Хондрогард» — препарат, восстанавливающий хрящевую ткань);
- инъекции гиалуроновой кислоты в суставные зоны для увлажнения сустава и уменьшения трения;
- НПВП;
- витаминные препараты и комплексы для нормализации обмена веществ;
- инъекции, обогащенной тромбоцитами плазмы, для биологической регенерации тканей.
Вернуться к оглавлению
Упражнения и физиотерапия
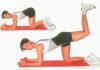
Для реабилитации пациентам назначается физиотерапия — ультразвук, электрофорез, лазерные процедуры, лечение озоном. Целью ЛФК является постепенное возвращение естественной амплитуды движений под наблюдением врача. Самостоятельно можно выполнять некоторые базовые упражнения:
- опереться руками на спинку стула и отводить колено в сторону, задерживая его в таком положении на несколько секунд;
- сидя на полу приподнять ноги и пытаться дотянуться до них руками;
- утром в постели сделать упражнение «велосипед»;
- сесть на стул и «поболтать» ногами.
Вернуться к оглавлению
Стволовые клетки
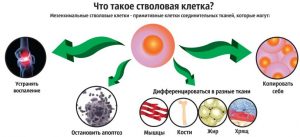

Другие способы
При 1—2 степени развития артроза эффективны сеансы мануальной терапии. При хирургическом лечении применяются методы на основе артроскопии. Шейвирование — обработка изношенной поверхности коленного сустава, при которой облегчается трение между костями. Микрофрактурирование — процедура, стимулирующая рост молодых хрящевых клеток в поврежденных областях, даже в случаях полного стирания хряща.
Гиалиновый хрящ коленного сустава: истончение и причины, строение и методы лечения
Чем старше мы становимся, тем хрупче становятся наши кости и хрящи. Возраст проявляется не только на внешний облик человека, но и на внутреннее состояние организма. К сожалению, это природный необратимый процесс, бороться с которым не имеет смысла.
Истончение хряща коленного сустава происходит не только с возрастом. Причиной изнашивания может быть особое строение организма или же большие физические нагрузки. Восстановление истонченного хряща в коленном суставе, о котором будет идти речь в этой статье – это возможно, но довольно трудоемко.
Строение хрящевой ткани
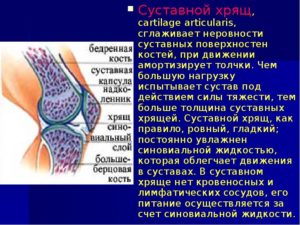
Хрящ в коленном суставе – это некая прослойка между двумя костьми. Он выполняет роль смягчающей ткани во время трения костей друг о друга. Если бы природой не было предусмотрено шарнирной функции хряща, то кости, двигаясь, быстро стирались. К тому же движения давались бы очень сложно, сопровождаясь болью.
Синовиальная жидкость – это смазка сустава. Без природного вещества сустав бы разрушился. А также синовиальная жидкость питает хрящ питательными веществами.
Коллаген отвечает за способность хряща не деформироваться, но в то же время быть пластичным и прочным. Благодаря коллагену хрящ с лёгкостью принимает любую форму и также просто возвращается в исходное положение.
В зависимости от физических качеств, хрящи разделяют на виды:
Гиалиновый хрящ
В нашей статье мы затрагиваем лишь проблему истончения хряща коленного сустава. Коленный хрящ иначе называется гиалиновым хрящом. Его относят к первому типу хрящей. Он состоит из полупрозрачной ткани, в которой содержится наименьшее количество клеток и волокон, чем в остальных двух типах.
Гиалиновый хрящ начинает свое образование еще в скелете эмбриона. После завершения роста, хрящ представляет собой тонкую ткань, которая покрывает концы суставов.
Причины истончения гиалинового хряща
Если говорить о коленных суставах, то основными причинами истончения гиалинового хряща является постоянное движение. Со временем, хрящ, который расположен между коленными костьми теряет свои функции. Это связано с тем, что в организме стало вырабатываться меньше коллагена и синовиальной жидкости.
Но есть и ряд других причин:
- травма – в большей степени подвержены спортсмены. Во время активных физических нагрузок, случается так, что откалывается кусочек от хряща. Это незначительный откол не влияет на работу остальной части хряща, но случаются и более серьезные повреждения, которые требуют госпитализации и дальнейшего длительного лечения;
- артроз – если человек болеет этим заболеванием, то хрящ просто стирается. Если вовремя обратиться к врачу, то можно восстановить хрящ и вернуть его в норму. Но достаточно трудно выявить проблему на начальном этапе, так как хрящ в этом случае истончается практически бессимптомно;
- износ – сильные нагрузки на коленный сустав могут спровоцировать изнашивание хряща. Хрящ трескается и смягчается.
Этот процесс не сопровождается болью, поэтому распознать его также остаточно трудно.
Норма толщины и нарушение гиалинового хряща
Норма здорового гиалинового хряща в коленном сустава имеет толщину в среднем до 6 мм. Истонченная ткань может уменьшиться в размерах более чем в два раза. Но в зависимости от строения человека, норма хряща может быть иной.
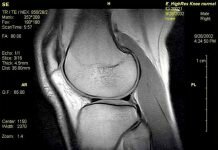
Когда начинает отекать коленный сустав, а гиалиновый хрящ увеличивается в своих объемах – это первый признаке его истончения. Далее – ткань между костьми становится неровной и уменьшается. Такой процесс врач может наблюдать через звуковое исследование, МРТ.
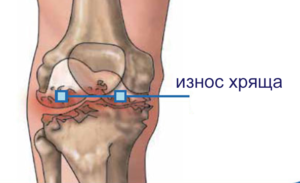
Специалисты выделяют несколько стадий разрушения хряща:
- на первой стадии восстановление возможно при помощи различных инъекций и физиотерапии;
- на второй стадии хрящ вернуть в былое состояние можно только при помощи хирургического вмешательства;
- на последней третьей стадии спасет эндопротезирование, в этом случае хрящ истощен полностью, а при движении пациент испытывает невыносимые боли в коленном суставе.
Восстановление гиалинового хряща
Хондроциты – это клетки, которые отвечают за образование соединений в хряще. Эти жизненно важные соединения способны восстановить ткань истонченного хряща, выработав новые клетки. Но есть они нюанс.
Количество хондроцитов в организме человека, а конкретно, в хрящевой части минимальное. Поэтому и восстановление бывает довольно длительным. Поэтому при получении травм, когда хрящ быстро начинает уменьшаться, восстановление природными хондроцитами не поможет.
Специалисты же утверждают, что, если повысить гормон роста в организме, но деление хондроцитов увеличится. Таким образом, клетки хряща восстановятся с удвоенной скоростью.
К сведению: за гормон роста отвечает крепкий здоровый сон!
Для увеличения гормона роста отлично подойдут ежедневные тренировки. Они помогут не только выработать гормон, но и положительно повлиять на восстановление поврежденного хряща.
Но перед тем как начать заниматься, нужно ознакомиться с некоторыми правилами:
- не изнашивайте сильно свой организм и тело;
- между каждым подходом нужно делать отдых;
- тренировки должны быть регулярными, составьте график;
- занятия не должны быть слишком долгими.
Базовые упражнения
Упражнения для восстановления хряща и выработки гормона роста можно выполнять как в тренажерном
зале, так и дома. Сильные нагрузки на поврежденный сустав противопоказаны.
Все движения рекомендуется выполнять плавно:
- держась за спинку стула, поврежденную ногу не спеша отводим в сторону и задерживаем на несколько секунд;
- сидя на стуле поболтать ногами;
- ногами выполнять упражнение «велосипед», лежа на кровати;
- сидя на полу, ноги нужно вытянуть перед собой и попытаться руками достать пальцы ног.
Нормы и протокол расшифровки УЗИ коленного сустава
Без знания показателей нормы грамотно расшифровать протокол УЗИ коленного сустава невозможно. Только соответствие норме характеризует здоровье органа или сустава, а отклонения от этого соответствия говорят о патологии.

Сейчас приняты следующие нормы, соответствующие рекомендациям профессора В.А. Доманцевича:
- Отсутствие отёка мягких тканей.
- Равномерное распределение однородного гиалинового хряща, его поверхность должна быть гладкой и ровной, с толщиной 2 – 3 мм.
- Расположенная изнутри суставной капсулы синовиальная оболочка в норме определяться не должна.
- Складки этой оболочки, имеющие самостоятельное название синовиальных сумок должны иметь пониженную эхогенность, допускаются разветвления, однако жидкости быть не должно.
- Для суставных поверхностей здоровых костей характерен ровный и чёткий контур без деформации.
- Патологических костных выростов (остеофитов) в норме быть не должно.
Протокол (образец)
Итоговый диагноз не может быть определен лишь на основе протокола УЗИ – выставить его может лишь лечащий врач или даже консилиум. Полученные результаты имеют важное диагностическое значение не только для определения текущего состояния сустава, но и для прогнозирования прогресса болезни (если процедура выполняется повторно).

Преимущества диагностики
В последнее время ультразвуковое сканирование коленного сустава используется чаще рентгена, потому что признано значительно более информативным методом. Большая, чем у рентгена, информативность – главный плюс УЗИ.
Единственная процедура, которую можно назвать альтернативной УЗИ – это МРТ, позволяющая безболезненно и без проколов кожи получить детальную информацию о состоянии суставов.
В нижеследующем видео можно узнать, в каких случаях назначают УЗИ, а когда оно бесполезно.
Ценность ультразвукового обследования коленного сустава в том, что именно эта процедура становится ключом к выявлению различных заболеваний.
Практически также часто суставы поражает артрит, воспаления связок и суставных сумок.
Остеоартроз
Заболевание носит дегенеративно – дистрофический характер, а его причиной является поражение хрящевых тканей поверхностей сустава. Часто первичное выявление остеоартроза происходит у пациентов, обратившихся с болью. Болевые ощущения возникают после нагрузки, но быстро проходят после отдыха, что говорит о начальных стадиях заболевания. Для запущенного остеоартроза характерны боли в суставах даже у пациента, находящегося в состоянии покоя.
По УЗИ для заболевания характерны следующие специфические признаки:
- нечёткие искаженные контуры бедренной и большеберцовой кости;
- снижение толщины хряща;
- наличие костных выростов;
- гиперэхогенные включения;
- неоднородность структуры менисков.
Медицинский термин “артрит” объединяет болезни колена, основным проявлением которых является воспаление частей сустава.
Неизменным спутником артрита становится боль, к которой присоединяются:
- гиперемия в области заболевания;
- снижение подвижности;
- характерный хруст, возникающий при нагрузке.
Чаще всего врачам приходится иметь дело с ревматоидным артритом, для которого характерно:
- увеличение размеров надколенной сумки;
- утолщение суставной оболочки;
- образование выпота в полости сумки, боковых и задних заворотах.
По этим УЗИ-признакам обычно делается заключение о заболевании артритом.
Бурсит – это самая распространенная суставная патология, которая подразделяется на несколько видов.

Различают подагрический, фрикционный и супрапателлярный бурсит, для каждого из них характерны свои особенности:
- Фрикционный бурсит – так же как и подагрический, очень распространен. Если болезнь носит острый характер, то содержимое суставной сумки сначала анаэхогенно, эхогенность повышается позже.
- Подагрический бурсит – изображение на экране демонстрирует гипоэхогенное содержимое, случается, что врач обнаруживает отдельные гиперэхогенные включения. Для острой стадии характерны воспалительные процессы в прилежащих мягких тканях.
- Супрапателлярный бурсит – может быть причиной боли в колене после ушиба чашечки, который остался без должного внимания. Поражает суставные сумки и связки сустава, характеризуется первичным воспалением надколенной сумки и образованием в ней выпота. УЗИ-признаки этой разновидности бурсита – снижение эхогенности на треугольном участке ткани, а также фиброзные спайки в полости сустава (при длительно развивающемся выпоте).
| Видео (кликните для воспроизведения). |
 |
История лечения: Как Дмитрий Николаев избавился от боли в суставах |
Термин, объединяющий воспалительные болезни тканей сухожилия и дальнейшая их дистрофия. Страдает собственная связка чашечки колена, что проявляется в виде припухлости и боли пораженного участка.
Тендинит ведет к утолщению связки и понижению её эхогенности. При переходе в хроническую форму ультразвуком могут быть определены кальцификаты или фиброзные включения в ткани связки.
Травматические поражения сустава

Они могут быть самыми разнообразными: от разрыва связок до повреждения мениска и переломов. Малейшие стабильные негативные ощущения, которых раньше не было, говорят о необходимости УЗИ.
В ходе исследования ультразвуком можно определить не только сам факт травмы, но и её малейшие нюансы. Они станут основой для заключения врача.
- При разрыве мышц будет заметно нарушение целостности волокон.
- Для перелома надколенника характерно нарушение контура чашечки и даже визуализация осколков.
- При разрывах связок могут быть видны гематомы, разрывы волокон, снижение эхогенности.
- Нередко разрывы боковых связок сопровождают разрывы менисков или передних крестообразных связок. Статистические данные разнятся у разных исследователей: одни говорят, что частота таких травм составляет от 7,3%, а другие склонны считать, что на долю разрывов связок колена приходится около 60% всех поражений суставного аппарата.
- Для повреждения мениска характерны нарушения целостности контуров, появление гипоэхогенных включений, отеков и выпота.
Заключение
Метод сонографии обладает значительной диагностической эффективностью, которая, однако, очень зависима от квалификации врача-диагноста и совершенства медицинского оборудования. Современная аппаратура, знание анатомических особенностей организма и клинических признаков болезней – вот залог эффективной диагностики не только заболеваний сустава, но и любых других патологий.
Гиалиновый хрящ коленного сустава истончен: норма толщины
Хрящи представляют собой гладкую, прочную, но гибкую часть костного аппарата человека. У взрослых людей они располагаются в области суставов, покрывают концы костей и иных жизненно важных точек скелета, где необходимо обеспечить гибкость, прочность и гладкость.
По своей структуре все хрящи различаются, в зависимости от расположения и функции, которую они выполняют. Любой хрящ имеет основу или матрицу, в которую помещаются волокна и клетки, состоящие из эластина и коллагена.
Несмотря на то, что хрящи имеют разную консистенцию, они сходны между собой тем, что не содержат в себе кровеносные сосуды. Питание происходит благодаря тому, что сквозь покрытие поступают питательные вещества. Также обеспечивается смазка при помощи синовиальной жидкости, которую вырабатывают оболочки, выстилающие суставы.
В зависимости от физических качеств, хрящ бывает:
Что такое гиалиновые хрящи
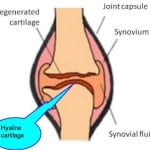
Образование гиалинового хряща происходит в скелете эмбриона, после чего происходит стремительный рост. Когда рост заканчивается, гиалиновый хрящ остается в виде тончайшего слоя, который покрывает концы костей суставов. Обычно он находится в месте соединения ребер с грудиной, в гортани, на стенках бронхов и трахеи, а также на поверхности суставов.
В зависимости от местонахождения, гиалиновый хрящ имеет разное строение. Он не имеет надхрящницы и состоит из трех слабо ограниченных друг от друга областей. В наружной зоне находятся хондроциты веретеновидной формы, которые располагаются параллельно хрящевой поверхности.
В столбчатой зоне, которая расположена глубже, находятся клетки, образующие столбики. Внутренняя область в свою очередь разделяется на необызвествленную и обызвествленную части. В последнем случае область прилегает к костным тканям, поэтому в ней содержатся матриксные везикулы и кровеносные сосуды.
Питание происходит за счет питательных веществ из синовиальной жидкости и кровеносных сосудов, если они имеются. В том случае, когда нарушается питательный процесс, хрящ становится истончен.
Что такое волокнистые хрящи
Все кости и позвонки отделяются друг от друга при помощи волокнистых хрящей. Межпозвоночные диски в свою очередь обеспечивают защиту позвоночнику от сотрясений и помогают скелету держаться прямо.
Диски имеют внешнее покрытие в виде волокнистых хрящей, которые окружает густая сироповидная жидкость. При хорошей смазке эти ткани не изнашиваются при движении, а жидкость служит своеобразным природным противоударным механизмом.
Волокнистая хрящевая ткань выступает прочным материалом, который соединяет кости и связки. В частности, она позволяет объединить две тазовые части в один сустав.
Что такое эластические хрящи
Эластические хрящи носят свое название так за счет того, что в них присутствуют волокна эластина. Также в их состав входит и коллаген.
Эластин придает хрящам желтоватый оттенок. Из таких тканей образуется прочный и упругий надгортанник, который закрывает доступ к воздуху во время проглатывания пищи.
Также эластические хрящи находятся в упругой части наружного уха и поддерживают стенки канала, который ведет к среднему уху и евстахиевым трубам. Совместно с гиалиновыми хрящами, эластические хрящевые ткани образуют опорную и голосопроизводящую часть гортани.
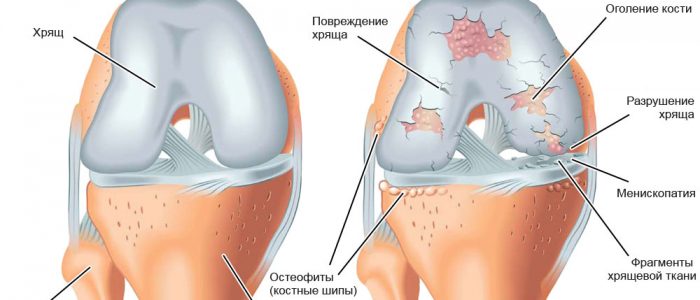
Повреждение хрящевой ткани
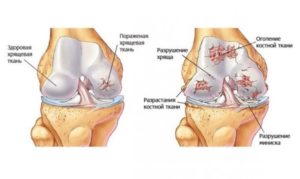
Чаще всего повреждению подвергаются крупные суставы, например, колена. Хрящевая ткань выступает важной амортизирующей структурой коленного сустава. Гиалиновые хрящи покрывают мыщелки костей и препятствуют их стиранию. Волокнистые хрящевые ткани входят в состав мениска коленного сустава и смягчают нагрузку при сгибающих и разгибающих движениях. В связи с этим при развитии заболевания в первую очередь страдают ткани хрящей.
Мениск и хрящи крупных суставов могут быть повреждены из-за различных факторов. Заболевание развивается как стремительно, так и на протяжении длительного периода.
К факторам, способствующим разрушению хрящей, можно отнести:
- Нарушение снабжения кровью коленного сустава, из-за чего могут наблюдаться дегенеративные изменения в коленом суставе. В результате у пациента может наблюдаться артроз колена. Из-за нехватки питательных веществ хрящ становится истончен и на нем образуются микротрещины.
- Развитие гонартроза или иных хронических деструктивных изменений коленного сустава. Обычно подобное явление можно наблюдать после получения травмы в результате вывиха, по причине лишнего веса или иных факторов.
- Травмирование коленного сустава, из-за чего происходит разрыв мениска, хрящи сильно сдавливаются и ткани перерождаются. По причине отсутствия кровоснабжения разрыв самостоятельно не заживает, поэтому требуется проведение хирургической операции в области колена.
- Износ коленного сустава по причине старения организма, постоянной нагрузки поверхность хрящей постепенно истирается и теряет свою функциональность. С возрастом из-за нарушения обмена веществ могут откладываться соли. Все это способствует нарушению хрящевых тканей.
Нарушение гиалинового хряща
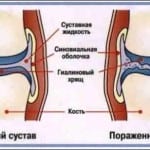
Обычно данный процесс наблюдается у пожилых людей, а также в случае развития воспалительного синовита и септического артрита. Во время проведения ультразвукового исследования врач наблюдает локальные истончения или изъявления. Дополнительно изменяется костная ткань, ее суставная поверхность при этом становится неровной.
В зависимости от степени поражения хряща коленного сустава выделяется несколько стадий. На первой стадии восстановление хрящевой ткани возможно при помощи физиотерапии и инъекций.
Если вовремя не начать лечение коленного сустава, появляются трещины, эрозия и глубокие повреждения, которые возможно вылечить только при помощи проведения хирургической операции.
На последней стадии гиалиновый хрящ полностью истончен, кости обнажены, из-за чего пациент ощущает сильные боли во время ходьбы. Чтобы избежать серьезной деформации скелета, врачи проводят эндопротезирование. А видео в этой статье призвано продемонстрировать, как именно происходит восстановление хряща.
Дифференциальная диагностика деформирующего остеоартроза и ревматоидного артрита при поражении коленного сустава с использованием УЗИ


УЗИ сканер PT60A
Портативный аппарат для неотложной помощи, интенсивной терапии и спортивной медицины.
Исследования опорно-двигательного аппарата, мониторинг проведения анестезии и др.
Коленный сустав — является вторым по величине крупным суставом организма, в функциональном отношение играющим для человека исключительно важную роль, являясь залогом его физической активности. По частоте поражения коленный сустав также занимает второе место [3]. В общей структуре воспалительных и дегенеративно-дистрофических заболеваний коленного сустава ведущее место принадлежит деформирующему остеоартрозу и ревматоидному артриту [4, 7, 8]. Поражение коленного сустава при данной патологии, даже при незначительных нарушениях функций, приводит к значительному дискомфорту для человека, к стойкому снижению трудоспособности, а при длительном течении процесса — к инвалидизации [5]. В связи с тем, что основной контингент больных приходится на работоспособный возраст, то выявление и раннее установление правильного диагноза являются актуальными.
Для диагностики заболеваний коленного сустава в настоящее время применяются различные методы исследования: рентгенография, артроскопия, компьютерная томография (КТ), магнитно-резонансная томография (МРТ), сцинтиграфия. Несмотря на большое количество диагностических методов основная роль в диагностике заболеваний коленного сустава принадлежит традиционной рентгенографии [6]. Однако традиционная рентгенография не может удовлетворять потребностям ранней диагностики, так как в большинстве случаев изменения, определяемые на рентгенограмме, позволяют определить поражение коленного сустава при вовлечении в патологический процесс костных элементов, и зачастую эти изменения уже необратимы и трудны для лечения.
В последнее время интенсивно развивается методика ультразвукового исследования (УЗИ) костно-суставной системы [1, 2]. Применение УЗИ в артрологии относительно новое направление и довольно перспективное.
Цель нашего исследования — оценить значимость и возможности УЗИ в диагностике и дифференциальной диагностике деформирующего остеоартроза и ревматоидного артрита при поражении коленного сустава. Проведение УЗИ у 159 пациентов позволило определить критерии, необходимые для дифференциального диагноза между этими двумя заболеваниями в зависимости от стадии процесса. Авторы показывают, что УЗИ является высокоинформативным методом диагностики, не уступает рентгенологическому методу исследования, и рекомендуют его применение в широкой клинической практике.
Диагностика и дифференциальная диагностика деформирующего остеоартроза и ревматоидного артрита коленного сустава осуществляется с учетом жалоб больного, анамнеза, клинических проявлений, данных лабораторного исследования и диагностических (инструментальных методов), одним из которых является УЗИ. Так как патогенез деформирующего остеоартроза и ревматоидного артрита различен, то и выявляемые при выполнении УЗИ признаки, позволяют провести дифференциальный диагноз.
Деформирущий остеоартроз — дегенеративно-дистрофическое заболевание суставов, характеризующееся первичной дегенерацией суставного хряща, с последующим изменением суставных поверхностей и развитием краевых остеофитов, что приводит к деформации сустава.
Ревматоидный артрит — хроническое системное соединительно-тканное заболевание с прогрессирующим поражением (синовиальных) суставов по типу эрозивно-деструктивного полиартрита.
Для проведения дифференциального диагноза оценивались следующие структуры коленного сустава: мягкие ткани (наличие или отсутствие отека), гиалиновый хрящ (толщина, равномерность толщины, структура, поверхность), изменения синовиальной оболочки (утолщение, наличие разрастаний), состояние суставных сумок, заворотов и суставной полости (наличие выпота), суставные поверхности (появление краевых костных остеофитов).
Материал и методы
Проанализированы результаты обследования 159 пациентов с патологией коленного сустава в возрастном диапазоне 18-85 лет, из них 127 (79,9%) женщин и 32 (20,1%) — мужчин. Длительность анамнеза составляла от 3 месяцев до 30 лет. 146 (91,8%) пациентов с диагнозом деформирующий остеоартроз, 13 (8,2%) — с ревматоидным артритом. УЗИ проводились на ультразвуковом аппарате Hawk 2102 XL с использованием линейного датчика с диапазоном частот 6-12 МГц.
Результаты и обсуждение
Проведено УЗИ у 146 (91,8%) пациентов с диагнозом деформирующий остеоартроз. У 72 (49,3%) пациентов установлена I стадии деформирующего остеоартроза, у 69 (47,3%) — II стадия, у 5 (3,4%) пациентов — III стадия. У 13 (5%) пациентов с поражением коленного сустава диагностирован ревматоидный артрит, из них у 7 (53,8%) пациентов — I стадии заболевания, у 5 (38,5%) — II стадии, у 1 (7,7%) — III стадии (табл. 2-4, рис. 1-3).
| 1 | Размягчение поверхностного слоя |
| Фибрилляция (разволокнение) поверхностного слоя | |
| 2 | Повреждение промежуточного слоя, не затрагивающее субхондральную кость, с неравномерным истончением хрящевой ткани |
| Лоскутная отслойка | |
| Эрозия | |
| 3 | Повреждение достигло субхондральной кости без ее повреждения |
| Образование больших трещин | |
| 4 | Поражение субхондральной костной пластины |
| Полное стирание хрящевых тканей |
| Структура сустава | Норма при УЗИ |
|---|
| Мягкие ткани сустава | Отсутствие отека |
| Гиалиновый хрящ | Толщина 3-4 мм, равномерен по толщине, однородный по эхоструктуре, с ровной, четкой поверхностью |
| Синовиальная оболочка | Не визуализируется |
| Суставные сумки и завороты | Гипоэхогенное образование с наличием складок и разветвлений, без выпота |
| Суставная полость | Выпот не определяется |
| Суставные поверхности | Контуры четкие, ровные. Деформации нет |
| Краевые костные остеофиты | Отсутствуют |
| Признаки | Ревматоидный артрит | Деформирующий остеоартроз |
|---|
| Мягкие ткани сустава | Незначительный отек | Чаще отсутствие отека, реже незначительный отек |
| Гиалиновый хрящ | Толщина 3-5 мм (норма или утолщен, вследствие его набухания) | Неравномерное уменьшение толщины до 1,5-2 мм |
| Синовиальная оболочка | Локальное утолщение до 5 мм с единичными мелкими узелковыми разрастаниями | Очаговое утолщение до 1 мм |
| Суставные сумки и завороты | Однородный выпот в 1-2 синовиальных сумках, объемом до 6-9 мл | — |
| Суставная полость | Выпот в незначительном количестве | — |
| Суставные поверхности | — | Незначительная деформация |
| Краевые костные остеофиты | — | Единичные остеофиты |
| Признаки | Ревматоидный артрит | Деформирующий остеоартроз |
|---|
| Мягкие ткани сустава | Отек выражен | Отек умеренный |
| Гиалиновый хрящ | Равномерное истончение до 2 мм, появление на поверхности единичных кист и эрозий | Неравномерное истончение до 1,0-1,4 мм, повышение его эхогенности |
| Синовиальная оболочка | Локальное утолщение до 8 мм, или диффузное до 5 мм, появление множественных бахромчатых разрастаний | Очаговое утолщение до 2 мм |
| Суставные сумки и завороты | Мелкодисперсный, плохо перемещающийся выпот в 3 и более сумках, объемом до 15 мл | Однородный выпот в 1-2 синовиальных сумках, объемом до 6-8 мл |
| Суставная полость | Наличие выпота в умеренном количестве | Выпот в незначительном количестве |
| Суставные поверхности | Уплощение суставных поверхностей | Значительная деформация |
| Краевые костные остеофиты | — | Множественные остеофиты |
| Признаки | Ревматоидный артрит | Деформирующий остеоартроз |
|---|
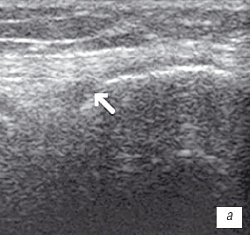
а) Гиалиновый хрящ неравномерно истончен до 1,2 мм.
Коленный гиалиновый хрящ
Возрастные изменения, нарушение обмена веществ, травмы, повышенные нагрузки, лишний вес ослабляют гиалиновый хрящ коленного сустава, что приводит к развитию серьезных заболеваний и инвалидности. Патология хрящевой ткани является наиболее частой причиной обращений к врачу у взрослого населения после 25 лет.

Что такое гиалиновый хрящ?
В организме человека он выстилает поверхность суставов, вентральный участок ребра и эпифизарную пластинку. В коленном сочленении хрящ находится на мыщелках большеберцовой кости и внутренней части коленной чашечки. Эта упругая и прочная структура с блестящей и скользкой поверхностью предотвращает трение костей, амортизирует нагрузки на опорно-двигательный аппарат и обеспечивает сгибательные и разгибательные движения.
Хрящи являются разновидностью соединительной ткани, но в отличие от других видов, у гиалинового отсутствуют нервные окончания и кровоснабжение.


- Клетки (10%). Входят молодые и зрелые хондроциты, хондробласты, стволовые клетки.
- Межклеточное вещество (90%)., которое содержит:
- коллагеновые волокна, с переплетенными в тройные спирали молекулами, обеспечивающие эластичность и противодействие всем видам деформации;
- вода (норма 65—80%), являющаяся амортизатором, необходима для обмена веществ;
- аморфное вещество, обеспечивающее питание.
В норме толщина гиалинового хряща равна 5—6 мм. Его строение обладает определенными особенностями. Как показывает поперечный срез, суставной хрящ не имеет надхрящницы, пронизанной кровяными капиллярами. Поэтому его питание полностью зависит от синовиальной жидкости. В гиалиновом хряще выделяют 3 слоя:
- поверхностный (бесклеточный);
- средний (промежуточный) с содержанием хрящевых клеток;
- глубокий — зона взаимодействие хряща и костной ткани.
Вернуться к оглавлению
Заболевания и симптомы
В отличие от эластического хряща, более устойчивого к повреждениям и возрастным изменениям, гиалиновая хрящевая ткань подвержена обызвествлению и образованию остеофитов, которые в коленном суставе чаще образуются в месте расположения медиального мыщелка бедренной кости. Дегенеративные процессы начинаются постепенно, бессимптомно и проявляются, когда в ткани произошли значительные разрушения. Если происходит развитие кости на месте хряща, сустав теряет подвижность. Синовиальная жидкость становится вязкой, питание прекращается, состояние сочленения ухудшается. Результатом изнашивания хряща становится серьезное заболевание — деформирующий остеоартроз, течение которого проходит в 4 фазы с симптомами, представленными в таблице:
| Мягкие ткани сустава | Отек значительно выражен | Отек значительно выражен |
| Гиалиновый хрящ | Равномерное истончение до 1 мм и менее, появление на поверхности множественных кист и эрозий | Неравномерное истончение до 1 мм и менее, с гиперэхогенными включениями в структуре |
| Синовиальная оболочка | Диффузная пролиферация до 5 мм, с выраженными бахромчатыми разрастаниями | Очаговое утолщение до 3 мм |
| Суставные сумки и завороты | Значительное количество крупнодисперсного, с хлопьями, легко перемещающегося между сумками выпота | Умеренное количество однородной жидкости в 2 -х и более сумках |
| Суставная полость | Выпот в значительном количестве, неоднородного характера, с появлением гиперэхогенных образований неправильной формы в диаметре 5-10 мм (фибриновые сгустки) | Выпот в умеренном количестве, однородного характера |
| Суставные поверхности | Уплощение и значительная деформация | Выраженная деформация |
| Краевые костные остеофиты | — | Грубые, массивные краевые костные остеофиты |
Причиной заболевания суставов является стирание и истончение гиалинового хряща.
Износу хрящевой ткани в коленном сочленении сопутствуют следующие факторы:
- естественное старение;
- нарушение обмена веществ;
- неравномерный синтез синовиальной жидкости;
- слабость связочного аппарата и повреждение менисков;
- травмы;
- повышенные нагрузки;
- лишний вес;
- курение;
- плохое питание;
- малоподвижность.
Вернуться к оглавлению
Стадии повреждения
Уровень нарушения гиалинового хряща характеризуют 4 стадии, представленные в таблице:
| Стадии | Повреждения хряща |
|---|
Вернуться к оглавлению
Восстановление
Меры по лечению гиалинового хряща подбирают учитывая причины повреждения, степень, физические особенности пациента. Хрящевая дегенерация в начальной фазе обратима при применении медикаментозной терапии, физиопроцедур, реабилитационных упражнений и изменении образа жизни, в том числе повышении активности, снижении веса, соблюдение правильной диеты. Для более сложных проблем есть дополнительные хирургические методы.
Медикаментозная терапия поможет жить без боли и вернуться к прежнему образу жизни. Для этого назначают следующие лекарства:
- хондропротекторы («Хондрогард» — препарат, восстанавливающий хрящевую ткань);
- инъекции гиалуроновой кислоты в суставные зоны для увлажнения сустава и уменьшения трения;
- НПВП;
- витаминные препараты и комплексы для нормализации обмена веществ;
- инъекции, обогащенной тромбоцитами плазмы, для биологической регенерации тканей.
Вернуться к оглавлению
Упражнения и физиотерапия
Для реабилитации пациентам назначается физиотерапия — ультразвук, электрофорез, лазерные процедуры, лечение озоном. Целью ЛФК является постепенное возвращение естественной амплитуды движений под наблюдением врача. Самостоятельно можно выполнять некоторые базовые упражнения:
- опереться руками на спинку стула и отводить колено в сторону, задерживая его в таком положении на несколько секунд;
- сидя на полу приподнять ноги и пытаться дотянуться до них руками;
- утром в постели сделать упражнение «велосипед»;
- сесть на стул и «поболтать» ногами.
Вернуться к оглавлению
Стволовые клетки


Другие способы
При 1—2 степени развития артроза эффективны сеансы мануальной терапии. При хирургическом лечении применяются методы на основе артроскопии. Шейвирование — обработка изношенной поверхности коленного сустава, при которой облегчается трение между костями. Микрофрактурирование — процедура, стимулирующая рост молодых хрящевых клеток в поврежденных областях, даже в случаях полного стирания хряща.
Источники
-
Отсутствует Питание при подагре / Отсутствует. — Москва: РГГУ, 1994. — 154 c. -
Родионова, О. Н. Болезни суставов / О. Н. Родионова. — М. : Вектор, 2012. — 352 c. -
Дикуль, Валентин Лечим спину от остеохондроза / Валентин Дикуль. — М. : «Издательство «Эксмо», 2007. — 128 c. - Гринев, М. В. Остеомиелит / М. В. Гринев. — М. : Медицина, 2011. — 152 c.
| 1 | Размягчение поверхностного слоя |
| Фибрилляция (разволокнение) поверхностного слоя | |
| 2 | Повреждение промежуточного слоя, не затрагивающее субхондральную кость, с неравномерным истончением хрящевой ткани |
| Лоскутная отслойка | |
| Эрозия | |
| 3 | Повреждение достигло субхондральной кости без ее повреждения |
| Образование больших трещин | |
| 4 | Поражение субхондральной костной пластины |
| Полное стирание хрящевых тканей |