Содержание
- 1 Анатомия коленного сустава
- 2 Переломы костей, образующих коленный сустав. Клиника Диагностика. Лечение.
- 3 Кости участвующие в образовании коленного сустава
- 4 Строение коленного сустава человека, вальгусная и варусная деформация
- 5 Назовите внутрисуставные связки коленного сустава
- 6 Анатомия КОЛЕННОГО СУСТАВА
- 7 Этапы нормальной оссификации структур коленного сустава
Анатомия коленного сустава
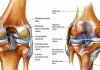
Колено является самым большим суставом в организме человека и выступает распространенным источником спортивных травм. Коленный сустав состоит из костей, хрящей, связок, сухожилий, околосуставных сумок и мениска. Травма любого из этих элементов может вызвать боль в колене.
Кости коленного сустава
Коленный сустав состоит из трех костей:
- Большеберцовая кость (голень). Она является основной несущей костью нижней части ноги и соединяется с низом бедренной кости, образуя коленный сустав.
- Бедренная кость (бедро). Это самая длинная и самая прочная кость в организме человека, которая в нижней части соединяется с большеберцовой костью и надколенником (коленной чашечкой).
- Надколенник. Находится на передней поверхности нижней части бедра, образуя с бедренной костью надколенно-бедренный сустав.
В здоровом коленном суставе задняя часть коленной чашечки и выемка бедренной кости покрыты хрящом, позволяя двум костям двигаться относительно друг друга без трения и боли.
Мышцы коленного сустава
Подвижность коленного сустава обеспечивают четырехглавая мышца и мышцы задней поверхности бедра.
- Четырехглавая мышца бедра. Состоит из четырех головок (прямая мышца бедра, латеральная широкая мышца бедра, медиальная широкая мышца бедра, промежуточная широкая мышца бедра), расположенных на передней части бедра. Эти мышцы прикреплены к коленному суставу через общее сухожилие. Сокращение четырехглавой мышцы приводит к разгибанию голени в коленном суставе (нога выпрямляется).
- Мышцы задней поверхности бедра. Это группа из трех мышц (бицепс (двуглавая мышца) бедра, полуперепончатая мышца и полусухожильная мышца), расположенных на задней части бедра. Сокращение этих мышц приводит к сгибанию голени в коленном суставе.
Травмы этих мышц могут варьироваться от легкого растяжения и гематомы до полного разрыва.
Хрящи коленного сустава
Скользкий и гибкий гиалиновый (суставной) хрящ обеспечивает в пределах коленного сустава меньшее трение, чем трение стекла по стеклу. В коленном суставе есть два основных типа хряща:
- Суставной (гиалиновый) хрящ. Будучи одновременно гладким и прочным, он позволяет костям двигаться относительно друг друга с минимальным трением.
- Мениск (волокнистая хрящевая ткань). Мениски представляют собой две C-образные хрящевые структуры, находящиеся в коленном суставе. Медиальные (внутренние) и латеральные (наружные) мениски действуют как «подушки безопасности», обеспечивая амортизацию между соприкасающимися бедренной и большеберцовой костью.
Суставной хрящ и мениски являются неотъемлемой частью правильного функционирования коленного сустава. Они могут быть травмированы внезапно или постепенно в результате частых микроповреждений.
Связки коленного сустава
Сухожилия коленного сустава
Сухожилия — это гибкие волокна, состоящие из соединительной ткани, которые прикрепляют мышцы к костям.
- Сухожилия мышц задней поверхности бедра. Сзади коленный сустав пересекают три сухожилия. Два находятся на внутренней части колена, прикрепляясь к большеберцовой кости (сухожилия полуперепончатой и полусухожильной мышцы), и одно — на внешней части колена, будучи прикреплено к малоберцовой кости (двуглавая мышца бедра).
- Сухожилие четырехглавой мышцы. Оно состоит из четырех сухожилий головок четырехглавой мышцы (прямая мышца бедра, латеральная широкая мышца бедра, медиальная широкая мышца бедра, промежуточная широкая мышца бедра) и прикрепляет их к верхней части коленной чашечки.
- Подколенное сухожилие. Это сухожилие (также называемое собственной связкой надколенника) прикрепляет нижнюю часть коленной чашечки к верхней части большеберцовой кости.
Кроме этого, коленный сустав окружен синовиальной оболочкой (мембраной), которая обеспечивает смазку суставных поверхностей и поступление питательных веществ.
Переломы костей, образующих коленный сустав. Клиника Диагностика. Лечение.
В образовании коленного сустава участвуют мыщелки бедренной, большеберцовой кости и надколенник (рис. 110). Нарушения их целост- ности относят к внутрисуставным повреждениям коленного сустава. Раз-личают переломы наружного или внутреннего мыщелков бедренной и большеберцовой костей, переломы обоих мыщелков, которые могут быть V- и Т-образными, переломы надколенника.
Переломы бедренной и большеберцовой костей
Механизм травмы преимущественно непрямой. Это избыточное отклонение голени или бедра кнаружи или кнутри, избыточная нагрузки по оси, а чаще — сочетание факторов. Так, при избыточном отведении голени может возникнуть перелом наружного мыщелка бедренной или большеберцовой кости, при чрезмерном приведении голени происходит перелом внутренних мыщелков тех же сегментов.
Клиническая картина и диагностика
Характерна травма в анамнезе. Беспокоят боли в коленном суставе, нарушение функций сустава и опороспособности конечности. При осмотре можно обнаружить варусную или вальгусную деформацию коленного сустава. Он увеличен в объёме, контуры сглажены. Пальпаторно выявляют болезненность в месте повреждения, иногда крепитацию и наличие выпота (гемартроз) в коленном суставе, при этом отмечают флюктуацию и баллотирование надколенника, положительный симптом осевой нагрузки. Пассивные движения в коленном суставе болезненны и могут сопровождаться хрустом. При помощи рентгенографии коленного сустава в двух проекциях подтверждают диагноз.
Лечение
При переломах без смещения отломков производят пункцию коленного сустава, удаляют жидкость и вводят 20 мл 2% раствора прокаина. Накладывают циркулярную гипсовую повязку от верхней трети бедра до концов пальцев на разогнутую в коленном суставе до угла 115° конечность. Если сломан один мыщелок бедренной или большеберцовой кости, то фиксацию конечности осуществляют с дополнением гиперкоррекции — отклонение голени кнаружи при сломанном внутреннем мыщелке и наоборот, т.е. в здоровую сторону.
Переломы одного мыщелка бедренной или большеберцовой кости со смещением лечат консервативно. Устраняют гемартроз. В полость сустава вводят 20 мл 2% раствора прокаина и выполняют репозицию путём максимального отклонения голени в сторону, противоположную сломанному мыщелку. Пальцами прижимают отломок к материнскому ложу. Манипуляцию выполняют на разогнутой конечности. Достигнутое положение закрепляют циркулярной гипсовой повязкой от конца пальцев до паховой складки в функционально выгодном положении.
Сроки постоянной иммобилизации при переломах одного мыщелка Ведренной кости 4-6 нед. Свободную ходьбу с нагрузкой на ногу разрешают не ранее 4-5 мес. Занятие физическим трудом — через 18-20 нед.
Тактика при переломах мыщелков большеберцовой кости такая же. Сроки постоянной иммобилизации 4-6 нед, съёмной — 8 нед, занятие физическим трудом разрешают через 14-20 нед.
При переломах двух мыщелков со смещением отломков сопоставле-ние осуществляют тягой по оси конечности и (давлением мыщелков с боков руками или специальными приспособлениями (тисками). Конечность фиксируют циркулярной повязкой. Если репозиция не удалась, накладывают скелетное вытяжение за пяточную кость грузом 7-9кг.
Хирургическое лечение состоит в максимально точном сопоставлении отломков и плотном их скреплении шурупами, болтами и т.д. (рис 111). При лечении внутрисуставных переломов следует придерживаться правила: «ранняя функция и поздняя нагрузка».
Переломы надколенника
Переломы надколенника составляют 1,5% всех переломов костей. Возникают они преимущественно в результате прямого механизма травмы: падение на согнутый коленный сустав, удар в область надколенника. Примером непрямого физического воздействия служит перелом (разрыв) надколенника от резкого перенапряжения четырёхглавой мышцы бедра.
Последнее изменение этой страницы: 2017-01-19; Нарушение авторского права страницы
Кости участвующие в образовании коленного сустава
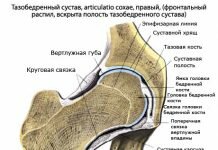
Коленный сустав является самым большим и вместе с тем наиболее сложным из всех сочленений. В его образовании принимают участие три кости: нижний конец бедра, верхний конец болыцеберцовой кости и надколенник. Суставные поверхности мыщелков бедра, сочленяющиеся с tibia, выпуклы в поперечном и сагиттальном направлении и представляют отрезки эллипсоида. Медиальный мыщелок больше латерального.
Facies articularis superior большеберцовой кости, сочленяющаяся с мыщелками бедра, состоит из двух слабо вогнутых, покрытых гиалиновым хрящом суставных площадок. Последние дополняются посредством двух внутрисуставных хрящей, или менисков коленного сустава, meniscus lateralis et medialis, лежащих между мыщелками бедра и суставными поверхностями болыцеберцовой кости (рис. 4.20).
Каждый мениск коленного сустава представляет собой трехгранную, согнутую по краю пластинку, периферический утолщенный край которой сращен с суставной сумкой, а обращенный внутрь сустава заостренный край свободен. Латеральный мениск коленного сустава более согнут, чем медиальный; последний по форме похож на букву С, а латеральный приближается к кругу. Концы обоих менисков коленного сустава прикрепляются спереди и сзади к eminentia intercondylaris.
Спереди между обоими менисками коленного сустава протягивается фиброзный пучок, называемый lig. transversum genus.
Капсула коленного сустава. Суставная капсула коленного сустава.
Суставная капсула коленного сустава на бедре спереди поднимается вверх, обходя fades patellaris, по бокам идет между мыщелками и надмыщелками, а сзади опускается до краев суставных поверхностей мыщелков. На болыпеберцовой кости капсула прикрепляется по краю суставных поверхностей мыщелков. Благодаря сращению наружной окружности менисков с суставной капсулой полость коленного сустава делится на больший (бедренно-менисковый) и меньший (больше -берцово-менисковый) отделы. На надколеннике она прирастает к краям его хрящевой поверхности, вследствие чего он оказывается как бы вставленным в передний отдел сумки, как в рамку.
Строение коленного сустава человека, вальгусная и варусная деформация
Коленный сустав, наряду с тазобедренным, является самым большим и мощным сочленением человеческого скелета. Он объединяет кости бедра и голени, обеспечивающие размах движений при ходьбе. Сочленение имеет сложное комплексное строение, в котором каждый элемент обеспечивает функционирование колена в частности и способность ходить в целом.
Устройство коленного сустава человека объясняет причину возникающих патологий, помогает понять этиологию и течение воспалительных и дегенеративных заболеваний. Даже небольшие отклонения от нормы в любом элементе сочленения могут стать причиной болевого синдрома и ограничения подвижности.
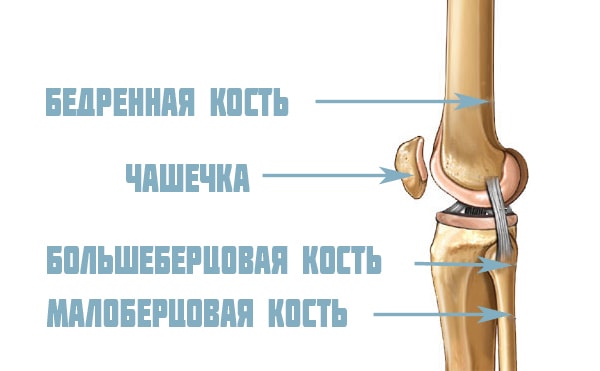
В формировании сочленения участвуют три кости коленного сустава: бедренная, большеберцовая и коленная чашечка. Внутри сустава, на плато большеберцовой кости расположены мениски – амортизирующие хрящевые прокладки, увеличивающие стабильность структуры и обеспечивающие рациональное распределение нагрузки. Во время движения мениски пружинят – сжимаются и разжимаются, обеспечивая плавность походки и защищая элементы сочленения от истирания. Несмотря на небольшой размер, значение менисков очень велико — при их разрушении снижается стабильность колена и неизбежно наступает артроз.
Помимо костей и менисков, составными элементами сочленения являются суставная капсула, образующая завороты коленного сустава и синовиальные сумки, и связки. Формирующие сустав колена связки образованы соединительной тканью. Они фиксируют кости, укрепляют сочленение и ограничивают объем движений. Связки обеспечивают стабильность сустава и препятствуют смещению его структур. При травмах происходит растяжение или разрыв связок.
Иннервация колена осуществляется подколенным нервом. Он находится сзади сочленения и является частью седалищного нерва, проходящего к стопе и голени. Седалищный нерв обеспечивает чувствительность и двигательную способность ноги. За кровоснабжение отвечают подколенные артерия и вена, повторяющие ход нервных ветвей.
Строение коленного сустава
Основными суставообразующими элементами принято считать следующие:
- мыщелки бедренной кости
- плато большеберцовой кости
- коленная чашечка
- мениски
- суставная капсула
- связки
Непосредственно коленный сустав образован головками бедренной и большеберцовой кости. Головка большеберцовой кости почти плоская с небольшим углублением, и ее называют плато, в котором выделяют медиальную, расположенную по срединной линии тела, и латеральную части.
Головка бедренной кости состоит из двух больших округлых выступов шарообразной формы, каждый из которых получил название мыщелок коленного сустава. Расположенный с внутренней стороны мыщелок коленного сустава называют медиальным (внутренним), а противоположный – латеральным (наружным). Суставные головки не совпадают по форме, и их конгруэнтность (соответствие) достигается за счет двух менисков – медиального и латерального соответственно.
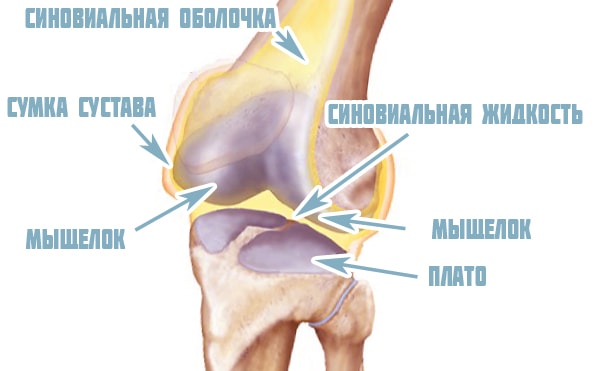
Суставная полость представляет собой щель, которая ограничена головками костей, менисками и стенками капсулы. Внутри полости находится синовиальная жидкость, которая обеспечивает оптимальное скольжение при движении, уменьшает трение суставных хрящей и питает их. Входящие в сочленение поверхности костей покрыты хрящевой тканью.
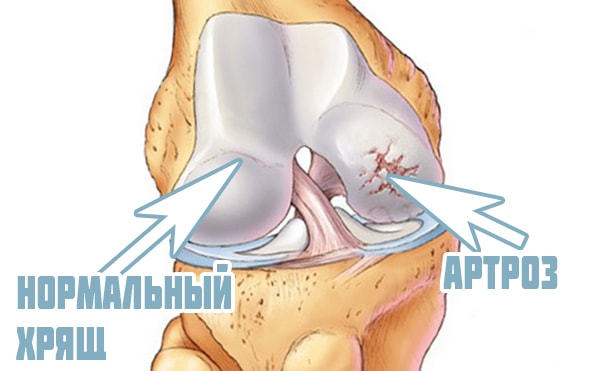
Гиалиновый хрящ коленного сустава белого цвета, блестящий, плотный, толщиной 4-5 мм. Его предназначение – снижение трения между суставными поверхностями при движении. Здоровый хрящ коленного сустава имеет идеально гладкую поверхность. Различные заболевания (артрит, артроз, подагра и пр.) приводят к повреждению поверхности гиалинового хряща, что, в свою очередь, становится причиной болей при ходьбе и ограничения объема движений.
Коленная чашечка
Сесамовидная кость или коленная чашечка закрывает сустав колена спереди и защищает его от травм. Она расположена в сухожилиях четырехглавой мышцы, не имеет фиксации, обладает подвижностью и может смещаться во всех направлениях. Верхняя часть надколенника имеет округлую форму и называется основанием, вытянутую нижнюю часть называют верхушкой. С внутренней стороны колена находится гусиная лапка — место соединения сухожилий 3-х мышц.
Капсула сустава
Суставная сумка коленного сустава представляет собой фиброзный футляр, ограничивающий снаружи суставную полость. Она крепится к большеберцовой и бедренной костям. Капсула имеет слабое натяжение, за счет чего в колене обеспечивается большая амплитуда движений в разных плоскостях. Суставная сумка питает элементы сочленения, защищает их от внешнего воздействия и изнашивания. Расположенный с внутренней стороны колена задний отдел капсулы толще и напоминает решето – через многочисленные отверстия проходят кровеносные сосуды, и обеспечивается кровоснабжение сочленения.
Капсула коленного сустава имеет две оболочки: внутреннюю синовиальную и наружную фиброзную. Плотная фиброзная оболочка выполняет защитные функции. Она имеет простое строение и прочно зафиксирована. Синовиальная оболочка вырабатывает жидкость, получившую соответствующее название. Она покрыта небольшими выростами – ворсинками, которые увеличивают площадь ее поверхности.
В местах контакта с костями сочленения синовиальная оболочка образует небольшое выпячивание — заворот коленного сустава. Всего выделяют 13 заворотов, которые классифицируют в зависимости от места расположения: медиальный, латеральный, передний, нижний, верхний заворот. Они увеличивают полость сочленения, а при патологических процессах служат местами скопления экссудата, гноя и крови.
Сумки коленного сочленения
Синовиальные сумки являются важным дополнением, благодаря которому мышцы и сухожилия могут свободно и безболезненно двигаться. Выделяют шесть основных сумок, которые имеют вид небольших щелевидных полостей, образованных тканью синовиальной оболочки. Внутри они содержат синовиальную жидкость и могут сообщаться с полостью сочленения или нет. Сумки начинают образовываться после рождения человека, под влиянием нагрузок в области коленного сочленения. С возрастом увеличивается их количество и объем.
Биомеханика колена
Коленный сустав предоставляет опору всему скелету, принимает на себя вес тела человека и испытывает наибольшую нагрузку при ходьбе и движении. Он выполняет много разнообразных движений, в связи с чем обладает сложной биомеханикой. Колену доступно сгибание, разгибание и круговые вращательные движения. Сложная анатомия коленного сустава человека обеспечивает его широкий функционал, слаженную работу всех элементов, оптимальную подвижность и амортизацию.
Патологии коленного сочленения
Патологические изменения костно-мышечной системы могут быть вызваны врожденной патологией, травмами и заболеваниями. Основными признаками, сигнализирующими о наличии нарушений, является:
- воспалительный процесс;
- болезненные ощущения;
- ограничение подвижности.
Степень поражения элементов сочленения вкупе с причиной их возникновения определяет локализацию и интенсивность болевого синдрома. Боли могут диагностироваться периодически, носить постоянный характер, появляться при попытке согнуть/разогнуть колено или быть следствием физических нагрузок. Одним из последствий протекающих воспалительно-дегенеративных процессов служит деформация коленного сустава, приводящая к тяжелым заболеваниям вплоть до инвалидности.
Аномалии развития коленного сочленения
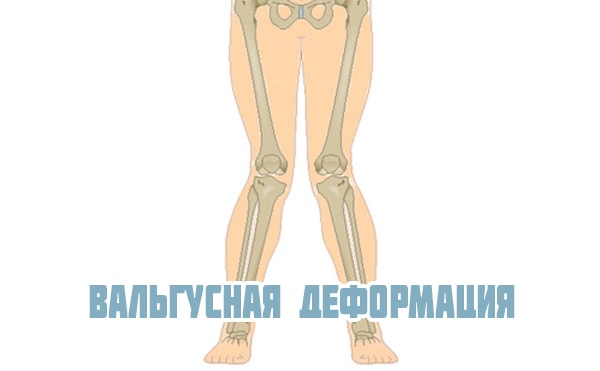
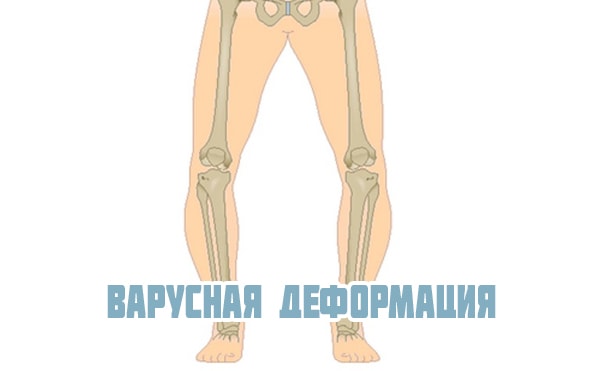
Встречается вальгусная и варусная деформация коленных суставов, которая может быть врожденной или приобретенной. Диагноз ставится с помощью рентгеновского снимка. В норме ноги стоящего человека прямые и расположены параллельно друг другу. При вальгусной деформации коленного сустава они искривлены – с наружной стороны появляется открытый угол в области колена между голенью и бедром.
Деформация может затронуть одно или два колена. При двухстороннем искривлении ноги своей формой напоминают букву «Х». Варусная деформация коленных суставов искривляет кости в противоположную сторону и форма ног напоминает букву «О». При данной патологии сустав колена развивается неравномерно: суставная щель уменьшается с внутренней стороны и расширяется с наружной. Затем изменения затрагивают связки: наружные растягиваются, а внутренние атрофируются.
Каждый вид искривления является сложной патологией, требующей комплексного лечения. Если ее не лечить, довольно высок риск формирования чрезмерной подвижности колена, привычных вывихов, тяжелых контрактур, анкилозов и патологий позвоночника.
Вальгусная и варусная деформация у взрослых
Она является приобретенной патологией и чаще всего появляются при деформирующем артрозе. При этом хрящевая ткань сочленения подвергается разрушению и необратимым изменениям, приводящим к потере подвижности колена. Также деформация может стать следствием травм и воспалительно-дегенеративных заболеваний, вызвавших изменения структуры костей, мышц и сухожилий:
- сложный перелом со смещением;
- разрыв связок;
- привычный вывих колена;
- иммунные и эндокринные заболевания;
- артрит и артроз.
У взрослых лечение деформированного коленного сустава неразрывно связано с основной причиной и носит симптоматический характер. Терапия включает следующие пункты:
- обезболивающие препараты;
- НПВС — нестероидные противовоспалительные средства;
- глюкокортикостероиды;
- сосудорегулирующие препараты и венотоники;
- хондропротекторы;
- ЛФК;
- физиотерапевтическое лечение;
- массаж.
Медикаментозное лечение направлено на устранение болевого синдрома, восстановление хрящей, улучшение обмена веществ и питания тканей, сохранение подвижности сочленения.
Вальгусная и варусная деформация у детей
Проявляющаяся к 10-18 месяцам приобретенная варусная или вальгусная деформация коленных суставов у детей связана с отклонениями в формировании опорно-двигательной системы ребенка. Как правило, деформация диагностируется у ослабленных детей, имеющих мышечную гипотонию. Она появляется в результате нагрузки на ноги на фоне слабого мышечно-связочного аппарата. Причиной такого отклонения может быть недоношенность ребенка, внутриутробная гипотрофия, врожденная слабость соединительной ткани, общая слабость организма, перенесенный рахит.
Причиной вторичной патологии, вызвавшей аномалии в формировании коленного сустава, выступают нейромышечные заболевания: полинейропатии, ДЦП, миодистрофии, полиомиелит. Деформация сочленения не только вызывает искривление ног, но и крайне пагубно сказывается на всем организме.
Довольно часто страдают стопы и тазобедренные сочленения, с возрастом развиваются плоскостопие и коксартроз.
Лечение вальгусной и варусной деформации у детей включает:
- ограничение нагрузок;
- ношение ортопедической обуви;
- использование ортезов и туторов;
- массаж;
- физиопроцедуры, наиболее часто — парафиновые обертывания;
- занятия лечебной физкультурой.
Заключение
Имеющий сложное строение коленный сустав несет большую нагрузку и выполняет множество функций. Он является непосредственным участником хождения и влияет на качество жизни. Внимательное отношение к своему организму и забота о здоровье всех его составляющих элементов позволит избежать боли в коленях и надолго сохранить активный образ жизни.
Назовите внутрисуставные связки коленного сустава
косая подколенная связка
-передняя крестообразная связка
-задняя крестообразная связка
-поперечная связка колена
Укажите внесуставные связки коленного сустава
поперечная связка колена
-косая подколенная связка
-дугообразная подколенная связка
задняя крестообразная связка
Укажите синовиальные сумки, принадлежащие коленному суставу
-глубокая поднадколенниковая сумка
-подкожная преднадколенниковая сумка
-подсухожильная сумка портняжной мышцы
Какие кости участвуют в образовании коленного сустава?
малая берцовая кость
-большая берцовая кость
К каким суставам (по строению) относится межберцовый сустав?
-к простым суставам
к сложным суставам
к комплексным суставам
к комбинированным суставам
К каким суставам (по строению) относится голеностопный сустав?
к простым суставам
-к сложным суставам
к комплексным суставам
к комбинированным суставам
Какие кости участвуют в образовании голеностопного сустава?
Какие движения возможны в голеностопном суставе?
вращение малоберцовой кости
вращение большеберцовой кости
-сгибание и разгибание
Какие части выделяются у медиальной (дельтовидной) связки?
-передняя большеберцово-таранная часть
-задняя большеберцово-таранная часть
Какие связки прикрепляются к латеральной лодыжке?
-задняя таранно-малоберцовая связка
-передняя таранно-малоберцовая связка
К каким суставам (по форме) относится таранно-пяточноладьевидный сустав?
к плоским суставам
к седловидным суставам
к мыщелковым суставам
-к шаровидным суставам
Укажите связки, расположенные в пазухе предплюсны
подошвенная пяточно-ладьевидная связка
-межкостная таранно-пяточная связка
К каким суставам (по форме) относится пяточно-кубовидный сустав?
к шаровидным суставам
к эллипсоидным суставам
| Видео (кликните для воспроизведения). |
 |
История лечения: Как Дмитрий Николаев избавился от боли в суставах |
к мыщелковым суставам
-к седловидным суставам
Какая связка является самой мощной связкой на стопе?
-длинная подошвенная связка
подошвенная пяточно-кубовидная связка
Какие суставы участвуют в образовании поперечного сустава предплюсны (Шопарова сустава)?
Какие связки укрепляют поперечный сустав предплюсны?
межкостная таранно-пяточная связка
Укажите кости, на которых начинается раздвоенная связка
К каким суставам (по форме) относятся предплюсно-плюсневые суставы?
-к плоским суставам
к шаровидным суставам
к седловидным суставам
к эллипсоидным суставам
Какие кости участвуют в образовании предплюсно-плюсневых суставов?
Среди каких связок находится связка, являющаяся ключом предплюсно-плюсневых суставов (Лисфранкова сустава)?
тыльные предплюсно-плюсневые связки
подошвенные предплюсно-плюсневые связки
-межкостные клино-плюсневые связки
тыльные плюсневые связки
К каким суставам (по форме) относятся плюсне-фаланговые суставы?
к седловидным суставам
-к эллипсоидным суставам
к плоским суставам
к мыщелковым суставам
Последнее изменение этой страницы: 2019-08-19; Нарушение авторского права страницы
Анатомия КОЛЕННОГО СУСТАВА
Коленный сустав представляет собой сочетание блоковидного сустава с вращательным и относится к вращательно-блоковидным суставам, trochoginglymus.
А) Бедренная кость, femur
Б) Надколенная чашечка, patella, правая; сзади
В) Большеберцовая кость, tibia, и малоберцовая кость, fibula, правые, проксимальные концы; сверху и несколько спереди
МЫЩЕЛКИ БЕДРА: 1 – медиальный мыщелок; 2 – латеральный мыщелок; 3 – facies patellaris; 4 – медиальный надмыщелок; 5 – латеральный надмыщелок; 6 – межмыщелковая ямка. Б – НАДКОЛЕННИК: 7 – facies articularis; 8 – основание надколенника; 9 – верхушка надколенника. В – МЫЩЕЛКИ БОЛЬШЕБЕРЦОВОЙ КОСТИ: 10 – facies articulares superiores; 11 – передняя межмыщелковая ямка; 12 – задняя межмыщелковая ямка; 13 – латеральный межмыщелковый бугорок; 14 – медиальный межмыщелковый бугорок; 15 – межмыщелковое возвышение; 16 – медиальный мыщелок; 17 – бугристость большеберцовой кости; 18 – головка малоберцовой кости
В образовании коленного сустава, articulatio genus, принимают участие три кости: нижний конец бедренной кости, верхний конец большеберцовой кости и надколенник.
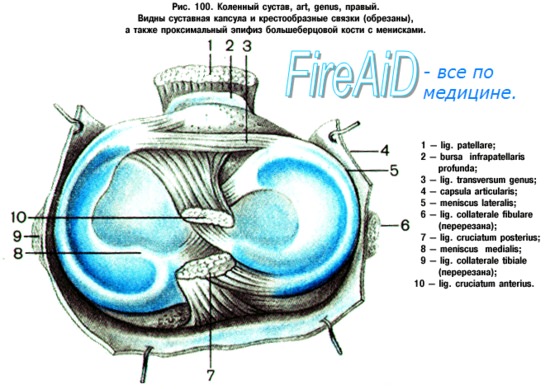
Рис. 1. Кости, участвующие в образовании коленного сустава.
Суставная поверхность мыщелков бедренной кости эллипсоидной формы (рис.1): кривизна медиального мыщелка (1) больше, чем латерального (2). На передней поверхности кости, между мыщелками, находится надколенниковая поверхность, facies patellaris (3). Небольшой вертикальной бороздкой эта поверхность разделяется на медиальный, меньший, и латеральный, больший, участки, которые сочленяются с соответствующими суставными поверхностями, расположенными на задней суставной поверхности надколенника, facies articularis (7). Верхние суставные поверхности мыщелков большеберцовой кости, facies articulares superiores (10), слегка вогнуты и не соответствуют кривизне суставных поверхностей мыщелков бедренной кости. Это несоответствие несколько выравнивают располагающиеся между мыщелками бедренной и большеберцовой костей, межсуставные хрящи, медиальный и латеральный мениски, menisci medialis
1 – медиальный мениск;
2 – внутренняя боковая связка;
3 – передний рог внутреннего мениска;
4 – поперечная связка;
5 – передняя крестообразная связка;
6 – латеральный мениск;
7 – наружная боковая связка;
8 – Hiatus poplitеа;
9 – задний рог наружнего мениска;
10 – менискобедренная связка;
11 – задняя крестообразная связка.
Рис. 2. Мениски коленного сустава.
Мениски (рис. 2) представляют собой фиброзно-хрящевые образования полулунной формы. Наружный их край утолщен и срастается с суставной капсулой, внутренний, свободный, край заострен и обращен в полость сустава. Верхняя поверхность менисков вогнута, нижняя – уплощена. Наружный край менисков почти повторяет конфигурацию верхнего края мыщелков большеберцовой кости, поэтому латеральный мениск напоминает часть окружности (6), а медиальный (1) имеет полулунную форму. Мениски прикрепляются спереди и сзади к eminentia intercondylaris большеберцовой кости (см. рис.1). Передние края обоих менисков соединены поперечной связкой колена, lig. transversum genus (4).
Связки коленного сустава (рис. 3) делятся на две группы: связки, находящиеся вне полости сустава, и связки, залегающие в полости сустава. На боковых поверхностях сустава имеются следующие боковые связки.

1 – внутренняя боковая связка;
2 – передняя крестообразная связка;
3 – латеральный мениск;
4 – наружная боковая связка;
5 – задняя крестообразная связка;
6 – собственная связка надколенника.
Рис. 3. Связки коленного сустава.
Большеберцовая коллатеральная связка, lig. collalerale tibiale, следует от медиального надмыщелка бедренной кости вниз, срастается по пути с капсулой сустава и медиальным мениском, достигая верхнего отдела большеберцовой кости.
Малоберцовая коллатеральная связка, lig. collaterals fibulare, уже предыдущей, начинается от латерального надмыщелка бедра, идет, как и предыдущая, вниз, отдает ряд своих пучков суставной капсуле и прикрепляется к наружной поверхности головки малоберцовой кости. Передние отделы суставной капсулы укреплены связками, имеющими непосредственное отношение к сухожилию четырехглавой мышцы бедра.
Мышца эта подходит к надколеннику и фиксируется у его основания (рис. 4). Одна часть пучков сухожилия продолжается вниз и достигает tuberositas tibiae (2), образуя ниже верхушки надколенника связку надколенника, lig. patellae (7). Другая часть пучков следует в вертикальном направлении по бокам надколенника и его связки, образуя вертикальные связки – латеральную и медиальную поддерживающие надколенник, retinaculum patellae laterale (5) et retinaculum patellae mediale (6). Эти связки направляются от боковых отделов надколенника к соответствующим мыщелкам бедра. Под этими связками находятся пучки волокон сухожилия, имеющие горизонтальное направление, которые идут от боковых отделов надколенника к надмыщелкам бедра.
2 – бугристость большеберцовой кости;
3 – lig. collaterals fibulare;
4 – lig.collalerale tibiale;
5 – retinaculum patellae laterale;
6 – retinaculum patellae mediale;
8 – lig. popliteum obliquum.
Рис. 4. Сухожильно-связочный аппарат коленного сустава.
Задние отделы суставной капсулы укреплены косой подколенной связкой, lig. popliteum obliquum (8). Связка следует от медиального мыщелка большеберцовой кости к латеральному мыщелку бедренной кости и по пути часть ее пучков вплетается в суставную капсулу.
Внутри полости коленного сустава находятся следующие связки (рис. 2, 3):
1. Передняя крестообразная связка, lig. cruciatum anterius. начинается от внутренней поверхности латерального мыщелка бедра, следует вперед и медиально, прикрепляясь в area intercondylaris anterior tibiae.
2. Задняя крестообразная связка, lig. cruciatum posterius, начинается на внутренней поверхности медиального мыщелка бедра, следует назад и медиально и, перекрещиваясь с передней крестообразной связкой, прикрепляется к area intercondylaris posterior tibiae.
3. Поперечная связка колена, lig. transversum genus, соединяет переднюю поверхность обоих менисков.
4. Передняя мениско-бедренная связка, lig. meniscofemorale anterius, начинается от переднего отдела медиального мениска, идет вверх и латерально к медиальной поверхности латерального мыщелка бедра.
5. Задняя мениско-бедренная связка, lig. meniscofemorale posterius, следует от заднего края латерального мениска вверх и медиально к внутренней поверхности медиального мыщелка бедра.
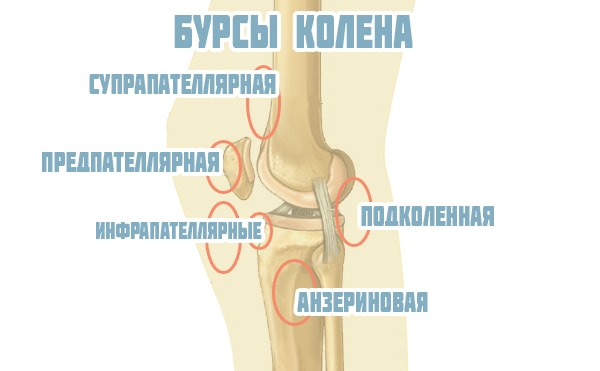
Коленный сустав окружен несколькими расположенными около него синовиальными сумками bursae synoviales (рис. 5), связанными с суставной полостью:

Рис. 5. Синовиальные сумки коленного сустава.
1. Bursa suprapatellaris находится между m. quadriceps femoris и бедренной костью (в 12% она может не быть связанной с суставной полостью).
2. Bursa m. poplitei расположена между m. popliteus с одной стороны и meniscus fibularis с другой.
3. Bursa capitis tibialis m. gastrocnemii.
4. Bursa m. semimembranacei fibularis. Эти две сумки могут быть объединены в одну, образуя bursa gastrocnemiosemimembranacea.
В области коленного сустава находится также несколько слизистых сумок, но они не связаны с суставной полостью:
5. Bursa praepatellaris subcutanea.
6. Bursa praepatellaris subfascialis.
7. Bursa praepatellaris subaponeurotica.
8. Bursa infrapatellaris subcutanea.
9. Bursa infrapatellaris profunda (между lig. patellae proprium и tibia).
Почти никогда не встречаются одновременно все эти сумки, а только некоторые из них в различных комбинациях.
Дата добавления: 2014-12-17 ; просмотров: 2704 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
Этапы нормальной оссификации структур коленного сустава
Возраст до 1 года.Одним из основных показателей доношенности плода служит наличие ядер окостенения дистального эпифиза бедренной кости и проксимального эпифиза большеберцовой кости. Степень оссифицированности метаэпифизов бедренной и большеберцовой костей и надколенника немногим отличается от имеющейся к моменту рождения. На протяжении первого года жизни размеры ядер окостенения несколько увеличиваются, увеличивается и степень оссифицированности метафизов бедренной и большеберцовой костей. Хрящевое строение сохраняют около 2 /3 эпифизов обеих костей, включая межмыщелковое возвышение эпифиза большеберцовой кости, бугристость этой кости, надколенник и головка малоберцовой кости.
Форма условной рентгеновской суставной щели коленного сустава неправильная (условной потому, что анатомическим субстратом промежутка между костными частями сочленяющихся эпифизов являются не только суставная щель и мениски, но и неоссифицированные части хрящевых моделей эпифизов). Высота условной рентгеновской суставной щели и вертикальные размеры обоих эпифизов равны и составляют каждый 1 /3 расстояния между обращенными друг к другу поверхностями метафизов бедренной и большеберцовой костей.
На рентгенограммах в задней проекции критериями нормы анатомических соотношений во фронтальной плоскости являются расположение на одном уровне латеральных краев ос-
сифицированных частей сочленяющихся эпифизов бедренной и большеберцовой костей и одинаковая величина правого и левого краев межметафизарных расстояний. Равномерность высоты рентгеновской суставной щели для анализа анатомических соотношений в коленном суставе использована быть не может ввиду неправильности ее формы. Не могут быть оценены у детей раннего возраста истинные форма, контуры и структура эпиметафизов сочленяющихся костей, форма рентгеновской суставной щели и местоположение надколенника.
Возраст 2-3 года(рис. 19.90). В течение этого возрастного периода не отмечается оссифи-цирования новых анатомических образований. Происходит только изменение соотношений темповокостенения медиального и латерального мыщелков бедренной кости и темпов роста медиального и латерального отделов тела большеберцовой кости. Изменение соотношения темпов оссификации отделов дистального эпифиза бедренной кости заключается в том, что окостенение центрального его отдела происходит медленнее, чем обоих мыщелков, в результате чего костная часть эпифиза приобретает форму, сходную с формой хрящевой модели. Показатели соответствия локального костного возраста паспортному возрасту для данного периода не установлены (рис. 19.113, 19.114).
3,5-5лет — возрастные сроки начала окостенения надколенника и проксимального эпи-физа.Центры оссификации обоих названных анатомических образований появляются практически одновременно в интервале от 3,5 до 4,5 лет. Окостенение надколенника происходит in множественных центров оссификации, проксимального эпифиза — за счет единственного центра. В течение данного возрастного периода происходит более быстрое увеличение вертикального размера костной части латерального мыщелка по сравнению с размером костной часги медиального мыщелка. Нормой соотношения пространственных положений бедра и голени является увеличенное по сравнению с нормой у взрослых вальгусное отклонение последней. Показателем костного возраста ребенка является наличие центров оссификации центрального отдела надколенника и головки малоберцовой кости (рис. 19.108).
В 6-7 лет происходит полное окостенение центральной и дорсальной (несущей суставную поверхность) частей надколенника. Полное окостенение центральной части надколенника как результат увеличения размеров и слияния между собой отдельных центров оссификации заканчивается примерно к 7 годам. Появляются дополнительные центры оссификации эпифиза бедренной кости, которые обеспечивают окостенение боковых и заднего отделов эпифиза. Изменяется соотношение темпов окостенения медиального и латерального мыщелков бедренной кости. Происходит более быстрое увеличение вертикального размера костной части теперь уже не латерального, а медиального мыщелка, в результате чего высота обоих мыщелков сначала становится одинаковой, а затем начинает преобладать высота медиального мыщелка. Ориентировочно может быть оценена высота рентгеновской суставной щели коленного сустава на основании отношения высоты центральной части ее к величине межметафи-зарного расстояния (в норме 1:7). Показателем локального костного возраста ребенка является наличие дополнительных центров оссификации дистального эпифиза бедренной кости (рис. 19.91).
Возраст 9—12 лет (рис. 19.92) соответствует срокам окостенения бугристости большеберцовой кости и краевых отделов надколенника. Надколенник имеет 4 дополнительных центра оссификации — два боковых, передний и верхушечный, появляющийся в возрасте 9 лет. Слияние их с основной частью надколенника происходит к 10—12 годам. Окостенение бугристости большеберцовой кости происходит частично за счет распространения процесса оссификации из передних отделов метафиза большеберцовой кости, частично за счет самостоятельных центров окостенения, появляющихся в возрасте 9 лет. Полное окостенение эпифизов бедренной, большеберцовой и малоберцовой костей завершается несколько раньше (примерно в 8 лет), и к 13
Рис. 19.90. Рентгенограммы коленного сустава.
а, б — 2 г 4 мес (задняя и боковая проекции).
1 — эпифиз бедренной кости; 2 — эпифиз большеберцовой кости; 3 — метафиз малоберцовой кости (эпифиз еще не визуализируется); 4 — диафиз бедренной кости; 5 — зона роста; 6 — «хрящевой» надколенник; 7 — инфрапателлярное жировое тело (ромбовидное пространство), в, г — 8 лет (задняя и боковая проекции).
1 — эпифиз бедренной кости; 2 — эпифиз большеберцовой кости; 3 — эпифиз малоберцовой кости; 4 — диафиз бедренной кости; 5 — зона роста; 6 — ядро оссификации надколенника; 7 — инфрапателлярное жировое тело; 8 — хрящевая область бугристости большеберцовой кости; 9 — межмыщелковое возвышение (со сглаженными контурами за счет неполной оссификации).
Рис. 19.91. Рентгенограмма коленного сустава, 10 лет.
1— эпифиз бедренной кости (медиальный мыщелок); 2 — эпифиз большеберцовой кости; 3 — эпифиз малоберцовой кости; 4 — латеральный мыщелок бедренной кости (область прикрепления сухожилия m. popliteus); 5 — зона роста; 6 — надколенник; 7 — меж-мыщелковое возвышение большеберцовой кости.
годам хрящевое строение сохраняют только метаэпифи-зарные ростковые зоны и небольшая часть бугристости большеберцовой кости (рис. 19.93).
В 12—14 лет происходит полное окостенение бугристости большеберцовой кости. Отдельные точки оссифи-кации, постепенно сливаясь между собой, выполняют почти всю хрящевую модель бугристости, за исключением небольшого участка в нижнем отделе (рис. 19.94). Хрящевая ткань в течение некоторого времени сохраняется также и между дорсальной поверхностью костной части бугри-
Рис. 19.92. Рентгенограмма коленного сустава (12 лет).
Рис. 19.93. Рентгенограммы коленного сустава
| Видео (кликните для воспроизведения). |
|
Доктор С.М.Бубновcкий подтверждает силу препарата... Читать далее >>> |
(боковая проекция). 13 лет. Варианты оссификации
Источники
-
Гитт, В. Д. Здоровый позвоночник. Лечение нарушений осанки и телосложения, сколиозов, остеохондрозов / В. Д. Гитт. — М. : Единение, 2010. — 128 c. -
Филимонова, Оксана Базисная терапия при псориатическом артрите / Оксана Филимонова. — Москва: Машиностроение, 2012. — 148 c. -
Дикуль, Валентин Лечим спину от остеохондроза / Валентин Дикуль. — М. : «Издательство «Эксмо», 2007. — 128 c. - Алиханов, Б. А. Ревматическая лихорадка / Б. А. Алиханов. — М. : Человек, 2010. — 539 c.
- Алешина, О. Болезни ног. Варикоз, артрит, подагра. Лечение и профилактика / О. Алешина. — M. : Контэнт, 2013. — 208 c.