Содержание
- 1 Препателлярный бурсит: причины, симптомы, лечение
- 2 Бурсит коленного сустава: симптомы и лечение в домашних условиях
- 3 Препателлярный бурсит: симптомы и лечение заболевания суставов
- 4 Причины, симптомы, диагностика, методы лечения и профилактики инфрапателлярного бурсита колена
- 5 Как правильно лечить бурсит колена: симптомы, признаки, реабилитация
Препателлярный бурсит: причины, симптомы, лечение
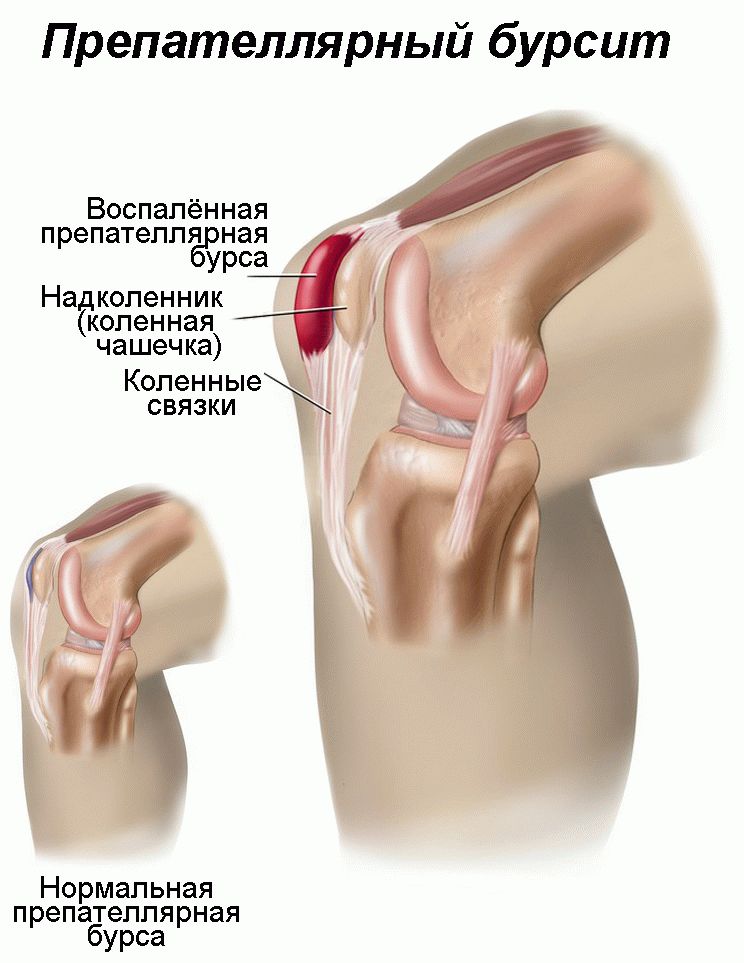
Препателлярный бурсит также называют коленом горничной или коленом плотника. Бурса – это заполненный жидкостью мешок, который обеспечивает уменьшение трения между рядом расположенными поверхностями. Препателлярная бурса расположена поверхностно, между кожей и надколенником. Воспаление бурсы называется бурситом. Это воспаление может иметь инфекционную природу (30%) или неинфекционную природу (70%). Прямое падение на коленную чашечку, острая травма, повторные удары или трение коленом могут вызвать препателлярный бурсит. Другие причины включают инфекции или такие воспалительные состояния, как подагра, сифилис, туберкулез или ревматоидный артрит. Препателлярный бурсит часто возникает при выполнении специфических работ, которые предполагают пребывание на коленях в течение длительного периода времени (садовники, механики и т.д.)
Клинически значимая анатомия
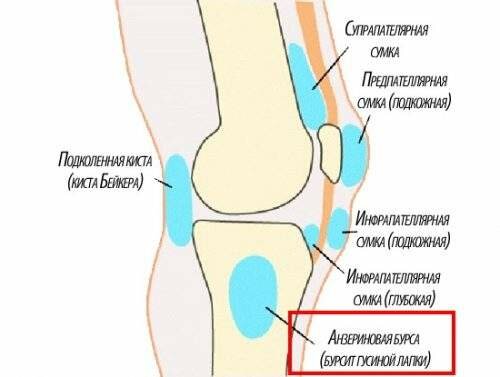
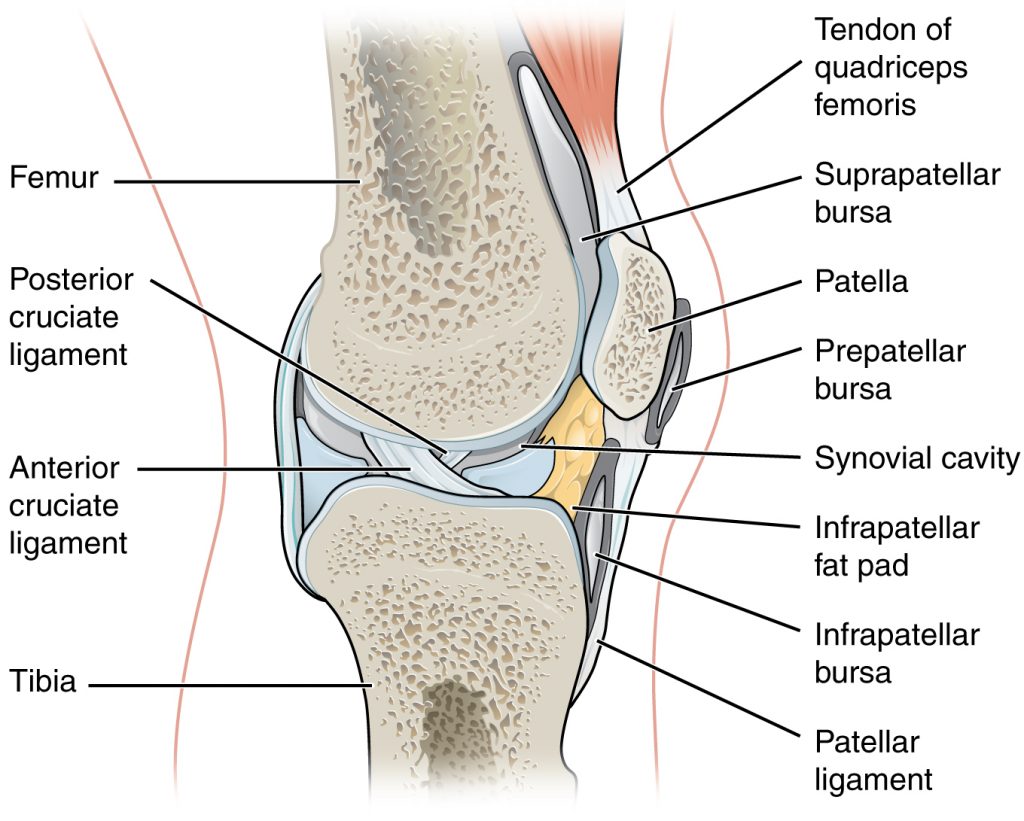
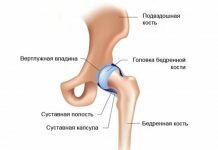
Надколенник представляет собой треугольную кость, располагающуюся в переднем отделе коленного сустава. Когда вы сгибаете или разгибаете колено, он скользит в межмыщелковой борозде бедренной кости. Сухожилие надколенника представляет собой плотную структуру, которая соединяет нижнюю часть надколенника с большеберцовой костью. Верхняя часть надколенника соединена с четырехглавой мышцей, которая осуществляет разгибание колена и двигает надколенник вверх. Бурсы вокруг колена можно разделить на две группы – те, которые располагаются вокруг надколенника (супрапателлярная бурса, поверхностная и глубокая инфрапателлярная бурсы и препателлярная бурса) и те, которые залегают в других местах (бурса гусиной лапки и подвздошно-большеберцовая бурса).
Эпидемиология
Препателлярный бурсит чаще случается у мужчин, чем у женщин, и может возникнуть в любом возрасте. 80% людей с препателлярным бурситом – мужчины в возрасте от 40 до 60 лет. В 1/3 случаев препателлярный бурсит носит септический характер и в 2/3 – несептический. Инфекционный препателлярный бурсит чаще возникает у детей, чем у взрослых. Препателлярный бурсит встречается достаточно часто, по крайней мере, с ежегодной частотой 10/100 000. Частота возникновения препателлярного бурсита, вероятно, недооценивается, поскольку большинство случаев не являются септическими и только пациенты с наиболее тяжелыми состояниями требуют госпитализации в больницу.
- Прямая травма/удар в передний отдел коленного сустава.
- Частые падения на колено.
- Причиной данного состояния может быть постоянное трение между кожей и надколенником. В результате удара повреждаются кровеносные сосуды, что приводит к воспалению и отеку бурсы. На самом деле нагноение гематомы встречается достаточно редко из-за ограниченного кровоснабжения ткани бурсы.
- Инфекция. Обычно при септическом препателлярном бурсите происходит разрыв кожи поверх бурсы, что приводит к отеку и боли вокруг этой области. Это происходит, когда бактерия (например, S. Aureus, 80% случаев) прошла через мягкие ткани вследствие повреждения кожного покрова и начинает размножаться внутри бурсы. Инфицирование бурсы сопровождается болью, отеком. Лихорадкой и лейкоцитозом.
- Сопутствующие воспалительные заболевания – ревматоидный артрит, подагра и др.
Характеристика/Клиническая картина
- Боль.
- Отек.
- Гиперемия колена.
- Ограничение амплитуды движений коленного сустава.
- Если бурсит вызван инфекцией, боль сопровождается лихорадкой и ознобом.
Диагностика
Диагностика бурсита основана на сборе анамнеза (начало симптомов, характер боли в колене, как симптомы влияют на их образ жизни и т.д.) и физическом обследовании. С целью исключения перелома или повреждения мягких тканей в некоторых случаях необходимо выполнить рентгенографию, КТ или МРТ. Если неизвестно, инфицирована бурса или нет, можно сделать артроцентез. Обычно это делается по трем причинам: (1) получить информацию для постановки диагноза, (2) снять давление в суставе и облегчить боль, (3) выполнить введение лекарственного препарата.
Дифференциальная диагностика
Препателлярный бурсит часто путают с другими причинами боли в колене, включая:
- Повреждение медиальной коллатеральной связки.
- Повреждение латеральной коллатеральной связки.
- Остеоартрит.
- Бурсит гусиной лапки.
- Повреждение задней крестообразной связки.
- Ревматоидный артрит.
- Разрыв сухожилия надколенника.
- Хондромаляция надколенника.
- Пателлофеморальный болевой синдром.
Физическое обследование
Физический осмотр включает в себя оценку на предмет:
- гиперемии колена;
- эритемы;
- болезненности;
- отека;
- боли;
- амплитуды движений.
Когда есть ограничение амплитуды движений или отек, врач может рекомендовать удаление внутрисуставной жидкости. Эта жидкость может быть отправлена в лаборатории для выяснения, заражена ли бурса.
Общие тесты на инфекцию: окрашивание по Граму, подсчет лейкоцитов (повышенное число лейкоцитов в синовиальной жидкости указывает на воспалительный процесс) и определение уровня глюкозы (снижение уровня глюкозы также может указывать на воспаление). Окрашивание по Граму используется для выявления специфических возбудителей. Не все бактерии могут быть идентифицированы. Даже когда тест дает отрицательный результат, нельзя полностью исключить септический бурсит.
Лечение препателлярного бурсита зависит в первую очередь от причины бурсита и во вторую очередь от патологических изменений в бурсе. Основной целью лечения является контроль воспаления.
- В первые 72 часа после травмы или при появлении первых признаков воспаления соблюдение режима RICE (покой, лед, компрессия (давящая повязка), приподнятое положение конечности).
- Нестероидные противовоспалительные препараты могут облегчить боль. Средства, оказывающие местное воздействие, также могут быть хорошим выбором для уменьшения побочных эффектов со стороны желудочно-кишечного тракта. В случаях септического препателлярного бурсита для подавления воспалительного процесса применяют антибиотики.
- Инъекции кортикостероидов.
Хирургическое лечение
При неэффективности консервативного лечения хронического/посттравматического препателлярного бурсита эффективной процедурой является амбулаторная артроскопическая бурсэктомия под местной анестезией. Артроскопическое или эндоскопическое иссечение бурсы демонстрирует лучшие результаты, чем открытая операция.
Физическая терапия
Для начального лечения препателлярного бурсита эффективен метод RICE (уровень доказательности 2a). «Фаза покоя» подразумевает короткий период иммобилизации. Этот период должен быть ограничен первыми днями после травмы. Покой уменьшает метаболические запросы поврежденных тканей и снижает приток крови. Использование льда приводит к локальному снижению температуры, сужению сосудов и уменьшению кровотечения. Холод также уменьшает выраженность болевого синдрома, что связано с повышением порога раздражения свободных нервных окончаний и синапсов. Не оставляйте лед слишком долго (не более 20 минут за один раз с интервалом 30-60 минут). Компрессия позволяет уменьшить внутримышечный кровоток в зоне поражения, а также уменьшить отек. Возвышенное положение конечности гарантирует, что гидростатическое давление будет уменьшаться, что приведет к уменьшению количества интерстициальной жидкости. Это также уменьшает давление в местных кровеносных сосудах и помогает ограничить кровотечение. Однако, эффективность RICE-метода не была доказана ни в одном рандомизированном клиническом исследовании.
Как только воспаление стихнет, можно переходить к легким растяжкам и упражнениям, что позволит восстановить амплитуду движений и укрепить мышцы, а также уменьшить нагрузку на сухожилия и коленный сустав. Лечебная гимнастика для укрепления и растяжения мышц колена, включает упражнения на статическое сокращение четырехглавой мышцы бедра. Это должны быть такие упражнения, которые пациент сможет выполнять на дому 1-3 раз в день. Цель реабилитации заключается в том, чтобы пациент возобновил свою повседневную активность.
Чтобы понять, работает ли упражнение, вы должны положить пальцы на внутреннюю сторону четырехглавой мышцы – в момент выполнения упражнения вы почувствуете ее сокращение. Пациент должен удерживать ее в таком положении в течение 5 секунд. Упражнение можно повторить 10 раз с максимальной силой. Важно не забывать, что это упражнение должно быть безболезненным.
Растяжка четырехглавой мышцы также является хорошим упражнением, поскольку она уменьшает трение между кожей и сухожилием надколенника. Когда сухожилие надколенника более гибкое, возникает меньше трения. Физиотерапевт может помочь пациенту, используя методы электротерапии. Большое значение имеет разъяснение пациентам роли наколенников при выполнении профессиональной деятельности.
Профилактика
Для предотвращения препателлярного бурсита следует избегать травм или перегрузки мышц. Перед тренировками необходимо делать разминку. Если вы играете в волейбол, желательно носить наколенники. В случае падения, они минимизируют прямое механическое воздействие на коленную чашечку. Они также необходимы при выполнении профессиональной деятельности, связанной с длительным пребыванием на коленях. Еще одна важная вещь, которая позволяет избежать препателлярного бурсита, — это выполнение упражнений для поддержания эластичности, силы и выносливости мышц ног.
Бурсит коленного сустава: симптомы и лечение в домашних условиях
Бурсит коленного сустава – это воспалительный патологический процесс, локализующийся в околосуставной сумке (бурсе), которая располагается в районе коленного сустава.
Заболевание развивается остро либо носит хроническое течение. При этом синовиальная жидкость остается прозрачной, без присоединения инфекции либо начинается нагноение, что усложняет течение болезни и последующее лечение.
Воспалительные явления возникают при постоянном воздействии различных механических факторов на ноги, в частности область колена.
Бурсит коленного сустава чаще возникает у спортсменов, а в прошлом являлась наиболее распространенной болезнью домохозяек и паломников. Согласно статистике, мужская половина страдает данным заболеванием в несколько раз чаще.
Причины возникновения патологии
Различают множество разнообразных причин и предрасполагающих факторов, влияющих на формирование бурсита коленного сустава.
Чаще патология возникает в результате следующих состояний:
- травмы колена (это могут быть незначительные ушибы, удары, растяжения) – чаще у профессиональных спортсменов либо у новичков, неподготовленных к тяжелым нагрузкам;
- наличие инфекционных очагов, в частности гнойных, вблизи от коленной чашечки, что приводит к распространению воспаления на синовиальную сумку;
- тяжелые физические нагрузки на ноги;
- в результате таких заболеваний, как артрит или подагра.
В группе повышенного риска находятся пациенты, страдающие аллергиями, аутоиммунными заболеваниями, расстройствами эндокринной системы, патологическими процессами в почках и нарушениями метаболических процессов.
Также бурсит колена может возникать на фоне интоксикации организма. В некоторых случаях выявить причину воспаления не удается.
Симптомы бурсита коленного сустава
Симптомы бурсита коленного сустава проявляются в зависимости от характера течения патологического процесса, вида и стадии заболевания.
Как правило, острый бурсит коленного сустава начинается с ярко выраженной клинической картины: острая боль и ограничение двигательной активности в колене.
Для хронического течения характерно периодическое возникновение болезненности в суставе и дискомфорт, на который редко обращают внимание.
Как правило, хронический бурсит проявляется в результате постоянного механического воздействия на нижние конечности.
Бурсит коленного сустава имеет общие симптомы, интенсивность которых зависит от характера течения болезни:
- болезненные ощущения в коленном суставе, усиливающиеся при нажатии на пораженный участок;
- ограничение движений в коленном суставе;
- появляется гиперемия и отечность;
- ощущается мышечная слабость;
- ухудшается общее состояние (появляется вялость и повышенная утомляемость, снижается трудоспособность);
- пораженная область при ощупывании намного горячее по сравнению с другими участками тела;
- в результате присоединения инфекции повышается температурный режим тела.
Виды бурситов
В медицинской практике различают три основных вида бурсита коленного сустава, в зависимости от места локализации воспалительных явлений: надколенный, подколенный и гусиный (киста Бейкера).
Кроме того, существует классификация, которая связана с характером синовиальной жидкости:
- геморрагический бурсит (отмечается повышенное количество эритроцитов);
- серозный (в околосуставной жидкости присутствует плазма, эритроциты, лейкоциты и тромбоциты);
- гнойный (экссудат наполнен бактериями);
- фибринозный (наличие в жидкости белка – фибрина).
Надколенный
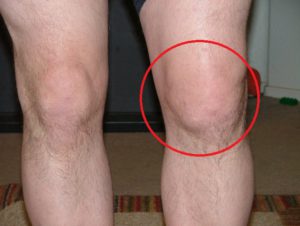
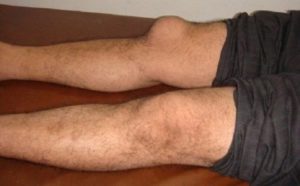
Препателлярная бурса располагается близко к поверхности в надколенной области.
Развитие надколенного воспаления чаще связано с постоянными травмами колена и повышенной нагрузкой на данную область.
В результате повреждений посттравматический бурсит нередко приводит к повреждению целостности околосуставной сумки и развитию кровотечений различной интенсивности.
При пальпации воспаленного участка появляются выраженные боли и ощущается мягкое уплотнение, внутри которого содержится жидкость.
Симптоматически надколенная форма проявляется в виде отека и интенсивного характера болей при любых незначительных прикосновениях к больному колену.
Подколенный
В данном случае воспалительные явления локализуются в околосуставной сумке, располагающейся под коленной чашечкой.
Подколенный бурсит чаще возникает у профессиональных спортсменов и проявляется умеренными ощущениями боли в области колена при двигательной активности, редко появляется отечность и скованность.
Киста Бейкера
Патологические процессы поражают бурсу, которая находится в подколенной ямке.
Чаще развивается у людей, страдающих ожирением.
Диагностика патологии
Как лечить бурсит коленного сустава определяет врач после проведения необходимых диагностических мероприятий, позволяющих исследовать характер содержащегося экссудата.
Первоначально проводится сбор анамнестических данных, визуальный осмотр и пальпация пораженной области.
Дифференциальная диагностика необходима для исключения артрита. Не редко артрит и бурсит коленного сустава возникают на фоне друг друга и имеют схожее течение.
При хронической форме болезни, в ходе ощупывания пораженного коленного сустава отмечается наличие плотного образования.
При локализации бурсита в околосуставной сумке, располагающейся под коленной чашечкой, невозможно прощупать сформировавшееся уплотнение.
В таких случаях назначается рентген. При необходимости проводится УЗИ, артрография и бурсография.
С целью выкачивания содержимой жидкости и последующего ее исследования проводится пункция. Назначается лабораторные анализы крови.
Лечение бурсита коленного сустава
Лечение бурсита коленного сустава назначается врачом – травматологом или ортопедом. При отсутствии бактериального содержимого лечебные мероприятия проводятся в домашних условиях.
Для скорейшего выздоровления и устранения болевого синдрома рекомендуется снизить нагрузку больной ноги. Для этого рекомендуется постельный режим, во время которого пораженная конечность должна находиться на возвышении.
Для устранения симптоматических признаков используются различные медикаментозные средства. Острый бурсит коленного сустава лечится с помощью процедур электрофореза (вводится гидрокортизон) и воздействия ультразвуковых волн (в ходе процедуры применяются гормональные либо противовоспалительные средства местного действия).
После завершению острого периода пациенту назначается УВЧ –терапия (применение высокочастотного электрического поля).
Гнойный бурсит коленного сустава более сложный и опасный процесс. В данном случае требуется госпитализация пациента в хирургическое отделение стационара для проведения хирургического лечения.
В ходе процедуры вскрывается синовиальная сумка, удаляется гнойное содержимое и вливается антисептический раствор.
В завершении операции при инфекционном бурсите коленного сустава вводятся антибактериальные средства, выполняется дренирование.
Медикаменты
При выраженных симптомах бурсита коленного сустава назначается медикаментозное лечение, состоящее из препаратов, обладающих противовоспалительным действием, таких как Ибупрофен, Диклофенак, Кетопрофен.
Для устранения мышечных спазмов используются лекарства- миорелаксанты, среди которых наиболее популярными являются Мидокалм, Диазепам и Баклофен.
При выраженном остром болевом синдроме применяются кортикостероидные средства в виде инъекций – Дипроспан, Гидрокортизон.
Для устранения патологической микрофлоры назначаются курс антибактериальной терапии – препараты пенициллинового, цефалоспоринового ряда, макролиды.
Любые препараты назначает врач в зависимости от тяжести болезни и наличия бактериальной микрофлоры.
При легкой степени течения используются таблетированные формы лекарств, в более тяжелых случаях — внутримышечные и внутрисуставные инъекции.
Среди местного лечения применяются различные мази и гели, обладающие противовоспалительным и обезболивающим эффектом – Фастум гель, Вольтарен, Диклофенак и прочие.
В домашних условиях назначаются компрессы на основе димексида и раствора новокаина (0,5%), которые разводят в соотношении 1 к 3.
Смочив салфетку лекарственной смесью, компресс прикладывают к пораженной области, сверху укутывают целлофаном и теплым шарфом.
Народные методы
Особой популярностью пользуются народные способы лечения, которые можно применять в домашних условиях.
Народная медицина используется совместно с традиционной и только после консультации врача.
К наиболее эффективным методам лечения относятся:
Заключение
Такое заболевание, как бурсит коленного сустава нуждается в комплексном лечении, с соблюдением всех врачебных назначений.
Для ускорения выздоровления после устранения острого процесса пациенту рекомендуется ежедневно выполнять несложные гимнастические упражнения, совершать пешие прогулки. Также следует избегать тяжелых физических нагрузок, которые могут стать причиной микротравм сустава.
Профилактика заключается в соблюдении некоторых правил: необходимо равномерное распределение нагрузок на ноги, использование наколенников при занятиях спортом и прочей экипировки.
При первых проявлениях дискомфорта следует обратиться в медицинское учреждение. Своевременное лечение бурсита коленного сустава поможет избежать операции и дальнейших осложнений заболевания.
Препателлярный бурсит: симптомы и лечение заболевания суставов
Суставы – сложные соединения, обеспечивающие подвижность человеческого скелета.
На некоторые из них постоянно приходятся серьезные физические нагрузки, из-за чего значительно повышается риск развития различных болезней.
Одной из распространенных патологий опорно-двигательного аппарата является препателлярный бурсит коленного сустава, сопровождающийся воспалением соответствующей синовиальной сумки (бурсы).
Препателлярный бурсит: для исключения серьезных осложнений важно своевременно распознать симптомы и провести лечение заболевания суставов.
Согласно статистике, наиболее часто воспалительные процессы поражают синовиальные сумки, расположенные в области коленного сустава.
Причины возникновения
Препателлярная бурса расположена в передней части колена, сразу же над коленной чашечкой.
Как и прочие синовиальные сумки, она выполняет амортизирующие функции, предотвращает излишнее трение сустава, окружающих мягких и костных структур, дабы защитить костные и хрящевые ткани от повреждений.
Препателлярный бурсит является одним из наиболее распространенных видов данной патологии в области колена.
Это обусловлено большой амплитудой движения и нагрузкой именно на те сочленения, которые взаимодействуют с препателлярной синовиальной сумкой.
Само понятие бурсит означает воспалительный процесс, локализующийся в самой бурсе.
При этом экссудативная жидкость, находящаяся внутри сумки, вырабатывается в повышенных количествах и изменяется по составу, становится кровянистой или гнойной.
Также патологический процесс сопровождается деформацией стенок синовиальной сумки, что в дальнейшем грозит нарушением двигательных функций.
| Видео (кликните для воспроизведения). |
 |
История лечения: Как Дмитрий Николаев избавился от боли в суставах |
Причины развития препателлярного бурсита могут быть разными, но в большинстве случаев началу воспалительного процесса способствуют различные факторы и события:
- Негативное механическое воздействие – речь идет о травмах разной степени тяжести, растяжениях, разрывах связок, ударах, падениях, ушибах, переломах и т.д.
- Раны в области препателлярной сумки – не только глубокий порез, но также небольшая царапина и другое нарушение целостности кожного покрова могут стать причиной занесения в бурсу патогенных микроорганизмов, из-за которых начнется воспаление.
- Микроповреждения синовиальной сумки – в этом случае препателлярный бурсит развивается в результате регулярных высоких нагрузок. В группу риска входят профессиональные спортсмены, но начаться болезнь может из-за поднятий тяжестей, постоянного пребывания на ногах и даже в случае ожирения.
- Инфекционное поражение бурсы развиваются при распространении инфекции по организму с кровотоком или лимфотоком. Причиной становятся такие заболевания, как сифилис, туберкулез, гонорея.
Помимо перечисленных пунктов, спровоцировать возникновение препателлярного бурсита могут аллергические реакции, нарушения аутоиммунного характера и многое другое.
Симптомы препателлярного бурсита
Клиническая картина препателлярных бурситов может несколько отличаться, что зависит от характера течение заболевания, причин его развития и стадии прогрессирования.
Но даже учитывая такое разнообразие факторов, можно выделить наиболее вероятные симптомы, обратив внимание на которые, следует обратиться за медицинской помощью:
- Четко локализованный болевой синдром, который практически не выходит за пределы области сустава. По характеру – тупые боли, их интенсивность растет по мере развития патологии. Болевые ощущения усиливаются при физических нагрузках, сгибании колена или его пальпации.
- Отечность – выраженный симптом, имеет свойство усиливаться по мере прогрессирования воспалительного процесса. Отек вызван как увеличением размеров пораженной бурсы, так и постепенным распространением воспаления на близлежащие ткани.
- Нарушение двигательных функций – сокращается амплитуда сгибания и разгибания ноги. Из-за усиливающихся болей на пораженную конечность тяжело становиться и передвигаться.
- Так как препателлярная бурса расположена над коленной чашечкой, именно в этой области появляется покраснение кожи и повышается температура.
- Если речь идет о гнойном бурсите, болезненные ощущения становятся более выраженными, появляется жжение в суставе, острые интенсивные боли, усиливающиеся при незначительных движениях. Повышается температура тела до высоких цифр.
Диагностика заболевания
Для постановки диагноза необходима консультация врача –травматолога или хирурга.
Специалист проводит первичный осмотр, в который входит пальпация больного сустава, выяснение состояния пациента, оценка интенсивности болей, а также устанавливается первопричина развития болезни.
Кроме этого, необходим ряд дополнительных диагностических мероприятий:
- Пункция – забор синовиальной жидкости из воспаленной бурсы для проведения микроскопического исследования и бактериального посева.
- Рентген сустава – подтверждаются или исключаются физиологические повреждения (трещины, ушибы, переломы и прочее);
- УЗИ сустава для определения содержимого синовиальной сумки (наличие гноя, крови и т.д.), а также оценки размеров воспаленной бурсы, точной локализации.
- Исчерпывающие сведения о течения патологического процесса дает МРТ.
Лечение препателлярного бурсита
Препателлярный бурсит коленного сустава – лечение данной патологии зависит от причин ее развития и тяжести течения.
Однако общей рекомендацией врачей, относящейся ко всем видам бурситов, является максимальный покой для поврежденного сустава.
Речь идет о полной минимизации нагрузок, вплоть до фиксации колена с его последующим обездвиживанием до полного выздоровления.
Для этого применяются тугие повязки или бандажи, может быть наложена шина.
Основные цели в ходе лечения выглядят следующим образом:
- Купирование болезненных ощущений.
- Устранение отечности.
- Борьба с воспалительным процессом.
- Восстановление подвижности сустава.
При адекватном лечении и соблюдении всех рекомендаций врача, до полноценного выздоровления проходит от 2 до 3 недель
Медикаментозное
Если говорить о методах медикаментозной терапии, в ходе лечения применяется комплекс препаратов таких групп:
- НПВС или нестероидные противовоспалительные средства – в большинстве случаев назначаются в виде мазей, например, «Диклофенак» или «Диклак гель». Препараты этой группы эффективно устраняют воспаление, снижают боли, а также обладают незначительным жаропонижающим эффектом локального действия.
- Антибиотики – обязательно применяют в тех случаях, когда заболевание было спровоцировано инфекционным агентом. Назначаются преимущественно антибиотики широкого спектра действия, но после результатов пункции может быть назначен препарат направленного действия.
- Хондропротекторы – важнейшая группа препаратов, когда речь идет о повреждениях бурсы, ведь эти лекарственные средства способствуют регенерации хрящевой ткани. Один из препаратов данной группы является «Хондроксид».
- Также в комплексе с медикаментозным лечением применяются физиопроцедуры, например, УВЧ, ультразвук, электрофорез и прочее. Физиотерапия позволяет значительно ускорить процесс выздоровления, быстро снизить воспалительный процесс и устранить боли.
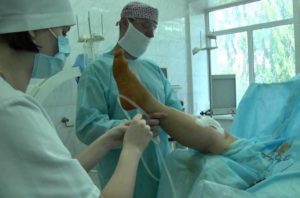
Хирургическое вмешательство требуется в тех случаях, когда консервативные методы терапии не дают результатов или у больного начинаются осложнения.
Также операция является необходимой мерой при инфекционном поражении синовиальной сумки.
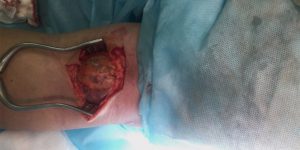
В ходе операции проводится вскрытие полости бурсы, после чего из нее выкачивается инфицированная синовиальная жидкость.
Затем сумка промывается специальным дезинфицирующим раствором.
После операции необходимы регулярные перевязки, а также полноценная антибиотикотерапия в комплексе с противовоспалительными средствами.
В тяжелых случаях проводится полное иссечение синовиальной сумки, после чего начинается длительный восстановительный период.
Реабилитация
Реабилитационные мероприятия начинаются только после полноценного лечения, когда воспалительный процесс сошел на нет и больной не ощущает никаких болей. Основная цель – восстановление подвижности сустава.
Для этого необходимы длительные массажные процедуры, выполнять которые должен исключительной опытный массажист соответствующего профиля.
Также пациенту показаны занятия ЛФК под руководством опытного инструктора для возобновления подвижности в коленном суставе.
Заключение
Препателлярный бурсит – крайне опасное заболевание, с которым может столкнуться каждый человек. Тем не менее, патология успешно поддается лечению в 90% случаев.
Чтобы повысить шансы на быстрое и полноценное выздоровление, а также избежать осложнений, важно обратиться за помощью как можно раньше.
Причины, симптомы, диагностика, методы лечения и профилактики инфрапателлярного бурсита колена
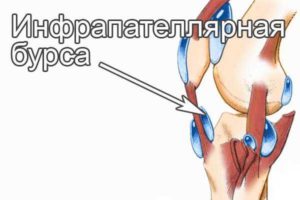
Бурсит – воспалительное заболевание околосуставной сумки, сопровождающееся скоплением жидкости. Инфрапателлярный бурсит коленного сустава – одна из разновидностей бурсита, когда заболеванию подвергается подколенная сумка.
Разновидности бурсита
Коленные бурса – это околосуставные сумки, наполненные синовиальной жидкостью, которые расположены вокруг коленного сустава.
Роль этого мешка не допустить трения, травмирования, износа хрящей. При воспалении различного характера сумка наполняется жидкостью с примесью кровяных выделений и нездоровой микрофлорой.
Таких сумок вокруг коленного сустава несколько. В зависимости от очага заболевания и причины возникновения различают несколько видов бурсита.
- Препателлярный (супрапателлярный) – заболевание суставной сумки над коленом.
- Инфрапателлярный – воспаление подколенной бурсы.
- Бурсит гусиной лапки – поражение внутрисуставного мешка.
По источникам патологии бурситы делят на безмикробный или серозный, инфекционный (гнойный), посттравматический и известковый (кальциоз).
По характеру течения болезни бурсит различают острый и хронический.
Причины инфрапателлярного бурсита
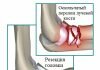
Инфрапателлярная сумка коленного сустава находится под коленной чашечкой. Воспаление этой части колена получило неофициальное определение «колено прыгуна».
Действительно, самая распространенная причина возникновения – резкая нагрузка на подколенную бурсу при неправильном прыжке. Основную группу риска составляют спортсмены и парашютисты. При деформации формы сумки происходит изменение свойств синовиальной жидкости, в результате чего она перестает исполнять свои защитные функции. Травматическая причина возникновения подколенного бурсита, является основной.
Кроме того, такая форма заболевания может возникнуть после попадания в жидкость сумки патогенных микроорганизмов. Пути их проникновения могут быть различными – как через открытую рану, так и по кровяным и лимфатическим руслам. Стафилококки и стрептококки попавшие в жидкости подколенного мешка, начинают поедать здоровые ткани и выделять продукты своей жизнедеятельности, что и приводит к развитию воспаления.
Сопутствующие заболевания, такие как сахарный диабет или туберкулез, к примеру, также могут стать толчком для развития бурсита.
Кратко причины возникновения бурсита подколенного мешка можно разделить на травматические, инфекционные и связанные с профессиональной деятельностью. Лечебные мероприятия, назначенные врачом, отличаются, в зависимости от источника возникновения болезни.
Симптоматика и диагностика
Основные симптомы подколенного воспаления бурсы схожи с признаками остальных разновидностей бурсита.
Особенностью инфрапателлярного бурсита становится появление отечности и опухоли под коленом. Боль поначалу незначительная, но при острой форме – нарастающая, очень сильная, со временем начинает отдавать в голеностоп и бедренный сустав.
Инфекционный характер болезни сопровождают признаки общей слабости организма, головные боли, лихорадка, снижение аппетита.
Инфрапателярный бурсит, вызванный как сопутствующее заболевание, сопровождается всплеском симптомов основного заболевания.
Если все признаки препателлярного бурсита видны сразу и диагностируются прощупыванием, то подколенное воспаление не поддается диагностике методом пальпации и прямого осмотра. Основные диагностические приемы – рентген, артрография и ультразвуковая диагностика. Эти методы, кроме воспалительного процесса позволяют обнаружить наличие или отсутствие сопутствующих травм.
Наличие микроорганизмов в жидкости определяют методом пункции.
Методы лечения подколенной сумки
Лечение инфрапателлярного бурсита коленного сустава назначается в зависимости от причин, вызвавших болезнь. Главные методы терапии – медикаментозное лечение, физиотерапевтические процедуры, рецепты народной медицины. Хронические формы бурсита иногда требуют оперативного вмешательства.
Все терапевтические процедуры направлены, в первую очередь, на снятие боли и устранение воспалительного процесса. Первые приемы лечения – обеспечение покоя и неподвижности больной ноге, наложение фиксирующей повязки или наколенника.
Верно подобранная схема терапевтического лечения, в комплексе с массажами и лечебной физкультурой позволяет устранить заболевание и вернуть работоспособность суставу не более чем в трехнедельный период.
Медикаменты при бурсите
Препараты группы нестероидных. Эти медикаменты самые эффективные при лечении всех заболеваний, связанных с суставами. Диклофенак, Индометацин, Ибупрофен, Пироксикам и другие препараты с несомненными плюсами имеют множество противопоказаний при пероральном приеме, особенно для ослабленного желудочно–кишечного тракта. Неблагоприятное действие снижается при использовании данных средств в форме мазей и кремов.
Кортикостероиды в форме таблеток, капсул, мазей, кремов воздействуют на уменьшение очага воспаления.
Антиревматические средства, с солями золота в основе.
Антибиотики при инфрапателлярном бурсите назначают лишь в случае инфекционного характера заболевания. Одновременно обязательно должны быть назначены противогрибковые средства и препараты для поддержания нормальной микрофлоры кишечника.
Оперативное вмешательство
К хирургическим мерам при данной патологии прибегают редко, в особо запущенных или хронических случаях. Еще реже синовиальную сумку полностью удаляют.
Распространенное оперативное вмешательство заключается в промывании и отсасывании жидкости. Иногда такой метод используется несколько раз, до полного выздоровления.
Бурсит, осложненный известковыми отложениями требует очистки бурсы от накоплений. При гнойных образованиях необходимым бывает установка дренажа.
Все хирургические мероприятия проводятся под местным обезболиванием и занимают по времени не более получаса.
Народная медицина
Умелое использование даров природы способно ликвидировать проблемы с бурситом не хуже медикаментозных средств. Минусы травяной терапии – действие порой наступает не так быстро, как от таблеток, но и побочные эффекты почти отсутствуют.
Единственные противопоказания аллергии и непереносимость растительных элементов. Поэтому, использование компрессов, мазей, настоев из природного сырья следует принимать после консультации с лечащим врачом, а еще лучше, в комплексе с другими процедурами.
Профилактика подколенного бурсита
Как уже было сказано, инфрапателлярная сумка страдает чаще всего у спортсменов, во время неудачных прыжков. Даже профессионалы не гарантированы от неудачи. Защитить колено при нагрузке всегда можно и необходимо с помощью наколенников, которые обеспечивают амортизацию и защитный эффект. Физические упражнения, направленные на укрепление мышц нижних конечностей – эффективное профилактическое средство, инфекционные заболевания нельзя запускать и не долечивать.
Правильное питание, поддержание в норме веса, избавление от вредных привычек – не новые, но всегда актуальные и действенные советы.
Как правильно лечить бурсит колена: симптомы, признаки, реабилитация
Лечить бурсит коленного сустава приходится в основном людям старше 60 лет и спортсменам с постоянной нагрузкой на суставы коленной области. Это заболевание характеризуется воспалением в области коленки, возникновением шишки с красноватым оттенком кожи. Симптоматика может различаться в зависимости от вида бурсита. Всего их три.
На основе анамнеза и современных методов диагностики специалист может быстро назначить пациенту правильное лечение. Своевременное медикаментозное лечение бурсита коленного сустава поможет предотвратить осложнения. Но если сам больной будет оттягивать обращение к терапевту или хирургу, то могут произойти необратимые костные изменения.
Симптоматика недуга
Вылечить бурсит колена можно только при условии, что врач своевременно и правильно поставил диагноз. У бурсита три разновидности: супрапателлярный, препателлярный, инфрапателлярный. Каждая разновидность отличается своими симптомами, но есть и общие признаки развития заболевания.
- изменение формы коленного сустава и колена: внешне область становится более неровной или наоборот круглой (опухает), появляется заметный выступ в любой части;
- отек мягких тканей, который держится от одного дня до недели, с небольшим изменением окраса эпидермиса;
- дисфункция двигательного аппарата: нога не сгибается, хрустит при движении, не дает полноценно передвигаться;
- болевые приступы (покалывания, ощущение жжения, приступообразные волны боли, тупая, ноющая резь) при движении и в состоянии покоя;
- повышение температуры кожи в области отека или просто коленного сустава;
- покраснение кожи.
Если болезнь локализована в небольшой области, выраженность симптомов меньше. Если же отклонение развилось сильно, начался хронический бурсит, то больной почти не может передвигаться, страдает от постоянных болей.
Симптоматика препателлярного бурсита
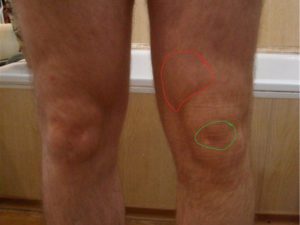
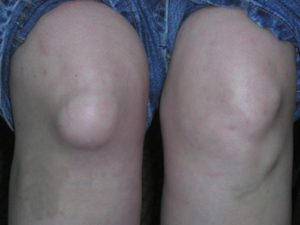
При данном виде недуга опухоль или отек возникает в верхней области, над коленной чашечкой или в ее верхнем районе.
Боли сопровождают пациента не все время, а только при двигательной активности: в основном при сгибании и разгибании коленного сустава. Если увеличить нагрузку на колени (взять груз, совершить прыжок, начать бег), боль вырастет в несколько раз.
Обратите внимание: При возникновении бурсита колена симптомы и лечение определяет врач. Нельзя самостоятельно определить тип недуга и начать лечение.
Острый тип данного вида бурсита заканчивается тем, что пациент теряет способность полноценно передвигаться. Препателлярный бурсит характерен для пожилых пациентов, возраст которых начинается от 60 лет. Если заболевание началось в этом возрасте, то шансы на полноценное излечение минимальны.
Признаки инфрапателлярной болезни
Инфрапателлярный (анзериновый) недуг возникает в результате травмы. Поэтому при его возникновении пациент часто может испытывать посторонние боли, связанные с ранением, совсем не в той области, где расположено воспаление.
Инфрапателлярный тип развивается снизу колена, охватывает подколенный район; обычно он лежит там же, где и основное сухожилие ноги.
Это очень уязвимое место, которое можно травмировать во время спортивной деятельности при отсутствии должной подготовки.
Это «профессиональная болезнь спортсменов». Инфрапателлярный тип часто развивается незаметно: спортсмены списывают неприятные ощущения на усталость, перегрузку мышц, растяжения связок или мышечной ткани. Тем временем у них развивается серьезный недуг, который при достижении хронической формы становится неизлечимым.
Симптомы супрапателлярного вида
Данный тип болезни отличается тем, что в запущенной стадии в суставе или суставной сумке появляются солевые отклонения. Они мешают ходить, причиняют сильную боль, требуют операционного вмешательства (удаления), чтобы коленный сустав вернулся в рабочее состояние.
При развитии супрапателлярной формы возникает опухоль в верхней области колена. От инфрапателлярного бурсита эта форма отличается тем, что образование плотное, но мягкое на ощупь, а кожа поверх выступа не меняет цвета.
При это опухоль не сходить в течение недели, как отек: она держится постоянно. При нажатии, двигательной активности можно ощутить сильную боль. Иногда она возникает и в состоянии покоя. Из-за того, что супрапателлярный бурсит поражает синовиальную сумку, у пациента часто возникает повышенная температура.
Она может локализоваться исключительно в районе опухоли или переходить на все тело, если человек страдает от гиперчувствительности или обладает сильным иммунитетом.
Особенности септического бурсита
Септический бурсит – самый опасный вид бурсита, при котором возникает инфекционное поражение. Первопричина такой болезни – попадание инфекции или другого болезнетворного возбудителя в область колена. При септической форме постоянно повышается температура, пациент страдает от болей в любое время суток. Кожа краснеет, могут появляться аллергические высыпания, серозный или гнойный выпот.
Если вовремя не остановить развитие инфекции, то будут поражены не только мягкие ткани, но и суставная сумка. Ногу ниже колена придется ампутировать. Поэтому очень важно при любых ранениях и нарушениях кожного покрова в районе, где расположено колено, обрабатывать ранку.
Лечение бурсита
При появлении бурсита коленного сустава, симптомы и лечение неразрывно связаны. Каждый вид заболевания требует отдельной терапии. Различают следующие виды терапии:
- операция, направленная на удаление кисты Бейкера, солевых отложений или других пораженных участков;
- консервативное избавление от шишек (выводится из кармана суставная жидкость);
- медикаментозный курс с использованием НПВП, антибиотиков, средств против болей, хондропротекторов и заживляющих средств;
- лечебная физкультура.
После первичных процедур, направленных на консервативное или хирургическое удаление образований, начинается реабилитация. Ниже приведены основные способы лечения в зависимости от типа заболевания.
Лечение асептического бурсита
При асептическом течении недуга (когда нет инфекции) подойдут консервативные методы лечения. Ногу, которая подверглась заболеванию, нужно обездвижить и стараться держать чуть выше тела. Обычно назначается постельный режим. Возвышенное положение ноги позволяет кровотоку видоизменяться: к больной области приливает меньше крови, снижается отек, из-за безопасного онемения становится меньше боль.
Для более значительного снижения чувствительности применяются компрессы из кубиков льда. Чтобы избежать обморожения, их нужно класть в плотный пластиковый пакет или заматывать марлей. Если воспаление выражено не слишком сильно, в качестве терапевтических мер подойдут лечебные упражнения для улучшения подвижности (ЛФК). Точные упражнения порекомендует врач. Иногда для определения комплекса необходимы УЗИ или пункция.
Для устранения болей, ускорения заживления суставных тканей назначается «Димексид» и его аналоги. Препарат показан при ревматоидных заболеваниях коленного сустава. Его не следует давать детям и пациентам с почечной недостаточностью, тем, кто страдает от гиперчувствительности. Если на момент терапии пациент не может начать прием данного лекарства, ему назначается аналог или БАД, инъекции с физраствором и т.д.
Полезным будет выбрать наколенник, который защищает ногу от дальнейших травм.
Терапия против септического типа недуга
При септическом поражении организм страдает от инфекции. Поэтому в первую очередь должен быть назначен антибиотик, который устранит возбудителя инфекции или микробов, которые размножились на фоне воспаления.
При начальном воспалении вылечить бурсит может помочь мазь, которую еще в 20 веке разработал Вишневский. Этот противовоспалительный состав из дегтя, ксероформа и касторового масла подходит для детей и взрослых, не вызывает аллергических реакций, не обладает никакими противопоказаниями. Единственный недостаток – стойкий запах и наличие плохо смываемых пятен в тех местах, где наносится мазь.
Для облегчения болевых ощущений подходит такое средство, как «Мовалис» – лекарство, направленное против ревматоидных заболеваний, недугов в области суставов. Оно не снимает воспаление, однако эффективно борется с болевым синдромом, снимает ограничение подвижности, связанное с болезненными ощущениями.
Терапия против кист Бейкера
Кисты образуются у детей и взрослых, причем у детей даже чаще в силу более подвижного образа жизни и частых травм коленей. Но этот подтип бурсита наименее опасный: обычно он не требует ни консервативного, ни хирургического вмешательства. Достаточно, чтобы пациент постоянно находился под наблюдением врача и проверял состояние кист, смотрел, не образовалась ли соль.
Кисты саморассасываются в течение нескольких месяцев с их появления. Если они не исчезают самостоятельно, могут быть назначен легкий медикамент или хирургическое вмешательство. Однако такие меры назначают менее чем в 10% случаев возникновения кист Бейкера.
Реабилитационные процедуры
После первичного восстановления пациенту требуются дополнительные меры терапии. Спустя долгий период обездвиженности мышцы слабеют, связки и сухожилия отвыкают от постоянной нагрузки. Неразработанные суставы становятся более подверженными травам. Поэтому в домашних условиях или в поликлинике больной должен пройти следующие процедуры:
- ЛФК;
- электрофорез;
- грязевые ванны;
- другие методы физиотерапии;
- массаж.
Пациентам, которые подвержены образованию солей, назначается диета с низким содержанием специй и воды. Это помогает избавиться от переизбытка соли в организме, снизить отечность и предрасположенность к ним.
| Видео (кликните для воспроизведения). |
|
Доктор С.М.Бубновcкий подтверждает силу препарата... Читать далее >>> |
Современная медицина располагает и другими способами поддержки суставов. Самый распространенный для спортсменов – суппорты или тейпы для поддержки коленного сустава. Положительный отзыв о них оставляют и фитнес-тренеры, и спортсмены-любители.
Бурсит легко вылечить при быстрой диагностике и правильной терапии. Рекомендуется обращаться к квалифицированным хирургам или ортопедам с большим опытом диагностики бурсита.
Источники
-
Тумко, И. Н. Лучшие методы лечения остеохондроза / И. Н. Тумко. — М. : «Издательство Фолио», 2012. — 154 c. -
Я. Ю. Иллек Диагностика и лечение ревматизма у детей / Я. Ю. Иллек, М. Р. Нуритдинов, И. И. Алимджанов. — М. : Издательство медицинской литературы им. Абу Али ибн Сино, 2013. — 168 c. -
Дикуль, Валентин Лечим спину от остеохондроза / Валентин Дикуль. — М. : «Издательство «Эксмо», 2007. — 128 c. - Доктор Евдокименко Артроз тазобедренных суставов. Уникальная исцеляющая гимнастика / Доктор Евдокименко. — М. : Мир и Образование, 2013. — 512 c.
- Анатомия человека / ред. А. А. Гладышева. — М. : Физкультура и спорт, 2008. — 303 c.