Содержание
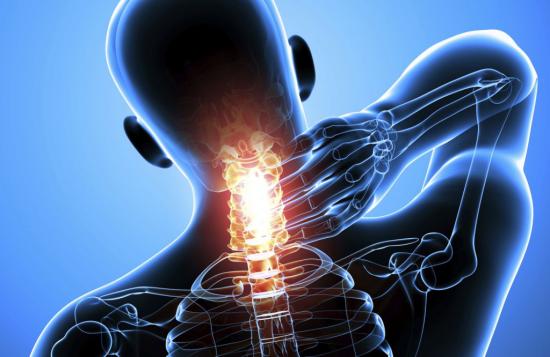
- 1 Боль в шее (цервикалгия) – подходы к диагностике и терапии Н.А.Шостак, Н.Г.Правдюк Кафедра факультетской терапии им. акад. А.И. Нестерова РГМУ, Москва
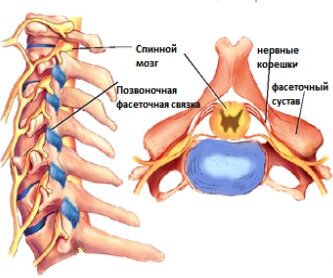
- 2 Фасеточный синдром: последствия патологических изменений в межпозвонковых суставах. Группы риска
- 3 Болевой синдром фасеточных суставов позвоночника
- 4 Фасеточный артроз позвоночника
Боль в шее (цервикалгия) – подходы к диагностике и терапии
Н.А.Шостак, Н.Г.Правдюк
Кафедра факультетской терапии им. акад. А.И. Нестерова РГМУ, Москва
Боль в шее (цервикалгия) – одна из важных проблем современной медицины. Многочисленные скрининговые обследования людей трудоспособного возраста показали, что в течение года от 12 до 71% испытывают боль в шее, при этом цервикалгия, ассоциированная с нетрудоспособностью, составляет от 1,7 до 11,5%. Повторные болевые эпизоды возникают в последующие 1–5 лет жизни у 50–85%. Ежегодные расходы на ведение и лечение пациентов с цервикалгиями конкурируют с финансовыми затратами на лечение пациентов с болью в нижней части спины и головной болью.
Проблема болей в шее носит мультидисциплинарный характер, так как симптомы цервикалгий присутствуют в клинической картине целого спектра неврологических, ревматологических, травматологических, терапевтических и других заболеваний (табл.1).
Таблица 1. Наиболее частые причины болей в шее
Клиническая классификация болей в шее подразумевает выделение вертеброгенных и невертеброгенных причин. Кроме того, боли в шее принято подразделять с учетом локализации основного болевого синдрома и характера иррадиации болей. Если боль локализуется только в шее, ее называют цервикалгией, при иррадиации боли в руку, голову или межлопаточную область применяют термины цервикобрахиалгия, цервикокраниалгия и цервикоторакалгия соответственно.
К наиболее распространенным вертеброгенным цервикалгиям относят дисфункцию дугоотростчатых суставов и связочного аппарата (функциональные блоки), миофасциальный синдром, спондилез (протрузии и грыжи межпозвонкового диска – МПД, артроз фасеточных суставов), объединенных в группу неспецифических причин боли в шее.
Дисфункция дугоотростчатых суставов
и связочного аппарата
Для дисфункции дугоотростчатых суставов (рис. 1) характерно:
• тупая (реже острая) боль в шее, чаще по утрам, после сна в неудобном положении (больные нередко говорят, что их “продуло”). Боль усиливается при движениях и уменьшается в покое;
• иррадиация боли в затылок, ухо, лицо и висок (при поражении верхнешейного отдела позвоночника) или в плечо, особенно в надлопаточную область (при поражении нижнешейного отдела; иррадиация боли в руку не характерна);
• усиление боли при движениях и ослабление ее в покое;
При осмотре – признаки:
• напряжение мышц шеи, односторонняя болезненность в проекции пораженного сустава;
• изменения на рентгенограммах отсутствуют.
Рис.1. Локализация боли при дисфункции фасеточных суставов на уровне СII (А) и CIII (Б)
Шейный спондилез
Шейный спондилез объединяет весь комплекс поражений позвонково-двигательного сегмента (снижение высоты МПД, протрузии и грыжи МПД, остеофитоз, артроз фасеточных суставов) дегенеративного характера, который чаще всего затрагивает верхнешейные и нижнешейные позвонки.
Грыжа МПД, имеющая клиническое значение, наиболее часто локализуется на уровне СV–СVI и СVI–СVII. Болевой синдром при грыжевом выпячивании шейного межпозвонкового диска имеет следующие особенности:
• острое начало после физической нагрузки, неловкого движения или травмы;
• усиление боли в шее и руке при кашле, чиханье, натуживании, сдавлении яремных вен (за счет повышения давления в эпидуральном пространстве);
• усиление боли в шее и руке при наклоне головы, при вращении головы в больную сторону с ее запрокидыванием;
• «вынужденное» положение головы с легким наклоном вперед и сторону, противоположную локализации боли.
Артроз фасеточных суставов
Вклад артроза фасеточных суставов в происхождение болей в шее увеличивается с возрастом. Особенности болевого синдрома при спондилоартрозе шейного отдела:
• боль в шее провоцируется легкой травмой, неудачным движением, переохлаждением, длительным пребыванием в неудобной позе (в том числе во время сна). У части больных отмечается постоянный характер цервикалгий;
• боль усиливается при разгибании шеи и/или наклоне в сторону более пораженного сустава;
• при вовлечении верхнешейных суставов боль иррадиирует в область затылка и лба, среднешейных суставов – в область надплечья и плеча, нижнешейных – в лопатку и межлопаточную область;
• ограничение подвижности шейного отдела, особенно при разгибании. Сгибание и ротация, как правило, сохранены. Пальпация фасеточных суставов болезненна (обычно с двух сторон);
• выявляются рентгенологические признаки спондилеза (снижение высоты МПД, остеофиты, артроз фасеточных суставов).
Поражения шейного отдела позвоночника при ревматических заболеваниях
Спектр спондилогенных причин цервикалгий дополняет поражения шейного отдела позвоночника при ревматических заболеваниях. При ревматоидном артрите (РА) позвоночник вовлекается в патологический процесс у 80% больных после 10 лет заболевания. Эрозивно-деструктивный процесс на уровне I и II шейных позвонков приводит к развитию атлантоаксиального подвывиха, определяющегося по смещению позвонка СI по отношению к СII и осложняющегося нестабильностью шейного отдела позвоночника.
Необходимо помнить, что смещение позвонков – это лишь рентгенологический признак, а нестабильность позвоночника – это клинический симптомокомплекс, включающий боль и неврологические нарушения.
Однако поражение позвоночника при РА не ограничивается лишь вовлечением первых двух позвонков. В сегментах СII–СVII на фоне деструкции межпозвонковых суставов, размягчения и разрыва межостистых связок, спондилодисцита, который представляет собой специфическое ревматоидное поражение диска, развивается субаксиальная нестабильность и подвывих позвонков, встречающийся у каждого четвертого больного РА с поражением шейного отдела позвоночника. Симптомы поражения шейного отдела позвоночника варьируют от локальной боли в области шеи, затылка до неврологических проявлений в виде парестезий, иррадиирующих в руку, усиливающиеся при сгибании, разгибании и ротации головы. Тяжелые неврологические осложнения, проявляющиеся симптомами «длинного пути»: недержанием мочи, кала, слабостью нижних конечностей – при РА встречаются достаточно редко.
Диагностика смещения позвонков проводится при рентгенографии шейного отдела позвоночника в положении максимального сгибания и разгибания. При нестабильности атлантоаксиального сустава достаточно проведения боковой рентгенографии, при этом увеличивается расстояние между зубовидным отростком 2-го позвонка и передней дугой атланта (в норме у женщин до 2,5 мм, у мужчин до 3 мм). По результатам зарубежных исследований, частота нестабильности шейных позвонков коррелирует с частотой деструкции пястно-фаланговых суставов кистей, что наблюдается чаще у мужчин и дает основание для рентгенологического обследования шейного отдела позвоночника в первую очередь лицам мужского пола.
Среди других причин атлантоаксиального подвывиха следует назвать травму, псориатический и идиопатический спондилит, заглоточный абсцесс.
Боль в шее, сопровождающаяся ограничением движений во всех плоскостях, характерна для анкилозирующего спондилита. Боль и воспалительный процесс на уровне позвонково-двигательных сегментов сопровождается рефлекторным напряжением мышц шеи, сменяющимся с течением времени на анкилозирование дугоотростчатых суставов и оссификацию фиброзных колец МПД с формированием синдесмофитов.
Для оценки функциональной активности позвоночника на шейном уровне используют измерение расстояния «подбородок–грудина», которое в норме должно быть 0 см. Степень выраженности шейного кифоза определяют пробой Форестье: больного ставят спиной к стене и просят прижать к ней лопатки, ягодицы и пятки. После этого ему предлагается коснуться стены затылком, не поднимая подбородка выше обычного уровня. Невозможность соприкосновения затылка и стены свидетельствует о поражении шейного отдела, а расстояние, измеренное в сантиметрах, может служить динамическим показателем выраженности этого поражения.
Дебют анкилозирующего спондилита с поражения шейного отдела позвоночника наиболее характерен для лиц женского пола, в связи с чем в клинической практике выделен «женский» вариант этой болезни.
Метастатическое поражение позвоночника
Среди всех случаев метастатического поражения позвоночника шейный отдел вовлекается в патологический процесс в 10% случаев (грудной – 70%, поясничный – 20%). Чаще всего в позвоночник метастазируют рак молочной железы, предстательной железы и легкого и несколько реже – меланома, рак почки и рак щитовидной железы. Боли в шее, в частности, характерны для синдрома Панкоста, когда за 7–12 мес до установления диагноза рака легких (чаще в области верхушки или верхней легочной борозды) появляется боль в руке и шее с последующим развитием синдрома Горнера (птоз, миоз) на стороне поражения и атрофии мышц кисти.
Миофасциальные синдромы
При развитии МФС на уровне лестничных мышц важное диагностическое значение приобретает проба на спазм лестничных мышц (максимальный поворот головы в сторону локализации боли и энергичное опускание подбородка в надключичную ямку, что приводит к сокращению лестничных мышц, активации в них триггерных точек – ТТ и вызывает характерный паттерн отраженной боли) (рис. 2).
Рис. 2. Миофасциальный синдром лестничной мышцы (активная триггерная точка и паттерн боли)
Самостоятельное значение в про исхождении цервикалгий может иметь МФС мышц шеи и плечевого пояса (трапециевидной мышцы, мышцы, поднимающей лопатку, многораздельной мышцы, мышцы, выпрямляющей позвоночник) и др.
МФС трапециевидной мышцы развивается при охлаждении, длительном позном напряжении. ТТ в верхней порции трапециевидной мышцы имеют характерный паттерн боли с возникновением цервикобрахиалгии. ТТ в средней порции трапециевидной мышцы вызывают жгучую боль в межлопаточной области. Они активируются при длительном удерживании вытянутых вперед рук (например, при управлении автомобилем). При длительном сидении за столом с наклоном туловища вперед формируются и активируются ТТ в нижней порции трапециевидной мышцы.
Лечение больных с цервикалгиями
Специальной комиссией по изучению проблемы болей в шее (Neck Pain Task Force, 2008) предложены рекомендации по ведению и лечению больных с цервикалгиями (табл. 2, 3).
Таблица 2. Рекомендации по ведению больных с болью в шее (Neck Pain Task Force, 2008 г.)
Таблица 3. Рекомендации по лечению больных с I и II типами цервикалгии
Проведение рентгенографии, компьютерной томографии и магнитно-резонансной томографии показано только пациентам с болью в шее III и IV градаций.
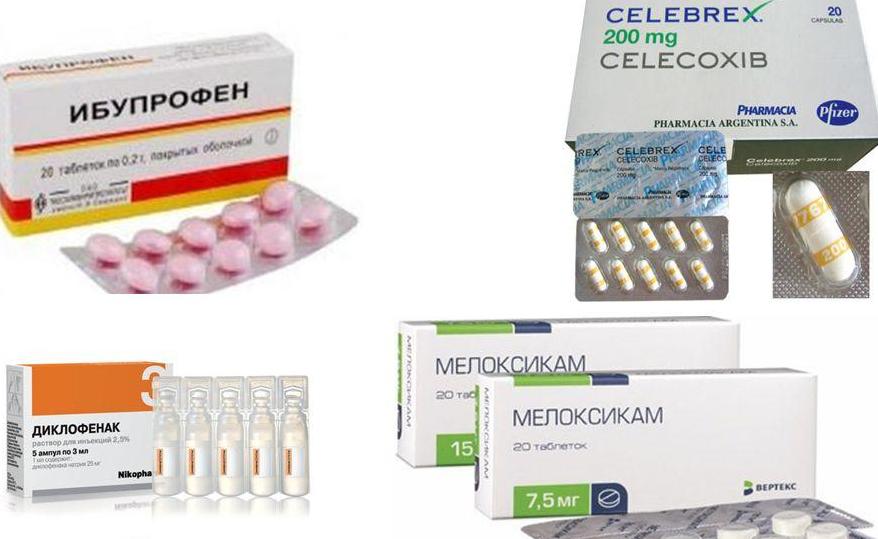
«Золотым стандартом» обезболивающей и противовоспалительной терапии являются нестероидные противовоспалительные препараты (НПВП). Использование локальных форм НПВП является весьма эффективным методом лечения болевого синдрома в шее. Наиболее удачной разновидностью локальной терапии является гель. В отличие от мазевой формы препарат на гелевой основе быстрее и в большей концентрации проникает в ткани.
Одним из современных средств локального применения является гель Фастум, в состав которого входят кетопрофен и вещества, обеспечивающие проведение действующего средства через дерму и подлежащие ткани.
Кетопрофен в гелевой форме практически не кумулирует в организме, его биодоступность составляет около 5%, что обеспечивает хорошую переносимость при минимальном системном действии. Гель наносят (втирающими движениями) 1–2 раза в день тонким слоем. Продолжительность использования локального НПВП-содержащего средства составляет около 2 нед, при необходимости продления терапии рекомендуется перерыв в использовании. Кроме болей в шее, показаниями к применению Фастум-геля являются: боль в спине, болевой синдром при ревматических заболеваниях, ушибы, вывихи, растяжения.
Препарат обладает противовоспалительным и обезболивающим действием, не вызывает побочных эффектов, что обусловливает целесообразность его использования как в виде монотерапии, так и в комплексном лечении болевых синдромов в широкой врачебной практике.
В заключение необходимо еще раз остановиться на важнейшей проблеме ведения больных с цервикалгиями. Необходимо помнить о том, что цервикалгии – лишь синдромальный диагноз, поэтому в каждом конкретном случае врач должен следовать алгоритму обследования больных, стремиться к нозологической идентификации, чтобы с позиций мультидисциплинарного подхода к данной проблеме составить индивидуальную программу лечения и реабилитации пациента, основанную на принципах доказательной медицины.
Фасеточный синдром: последствия патологических изменений в межпозвонковых суставах. Группы риска
Одним из самых частых проявлений артроза межпозвонковых суставов является фасеточный синдром. Согласно исследованиям, локальными болями страдают более 45% людей, которые испытывают дискомфорт в поясничном отделе.
Этиология и патогенез
Фасеточный синдром характеризируется болями в виде люмбальгии или люмбоишиалгии. При этом основой заболевания являются:
- Спондилоартроз – одна из форм остеохондроза, проявляющая себя в разнообразной клинической картине. При развитии болезни происходит разрушение хряща, связок, капсулы и мышц.
- Деформирующий спондилоартроз – форма остеоартроза, при которой разрушается фасеточный сустав. Самой частой причиной заболевания является износ тканей, соединяющих косные элементы с позвоночным столбом.
По мнению специалистов, фасеточный синдром является спондилоартрозом, при котором происходит разрушение всех видов тканей. О том, что заболевание сопровождается болями, было известно давно, однако многие врачи доводят, что болевой синдром вызывается иными причинами.
Причины заболевания
Как правило,человек узнает о заболевании в пожилом возрасте. Именно при износе тканей появляются первые симптомы заболевания, сопровождающиеся существенным дискомфортом. Однако, в последнее время болезнь «молодеет» и может проявиться в любом возрасте. В зоне риска находятся молодые люди, которые ведут сидячий образ жизни. Например, бухгалтеры, программисты, кассиры. Также заболевание поражает людей при чрезмерных нагрузках спины.
Люди, которые страдают системными инфекционными заболеваниями:
- Пожилые больные,
- Молодые люди, которые испытывают большие физические нагрузки спины,
- Толстые люди, лишний вес которых усиливает возможность повреждения суставов,
- Малоактивные личности, которые ведут сидячий образ жизни,
- Лица, страдающие сахарным диабетом,
- Неправильно питающиеся люди, пища которых бедна на необходимые организму микро и макроэлементы.
- туберкулезный спондилит,
- ревматоидный артрит,
- подагра и псевдоподагра,
- спондилоартрит,
- травмы спины,
- недостаточное питание тканей спинного отдела.
Толчком для развития заболевания являются травмы спинного отдела, нарушение питания тканей и обменных процессов в организме.
Врач-ортопед, стаж работы 12 летСколиоз, рахит, болезнь Бехтерева также провоцируют заболевание.
Фасеточный синдром это:
- потеря эластичности хрящей,
- изменение в суставных сумках и отдельных участках костей,
- образование остеофитов – инородных выростов на суставах.
Фасеточный болевой синдром проявляется сильными болевыми ощущениями. Они могут быть разными по интенсивности и зависят от запущенности недуга. Проявляются боли в разных метах. Наблюдаются рецидивы болезни, которые блокируют дееспособность больного.
Также заболевание характеризируется развитием воспалительного процесса в области боли. Выявить наличие/отсутствие воспаления можно лишь с помощью специальной диагностики – рентгенографии, КТ или МРТ. Локализация недуга может поражать один или несколько позвонков одновременно.
Вместе с иными симптомами наблюдается ослабление мышечного корсета спины: потеря упругости мышечных тканей приводит к тому, что больному становится очень больно сидеть или ходить.
Особенности проявления
Также симптомами являются:
- Сглаживание лордоза в поясничной зоне,
- Повышенное напряжение мышечных тканей на больной стороне спины,
- Болезненные ощущения при проведении пальпации: боль появляется в зоне воспалительного процесса,
- Усиление болевого синдрома при выполнении физических упражнений, в особенности при наклонах туловища в стороны,
- Появление своеобразного звука при движении, так называемого хруста.
Очень редко заболевание не проявляется вообще на начальных стадиях развития. Существуют и нехарактерные признаки заболевания – полное отсутствие каких-либо расстройств.
Локализации по отделам позвоночника
Болезнь может проявляться в разных отделах позвоночника. Согласно статистике, 55% всех больных страдают от боли в шейном отделе, 30% , в области поясницы, 20% , в поясничной зоне и 10% больных чувствуют дискомфорт в плечевых суставах и ногах. Боль более ощутима при движении, сгибании и разгибании конечностей. В состоянии спокойствия болевой синдром немного затихает.
Проявляется болями, как правило, в позвонках С5-С7. Дискомфорт чувствуется в верхней части тела и вызван сдавливанием и раздражением нервных окончаний. Характерным признаком заболевания также является онемение рук, в редких случаях наступает паралич.
В процессе заболевания возможно изменение функций позвоночного столба, защемление артерий. Вследствие данных факторов головной мозг недополучает питания, кровообращение нарушается. Это приводит к головным болям, головокружению. В редких случаях наблюдается кратковременная потеря сознания, шум в ушах, подергивание глаза.
Поясничный
Характеризуется болями в спине, которые отдают в нижнюю часть тела, ноги. Защемление корешков в поясничном отделе вызывает слабость в мышцах. Очень часто болевой синдром поражает ягодицы. При развитии заболевания наблюдается напряжение околопозвоночных мышц.
Важно. Поражение позвонковых дисков приводит к изменению их высоты и форм, также изменяется и расстояние между дисками. Вначале заболевания наблюдается деформация хряща, которая способна вызвать полную его дегенерацию.
Плечевая и ягодичная области
Боли в области плеч или ягодиц чаще всего вызываются данным заболеванием. Нарушение метаболических процессов, ожирение, вызывают дегенеративные процессы, которые могут привести к полной потере трудоспособности. Резкие и неаккуратные движения приводят к зажатию нервных корешков и началу воспалительного процесса в спине. Как правило, фасеточный синдром плечевой и ягодичной области сопровождается искривлением и может спровоцировать онемение рук и ног.
Артроз фасеточных суставов позвоночника
Причиной артроза (разновидности фасеточного синдрома) может быть ранее полученная травма спины. Более всего заболеванию подвержены те участки позвоночника, которые обладают наибольшей амплитудой движения. Именно поэтому 90% больных страдают артррозом шейного и поясничного отдела. Хронические инфекционные заболевания, микротрещины и вывихи являются также причиной возникновения боли, которая может проявляться через многие годы после получения травмы или инфекции.
Заболевание требует незамедлительного лечения, так как бездействие может привести к полной потере подвижности сустава.
Диагностика
Диагностика заболевания основывается на жалобах больного и на проведении клинических исследований. Рентгенография в двух протекциях позволяет понять причины возникновение болевого синдрома. При проведении данного исследования используются блокады контрастным веществом, которое позволяет определить зону поражения.
| Видео (кликните для воспроизведения). |
 |
История лечения: Как Дмитрий Николаев избавился от боли в суставах |
Диагностика начинается с изучения истории болезни и определения возможных причин возникновения боли. Мануальная диагностика способствует обнаружению патогномоничных синдромов.
При более сложных случаях больному проводят компьютерную томографию, которая позволяет лучше определить зону патологии, обнаружить место воспаления.
МРТ исследования проводят с целью обнаружения межпозвонковых грыж. С помощью такой диагностики существует возможность рассмотреть сами межпозвонковые суставы и более точно определить причину заболевания.
Врач-ортопед, стаж работы 12 летЗадача диагностики заболевания – определение болезни между клинически похожими заболеваниями и установление диагноза. По данным диагностики делаются назначения и определяется методика лечения болезни.
Основная терапия направлена на устранение причин заболевания. Лечение и профилактика определяется только после изучения клиники заболевания. Только так терапия может принести максимальный эффект.
Способов лечения существует несколько. Очень часто врачи рекомендуют комбинацию методов воздействия на очаг поражения.
Консервативные методы
Подразумевается комплексный выбор методик, которые включают:
-
Назначение нестероидных противовоспалительных средств (нурофен, ортофен, диклофенак),
- Мануальную и физиотерапию,
- Назначение лечебной физкультуры для укрепления спинных мышц.
- Радиочастотное устранение нервных корешков в пораженной зане позвоночника,
- Принудительное пополнение жидкости в суставах,
- Коагуляция нервных корешков.
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.
- спондилит асептического и инфекционного типа;
- ревматоидные патологии (болезнь Бехтерева, артрит, системная красная волчанка, склеродермия и т.д.);
- воспаление тел и суставов позвонков реактивного типа;
- остеохондроз, осложнённый протрузией, экструзией или грыжевым выпячиванием диска;
- развитие подагры и отложение солей в тканях, окружающих позвоночный столб;
- перекос костей таза и искривление позвоночного столба;
- нарушение метаболических процессов в организме человека;
- ожирение алиментарного и эндокринного типа.
- избыточная масса тела, создающая дополнительную амортизационную нагрузку на позвоночник;
- неправильная установка стопы в виде плоскостопия или косолапости, особенно сопряжённая со вторичной формой деформации костей голени и бедра;
- деформирующий остеоартроз тазобедренного и коленного сустава с последующем укорочением конечности, что приводит к перекосу костей таза и деформации позвоночного столба;
- нарушение осанки в виде сутулости и круглой спины;
- курение и употребление алкогольных напитков (провоцирует тотальное нарушение микроциркуляции крови и лимфатической жидкости в мелких капиллярах, что запускает процесс преждевременной дегенерации тканей позвоночного столба);
- тяжелый физический труд с напряжением мышц спины, поясницы и шеи;
- ношение тесно одежды и неправильно подобранной обуви;
- ведение малоподвижного образа жизни с недостаточным количеством физических нагрузок на мышцы спины;
- неправильная организация своего рабочего и спального места.
При консервативном лечении требуется снизить нагрузку на воспаленный сустав, уменьшив время прогулок, сидения или стояния. Рекомендуется чаще проводить разминку, которая должна быть щадящей для спины.
Назначать лечение должен только квалифицированный врач, который подберет методику и препараты, которые снимут воспаление и купируют боль.
Хирургическое вмешательство
Хирургическое лечение назначается лишь в том случае, когда длительные консервативные методы не дают положительного результата. При хирургическом лечении проводятся следующие манипуляции:
Метод лечения зависит от тяжести заболевания и своевременного его диагностирования.
Можно проводить только в период ремиссии заболевания. Главная цель физкультуры – укрепить мышечный каркас спины, устранить искривления позвоночника.
Внимание! Использование ортопедического корсета способствует снижению нагрузки на позвонок.
Упражнения, массаж и иные процедуры назначаются лечащим врачом индивидуально и зависят от физиологических особенностей организма.
Врач-ортопед, стаж работы 12 летСвоевременное обращение к врачу и выполнение всех показаний доктора способствует полному выздоровлению. Именно поэтому при первых проявлениях боли рекомендуется посетить специалиста, пройти полное обследования и пройти полный курс лечения.
Болевой синдром фасеточных суставов позвоночника
Лечение в нашей клинике:
Фасеточный синдром – малоизвестное, но очень широко распространенное заболевание. Оно характеризуется разрушением и деформацией межпозвонковых фасеточных суставов. Это приводит к ограничению подвижности, постоянному болевому синдрому, скованности и т.д.
Узнать больше про фасеточный синдром поясничного отдела, его симптомы и лечение можно в этом материале. Здесь также освещены патологии шейного и грудного отделов позвоночника.
Диагностировать фасеточный болевой синдром достаточно трудно, подобный диагноз на основании серийных рентгенографических снимков может только опытный врач вертебролог. Поэтому при обращении к участковому терапевту пациенты с подобным заболеванием чаще всего получают диагноз остеохондроз. Им назначается нестероидное противовоспалительное лечение, хондропротекторы, комплекс витаминных препаратов. Но этого явно недостаточно для того, чтобы вылечить деформирующий артроз фасеточных суставов позвоночного столба. Поэтому оказывается симптоматическое лечение и пациент выписывается к труду. Спустя несколько месяцев у него развивается рецидив и все симптомы вновь обостряются.
Чтобы распознать синдром фасеточных суставов, необходимо обращаться на прием к неврологу или вертебрологу. Эти доктора обладают достаточной профессиональной компетенцией для того, чтобы на обычном рентгенографическом снимке отличить последствия остеохондроза (дегенеративного дистрофического разрушения межпозвоночного диска) от деформирующего артроза суставов, который дает примерно такую же клиническую картину. Но на снимке будет видная характерная деформация, сужение суставной щели, смещение головок, входящих в суставную полость и т.д.
Лечить синдром фасеточных суставов позвоночника необходимо комплексно. Начинается терапия с устранения причины разрушения суставных тканей. Поэтому в ходе первичной консультации доктор собирает максимально полный анамнез и проводит комплексное обследование пациента с применением специальных диагностических функциональных тестов.
В Москве вы можете записаться на бесплатный прием вертебролога или невролога в нашей клинике мануальной терапии. Здесь вам будет предложен полный осмотр специалистом. Он ознакомиться с рентгенографическими снимками и другими заключениями после пройденных вами обследований. После постановки точного диагноза будет разработан индивидуальный курс терапии. Он позволит быстро и эффективно купировать болевой синдром и провести восстановление всех поврежденных тканей позвоночного столба.
Причины фасеточного синдрома
Причиной развития фасеточного синдрома могут стать самые разнообразные факторы негативного влияния. Чаще всего спусковым механизмом становятся различные травматические воздействия. Это растяжения и разрывы связок и сухожилий, мышц. Также могут вызвать разрушение суставов прямые и косые удары, падения с высоты, подвывихи тел позвонков, трещины остистых отростков.
К другим причинам можно отнести следующие состояния:
Провокационными факторами часто становятся избыточные физические нагрузки, резкие движения, травмы, падения или ДТП. В момент чрезмерного воздействия происходит разрушение суставной капсулы. Затем начинается процесс первичного воспаления, в ходе которого возникает рубцовая ткань. Она препятствует нормальной функции сустава.
Факторы риска, при наличии которых у пациента с высокой долей вероятности может развиться фасеточный синдром позвоночника:
Исключать все потенциальные причины развития фасеточного синдрома необходимо до начала лечения. Поэтому в нашей клинике мануальной терапии доктора дают рекомендации пациентам по их устранению уже в ходе первичной консультации. Если причиной является другое заболевание, то в ходе терапии первоначальное внимание будет уделено ему.
Фасеточный синдром поясничного отдела
Чаще всего диагностируется фасеточный синдром поясничного отдела, поскольку именно на эту часть тела человека ложится максимальная физическая нагрузка при выполнении любых движений.
В основе патологического процесса лежит разрушение суставных поверхностей. Каждый сустав имеет плотную фиброзную хрящевую оболочку – капсулу. Внутри находится синовиальная жидкость, она смазывает и питает хрящевые ткани, покрывающие головки входящих в сустав костей. Если произошло нарушение целостности суставной капсулы, то синовиальной жидкости становится мало. Этого количества недостаточно для эффективного питания хрящевого слоя. Он начинает разрушаться и оголять костные ткани. Они трутся друг об друга и на их поверхности образуются костные наросты. Это третья стадия деформирующего артроза фасеточных суставов. На ней пациенту сможет помочь уже только хирургическая операция.
Не стоит доводить свое состояние до такой степени разрушения фасеточных суставов. Если у вас присутствует постоянная боль неуточненного генеза в поясничном отделе позвоночника, а лечение, назначаемое участковым терапевтом, не помогает, то следует как можно быстрее обратиться к неврологу или вертебрологу. Возможно, вам поставлен неправильный диагноз, а соответственно, лечение тоже осуществляется не верно.
Фасеточный синдром грудного отдела
Фасеточный синдром грудного отдела развивается редко и в основном после перенесенных травм. Напрмиер, он может начать формироваться после падения на псину. Сначала пациента будет беспокоить длительная тупая боль в месте ушиба. Затем появится характерный хруст при пальпации остистых отростков позвоночника.
Растяжение суставной капсулы происходит также при переломах реберных дуг, при эмфиземе легкого, на фоне выраженного сколиоза позвоночника. Постепенно разрушение хрящевой ткани фасеточных суставов в грудном отделе позвоночника может привести к её замещению рубцовыми волокнами. Анкилоз позвоночника может спровоцировать нарушение осанки, искривление позвоночного столба, нарушение подвижности и т.д.
Подвывих сустава фасеточного типа в грудном отделе встречается редко, поэтому ведущей причиной становятся травмы. Необходимо после экстренного торможения при движении автомобиля, после падения, получения удара проводить дифференциальную диагностику. Обратитесь к травматологу, сделайте обычный рентгенографический снимок и убедитесь в том, что фасеточные суставы не повреждены. Этим вы сможете исключить развитие патологии в будущем.
Фасеточный синдром шейного отдела
Острый фасеточный синдром шейного отдела может развиваться у лиц, занятых сидячим трудом с длительным напряжением мышц в воротниковой зоне. Этот вид патологии опасен тем, что нарушается проходимость задних позвоночных артерий. Появляются признаки недостаточности мозгового кровообращения.
Первичные признаки заключаются в повышенной утомляемости мышц шеи, появлении щелчков или хруста при движениях головой. У большинства пациентов возникают трудности при глубоком наклоне головы вперед, назад или в бок.
Для диагностики необходимо сделать рентгенографические снимки в разных проекциях. На них можно увидеть значительное сужение суставных щелей в фасеточных сочленениях костей. На поздних стадиях видны отложения солей кальция и деформация головок костей.
Симптомы фасеточного синдрома
Выраженное всего проявляются симптомы фасеточного синдрома поясничного отдела позвоночника. Они могут включать в себя следующие признаки:
- тупая постоянно присутствующая боль в области разрушения суставов;
- щелкающие или хрустящие звуки при совершении резких движений с увеличенной амплитудой;
- постоянное избыточное напряжение мышц в зоне поражения;
- сглаживание физиологических изгибов позвоночного столба;
- болезненность при надавливании на остистые отростки позвонков;
- редкая боль при попытке прогнуть спину назад или запрокинуть голову.
Клинические симптомы фасеточного синдрома напоминают признаки остеохондроза. Это могут быть ассоциированные заболевания, которые развиваются одновременно у пациента. Но лечение у них отличается. Поэтому крайне важно установить точный диагноз и своевременно начать проводить восстановительную терапию.
Лечение фасеточного болевого синдрома
Начинать лечение фасеточного синдрома необходимо с поиска опытного врача. Это может быть остеопат, мануальный терапевт, но лучше всего обратиться за медицинской помощью к вертебрологу, ортопеду или неврологу. Эти доктора смогут поставить точный диагноз и
разработать адекватное индивидуальное лечение.
Сложнее всего проводить лечение фасеточного синдрома поясничного отдела, поскольку на него оказывается постоянная амортизационная нагрузка. В ходе терапии врач может назначать физиотерапию, рефлексотерапию, кинезиотерапию. Помогает массаж и остеопатия, лечебная гимнастика и лазерное воздействие.
В целом лечение фасеточного болевого синдрома включает в себя несколько этапов:
- купирование боли (для этого используется фармакопунктура, тракционное вытяжение позвоночного столба, масса и остеопатия);
- восстановление поврежденных суставных тканей (назначается кинезиотерапия, рефлексотерапия, массаж и лазерное воздействие);
- улучшение тонуса окружающих мышц, связок и сухожилий (лечебная гимнастика, остеопатия и иглоукалывание).
Также пациенту даются индивидуальные рекомендации, которые позволяют ему быстро устранить все негативные факторы влияния, способные спровоцировать рецидив фасеточного болевого синдрома.
Если у вас присутствует боль в спине и вы не знаете, что с ней делать, запишитесь на бесплатный прием к врачу вертебрологу в нашей клинике мануальной терапии. Доктор проведет осмотр, поставит диагноза, порекомендует дополнительные обследования и расскажет о перспективах применения наших методик при диагностированном у вас заболевании.
Помните! Самолечение может быть опасно! Обратитесь ко врачу
Консультация врача бесплатно. Не занимайтесь самолечением, позвоните и мы поможем +7 (495) 505-30-40
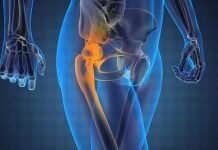
Фасеточный артроз позвоночника

Лечение в нашей клинике:
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.


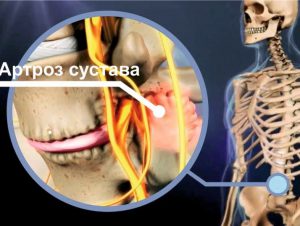
Артроз фасеточных суставов – это тяжелая патология, приводящая к существенному ограничению подвижности и способствующая развитию дегенеративных дистрофических изменений в области межпозвоночных дисков. Артроз – это патология хрящевых тканей, в результате чего они разрушаются и оголяют костные суставные поверхности. При совершении движений они трутся друг об друга и возникают разнообразные дефекты (трещины, сколы). В этих местах образуются костные наросты (остеофиты). Они мешают нормальной подвижности, травмируют окружающие мягкие ткани и вызывают сильную боль.
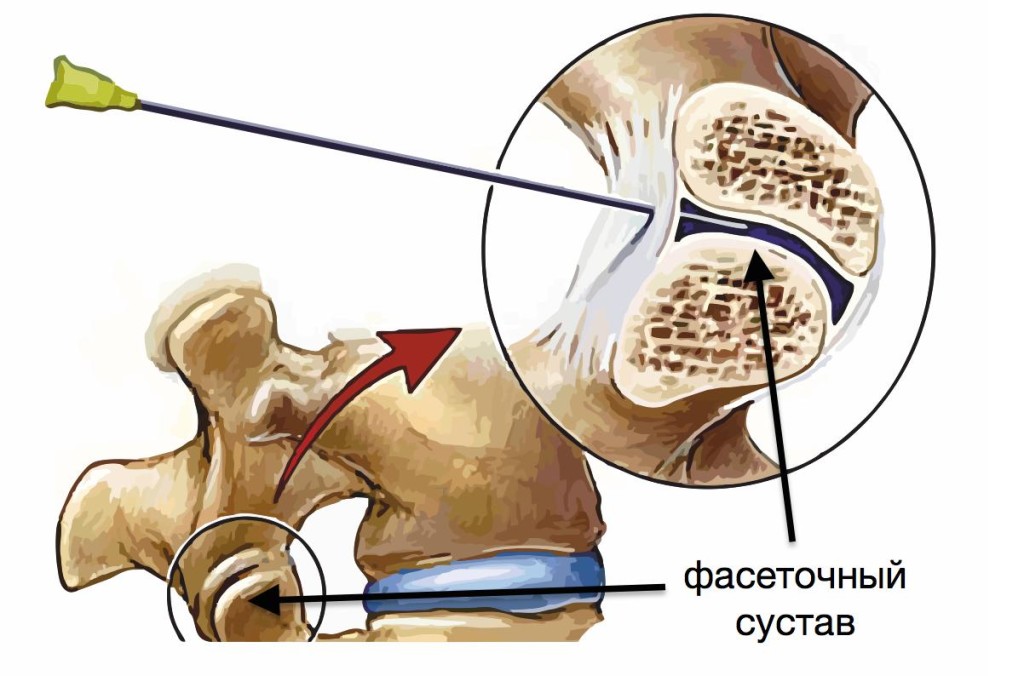
Фасеточные суставы – это сочленения костей в области позвоночника. Они обеспечивают гибкость – благодаря им человек может совершать наклоны вперед и назад. Фасеточные суставы небольшие по своему размеру (примерно, как межфаланговые на пальцах). Они присутствуют на протяжении всего позвоночного столба.
Чаще всего артроз фасеточных суставов позвоночника развивается в области шейного и поясничного отделов. Это связано с их повышенной подвижностью и высокими физическими нагрузками при движениях.
На ранней стадии фасеточный артроз не вызывает серьезного дискомфорта. Боли возникают редко, чаще пациенты отмечают скованность движений и отечность окружающих мышц. После сна в неудобной позе может возникать ощущение защемления той или иной мышцы в области пораженного фасеточного сустава. В области каждого позвонка располагает два сустава такого типа. Заболевание может быть односторонним или двусторонним.
У мужчин эта дегенеративная патология может быть сопряжена с развитием болезнь Бехтерева (анкилозирующий спондилоартрит). Первоначальным клиническим признаком этого может быть скованность движений в утренние часы, появление хруста и щелчком при движениях, невозможность совершить полноценный наклон вперед.
У женщин разрушение фасеточных суставов может быть спровоцировано нарушением гормонального фона. Часто от него страдают женщины, решившиеся на преждевременное прерывание беременности. Часто возникает у дам, входящих в период климактерической менопаузы и имеющих серьезные проблемы с разрушением костной ткани (остеопороз или остеомаляция).
Лечением фасеточного синдрома занимается врач вертебролог. Он проводит комплексную дифференциальную диагностику. Боль в спине, пояснице и шее может быть вызвана разными заболеваниями. Важно уточнить диагноз и направлять усилия на восстановление поврежденных тканей. Поэтому первоначальная диагностика является важнейшим этапом в лечении.
В Москве можно записаться на бесплатный прием к вертебрологу в нашей клинике мануальной терапии. Здесь работают опытные доктора, которые смогут поставить предварительный диагноз и разработать план дальнейшего обследования. После постановки точного диагноза каждому пациенту разрабатывается индивидуальный план лечения. Записаться на бесплатный прием вертебролога можно с помощью телефонного звона администратору.
Причины фасеточного артроза позвоночника
Среди потенциальных причин развития фасеточного артроза позвоночника называются дегенеративные дистрофические изменения, травмы, воспалительные и инфекционные процессы, искривление позвоночного столба и нарушения осанки.
Травмы находятся на первом месте среди причин фасеточного артроза позвоночника у молодых активных людей. Падения на спину, разрывы и растяжения связочной и сухожильной ткани, переломы тел и остистых отростков позвонков – все эти патологии могут негативно сказаться на состоянии фасеточных суставов.
Профессии, которые связаны с переносом и подъемом значительных тяжестей, постоянными сгибаниями и разгибаниями туловища и шеи, могут быть потенциально опасными в плане повышения риска развития подобной патологии.
Определённую опасность представляет собой рубцовый дегенеративный процесс в области связочного и сухожильного аппарата спины. С помощью связок происходит фиксация позвоночного столба и каждого позвонка в отдельности. Сухожилия – это места крепления мышц, они подвергаются растяжениям и разрывам при чрезмерной физической нагрузке.
Очень часто после травмы связки и сухожилия не восстанавливают свою физиологическую структуру, поскольку у них отсутствует собственная капиллярная кровеносная сеть. В результате рубцовой деформации они утрачиваются свою фиксирующую и стабилизирующую способность. Начинается торсия или ротация тел позвонков. На фоне нестабильности фасеточных суставов начинается разрушение их внутреннего хрящевого слоя. После оголения костных суставных поверхностей начинает развиваться деформирующий остеоартроз с резким ограничением подвижности и выраженным болевым синдромом.
К другим потенциальным причинам развития фасеточного синдрома можно отнести:
- врожденную или наследственную слабость хрящевых тканей, обусловленную нарушением синтеза коллагена;
- системные патологии, приводящие к разрушению хрящевых тканей (системная красная волчанка, ревматоидные полиартрит, склеродермия, болезнь Бехтерева и др.);
- воспалительные процессы в области межпозвоночных дисков и связок;
- дегенеративное дистрофическое заболевание позвоночника (остеохондроз) и его осложнения, такие как грыжа и протрузия диска;
- сколиоз и другие виды искривления позвоночника;
- сутулость, круглая спина и другие виды нарушения осанки;
- деформация грудной клетки;
- неправильная постановка стопы и разрушение крупных суставов нижних конечностей;
- спондилез и спондилоартроз.
- Существуют факторы риска, которые могут спровоцировать развитие патологических изменений в области фасеточных суставов позвоночника. К ним относятся:
- нарушение обмена веществ, приводящее к развитию ожирения;
- ведение малоподвижного сидячего образа жизни, без регулярных достаточных физических нагрузок на мышцы спины, шеи и воротниковой зоны (способствует нарушению диффузного питания хрящевых тканей);
- неправильно организованное спальное или рабочее место, в результате чего нарушается процесс распределения амортизационной и физической нагрузки на позвоночный столб.
В начале лечения необходимо исключать действие всех неблагоприятных факторов. Поиск и устранение потенциальной причины развития фасеточного синдрома – это важная задача для лечащего врача.
Артроз фасеточных суставов С3, С5 и С7 шейных позвонков
Часто диагностируется артроз фасеточных суставов С5 и С7 шейного позвонка – это связано с тем, что при работе происходит напряжение мышц воротниковой зоны. Давление при этом в большей степени оказывается на позвонки С5 и С7. Происходит изменение положения суставных поверхностей, увеличивается нагрузка на сустав, и он постепенно разрушается. При работе с наклоном головы необходимо выполнять специальный комплекс физических упражнений каждый час. Только таким образом можно предотвратить развитие артроза фасеточных суставов С5, при котором становится затруднительным наклон головы вперед и назад.
На втором месте по частоте развития находится артроз фасеточных суставов С3 — этот позвонок чаще всего страдает от травматического и повышенного амортизационного воздействия. Причиной данной разновидности патологии в большинстве случаев становится экстренное торможение при движении на автомобильном транспорте.
Артроз фасеточных суставов на уровне L4, L5 и S1
Диагностировать артроз фасеточных суставов L4 и S1 достаточно сложно, поскольку его клиническая картина зачастую маскирует под симптомы остеохондроза. Ена практике часто при проведении обследований обнаруживается сочетанная патология. При ней фасеточный артроз l4 s1 сопутствует постепенному уменьшению высоты межпозвоночных дисков.
Сначала возникает дегенеративное дистрофическое изменение межпозвоночного диска – он уменьшается по своей высоте. Затем наблюдается деформация фасеточных суставов и развивается артроз на уровне l4 s1.
Еще чаще по данной причине формируется артроз фасеточных суставов l5 s1 – на его долю приходится более 70 % случаев всех обращений пациентов с нарушениями подвижности в области пояснично-крестцового отдела позвоночника.
Симптомы артроза фасеточных суставов
Клинические симптомы артроза фасеточных суставов развиваются постепенно. Сначала появляется небольшая болезненность в области разрушенных сочленений костей после значительной физической активности. Затем формируется скованность движений, сначала в утренние часы, затем на протяжение всего дня.
Другие симптомы включают в себя:
- сильную болезненность в области шеи, воротниковой зоны или поясницы, возникающую на фоне любой физической активности или длительного статического напряжения мышечного каркаса;
- резкое ограничение амплитуды подвижности (при поясничной локализации пациент не может наклониться вперед и достать пальцами до пола);
- появление щелчков, хруста и других посторонних звуков при попытке совершать наклонные и поворотные движения;
- чрезмерное напряжение мышечного каркаса спины и воротниковой зоны;
- боль в области плечевых суставов и ограничение их подвижности (при шейной локализации патологического процесса);
- во время обострения и развития воспалительного процесса появляются признаки артрита (припухлость, отечность, гиперемия кожных покровов, отсутствие подвижности);
- общее недомогание, сопровождающееся мышечной слабостью и повышенной утомляемостью.
Постепенно формируется деформирующий остеоартроз и утрачивается подвижность в определённом сегменте позвоночного столба.
Для диагностики назначается серия рентгенографических снимков в разных проекциях. На них могут быть видны разрушенные фасеточные суставы, дислокация тел позвонков, уменьшение высоты межпозвоночного диска и другие патологические изменения. Также применяются КТ и МРТ обследования, которые дают более точную картину происходящих изменений.
Лечение артроза фасеточных суставов позвоночника
Для лечения артроза фасеточных суставов применяются методики мануальной терапии. К сожалению, успешное лечение артроза фасеточных суставов позвоночника возможно только на ранних стадиях, когда сохраняется хотя бы частично хрящевая синовиальная оболочка костных суставных поверхностей. Если она уже разрушена и произошли дегенеративные изменения костной ткани с образованием шпор, остеофитов и грубых костных мозолей, то для успешного восстановления подвижности позвоночного стола потребуется проведение хирургической операции.
На ранних этапах лечение фасеточного артроза включает в себя мероприятия по устранению действия потенциальной причины развития данного заболевания и создание условий для полноценной регенерации разрушенных тканей. Мануальная терапия позволяет проводить лечение без использования сильнодействующих фармакологических препаратов, которые могут причинять вред организму человека.
Мы включаем в курс терапии следующие методики:
- иглоукалывание (рефлексотерапия) в том числе и фармакопунктуру для быстрого обезболивания, купирования воспалительной реакции и запуска регенерации всех поврежденных тканей в области суставов;
- кинезиотерапию и лечебную гимнастику для укрепления мышечного каркаса спины и воротниковой зоны, что будет способствовать восстановлению нарушенного диффузного питания хрящевых тканей позвоночного столба;
- тракционное вытяжение позвоночного столба – способствует восстановлению нормального анатомического положения всех структурных частей, в том числе и фасеточных суставов;
- лазерное воздействие и другие методики физиотерапии;
- массаж и остеопатию для улучшения процессов микроциркуляции крови и лимфатической жидкости в зоне поражения.
Запишитесь на первичный бесплатный прием к вертебрологу. Доктор проведёт полноценный осмотр, поставит диагноз и даст индивидуальные рекомендации по проведению лечение данной патологии позвоночного столба.
| Видео (кликните для воспроизведения). |
|
Доктор С.М.Бубновcкий подтверждает силу препарата... Читать далее >>> |
Помните! Самолечение может быть опасно! Обратитесь ко врачу
Источники
-
Дорси Анатомия биржевого рынка. Методы оценки уверенности и ожиданий трейдеров и рыночных тенденций / Дорси, Вуди. — М. : СПб: Питер, 2005. — 400 c. -
Диагностика и хирургическое лечение неврологических осложнений поясничного остеохондроза / В. А. Шустин и др. — М. : Фолиант, 2006. — 168 c. -
Лаврентьев, Максим Подагры нет / Максим Лаврентьев. — М. : Эксмо, 2016. — 596 c.


Образование: Первый Московский государственный медицинский университет им. И.М. Сеченова.
Место работы: Частная клиника.
Должность: Травматолог.
Стаж: 14 лет.