Содержание
- 1 Все об артрозе лучезапястного сустава
- 2 Остеоартроз лучезапястного сустава: этиология, клиника, терапия
- 3 Симптомы и лечение остеоартроза лучезапястного сустава
- 4 Деформирующий остеоартроз кистей рук: симптомы и методы лечения
Все об артрозе лучезапястного сустава
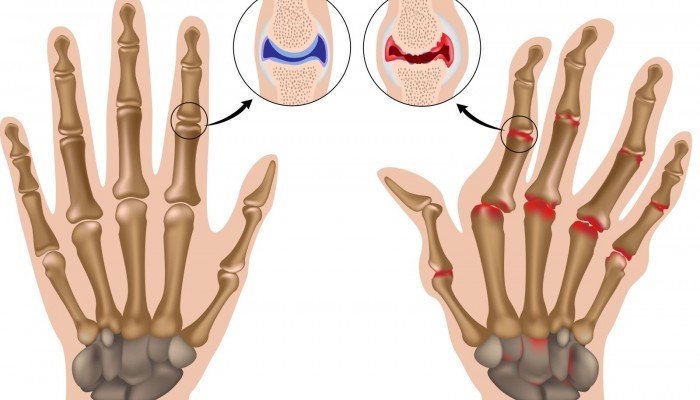
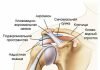
Лучезапястный сустав состоит из шиловидного отростка, лучевой, локтевой, ладьевидной, гороховидной, полулунной, треугольной, крючковидной, малой и большой многоугольной кости, дистального лучелоктевого сустава. Кости расположены в два ряда, именно они позволяют осуществлять различные движения запястьем. Артроз лучезапястного сустава появляться из-за различных механических повреждений. Ознакомившись с предоставленной ниже информацией, вы будете знать все о данном заболевании.
Почему возникает заболевание?
Основным триггером артроза запястья является травма. Также выделяют следующие причины заболевания:
- Переломы разрушают суставную поверхность кости, из-за чего костные структуры начинают тереться друг о друга, провоцируя неприятные симптомы и воспаление.
- Разрыв связок между костями нарушает гармоничное движение. Растяжение и разрыв приводят сустав в нестабильное состояние, вовремя неоказанная помощь в дальнейшем приводит к артрозу. Растяжение редко способствует формированию болезни.
- Ношение тяжести и частые перегрузки сустава.
- Стилоидит и тендит.
Развитию артроза лучезапястного сустава подвержены личности, работающие с компьютером, чья деятельность связана с набором букв. К ним относятся копирайтеры, журналисты, бухгалтера, секретари. Некоторые пациенты склонны к дегенеративным изменениям без объяснимой причины. Возможно такое явление кроется в генетической предрасположенности, но этот факт по сегодняшний день еще изучается.
Симптоматика и характерные признаки патологии
Наличие точной клинической картины позволит назначить более эффективное лечение. Ремоделирование костей приводит к следующему:
- проявляются ноющие боли с последующим усилением;
- затрудненное движение;
- уменьшение амплитуды движений;
- скованность;
- отечность;
- образование плотных узелков под кожей.
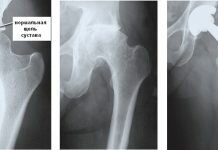
После проведения рентгенологического исследования на снимке заметна атрофия мышц, увеличение объема сустава. Заметна деформация лучезапястного сочленения. Посттравматический артроз сопровождается покраснением и потеплением пораженного сустава. Как правило, с прогрессированием заболевания болевой синдром усиливается во время физических упражнений, позже и в состоянии покоя. На последней стадии развития пациенту тяжело сгибать пальцы, держать ложку, открывать бутылку с водой, работать руками и даже рисовать. Некоторые пациенты страдают метеозависимостью. В холодную и сырую погоду боли становятся более выраженными. Иногда это приводит к припухлости пораженного сустава или всей руки до предплечья. Артроз запястья может протекать симметрично. Если заболевание не начать лечить, функции сочленения будут полностью утрачены.
Как происходит диагностика?
Диагноз «артроз лучезапястного сустава» может быть поставлен при первом посещении ревматолога исходя из клинической картины и физического осмотра пациента. Проведение рентгенологического исследования покажет более детальное течение заболевания, оно необходимо для исключения других болезней или подтверждения существующей патологии. Магнитно-резонансная томография, как правило, не требуется при артрозе лучезапястного сустава, но МРТ необходимо для детального изучения состояния мягких тканей (сухожилий, связок и мышц).
При рентгенологическом исследовании может быть обнаружен субхондральный склероз, формирование кист и костных разрастаний остеофитов. Степень тяжести заболевания помогают определить МРТ и КТ.
Терапевтические подходы к данной патологии
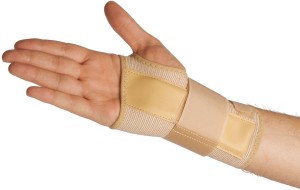
После подтверждения диагноза, проведения необходимых исследований, врач назначает лечение артроза лучезапястного сустава. Чтобы избежать дальнейшей перегрузки необходимо надеть специальное ортопедическое приспособление для поддержки сустава. Это также помогает снять боль, поскольку движение суставом ограничено, соответственно меньше нагрузки. Если ортопедического приспособления недостаточно назначают обезболивающие препараты длительного действия, то есть НПВС. Эти средства облегчают боль, и подавляют воспалительный процесс, таким образом замедляют прогрессирование заболевания.
Помимо нестероидных средств при артрозе запястья кисти руки лечение требует использования кортикостероидных препаратов и хондропротекторов. Применение сосудорасширяющих лекарств необходимо для восстановления кровообращения в поврежденном участке, одновременно с ними назначают употребление миорелаксантов, предназначенных для расслабления мышечной ткани. Если артроз возник вследствие инфекции назначают курс лечения антибактериальными средствами.
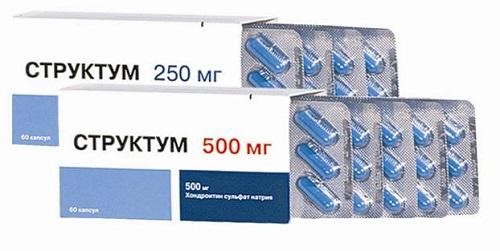
Лечить артроз можно с помощью использования компрессов, мазей и гелей. Назначают как нестероидные лекарства, так и хондропротекторы. Например, «Долгит», «Структум», «Румалон» и другие противовоспалительные и обезболивающие средства для наружного применения.
Физиотерапевтические способы избавления от патологии
Физиотерапия проводится курсами. Данный метод лечения играет важную роль в приостановлении разрушительного процесса, он помогает улучшить питание и кровоснабжение суставов, снизить воспаление и уменьшить проявления болевых ощущений. Средневолновое ультрафиолетовое облучение снижает интенсивность боли у пациента. Курс лечения состоит из 7 сеансов, проводимых через день. Для снятия воспаления врачи назначают следующие физиопроцедуры:
- инфракрасная лазеротерапия;
- низкочастотное УВЧ-лечение;
- высокоинтенсивная сантиметроволновая терапия.
Популярностью среди всех методов пользуются магнитная терапии, лечебный массаж, водные занятия в бассейне с физиотерапевтом или опытным в этой сфере инструктором, парафинолечение и криотерапия. Применение физиотерапевтических методов запрещено проводить беременным, при лихорадке, септическом артрозе с гнойными выделениями, тяжелой форме атеросклероза.
Использование народных средств
Артроз лучезапястного сустава можно лечить с помощью народных средства, купленных в аптеке или приготовленных в домашних условиях. Рецепты:
- Возьмите 1 ст. л. измельченных цветков календулы и столько же детского крема. Хорошо перемешайте компоненты. Используйте мазь перед сном. Нанесите средство на больной сустав, оберните пленкой и теплым шарфом. Утром смойте мазь.
- Свежевыжатый сок лимона смешайте с соком чеснока в равном количестве. Возьмите хлопковую ткань, смочите в полученном растворе и приложите к лучезапястному суставу.
- Сухие цветки ромашек в количестве 10 грамм заливают 200 мл кипятка. Средство настаивают полчаса в термосе, чтоб оно оставалось теплым. Принимать лекарство 3 раза в день по 100 мл. Длительность лечения — 2 недели.
- Два раза в сутки необходимо употреблять следующее средство: половина чайной ложки измельченного чеснока смешивается с 1 стаканом кипятка, туда же добавьте 1 ст. л. оливкового масла. Лекарство используют после еды.
Полезно при артрозе делать компрессы из травяных сборов. Хорошими и проверенными травами считаются сабельник, девясил, череда, лопух, кора ивы и березовые листья.
Оперативные методы подхода к терапии дегенеративных изменений сочленений
Хирургическое вмешательство показано на третьей стадии развития заболевания, или когда консервативные способы лечения не принесли желаемого результата. При артрозе лучезапястного сустава проводят артродез. Процедура выполняется с применением местной анестезии. Она противопоказана при плохом состоянии кожных покровов, гнойном и воспалительном процессе. Артродез представляет собой фиксацию лучезапястного сустава с помощью специальных пластин.
Также проводится удаление проксимального ряда костей запястья. Цель данного оперативного вмешательства заключается в сохранении функциональных движений запястьем за счет выявления соматической дисфункции головки головчатой кости. Амплитуда сгибания и разгибания в итоге увеличивается, пациенту проще работать за компьютером. Показаниями к проведению эндопротезирования сустава является полное отсутствие хрящевой ткани между костями. Лучезапястный сустав заменяют частично или полностью, в зависимости от области поражения. Протезы бывают цементные, бесцементные, гибридные и реверс-гибридные. Какой именно способ подойдет — решает врач.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Остеоартроз лучезапястного сустава: этиология, клиника, терапия
Остеоартроз является хроническое патологией, прогрессирующая патология вызывает дегенеративно-дистрофическое поражение сустава по причине деструкции гиалинового хряща. Деформирующий остеоартроз лучезапястного сустава чаще всего является результатом полученных травм и достаточно редко встречается. Патология вызывает образование необратимых осложнений в хрящевой ткани, в итоге утрачиваются функции присущие лучезапястному суставу.
Причины развития патологии
Деформирующая патология является причиной неизбежного процесса — старения, поэтому заболевание часто обнаруживают у пожилых пациентов в возрасте после 60 лет. Остеоартроз лучезапястного сустава 1 степени начинает развиваться в результате травмирования. Чаще всего он является следствием травмы с развитием осложнений. Заболевание формируется через 2–3 недели или 2 месяца после перенесенного перелома, растяжения, ушиба, повреждения сухожилий кисти. Пациенты не обращают на незначительную боль, поэтому заболевание продолжает прогрессировать. Другими причинами остеоартроза лучезапястного сустава являются:
- врожденные аномалии костей и хрящевой ткани;
- нарушение синтеза коллагена и истощение хрящевых поверхностей;
- гормональные нарушения у женщин в период климакса;
- нарушение метаболизма, который вызывает сахарный диабет, подагра, ожирение, хондрокальциноз;
- генетическая предрасположенность;
- заболевания скелетно-мышечной системы.
Развитию дегенеративной патологии подвержены художники, маляры, музыканты, парикмахеры, операторы ПК и другие личности, работа которых связана с регулярной нагрузкой на лучезапястный сустав. Также к формированию заболевания приводит лишний вес, возрастные изменения, эндокринные патологии, ухудшение периферического кровообращения, острые инфекционные болезни.
Клиническая картина заболевания
Посттравматический остеоартроз развивается постепенно. Повреждение лучезапястного сустава проявляется сильной болью в сочленении. На первой стадии этой дислокации очага артропатии болевые ощущения возникают в результате длительной нагрузки на сочленение. Характер боли на первой стадии ноющий, иногда тянущий. В состоянии покоя симптом отсутствует, возможен незначительный дискомфорт. При развитии остеоартроза лучезапястного сустава 1 степени не наблюдается ограничения подвижности. По мере прогрессирования заболевания появляются следующие симптомы:
- отек запястья;
- болевые ощущения монотонные.
Дискомфорт на 2 стадии развития образуется в четко ограниченной зоне соединения костных структур. Болезненность не иррадиирует в другие отделы конечностей. По мере прогрессирования дистрофической патологии снижается амплитуда движений. При отсутствии лечения заболевание достигает 3 и 4 стадии развития, при этом отмечается частичная или полная обездвиженность сочленения. Патология активно развивается, появляется хруст в суставах, напоминающий щелчки.
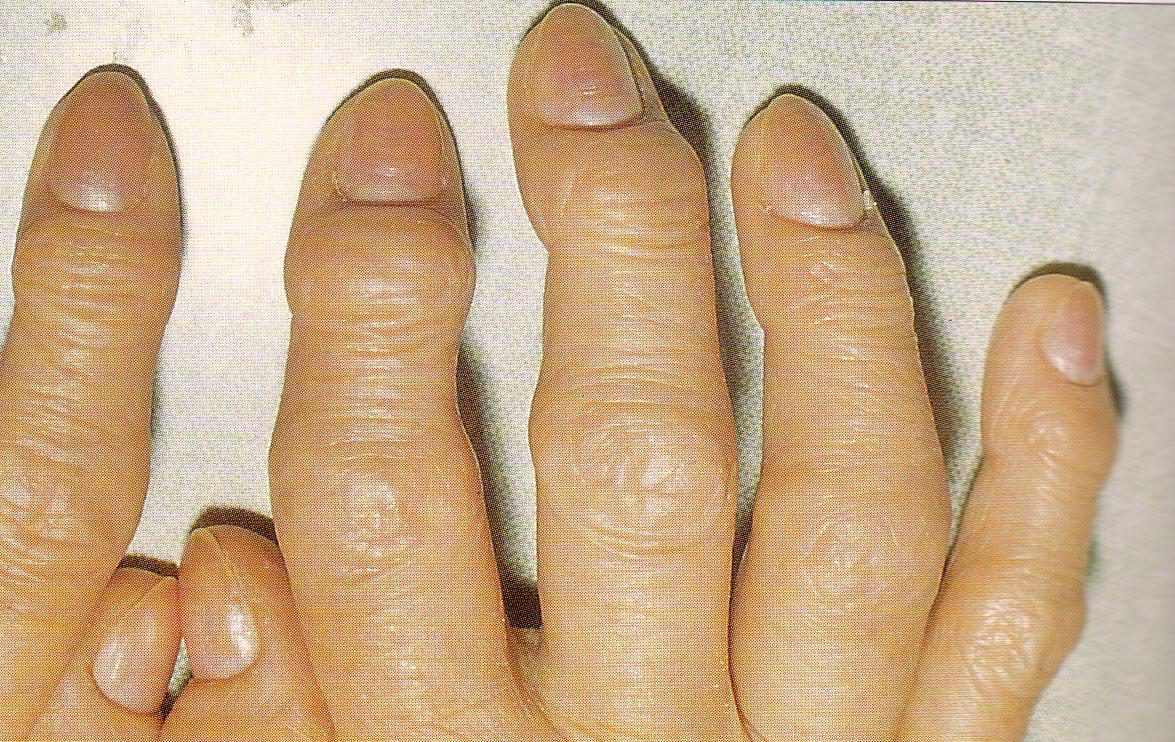
Заболевание может распространиться на пальцы, появляются узелки Гебердена, имеющие множественный характер. Шишки, разрастающиеся на суставах пальцев, вызывают онемение и покалывание кончиков пальцев. Консистенция узелков костная, они болезненные. Суставы начинают деформироваться настолько, что это становится заметным издалека. Частота появления узелков увеличивается с возрастом. Такие шишки можно обнаружить у ⅓ части лиц старше 80 лет. Узелки Гебердена никуда не исчезают, их невозможно вылечить консервативными способами, поскольку они являются результатом необратимых модификаций гиалинового суставного хряща и подхрящевой кости.
Какие мероприятия проводят для постановки диагноза?
При поражении правого или левого лучезапястного сустава диагностика проводится одинаково. Диагностика начинается с физического осмотра пострадавшего. Лечащий доктор уточняет характер боли, длительность симптомов. Важно рассказать врачу о травмах, сведений о которых нет в медицинской карточке. Далее, врач визуально изучает сочленение. После сбора анамнеза пациенту дают направление на обследование:
Проведение визуальной диагностики лучезапястного сустава помогает обнаружить стадию развития заболевания. Рентгенография применяется, если врач при визуальном осмотре обнаружил деформации, вывихи, а также, если в карте есть сведения о переломах, растяжениях.
Медикаментозная терапия болезни
При остеоартрозе лучезапястного сустава лечение начинается с применения лекарственных средств. Лечение деформирующей патологии направлено на остановку прогрессирования дегенеративного заболевания. Как лечить остеоартроз? При остеоартрозе лучезапястного сустава 2 степени лечение подразумевает использование следующих медикаментов:
- НПВС помогают избавиться от боли, снимают воспаление, отечность. К представителям данной группы принадлежат такие препараты «Ибупрофен», «Диклофенак», «Целебрекс», «Найз». С данными препаратами следует быть осторожней, нестероидные противовоспалительные средства вызывают сильные побочные эффекты.
- Миорелаксанты. необходимы для снятия мышечного спазма. В основном эти медикаменты не назначают при остеоартрозе запястья, но если лучезапястный сустав полностью разрушен, возможно появление мышечных спазмов, снять которые помогают миорелаксанты.
- Хондропротекторы представляют группу лекарственных средств и биологических добавок. Препараты защищают хрящ, они способствуют восстановлению клеток гиалинового хряща. Лекарства стимулируют производство густой эластичной массы, заполняющей полость суставов, нормализует ее состав.
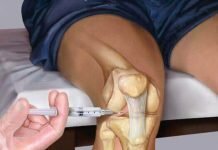
При тяжелых формах дегенеративной патологии врачи советуют проводить инъекции медикаментов внутрь сочленения которые содержат искусственный аналог синовиальной жидкости. Когда заболевание достигло второго этапа развития необходимо носить специальные повязки, иммобилизирующие сочленение.
Физиотерапевтические процедуры при заболевании
Восстановить обмен веществ в лучезапястном суставе, улучшить циркуляцию крови на пораженном участке помогает физиотерапия. Физиотерапевтическое лечение в комплексе с медикаментами поможет остановить прогрессирование патологии. В этих целях используют:
- Лазеротерапия позволяет восстановить пораженные ткани, усиливаются внутриклеточные реакции, исчезают отеки, снижается негативное воздействие лекарственных средств.
- Лечебная грязь благотворно влияет на обменные процессы, приостанавливает разрушение костной хрящевой ткани.
- Электрофорез быстро купирует болевой синдром, увеличивает подвижность сустава, обеспечивает приток внутрисуставной жидкости.
При остеоартрозе лучезапястного сустава рекомендуется проводить теплолечение с применением нагретого парафина, компрессы с природным минералом бишофит, массаж с разогревающими мазями.
Нетрадиционные способы терапии
Лечение народными средствами не может заменить традиционные терапевтические средства. Однако, использование рецептов народной медицины помогает улучшить общее состояние пациента. Вот лучшие рецепты:
- Смешайте 2 ст. л. касторового масла со скипидаром. Полученное лекарство втирают в больные участки 1 раз в 2 недели.
- Возьмите яичную скорлупу, разотрите в порошкообразную массу, смешайте с кефиром высокой жирности. Должна получиться густая масса. Лекарство наносят на больную область несколько раз в сутки.
- Потребуется сухие листья полыни, растительное масло. Ингредиенты смешивают, нагревают на водяной бане в течение 2 часов. Средство ставят в темное прохладное место, затем при необходимости наносят на лучезапястный сустав.
- Проверенным средством является белокочанная капуста. Листья перемалывают на мясорубке, соединяют с растительным маслом. Мазь используют 2 раза в день.
Внутрь полезно употреблять отвар калины, плодов можжевельника, ромашки, бузины, крушины, полевого хвоща. Приготовленные лекарства следует выпивать в течение суток. Народные средства хорошо себя зарекомендовали. В отличие от лекарственных средств, домашние препараты не вызывают сильных побочных эффектов. Лечебные отвары можно использовать и наружно в виде ванночек. Парить руки следует ежедневно перед сном.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Симптомы и лечение остеоартроза лучезапястного сустава
Запястью приходится выдерживать при выполнении движений рукой множество силовых нагрузок. При превышении физических возможностей начинает прогрессировать деформирующий остеоартроз лучезапястного сустава. Снижается амплитуда движений запястья и подвижность за счет воспалений сухожилий, мышечных тканей и нервов в сопровождении болей и припухлостей.
Артроз лучезапястного сустава возникает по причине:
- травм косточек запястья: вывихов или переломов
- вибрационных перегрузок при работе отбойным молотком, перфораторной дрелью;
- переноса и подъема тяжестей строителями или спортсменами;
- ежедневного набора текста при работе на компьютере.
Стадии и симптомы
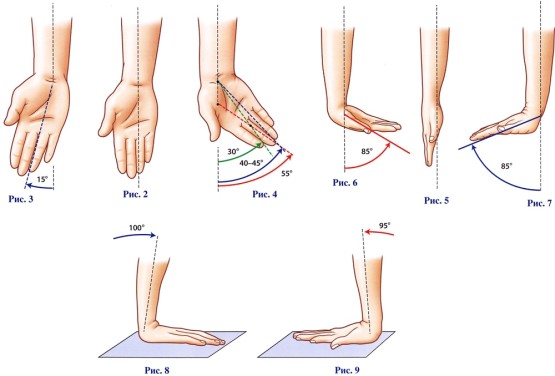
Остеоартроз лучезапястного сустава проявляется симптомами в соответствии с I, II и III стадиями развития. Первой появляется боль и дискомфорт при флексии и экстензии, до того, как на рентгенограмме можно заметить деформацию сустава. Возможно сужение щели между костями, составляющими сустав.
На I стадии болевые симптомы, вызванные нагрузкой на сустав, исчезают при отдыхе. Изменения в суставе: ограничение объема и амплитуды движения не происходят.
На II стадии артроз лучезапястного сустава навязчиво проявляется при нагрузках на сустав и в покое. Мышцы подвергаются атрофии, на рентгене можно заметить значительное сужение щели сустава, появляются костные разрастания вблизи нее.
На III стадии больному приходится терпеть постоянную боль, искать для кистей рук положение для ее снижения. Происходит резкое ограничение подвижности и амплитуды движения запястья. Возможно сращение поверхностей сустава (анкилоз).
Симптомы II и III стадий проявляются ослаблением силы захвата и онемением кистей, включая ладони, что называют туннельным синдромом. Опухают сухожилия, проходящие вблизи от нерва, что приводит к его отеку. Появляются уплотнения мягких тканей.
Диагностика
Зону запястья исследуют рентгеном для выявления степени артроза, а также для выявления присоединившегося воспалительного процесса (артрита) и иных заболеваний, на фоне которых больной может испытывать боли в лучезапястном суставе:
- артрита, в том числе ревматоидного и подагрического;
- болезни Бехтерева;
- полиартрита, в том числе посттравматического и ревматоидного;
- подагры и тендинита;
- синдрома запястного канала у беременных женщин в период II и III триместров за счет увеличения массы тела и отеков.
Дополнительно к рентгену исследуют общий анализ крови (из пальца) и ревмопробу (из вены).
Лечение деформирующего артроза проводят:
- хондропротекторами;
- кинезотерапией и рефлекторной, ударно-волновой, миллиметровой волновой, магнитно-лазерной терапией;
- массажем и грязелечением;
- народными средствами.
В качестве хондропротекторов лечение артроза на I и II стадиях проводят Глюкозамином и Хондроитина сульфатом. Средства питают ткань хряща и восстанавливают его структуру при повреждении, улучшают выработку суставной жидкости, нормализуют ее смазочные свойства.
Хорошо зарекомендовало себя лечение препаратами-хондопротекторами: Артрой, Доной, Структумом, Терафлексом, Хондроитином АКОС, Хондролоном, Эльбоной. Лечение препаратами совмещают с употреблением БАДов с наличием глюкозамина и хондроитин сульфата: Сустанормом Лайф формулой, Хондро и иными.
Лечение III стадии хондропротекторами будет малоэффективным из-за полного разрушения хряща.
Возвращают подвижность косточек лучезапястного сустава сеансами мануальной терапии, применяя мобилизационный метод. Чтобы улучшить кровообращение и ускорить обменные процессы в суставе лечение проводят процедурами, приносящими существенную пользу:
- компрессами на основе бишофита и бычьей желчи из аптеки, озокерита;
- парафиновыми аппликациями;
- массажем по гелю (крему): Вольтарен, Фастум, Долгит и пр.;
- электрофорезом.
При поражении артрозом лучезапястного сустава его насыщают производными гиалуроновой кислоты: Остенилом, Ферматроном, Гиастатой, Го-оной. В чистом виде гиалуроновую кислоту вводят в артрозный сустав иногда одновременно с мануальной репозицией.
Лечение селективными (нестероидными) средствами против воспаления: Целебрексом, Целекоксибом, Эторикоксибом, Аркоксией, Мелоксикамом, Мовалисом устраняет боль и вызывает минимум побочных воздействий.
Комплексную терапию дополняют эффективными народными средствами для накладывания компрессов и проведения массажей.
- При болях в запястье и появлении твердых уплотнений марлевую салфетку смачивают народными средствами: живичным скипидаром или нашатырным спиртом и прикладывают к болезненным уплотнениям поочередно.
- Полоску льняной ткани смазывают оливковым маслом, наливают сверху разогретый воск, формируют тонкий пластырь и прикладывают к запястью при условии исключения ожога. Фиксируют бинтом и шерстяным шарфом.
Аппликация: к запястью привязывают кусочек размягченного прополиса. Его можно использовать 3-4 раза ежедневно, затем меняют на свежий прополис.
Массажное масло можно приготовить из народных средств: к основе из оливкового, персикового, льняного, кунжутного, кукурузного или масла подсолнечника (50 мл) можно добавить по 20 капель одного из эфирных масел: розмаринового, кориандрового, эвкалиптового или лимонного, соснового, кипарисового или лавандового. Можно составить букет из эфирных масел по 4-5 наименований, добавляя в основу по 4-5 капель каждого из них.
При ежедневном массаже зоны запястья по маслу можно избавиться от уплотнений, шишек, болевых синдромов и остановить разрушительный процесс хрящевой ткани на поверхностях косточек сустава.
При дискомфорте и болях в запястье, в него втирают мазь из народных средств: размешивают на бане растительное масло с сухой горчицей и медом (по 1 ст. л.) в течение 15 мин.
- свежевыжатый сок моркови и настой шалфея (3:50) греют до 37˚С, кисти опускают в раствор на 15 минут;
- в миске с горячей водой (37-40˚С) растворяют морскую соль (2 ст. л.) и добавляют масло шалфея (5-6 капель).
Деформирующий остеоартроз кистей рук: симптомы и методы лечения
Деформирующий остеоартроз (ДОА) кистей рук — это одно из самых распространенных заболеваний суставов. По данным статистики, на него приходится 8 из 10 случаев ревматических патологий. Недуг чаще всего поражает мелкие сочленения кистей рук, в том числе суставы запястья.
Это со временем приводит к ограничению двигательной активности и искривлению пальцев. Основной причиной остеоартроза считается пожилой возраст и генетическая предрасположенность. ДОА зачастую передается по женской линии и диагностируется у пациенток в период менопаузы.
Остеоартроз межфаланговых суставов кистей рук
Для этого заболевания типичны дегенеративно-дистрофические изменения в тканях хряща, которые постепенно нарастают. Недуг развивается постепенно, не проявляя себя на ранних стадиях. Небольшой дискомфорт в сочленениях кистей рук пациенты принимают за признаки усталости в конце рабочего дня.
Симптомы межфаланговых поражений
С течением времени патологические изменения все больше прогрессируют и признаки ДОА становятся более выраженными:
- появляется боль и скованность в пальцах рук;
- сочленения деформируются и искривляются;
- при пальпации слышится характерное потрескивание или похрустывание;
- сустав при обострении становится горячим на ощупь;
- отмечается покраснение и припухлость в районе пораженного суставного сочленения, возможен кожный зуд в этой области;
- ногтевые фаланги пальцев отклоняются наружу;
- резко снижается подвижность суставов кистей.
Первое, что вынуждает пациента обратиться к доктору — это ноющая боль в кистях рук. Вначале она носит непродолжительный характер, появляясь при физической нагрузке или монотонной работе и исчезая после кратковременного отдыха.
Со временем в патологический процесс вовлекается синовиальная оболочка суставов, и покой уже не приносит облегчение. Мелкие сочленения костей кистей рук продолжают болеть, особенно в ночное время. Обострение недуга отмечается в холодный и влажный период или перед сменой погоды.
Утренняя скованность мелких сочленений формируется не сразу. Она появляется после продолжительного периода болей и ограничения движений в суставах кистей. Кроме того, ограничению гибкости способствует длительное и стойкое мышечное напряжение, возникающее рефлекторно в ответ на боль. Оно приводит к ограничению амплитуды движений в суставах кистей.
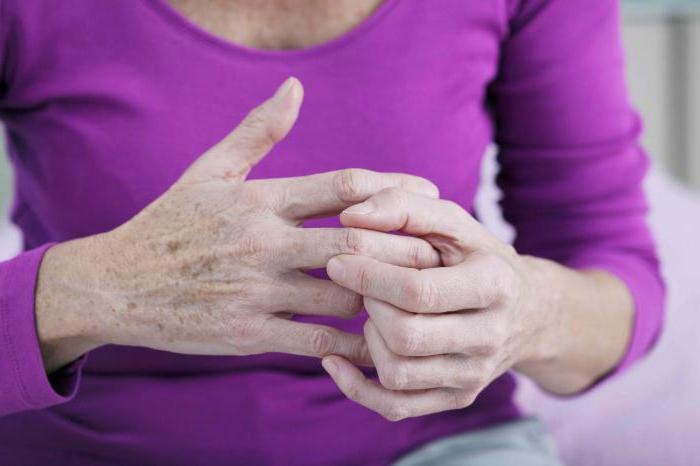
Воспаление может охватить как одно сочленение, так и несколько. В последнем случае говорят о распространенном патологическом процессе. В межфаланговом пространстве формируются узелки Бушара и Гебердена, которые можно увидеть на фото.
Ярко выраженный ДОА пальцев рук является серьезной помехой для нормальной жизнедеятельности пациента. Он испытывает затруднения при выполнении элементарных движений, необходимых при самообслуживании, профессиональная деятельность часто становится невозможной.
Остеоартроз лучезапястного сустава
Лучезапястное соединение — одно из самых подвижных и гибких сочленений руки. Причиной ДОА могут стать перенесенные ушибы, переломы костей запястья, растяжение и разрыв связок. Повреждения этого участка очень болезненны, причем остеоартроз возникает не сразу после травмы, а через некоторое время.
На ранней стадии недуга ощущения дискомфорта в районе лучезапястного сустава незначительны. При дальнейшем разрушении тканей суставной области ситуация усугубляется. Попытки согнуть или разогнуть руку в запястье вызывают резкую боль и хруст.
Хрящевой деформации при лучезапястном ДОА обычно не происходит. Зрительно очень трудно отличить пораженный сустав от здорового лучезапястного сочленения. Искривление может возникнуть после перелома при неправильном сращении костей. Воспалительный процесс при остеоартрозе запястья формируется редко.
Стадии заболевания
В зависимости от тяжести поражения сочленений различают несколько периодов недуга:
- ДОА 1 степени. Для него характерны слабовыраженные боли в суставах вечером, ночью или после нагрузки. Подвижность сочленений не нарушена, узелки Бушара и Гебердена малозаметны.
- ДОА 2 степени. Прогрессирование недуга приводит к постоянным болям ноющего характера, которые проходят только после приема медикаментов. Пораженные сочленения отекают, краснеют. В периартикулярной области появляется зуд, который усиливается к вечеру. Подвижность сочленений заметно ограничена и не восстанавливается после разработки. Уплотнения между фалангами увеличиваются и становятся хорошо заметными.
- ДОА 3 степени. Ему сопутствуют сильные боли и почти полная потеря подвижности суставов. В области пораженного хряща нарастает множество остеофитов, заменяя собой поврежденную ткань. Наблюдается деформация пальцев.
Остеоартроз кистей рук — это необратимый процесс. Терапия направлена лишь на устранение симптомов патологии и улучшение состояния пациента.
Запоздалая диагностика заболевания крайне неблагоприятно влияет на исход болезни и существенно осложняет лечение.
Как лечить остеоартроз кистей рук
Чтобы замедлить развитие болезни и снизить риск серьезных последствий, необходимо ограничить нагрузку на суставы пальцев и запястья. Однако полная обездвиженность сочленений может принести больше вреда, чем пользы. Поэтому рекомендуется уделять время лечебной гимнастике и поддерживающей терапии.
Медикаментозные препараты
Для устранения основных симптомов остеоартроза и повышения качества жизни больного показано применение лекарственных средств. При недуге первой степени медикаменты используют лишь при возникновении сильных болей. Вторая степень патологии требует приема лекарств на постоянной основе, курсами. Узелковый остеоартроз лечению не поддается.
При ДОА кистей рук необходимы следующие препараты:
- Противовоспалительные средства нестероидной группы (НПВС). К ним относят Диклофенак, Мовалис, Мелоксикам, Артрозан. Применять их рекомендуется курсами по 10 дней только после консультации с врачом. Медикаменты имеют ряд противопоказаний.
- Хондропротекторы. Среди них выделяют Структум, Хондроксид, Артрум, Терафлекс. Эта группа лекарств эффективно восстанавливает ткани хряща и замедляет его разрушение. Принимать их следует довольно продолжительное время, не менее 6 месяцев. После перерыва курс необходимо повторить.
- Анальгетики. В случае появления боли назначают Баралгин, Кетанов, Ибупрофен. Пациентам нередко прописывают новокаиновые блокады и инъекции глюкокортикоидов в область хряща.
- Витаминно-минеральные комплексы,
- Иммуностимуляторы.
Для устранения симптомов ДОА используют местные раздражающие средства — мази, гели. Для замедления образования узелков применяют Бишофит. Лечебный рассол наносят в виде компресса на ночь. Процедуры проводят через день. Через 30 сеансов необходимо сделать перерыв на месяц и продолжить лечение.
Массаж и гимнастика
Мануальное воздействие рекомендовано на стадии ремиссии. Массажные движения должны быть мягкими и плавными, чтобы не спровоцировать дальнейшее разрушение тканей хряща. В результате терапевтического воздействия улучшается обмен веществ и кровообращение в прилегающих к суставу тканях, купируется рефлекторный спазм мышц.
Не менее полезна при остеоартрозе рук лечебная гимнастика. Она направлена на укрепление мышц, повышение гибкости связок и соединений, восстановление амплитуды движений, профилактику контрактуры сочленений.
Физиотерапия
Применять физиопроцедуры следует только после стихания процесса воспаления и уменьшения болевого синдрома. Физиолечение закрепляет положительный результат от применения лекарственных средств, благотворно влияет на кровообращение и тонус мышц, восстанавливает подвижность пальцев.
Чаще всего больным назначают следующие процедуры:
- магнитотерапию;
- электрофорез с лидокаином или новокаином;
- ультразвуковую терапию с гидрокортизоном;
- аппликации озокерита или парафина.
Для каждого больного подбирается индивидуальный комплекс физиопроцедур в зависимости от стадии недуга и степени поражения суставов.
Нетрадиционные рецепты
Средства народной медицины широко используются в комплексном лечении остеоартроза кистей рук.
Эффективны теплые ванночки с настоем трав: ромашки, череды, девясила, сабельника, аира, которые принимают в течение 15– 20 минут. Затем на кисти накладывают компресс из меда и соли в равных пропорциях, утепляют и оставляют до утра.
Не менее полезны для поврежденных суставов аппликации из мела и простокваши. Их также используют на ночь. Внутрь рекомендуется употреблять настой листьев березы.
Остеоартроз кистей рук относится к прогрессирующему неизлечимому недугу, вызывающему деформацию сочленений и часто приводящему к инвалидности. Для профилактики необратимых изменений в суставах необходимо своевременно посетить врача и начать лечение.
Остеоартроз лучезапястного сустава это хроническое заболевание, которое сопровождается истончением хрящевой поверхности и деформацией костных структур сочленения. Как же он устроен?
Лучезапястный сустав находится в кисти между первым рядом запястных костей (трехгранная, ладьевидная, полулунная) и предплечьем (дистальные концы локтевой и лучевой кости). Роль амортизатора служит суставной диск, состоящий из хрящевой ткани, также все костные структуры, прилегающие друг к другу покрыты хрящевой тканью. Фиксируются все составляющие лучезапястного соединения с помощью многочисленных связок. Форма лучезапястного сустава эллипсовидная, возможно движение по сагиттальной и фронтальной осям.
Причины возникновения заболевания.
- Идиопатический остеоартроз, когда нарушается синтез коллагена, хрящевые поверхности истощаются, страдает подвижность. Почему это происходит никому не известно.
- Травмы, вывихи, операции, приводящие к посттравматическому остеоартрозу.
- Большие нагрузки и микротравмы у лиц с тяжелой физической работой, у спортсменов и у тех, чья работа включает в себя воздействие вибрации либо постоянной нагрузки на кисти рук.
- Врожденные аномалии развития.
- Возрастные изменения, связанные с нарушением обмена веществ (сахарный диабет, подагра, хондрокальциноз, ожирение).
- Гормональная перестройка у женщин в период менопаузы, другие эндокринные заболевания.
- Воспалительные заболевания суставной ткани.
Симптомы болезни.
Остеоартр
Диагностика.
- Жалобы пациента (боль, скованность, хруст, ограничение движения).
- Анамнез, где учитываются все факторы риска (повышенные нагрузки, травмы, наличие хронических заболеваний).
- Рентгеновское исследование, где можно по состоянию суставной щели и наличию остеофитов и различных костных деформаций определить стадию процесса.
- Компьютерная томография дает более точную картину всех изменений при остеоартрозе (расположение имеющихся кист и остеофитов, интенсивность остеосклероза, состояние суставной поверхности).
- Магнитно-резонансная томография позволяет рассмотреть все в трехмерном изображении, более четко с минимальными погрешностями в отличии от других методов.
- Сцинтиграфия показывает наличие метаболических расстройств в тканях лучезапястного сустава.
Лечение и реабилитация.
Терапию остеоартроза, как правило, начинают с лекарственной терапии, которая включает в себя назначение: анальгетиков, нестероидных противовоспалительных препаратов, препаратов, улучшающих питание хряща, а также хондропротекторов. Наряду с медикаментозным лечение обязательным пунктом является ограничение любой нагрузки на лучезапястный в данном случая сустав. Для этого используют специальные повязки, осуществляющие иммобилизацию. Обычно их применяют, начиная со 2 степени заболевания.
Совет: Важно отказаться от тех факторов, которые привели к проблеме, а для этого нужно сменить род деятельности, ведь продолжая напрягать руку, эффекта от оказанной помощи не будет.
К реабилитационным методам лечения относят физиотерапию и массаж. Наиболее подходящие при остеоартрозе являются следующие физиотерапевтические процедуры: фонофорез, грязелечение, лазеротерапия, магнитотерапия, электрофорез, тепло- и бальнеолечение. Массаж делают с одновременным втиранием противовоспалительных мазей и гелей.
Хирургическое лечение.
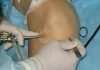
Применяется, когда остеоартроз в запущенном состоянии и ничего уже не остается как поставить протез. Эта процедура называется эндопротезированием, то есть замена существующего лучезапястного изношенного сустава на искусственный. Оперативное лечение проходит под общим наркозом, делается разрез на тыле кисти, вынимают поврежденные части сочленения, подготавливают место для протеза, делают специальные отверстия для фиксации. Чтобы новая конструкция держалась надежно, применяют специальный клей-цемент. После постановки импланта, хирург проверяет подвижность и, если всё хорошо, послойно зашивает рану.
Руку фиксируют гипсом на несколько недель, через 2 недели обычно снимают швы. Полное восстановление подвижности происходит обычно на третий – шестой месяц после эндопротезирования.
Профилактика с помощью лечебной гимнастики.
Именно правильная двигательная активность поможет предупредить остеоартроз лучезапястного сустава. Упражнения помогают улучшить кровоснабжение и питание, укрепят мышцы и связки
Совет: Важно проводить гимнастику регулярно, ежедневно, а не от случая к случаю, тогда будет результат.
| Видео (кликните для воспроизведения). |
|
Доктор С.М.Бубновcкий подтверждает силу препарата... Читать далее >>> |
Начинают занятие как правило с разминки, небольшого самомассажа, чтобы разогреть мышцы. Затем постепенно от простых упражнений к более сложным проводят гимнастику. Не стоит слишком нагружать кисти рук и делать какие-то резкие движения, всё должно проходить плавно и аккуратно. Упражнение как правило на вращение кисти в разные стороны, поднятие их вверх и вниз. Все они очень просты в исполнении и легко проводятся.
Как забыть о болях в суставах?
- Скованность по утрам в кисти и хруст при движении вас преследует…
- Всё валится из рук и невозможно ничего делать из-за боли…
- Возможно вы пытались самостоятельно справиться, применяли различные мази и таблетки…
- Но проблема осталась, раз вы читаете эти строки…
Не занимайтесь самолечением, обращайтесь за помощью к специалистам. Опытный врач-ортопед Валерий Немченко назначит вам правильное лечение и скоро вы забудете про боль и дискомфорт, которые причинял вам остеоартроз. Читать далее..»
Источники
-
Ильин, Д. П. Болезни суставов и спины в пожилом возрасте / Д. П. Ильин. — М. : Вектор, 2011. — 128 c. -
Саидов, Ёр Кардиоваскулярная патология при ревматоидном артрите / Ёр Саидов. — Москва: Мир, 2011. — 224 c. -
Петрова, Е. Г. Болезни суставов. Профилактика, диагностика, лечение / Е. Г. Петрова. — М. : Феникс, 2013. — 256 c. - Ревматические заболевания. В 3 томах. Том 2. Заболевания костей и суставов. — М. : ГЭОТАР-Медиа, 2012. — 520 c.