Содержание
- 1 Дисплазия тазобедренных суставов
- 2 Общие сведения
- 3 Дисплазия суставов
- 4 Что такое дисплазия суставов и ее лечение
- 5 Дисплазия тазобедренных суставов у детей
Дисплазия тазобедренных суставов
Общие сведения
Дисплазия соединительной ткани в организме зачастую манифестирует патологией со стороны опорно-двигательного аппарата, в том числе и патологией крупных (тазобедренных и коленных) суставов в виде дисплазии коленных суставов и дисплазии тазобедренных суставов. Врожденный вывих бедра (синоним врождённая дисплазия тазобедренных суставов), относится к тяжёлым порокам развития опорно-двигательного аппарата и занимает одно из ведущих мест среди всех врождённых заболеваний суставов. По литературным данным различные степени недоразвития тазобедренного сустава (дисплазия) встречаются у 0,5-5% новорожденных детей.
Нестабильность тазобедренного сустава, подвывих/вывих бедра диспластического генеза у детей имеет тенденцию к быстрому прогрессированию и является ведущей причиной развития диспластического деформирующего коксартроза уже в подростковом возрасте. При отсутствии адекватного лечения прогрессирующие трофические/функциональные нарушения в тазовом суставе (ТС) приводят к вторичным тяжелым нарушениям структур сустава, что и обуславливает дисфункцию опоры конечности и ее движения, нарушения физиологического положения таза, искривление позвоночника и последующее развитие деформирующего коксартроза и остеохондроза, являющихся ведущей причиной инвалидизации у взрослых.
Код дисплазия тазобедренных суставов по мкб-10: Q65.0; Q65.1; Q65.2; Q65.3; Q65.4; Q65.5; Q65.6; Q65.9. Дисплазия тазобедренных суставов у детей характеризующаяся недоразвитием практически всех элементов тазобедренного сустава (костей, мышц, капсулы сустава, связок, сосудов, нервов) и измененными пространственными соотношениями вертлужной впадины и головки бедренной кости. В целом, по литературным данным различные степени недоразвития тазобедренного сустава (дисплазия) встречаются у 0,5-5% новорожденных детей. При этом, диспластические изменения в тазобедренных суставах обнаруживают с двух сторон в 25% случаев. Левостороннее поражение встречается чаще (1:1,5), чем правостороннее. Патологии ТС статистически достоверно встречается чаще у девочек (1:3). Более того, у девочек отмечаются более тяжелые степени задержки развития суставов, т.е. эту патологию можно отнести к сопряженной с полом.
Особенности анатомии тазобедренного сустава при дисплазии
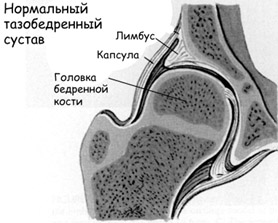
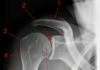
Тазобедренный сустав выполняет не только физиологическую функцию многоосевого движения. Его особенностью (в сочетании с функцией позвоночника) является формирование правильной осанки человека, что обусловлено его анатомическим строением (рис. ниже) — сочетанием шарообразной головки бедренной кости и вертлужной впадины, формирующих с помощью связочно-мышечного аппарата чрезвычайно стабильное сочленение.
В тоже время у новорожденного ребенка даже в норме строение тазобедренного сустава отличается незрелостью (не полностью сформированной структурой), избыточной эластичностью связок сустава, что проявляется:
- неглубокой уплощённой вертлужной впадиной;
- несоответствием размера головки бедренной кости относительно размера вертлужной впадины;
- недостаточной плотностью суставной капсулы;
- слабой развитостью мышечной ткани таза (ягодичной мышцы).
По сути, головка бедра у младенцев удерживается во вертлужной впадине лишь круглой связкой, суставной капсулой и вертлужной губой. Кроме того, преобладающая часть элементов сустава при рождении ребенка является хрящевой, а процесс оссификации и роста кости активно продолжается с 1 до 3-х лет. На первом году жизни увеличивается преимущественно оссификация шейки бедренной кости, сохраняя хрящевое строение лишь в ее верхнем отделе. В этот же период отмечаются наибольшие темпы роста вертлужной впадины. В норме рост головки бедренной кости и вертлужной впадины происходит синхронно.
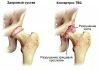
При дисплазии тазобедренного сустава у новорожденных суставная впадина, головка/шейка бедра изменены, но соотношение суставных поверхностей еще соответствует норме. Именно выраженность анатомических дефектов сустава, являющихся следствием тканевой сегментарной неполноценности, и определяет степень дисплазии. Врожденная дисплазия ТБС проявляется в трех формах, которые постепенно переходят одна в другую (рисунки ниже):
- Неустойчивое бедро (предвывих) — характеризуется нестабильностью сустава на фоне дисплазии соединительной ткани. Ее анатомическим проявлением является периодическим смещением головка бедра внутри суставной полости. Т.е. головка бедренной кости за пределы вертлужной впадины не смещается. При этом, вывих и вправление осуществляется легко.
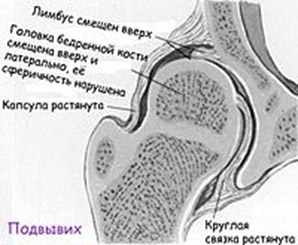
- Подвывих бедра — суставная поверхность головки бедренной кости частично смещается наружу и вверх относительно вертлужной впадине, но не выходит за пределы лимбуса. При этом контакт между этими элементами сустава сохранен. Круглая связка и капсула растянуты, а лимбус смещается вверх, теряя функцию поддержки, что и позволяет головке бедра смещаться вверх и частично в стороны.
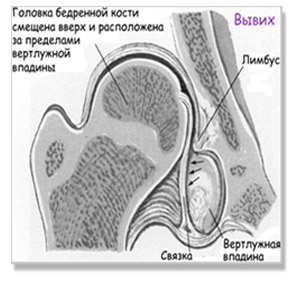
- Вывих бедра – головка бедренной кости сдвигается еще выше и выходит за пределы вертлужной впадины. При этом контакт головки бедра с суставной впадиной полностью утрачен. Лимбус смещён вниз, связки и капсула сустава растянуты. Вывих относится к наиболее часто встречаемой форме поражения тазобедренного сустава (около 70%).
При отсутствии лечения/или его неэффективности постепенно вертлужная впадина заполняется соединительно-жировой тканью, что затрудняет или делает невозможной процедуру вправления сустава.
Большое значение имеет раннее выявление нестабильности ТБС и своевременное начало лечения, поскольку по мере взросления ребенка заболевание прогрессирует, что существенно нарушает биомеханику нижних конечностей, требует проведения корригирующих хирургических вмешательств, направленных на стабилизацию сустава, что значительно снижает качество жизни.
Дисплазия тазобедренных суставов обусловлена недостаточностью соединительной ткани, обусловленной мутациями различных генов в разных сочетаниях и воздействием неблагоприятных факторов внешней среды. Характерными анатомическими проявлениями дисплазии ТБС являются недоразвитие сустава: гипоплазия и уплощение вертлужной впадины у новорожденного, замедление развития головки бедренной кости, сумочно-связочного и нервно-мышечного аппарата сустава, что и обуславливает его повышенную подвижность.
Классификация
Выделяют несколько видов дисплазии тазобедренного сустава:
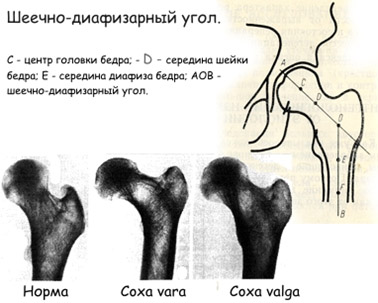
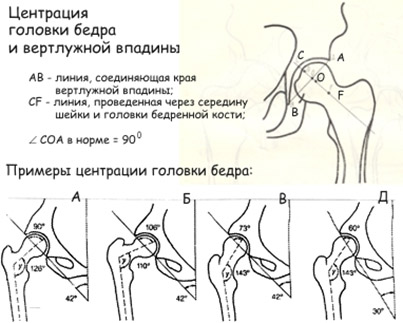
- Дисплазия бедренной кости. Механизм развития дисплазии ТБ заключается в нарушении шеечно-диафизарного угла, определяющего централизацию головки бедра в вертлужной впадине (угла сочленения шейка бедра с его телом). Может наблюдаться как уменьшение угла тазобедренного сустава — coxa vara, так и его увеличение — coxa valga (рис. ниже).
- Ацетабулярная дисплазия. Патология обусловлена нарушением развития вертлужной впадины, которая уменьшена в размерах, более плоская, с недоразвитым хрящевым ободком.
- Ротационная дисплазия. Обусловлена несовпадением осей движение всех суставов нижней конечности (избыточным углом антеторсии бедренной кости), то есть, нарушением расположения головки бедренной кости относительно вертлужной впадины.
По клинико-рентгенологическим критериям выделяют предвывих (неустойчивое бедро), подвывих (первичный, остаточный и вывих бедра (переднебоковой/боковой), надацетабулярный и подвздошный высокий вывих.
В этиологии дисплазии ТБС у детей ведущее значение играет задержка развития сустава в период внутриутробного развития (эмбриональной закладки), развивающаяся под воздействием неблагоприятных эндо/экзофакторов, а также внешние воздействия на сустав после рождения ребенка. К факторам, способствующим развитию дисплазии ТБС относятся:
- Неблагоприятная наследственность (передается аутосомно-доминантным способом от родителей к ребенку).
- Осложнения и неблагоприятное течение беременности (тазовое предлежание плода, крупный плод, маловодие, токсикоз первой половины беременности, роды у женщин до 18 и старше 35 лет).
- Повышенная выработка релаксин-гормона, который выделяется в организме женщины тканями матки и плацентой для подготовки непосредственно к родам (воздействует на связки, увеличивая их эластичность).
- Заболевания щитовидной железы.
- Инфекционные заболевания с 10 по 15 неделю беременности (ОРВИ, краснуха, грипп).
- Внешние воздействия – неконтролируемый прием лекарств во время беременности и алкоголя, рентгеновское излучение, радиация, неблагоприятная экологическая обстановка.
- Нерациональное питание во время беременности, способствующие развитию нарушений водно-солевого и белкового обмена, дефицита витаминов и минералов в организме.
- Тугое пеленание ребенка с выпрямленными ножками.
Симптомы дисплазии тазобедренного сустава
Признаки дисплазии тазобедренных суставов у грудничков
Как правило, симптомы у новорожденного при дисплазии ТБС при отсутствии смещения головки бедра чрезвычайно скудны. Основным симптомом в этом периоде можно считать наличие избыточной ротации в одном/обеих суставах, а также увеличение пассивной подвижности в ТБС. У грудных детей ранними и основными клиническими симптомами неустойчивого бедра являются:
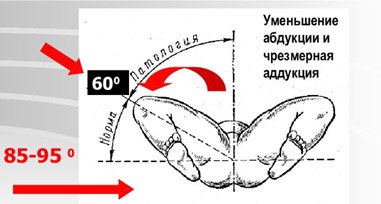
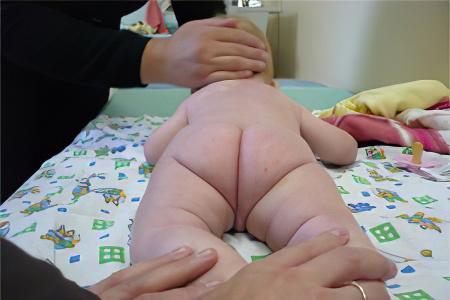
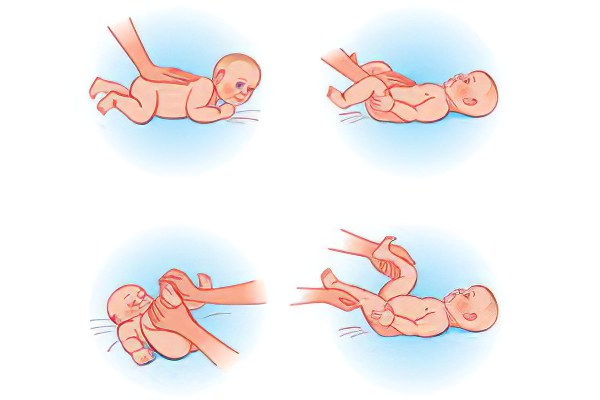
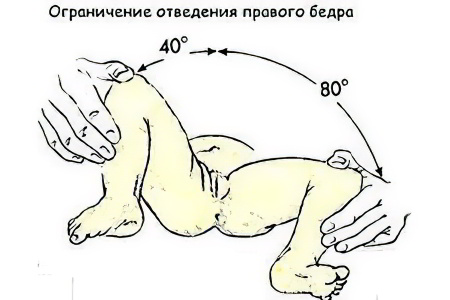
- Ограничение угла пассивного разведения ног в тазобедренных суставах у новорожденного, согнутых под прямым углом. В норме бедра должны отводятся до горизонтальной плоскости (80-90), при наличии патологии отмечается ограничение отведения бедра (двухстороннее или на стороне поражения).
- Асимметрия ягодичных складок и складок кожи на бедре.
- Относительное укорочение ноги и ротация конечности кнаружи.
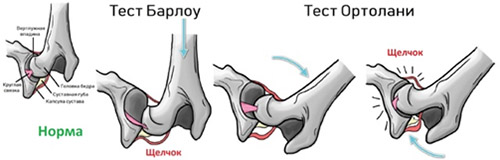
- Симптом щелчка или соскальзывания Маркса-Ортолани/Барлоу.
Более поздние симптомы вывиха бедра появляются с началом самостоятельной ходьбы и проявляются выраженным ограничением отведения бедра, укорочением бедра (признак Галеацци).
Характерные симптомы у детей старше одного года заключаются в нарушении походки: ребенок явно прихрамывает на одну ножку (симптомы вывиха бедра, с одной стороны) или отмечается характерная «утиная» походка (патология обоих ТБС).
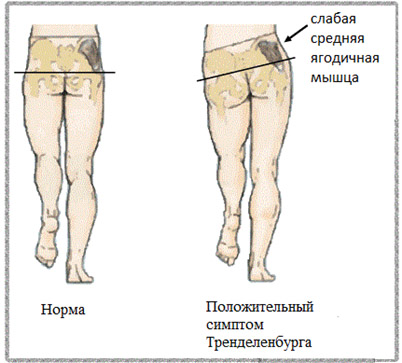
Симптомы у взрослых проявляются болевым синдромом в ТБС, быстрой утомляемостью при ходьбе, более высоко расположенным большим вертелом и нарушением локомоторных функций (специфический патобиомеханический симптомокомплекс, проявляющийся недостаточностью средней ягодичной мышцы — симптом Тренделенбурга).
Снижение функции ягодичной мышцы способствует нарушению стабильности таза – возникновению его бокового наклона, что компенсаторно проявляется симптом Дюшена (большим наклоном туловища), обусловленным усилением функции косых мышц живота.
Функциональное укорочение нижней конечности, вызванное смещением головки бедра вверх, изменения ягодичных мышц и отсутствие упора головки бедра способствуют появлению нарушений биомеханики походки, а именно: раскачиванию таза и корпуса при ходьбе, нарушению ритма ходьбы, появлению хромоты.
Анализы и диагностика
Диагностика дисплазии ТБС у детей первого года жизни должна проводиться строго дифференцированно, в зависимости от степени выраженности нарушений в суставе (дисплазия, подвывих, вывих) и возрастных характеристик. Диагноз у детей до 3 месяцев ставится на основе клинико-функциональных показателей и данных ультрасонографических исследований.
Диагностика патологии ТБС у детей старше 3 месяцев включает дополнительные инструментальные исследования: УЗИ шейного/пояснично-крестцового отделов позвоночника, рентгенографию тазобедренных суставов (после 6 месяцев), дуплексное сканирование кровеносных сосудов ног.
Дисплазия суставов
Что такое дисплазия суставов?
Опорно-двигательная система человека начинает формироваться во внутриутробный период, на четвертой неделе развития плода, а окончание этого процесса происходит уже после родов, когда ребенок делает первые шаги. Но процесс формирования не всегда проходит успешно: на любом его этапе возможны различные нарушения роста и развития тканей. Именно эти нарушения и являются дисплазией.
Дисплазия суставов – явление, когда в образовании и развитии соединительной ткани происходят определенные нарушения, вследствие чего она становится слабой, а это, в свою очередь, ведет к патологической подвижности суставов (гипермобильности).
Причины дисплазии суставов
Нарушения развития соединительной ткани возможны на любых этапах, но дисплазия суставов является преимущественно генетической патологией и часто встречается у нескольких представителей разных поколений одного рода. Неправильное формирование костей, связок и мышц может происходить также при неблагоприятном течении беременности – токсикозе, гестозе, инфекционных заболеваниях и нарушениях эндокринной системы. Факторами, негативно влияющими на внутриутробное формирование плода, являются также плохая экологическая среда, профессиональные вредности, неправильный образ жизни беременной (курение, употребление алкоголя и наркотиков), нарушения питания и проч. В рационе должно присутствовать достаточное количество витаминов, минералов и белков. Особенно важен кальций, принимающий непосредственное участие в развитии и формировании соединительной ткани. Причиной дисплазии суставов новорожденного также может являться пожилой возраст родителей.
Виды дисплазии суставов
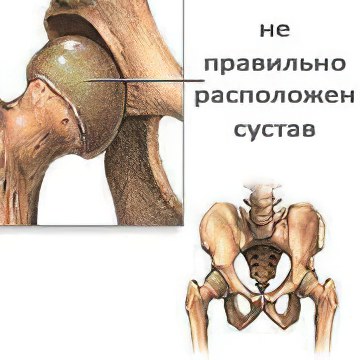
В подавляющем количестве случаев дисплазия суставов поражает тазобедренный сустав. Данной патологии принадлежит 3 процента от всех ортопедических заболеваний. Примечательно, что встречается она преимущественно у девочек, родившихся в ягодичном предлежании. При этом головка бедренной кости расположена не во вертлужной впадине тазовых костей, где ей, стоит заметить, самое место.
Впрочем, это не единственный вид дисплазии суставов. Распространенными являются подвывихи и предвывихи суставов, вывихи головки бедра, укорачивающие конечность и нарушающие функцию ходьбы. Ещё один вид дисплазии суставов – ложный сустав, развивающийся в том месте, куда была вывихнута головка бедренной кости.
Распознать дисплазию суставов можно по асимметрии ягодичных и паховых складок, разной длине ног, нарушениям походки, щелканью сустава при определенных движениях.
Лечение дисплазии суставов
Вовремя поставленный диагноз и правильное лечение могут практически полностью восстановить функции тазобедренных суставов. Для этого ребенок нуждается в систематическом осмотре ортопеда. Осмотры проводят в первый, третий, шестой, девятый и двенадцатый месяцы жизни. В противном случае заболевание приведет к нарушениям походки и осанки, искривлению позвоночника, болевому синдрому и проч.
Лечение заключается в фиксации ног в разведенном положении, чтобы головка бедренной кости смогла войти в суставную впадину. Важными в лечении являются также массаж и лечебная физкультура, физиотерапия и лекарственная терапия. Но такие консервативные методы лечения эффективны лишь для детей до одного года. Чем старше возраст, тем больше вероятность того, что больному будет рекомендована хирургическая операция. Но даже несколько операций не гарантируют восстановления функций тазобедренных суставов. Нарушения походки чаще всего остаются последствием дисплазии на всю жизнь.
Образование: диплом по специальности «Лечебное дело» получен в 2009 году в медицинской академии им. И. М. Сеченова. В 2012 году пройдена аспирантура по специальности «Травматология и ортопедия» в Городской клинической больнице им. Боткина на кафедре травматологии, ортопедии и хирургии катастроф.
25 полезных привычек, которые должны быть у каждого
Что такое дисплазия суставов и ее лечение
Термин «дисплазия» в дословном переводе с древнегреческого языка означает нарушение образования (дис – нарушение, плазия – образование, развитие). Дисплазия суставов — это нарушение формирования суставных структур. Причем данная патология затрагивает не только суставные костно-хрящевые поверхности, но и близлежащие мышцы, связочный аппарат. А при некоторых заболеваниях дисплазия суставов сочетается с тяжелыми поражениями внутренних органов.
Дисплазия суставных структур – это одна из форм пороков развития. Закладка нашего опорно-двигательного аппарата начинается еще в период эмбрионального развития, примерно на 4-й неделе, а заканчивается – уже в период новорожденности. Основные причины дисплазии суставов заключаются в генных мутациях или в действии различных неблагоприятных факторов на организм матери и плода во время беременности. Среди этих факторов:
- Неполноценное питание;
- Бытовые и профессиональные вредности;
- Курение, употребление алкоголя и наркотиков;
- Инфекционные заболевания;
- Маловодие;
- Стрессы.
Генетически обусловленная суставная дисплазия является одним из проявлений дисплазий соединительной ткани. Эти состояния объединяют в себе группу наследственных патологий, среди которых – синдром Элерса-Данлоса, Марфана, несовершенный остеогенез. Наряду с некоторыми клиническими отличиями у этих заболеваний есть один общий признак. Это нарушение синтеза белковых соединений – гликопротеидов, коллагена, обеспечивающих прочность соединительнотканных структур — костей, суставов, мышц. При этих состояниях страдают не только суставы, а весь опорно-двигательный аппарат – нарушается конфигурация грудной клетки, позвоночника, голеней, стоп. Помимо этого, развиваются патологические изменения и в различных системах внутренних органов – сердечно-сосудистой, нервной, пищеварительной, дыхательной.
Хотя в большинстве случаев дисплазия суставов протекает изолированно, слабо выражена, и впервые обнаруживается во время взросления. При этом обращает на себя внимание «разболтанность» суставных связок, избыточная подвижность (гипермобильность) некоторых суставов. Дисплазия суставов у взрослых может быть следствием преждевременного износа при регулярных нагрузках во время занятий спортом, танцами.
Среди всех суставных дисплазий преобладают структурные и функциональные нарушения в тазобедренном суставе у новорожденных. Согласно статистическим данным эта патология наблюдается примерно у 2-3% родившихся детей. Это состояние еще называют врожденным вывихом бедра. Причем девочки болеют чаще, чем мальчики. Почему именно тазобедренный сустав? Для этого есть определенные предпосылки. Суть в том, что даже у здоровых детей в период новорожденности тазобедренный сустав является незрелым с анатомической точки зрения. Этот сустав образован вертлужной впадиной таза и головкой бедренной кости, имеет собственную капсулу и укреплен мышцами и связками. Вертлужная впадина окружена хрящевой губой, которая дополнительно увеличивает площадь соприкосновения головки и вертлужной впадины.
В период новорожденности площадь вертлужной впадины значительно превосходит площадь головки бедренной кости, имеет скошенную поверхность, из-за чего создаются условия для развития вывиха. Помимо этого, дисплазия тазобедренного сустава может быть следствием замедленного окостенения головки и близлежащих отделов бедренной кости, повышенной эластичности суставной капсулы и связочного аппарата. В этой связи выделяют несколько видов дисплазии тазобедренного сустава:
- Ацетабулярная – изменения вертлужной впадины;
- Дисплазия бедренной кости и ее головки;
- Ротационная – изменение оси тазобедренного сустава.
Тазобедренная дисплазия может иметь несколько степеней выраженности:
- Предвывих – головка соскальзывает с суставной поверхности, но при движениях вновь возвращается на место;
- Подвывих – головка частично смещается за пределы вертлужной впадины;
- Вывих — головка полностью смещается за пределы вертлужной впадины, и вывих не вправляется.
Последняя степень, вывих бедра, безусловно, является самой тяжелой. Основные симптомы при врожденном вывихе бедра:
- Асимметрия складок кожи – ягодичных, паховых, надколенных. Определяется при укладывании ребенка на живот.
- Укорочение конечности на стороне вывиха.
- Симптом щелчка. Слышен характерный щелчок, свидетельствующий о вправлении вывиха при разведении в стороны ножек, согнутых в коленных и в тазобедренных суставах. Наблюдается у детей с вывихом бедра до 2-3 мес.
- Ограничение отведения. У здоровых детей угол отведения в сторону ножек, согнутых в коленных и тазобедренных суставах, равен 80-90 градусов. При тазобедренной дисплазии эта величина значительно меньше. Наблюдается у детей до года.
К сожалению, далеко не все родители обращают внимание на эти признаки, и дисплазия тазобедренных суставов диагностируется в более позднем возрасте, когда ребенок начинает ходить. В это время настораживающими признаками являются хромота (при односторонней дисплазии), переваливающаяся утиная походка (при двусторонней дисплазии), а также тот факт, что ребенок начал ходить намного позже своих сверстников.
Дисплазия коленного сустава встречается намного реже, чем дисплазия тазобедренного. Чаще всего она является следствием нарушения роста хрящевой ткани надколенника, бедренной и большой берцовой кости. Клинически проявляется видимым изменением конфигурации коленного сустава, болью при ходьбе, вальгусным (О-образным) или варусным (Х-образным) искривлением ног. Изредка наблюдается дисплазия голеностопных суставов. Основной признак – деформация голеностопного сустава, стопы и голени по типу косолапости. Патология имеет двусторонний характер и в подавляющем большинстве случаев наблюдается у мальчиков.
Сопутствующие нарушения
При генетически обусловленных дисплазиях соединительной ткани патологические изменения по типу гипермобильности имеют множественный характер и проявляются в различных группах суставов. Нередки случаи дисплазии трубчатых костей, позвонков, вследствие чего развиваются различные виды искривлений позвоночника – сколиоз, патологический лордоз и кифоз. Хотя искривления позвоночника могут носить и вторичный характер, когда возрастает нагрузка на нормальный позвоночник при дисплазиях суставов нижних конечностей. В большинстве случаев вместе с позвоночником деформируется грудная клетка.
При этом наряду с опорно-двигательным аппаратом страдают внутренние органы. Со стороны сердечно-сосудистой системы нарушения могут иметь вид лапанных пороков, аневризм (истончения стенок) крупных сосудов. Зрительные расстройства принимают характер подвывиха хрусталика, отслойки сетчатки. Возникает опущение органов желудочно-кишечного тракта, почек.
Чтобы лечение суставных дисплазий у детей было максимально результативным, его следует начинать как можно раньше. В противном случае, даже при минимальной степени дисплазии, в суставе формируются дегенеративные артрозные изменения. В последующем это приводит к необратимым двигательным нарушениям и к инвалидности.
Лечение тазобедренных дисплазий предусматривает приведение конечностей в положение сгибания и отведения. Именно в таком положении создаются оптимальные условия для вправления вывиха бедра. Фиксация должна быть непрерывной. При этом активные движения в конечностях должны быть сохранены. Всем этим требованиям соответствуют разнообразные ортопедические приспособления по типу шин, ходунов, штанишек, подушек. В особо тяжелых случаях вывих вправляют, и конечность фиксируют гипсовой повязкой. Грудничкам с тазобедренной дисплазией противопоказано тугое пеленание. При дисплазиях коленного и голеностопного суставов на ножки накладываются различные типы фиксирующих повязок, в т. ч. и гипсовые. Лечение в этих случаях начинают буквально с первых дней жизни.
Видео о дисплазии тазобедренного сустава у ребенка:
В дополнение к ортопедическим приспособлениям проводят лечение с использованием упражнений лечебной физкультуры. Это лечение направлено на укрепление мышц таза и нижних конечностей. Комплексы упражнений подбираются индивидуально для каждого ребенка. Обязателен массаж и лечение физиотерапевтическими процедурами, среди которых — озокерит, парафин, грязи, электрофорез. Если консервативное лечение неэффективно или диагностика проведена поздно, проводят хирургическое лечение, в ходе которого осуществляют различные виды реконструкции и пластики суставных структур. При сопутствующих нарушениях со стороны внутренних органов проводится симптоматическое лечение этих нарушений с применением препаратов различных групп.
Дисплазия (от греч. dys – нарушение + plaseo – образую) – неправильное развитие тканей, органов или частей тела. Одним из наиболее часто встречающихся видов дисплазии является дисплазия тазобедренных суставов.
Тазобедренные суставы служат опорой для позвоночника, верхней и нижней части туловища, они обладают подвижностью благодаря соединению головки бедренной кости с вертлужной впадиной с помощью связок и обеспечивают свободу движения в нескольких направлениях.
При дисплазии тазобедренных суставов появляются нарушения в развитии костно-суставной основы, основных частей сочленения мышечного и связочного аппаратов, наблюдается неправильное их положение относительно друг друга. Формирование таких нарушений происходит в результате воздействия определенных эндогенных и экзогенных факторов в период внутриутробного развития плода.
Дисплазия тазобедренных суставов встречается у 2-3% младенцев. Детская дисплазия больше свойственна девочкам: 80% выявленных диагнозов фиксируется у новорожденных женского пола. Семейные случаи патологии фиксируются у 25–30% больных и передаются по материнской линии. Около 80% случаев дисплазии приходится на долю повреждения левого тазобедренного сустава.
При условии раннего выявления и начала адекватной терапии под контролем ортопеда возможно восстановление поврежденных структур и полное выздоровление.
Замечено, что на частоту возникновения этой патологии в разных регионах оказывают влияние расово-этнические особенности, экологическая обстановка и традиции ухода за ребенком. Так, в Германии и странах Скандинавии дисплазия тазобедренных суставов регистрируется чаще, чем в Южном Китае или Африке.
Причины возникновения и факторы риска
Основной причиной нарушений развития хрящевой, костной и мышечной ткани являются генетические отклонения.
Кроме генетической предрасположенности, на возникновение дисплазии оказывают влияние другие факторы риска, возникающие в процессе эмбрионального и постнатального периода жизни ребенка и воздействующие на закладку и развитие соединительной ткани плода:
- влияние на плод токсических веществ (лекарственных препаратов, пестицидов, алкоголя, наркотических веществ) и агрессивных физических факторов (радиации, ионизирующего излучения);
- вирусные заболевания, перенесенные во время беременности;
- эндокринные нарушения, анемия, болезни почек, сердца, сосудов, печени у будущей матери;
- выраженный ранний токсикоз беременных;
- неправильное питание во время беременности, авитаминозы, дефицит витаминов группы В и Е;
- неблагополучная экологическая обстановка в регионе проживания;
- нарушение структуры миометрия;
- повышенный уровень прогестерона в последнем триместре беременности;
- снижение объема околоплодных вод ниже уровня нормы;
- ягодичное предлежание плода (плод упирается в нижнюю часть матки тазом, а не головкой);
- крупный плод – повышенный фактор риска развития патологии тазобедренных сочленений, так как при нарушении расположения плода внутри матки увеличивается вероятность смещения костей;
- тонус матки во время вынашивания ребенка;
- тугое пеленание.
Прогрессирующая дисплазия у детей может приводить к серьезным последствиям.
Формы дисплазии тазобедренных суставов
- Ацетабулярная (врожденная) форма дисплазии – врожденное анатомическое отклонение, обусловленное аномальным строением вертлужной впадины. Давление головки бедра вызывает деформацию, вытеснение и заворот внутрь сустава хряща лимбуса, расположенного по краям вертлужной впадины. Капсула сустава растягивается, вертлужная впадина приобретает эллипсовидную форму, происходит окостенение хрящей, головка бедра смещается.
- Эпифизарная (дисплазия Майера) – затрагивает проксимальный бедренный отдел. Наблюдается тугоподвижность соединений, патологические нарушения шеечно-диафизарного угла, изменение его в сторону увеличения или уменьшения, при этом возможно возникновение деформации конечностей.
- Ротационная дисплазия – деформации взаимной локализации костей при рассмотрении в горизонтальной плоскости. Проявлением ротационной дисплазии является косолапость.
Дисплазия тазобедренных суставов также может быть врожденной или приобретенной (первые симптомы дисплазии суставов появляются и нарастают после первого года жизни).
Различают три стадии дисплазии, которые отличаются по степени тяжести и клинико-рентгенологической картине:
- Предвывих («легкая дисплазия»). Диагностируют некоторые отклонения в формировании тазобедренного сустава: растянуты мышечные волокна и связки, головка бедренной кости находится в скошенной вертлужной впадине, при этом поверхность вертлужной впадины остается практически неизмененной.
- Подвывих. Наблюдается уплощение суставной поверхности вертлужной впадины и смещение шейки бедра и головки бедренной кости снаружи и вверх по отношению к суставной впадине в пределах границ сочленения.
- Вывих. Характеризуется глубокими деформациями в костной, хрящевой, мышечной ткани. Головка бедра полностью смещается вверх, покидая границы вертлужной впадины. Развивается дисфункция мускулатуры нижней конечности, в поясничном отделе формируется патологический изгиб позвоночника.
Первые симптомы дисплазии тазобедренных суставов возможно диагностировать еще в роддоме, до появления жалоб у родителей младенца.
Симптомы дисплазии тазобедренных суставов
Дисплазия тазобедренного сустава проявляется следующими нарушениями развития хрящевой, костной и мышечной ткани:
- несоразмерность сочленяющихся поверхностей: уплощение вертлужной впадины, принимающей эллипсовидную форму при шаровидной форме головки бедра;
- растянутость суставной капсулы;
- недоразвитость связок.
Первые симптомы дисплазии тазобедренных суставов возможно диагностировать еще в роддоме, до появления жалоб у родителей младенца:
- асимметрия кожных складок. Количество складок увеличивается на одном бедре, в положении лежа на животе складки с одной стороны расположены выше и глубже;
- синдром соскальзывания Маркса – Ортолани: головка бедренной кости соскальзывает с характерным щелчком при давлении на оси бедер и разведении конечностей в стороны. В период усиления мышечного тонуса (начиная с недельного возраста) симптом исчезает;
- укорочение одной ножки по сравнению с другой, которое определяется по высоте нахождения коленных чашечек: на здоровой стороне сустав располагается выше, чем пораженной;
- ограничение во время разведения бедра, развести конечности удается не более чем на 60 ° (в норме согнутые в коленях конечности разводятся в стороны под углом 80–90 °). Симптом достоверен до увеличения тонуса мышечных волокон, только в первые дни жизни.
Окончательное формирование суставов завершается после того, как ребенок начинает самостоятельно ходить. При прогрессировании изменений соединительнотканных компонентов сустава выделяют признаки поздних этапов дисплазии тазобедренного сустава:
- позднее вставание на ноги и позднее начало ходьбы;
- нарушения походки (ходьба носком внутрь, хромота, «утиная походка», т. е. раскачивание из стороны в сторону);
- жалобы на боль, боли в области тазобедренного сочленения и в спине;
- развитие избыточного поясничного лордоза;
- усталость, неустойчивость в тазобедренном суставе после физической нагрузки или длительной ходьбы.
В Германии и странах Скандинавии дисплазия тазобедренных суставов регистрируется чаще, чем в Южном Китае или Африке.
Одновременно с основными признаками могут быть выявлены сопутствующие симптомы дисплазии:
- кривошея;
- нарушение поискового и сосательного рефлекса;
- атрофия мышц в области поражения;
- мягкость черепных костей;
- снижение пульсации бедренной артерии со стороны измененного сустава;
- вальгусная или варусная постановка стопы.
Диагностика
| Видео (кликните для воспроизведения). |
 |
История лечения: Как Дмитрий Николаев избавился от боли в суставах |
Внешний осмотр и пальпация проводится с использованием ортопедических тестов для определения синдрома соскальзывания, симптомов ограниченного отведения нижних конечностей, асимметричных кожных складок и укорочения конечности.
Выявленные отклонения детально исследуются с помощью методов инструментальной диагностики:
- УЗИ тазобедренных суставов. Благодаря отсутствию лучевой нагрузки УЗИ можно проводить многократно для оценки состояния соединительнотканных структур в динамике. Метод позволяет выявить отклонения в строении соединительной ткани, вычислить угол углубления тазобедренного сустава;
- рентгенологическое исследование – устанавливает анатомические взаимоотношения костей бедра и таза, размещение головки бедра по отношению к краям вертлужной впадины. Рентгенография не уступает по достоверности УЗД, но имеет ряд недостатков (лучевая нагрузка, дополнительные манипуляции для визуализации, отсутствие возможности оценки состояния отклонения в строении костей, хрящей, сочленений). Рентгенографией подтверждаются также вторичные проявления коксартроза у взрослых;
- магниторезонансную и/или компьютерную томографию назначают при планировании хирургического вмешательства и используют для получения клинической картины в различных проекциях;
- артрография и артроскопия – инвазивные методы диагностики, их назначают в тяжелых случаях дисплазии для получения детальной информации о суставе.
Детская дисплазия больше свойственна девочкам: 80% выявленных диагнозов фиксируется у новорожденных женского пола.
Лечение дисплазии тазобедренного сустава
В зависимости от степени тяжести диспластического процесса используют консервативные (при легких формах) и хирургические методы (при подвывихе или вывихе сочленения) лечения.
Цель консервативной терапии дисплазии – нормализация анатомической формы тазобедренного сустава и сохранение двигательной функции. Используются следующие методы:
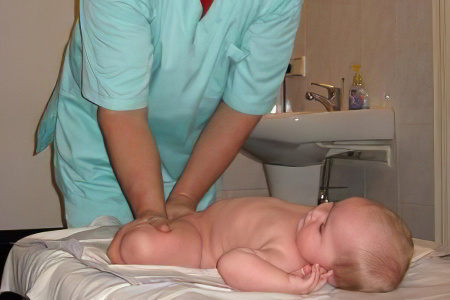
- массаж;
- поддержание правильного положения тазобедренных суставов. Для этого используют широкое пеленание, а также специальные ортопедические приспособления для фиксации тазобедренных суставов в правильном положении – ортопедические штанишки, подушку Фрейка, эластичные шины Виленского и Волкова, стремена Павлика, фиксирующие шины-распорки;
- закрытое вправление вывиха с временной иммобилизацией конечности (наложением жесткой повязки). Метод используют в тяжелых случаях болезни и только у детей младше 5 лет;
- лечебная гимнастика – проводится при каждой смене подгузника или пеленании, при этом ножки ребенка несколько раз разводят в стороны и снова сводят. Также эффективно плавание на животе;
- физиотерапевтические процедуры (электрофорезхлористого кальция или лидазы, аппликации с парафином, озокерит, грязелечение);
- скелетная тракция (вытяжение) поврежденного сустава;
К оперативным методам лечения дисплазии тазобедренных суставов относятся:
- открытое вправление патологического вывиха бедра;
- корригирующая остеотомия – коррекция деформаций головки бедра и суставных поверхностей;
- эндопротезирование (замена пораженного болезнью сустава искусственным у взрослых людей).
Возможные осложнения и последствия
Прогрессирующая дисплазия у детей может приводить к серьезным последствиям:
- изменение походки и осанки;
- плоскостопие;
- диспластический коксартроз в зрелом возрасте;
- лордоз;
- сколиоз;
- остеохондроз;
- неоартроз;
- диспозиция внутренних органов;
- некроз тканей головки бедра.
Семейные случаи дисплазии тазобедренных суставов фиксируются у 25–30% больных и передаются по материнской линии.
При условии раннего выявления и начала адекватной терапии под контролем ортопеда прогноз благоприятный, возможно восстановление поврежденных структур и полное выздоровление.
Профилактика
С целью предупреждения развития у новорожденных дисплазии тазобедренных суставов соблюдают следующие меры профилактики:
- предупреждение негативных влияний на плод, в том числе отказ беременной от вредных привычек, минимизация приема ею лекарственных средств;
- регулярное прохождение планового УЗИ с целью выявления и коррекции тазового предлежания;
- контроль тонуса гладкой мускулатуры матки;
- обязательное обследование новорожденных, относящихся к группе риска: дети с отягощенной наследственностью по данному признаку, относящиеся к категории крупных, с деформированными стопами, новорожденные женского пола;
- рациональное питание и активный образ жизни матери во время беременности и грудного вскармливания;
- свободное пеленание;
- использование подгузников, не оказывающих давления на таз.
Дисплазия тазобедренных суставов у детей
Дисплазия тазобедренных суставов – это врожденное недоразвитие тазобедренного сустава с нарушением его функций.
Она обнаруживается примерно у 3 из 100 новорожденных. Девочки страдают ею в 5 раз чаще мальчиков. Дисплазия тазобедренных суставов встречается на всех континентах земного шара, и частота её появления не зависит от национальности и расы.
Долгое время считалось, что врожденные нарушения в строении тазобедренного сустава встречаются у народов Африки и Азии реже, чем у европейцев. В действительности это не так, частота формирования патологии во внутриутробном периоде одинакова, а вот число новорожденных, у которых наблюдаются стойкие нарушения в тазобедренном суставе по мере взросления, в странах с теплым климатом на самом деле меньше. Это обусловлено традиционным способом ношения ребенка на спине или бедре с разведенными ножками и отсутствием тугого пеленания и тесных колыбелей.
Симптомы дисплазии тазобедренных суставов
Все симптомы дисплазии тазобедренных суставов можно подразделить на 2 большие группы:
наблюдаемые у новорожденных (от 0 до 12 месяцев);
характерные для детей старше 1 года.
Симптомы заболевания у новорожденных
Недоразвитие и предвывих тазобедренных суставов проявляет себя очень скудно. И чаще всего обнаруживается случайно при профилактическом осмотре у педиатра или ортопеда. При внимательном наблюдении за новорожденным могут быть отмечены легкая несимметричность ягодичных и подколенных складочек, тугоподвижность и недовольство ребенка при попытке развести ножки, согнутые в тазобедренных и коленных суставах, в стороны. При ультразвуковом исследовании отмечается позднее формирование ядер окостенения в головке бедренной кости. На рентгеновских снимках можно обнаружить незначительное уплощение крыши вертлужной впадины, скошенность наружного края.
Подвывих и вывих тазобедренного сустава характеризуется более богатой клинической картиной.
Для него характерны следующие сиптомы:
ограничение разведение ножек;
асимметрия подколенных и подъягодичных складок;
относительное укорочение ножки на пораженной стороне;
поворот ноги наружу.
Лучшим временем для диагностики является первая неделя жизни новорожденного. В этот период преобладает физиологический гипотонус мышц нижних конечностей, поэтому определить все патологические симптомы достаточно легко. После 7 дня жизни у неврологически здоровых младенцев развивается физиологический гипертонус и некоторые проявления подвывиха и вывиха можно не заметить.
Симптом «щелчка» определяется в тот момент, когда врач или родитель пытается развести согнутые в коленях ножки ребенка в стороны в тазобедренных суставах. Вышедшая из суставной впадины головка бедренной кости с характерным хрустом входит обратно в сустав. При приведении ног вновь слышится щелчок, который означает, что бедро снова оказалось за пределами сустава.
Ограниченное разведение ножек помогает определить подвывих и вывих тазобедренного сустава практически в 100% случаев, при исследовании этого симптома у детей без патологии нервной системы на 5—7 день жизни. Если ножки разводятся на 50—60%, это верный признак неблагополучия в тазобедренном суставе.
Симптом Эрлахера проверяется следующим образом: выпрямленную ножку ребенка, в которой подозревается подвывих или вывих, медленно приводят к противоположной здоровой ноге. А затем также постепенно заводят больную ножку на здоровую. В норме нога пересекает противоположную конечность в нижней или средней трети бедра, при тяжелых формах дисплазии тазобедренного сустава это происходит в верхней его трети.
Асимметрию кожных складочек необходимо проверять как в положении ребенка лежа на спинке, так и на животе. Обращается внимание не на количество складок кожи, которые и в норме могут отличаться на обеих конечностях, а на глубину и высоту их расположения.
Относительное укорочение ножки обнаруживается следующим образом: новорожденного укладывают на спину, ножки сгибают в коленных и тазобедренных суставах, стопы прижимают к кушетке. Оценивается уровень, на котором находятся колени по отношению друг к другу. В норме они должны раполагаться на одном уровне. Если одно из них ниже, то это говорит об относительном укорочении ножки.
При врожденном вывихе бедра больная нога неестественно вывернута наружу, это определяется при выпрямленной в тазобедренном и коленном суставе ножке в положении лежа на спине.
Симптомы у детей после 1 года
У детей после 1 года выявить дисплазию тазобедренных суставов достаточно легко, так как к этому моменту исчезают или переходят в более тяжелую форму трудно диагностируемые легкие формы заболевания.
Наблюдается прихрамывание на больную ногу, а при двустороннем вывихе бедра – утиная походка. Отмечается значительное уменьшение в размерах ягодичных мышц на больной стороне. При давлении на пяточную кость в положении ребенка лежа на спине с выпрямленными ногами определяется подвижность оси конечности от стопы до самого бедренного сустава.
Причины развития дисплазии тазобедренных суставов
Могут быть выделены 3 теории развития дисплазии тазобедренного сустава:
нарушение закладки тканей у зародыша;
Нарушение закладки тканей у зародыша
Впервые зачаток тазобедренного сустава появляется у человеческого эмбриона на 6 недели внутриутробного развития. Движения в этом суставе возможно уже с 10 недели беременности. Под воздействием внешних и внутренних повреждающих факторов нарушается образование элементов сустава.
К внешним причинам могут быть отнесены:
химические вещества, в том числе некоторые лекарственные препараты;
Самым главным внутренним повреждающим фактором является перенесенные матерью в I триместре беременности вирусные заболевания, в том числе грипп, ротавирусная инфекция.
Генетическая предрасположенность
Отмечается высокая частота дисплазий тазобедренного сустава у родителей, которые страдали этим заболеванием. Среди всех случаев этой патологии нарушение строения тазобедренного сустава, обусловленные разнообразными генетическими факторами, составляет примерно 25%.
Также дисплазия тазобедренных суставов нередко встречается совместно с врожденной миелодисплазия – заболеванием, в основе которой лежит нарушение образование клеток крови в красном костном мозге. Возможно, это связано с тем, что красный костный мозг, расположенный в костях таза, подвергаясь патологическому процессу, нарушает развитие вертлужной впадины.
Гормональное воздействие
К концу беременности в женском организме отмечается высокий уровень гормона прогестерона, который оказывает расслабляющее действие на связки, мышцы и хрящевую ткань. Это необходимо для того, чтобы таз матери подготовился к родам. Однако прогестерон способен проникать через плацентарный барьер и попадать в кровоток плода. Это приводит к размягчению связочного аппарата и капсулы тазобедренного сустава, что может служить причиной его неправильного формирования. Развитию этого состояния могут способствовать аномалии положения плода, а также тяжелые роды в ножном и ягодичном предлежании.
Классификация
Дисплазия тазобедренного сустава подразделяется на 4 степени тяжести в зависимости от выраженности изменений суставных компонентов:
Самой легкой степенью является незрелость компонентов тканей сустава. Оно определяется как состояние между заболеванием и преходящей особенностью здорового сустава. Чаще всего наблюдается у недоношенных детей. Дети, рожденные в срок, также могут иметь незрелость тазобедренного сустава. Особенно это характерно для маловесных новорожденных, чьи матери страдали от фето-плацентарной недостаточности во время беременности.
Следующим по тяжести идёт предвывих. В его основе лежит изменение формы вертлужной впадины, однако бедренная кость не покидает пределов сустава, кроме того само её строение не подвергается изменениям.
При подвывихе может отмечать изменение формы головки бедренной кости, она перемещается внутри сустава к самой его границе, но никогда не выходит за нее.
Врожденный вывих является самой тяжелой степенью дисплазии тазобедренного сустава. Строение сустава грубо нарушено. Отмечаются сильные изменение не только формы суставной впадины, но и бедренной кости, связок, мышц и суставной сумки. Головка бедренной кости покидает суставную впадину и располагается за её передним или задним краем.
Диагностика
Выявление дисплазии тазобедренного сустава на стадии недоразвитости и предвывиха представляет большие трудности.
У детей, не достигших возраста 3 месяцев, для постановки диагноза используют следующие приемы:
опрос матери ребенка;
Опрос матери помогает выяснить течение беременности, перенесенные в этот период инфекции, имеющиеся наследственные заболевания. Во время осмотра обращается внимание на наличие или отсутствие характерных симптомов.
Для детей возрастом до 6 месяцев исследование тазобедренного сустава производится с помощью УЗИ. Оно включает 2 фазы: статическую, во время которой изучается неподвижный сустав, и динамическую, выполняемую при пассивных движениях ножки ребенка в тазобедренном суставе.
УЗИ позволяет определить степень окостенения головки бедренной кости, стабильность сустава при движении. У здорового ребенка размер ядер окостенения в миллиметрах соответствует возрасту в месяцах, например, в 1 месяц – 1 мм, в 2 месяца – 2 мм. Если диаметр точек окостенения не соответствует физиологическим нормам этот может говорить о дисплазии.
В настоящее время существует обязательное скрининговое УЗИ тазобедренных суставов всем детям в возрасте 1,5 месяца.
Рентгенологическое исследование проводится новорожденным старше 6 месяцев, а также детям в любом возрасте, при подозрении на подвывих и вывих. По рентгеновским снимкам можно с точностью определить строение костных компонентов сустава. Врач-рентгенолог определяет значение углов вертлужной впадины и на основании дополнительных линий оценивает расположение головки бедренной кости.
Лечение дисплазии тазобедренных суставов у детей
Выбор той или иной методики при лечении дисплазии тазобедренных суставов напрямую зависит от того, насколько сильно изменены суставные элементы.
Незрелость тазобедренных суставов
Если эта патология не даёт никаких клинических проявлений, в том числе, не вызывает затруднение при разведении ножек ребенка, то применяется консервативные методы:
широкое пеленание без применения ортопедических приспособлений;
лечебная гимнастика, направленная на движения в тазобедренном суставе;
Лечение проводится в течение месяца, после чего ребенок направляется на повторное УЗИ и рентген. Если незрелость суставов сопровождается ограничением разведения ножек, то рекомендуется ношение шин-распорок по типу подушки Фрейка с повторным контролем через 1 месяц.
В обоих случаях фиксация ног сопровождается ежедневным комплексом лечебной физкультуры, курсом массажа и физиопроцедурами (электрофорез с кальцием, парафиновые аппликации, солевые ванны).
Лечится консервативно. Для удерживания ног в разведенном состоянии используются ортопедические приспособления: подушка Фрейка, абдукционные шины, стремена Павлика. Также применяются массаж, лечебная физкультура и физиопроцедуры.
Подвывих и вывих
При этой тяжести дисплазии тазобедренных суставов применяется наложение гипсовых повязок, которые фиксируют ножки в нужном положении. Длительность ношения гипсовой повязки определяется индивидуально.
При неэффективности консервативных методов, тяжелых поражениях вертлужной впадины, а также при поздней диагностике показано оперативное лечение с восстановлением нормальной формы тазобедренного сустава и фиксации входящих в него элементов.
12 вещей, которые заставляют набирать жир на животе
Кокосовое масло избавляет вас от живота и помогает похудеть!
Дисплазия шейки матки (цервикальная дисплазия) – это состояние покрывающего шейку матки эпителия, которое характеризуется изменением числа слоев и строения образующих его клеток. При этом в процесс не вовлекается базальная мембрана и самые верхние клеточные слои. Дисплазия относится к заболеваниям, которые при.
Существует более 100 разновидностей ВПЧ, известных науке. Основной способ передачи вируса – половой акт, однако, не исключены и иные пути заражения. Эти вирусы имеют широкую распространенность среди людской популяции. Поэтому после начала половой жизни им заражается множество людей. Причем инфицирование происходит в достаточно юном возрасте.
Фотодинамическая терапия является одним из новейших методов лечения онкологических заболеваний. Его суть сводится к избирательному накоплению опухолью фотосенсибилизатора после внутривенного или местного введения. В дальнейшем раковую опухоль облучают источником света (лазерным или не лазерным). В итоге, в пораженных тканфях.
Электроконизация шейки матки при дисплазии – это удаление конусовидного участка цервикального канала или участка матки, пораженного болезнью. Извлеченные ткани отправляют на гистологический анализ. На протяжении всего реабилитационного периода женщина должна наблюдаться у врача и проходить обследования.
| Видео (кликните для воспроизведения). |
|
Доктор С.М.Бубновcкий подтверждает силу препарата... Читать далее >>> |
Народная медицина предлагает свои способы борьбы с дисплазией. Грамотное применение гомеопатических препаратов в комплексе со здоровым образом жизни и использованием методов традиционной медицины, позволяет увеличить шансы на выздоровление без оперативного вмешательства. Когда в ходе комплексной диагностики у женщины обнаруживают.
Источники
-
Ревматоидный артрит. — М. : Государственное издательство медицинской литературы, 2010. — 276 c. -
Бунчук, Н. В. Ревматические заболевания пожилых (избранные) / Н. В. Бунчук. — М. : МЕДпресс-информ, 2014. — 272 c. -
Татьяна, Алексеевна Раскина Проблема остеопороза у мужчин с ревматоидным артритом: моногр. / Татьяна Алексеевна Раскина, Ирина Степановна Дыдыкина und Марина Васильевна Летаева. — М. : LAP Lambert Academic Publishing, 2012. — 112 c. - Николайчук, Л. В. Лечимся дома. Остеохондроз и болезни суставов: моногр. / Л. В. Николайчук, Э. В. Владимиров. — М. : Современное слово, 2010. — 288 c.