Содержание
- 1 Артропатия — симптомы, причины и схема лечения
- 2 Симптомы и лечение при артропатии тазобедренного сустава
- 3 Артрит тазобедренного сустава — первые симптомы и схема лечения
- 4 Артроз тазобедренного сустава — симптомы и схема лечения
- 5 Артропатия
- 6 В чем причина появления артроза тазобедренного сустава и как его лечить
Артропатия — симптомы, причины и схема лечения
Артропатия – термин, которым обозначают различные поражения суставов, возникающие на фоне других заболеваний и встречающиеся как у детей, так и у взрослых. Их причинами могут быть инфекции, воспаления, нарушения обмена веществ и многое другое.
Объединяет их одно — такая патология никогда не возникает сама по себе, а всегда вторична и является проявлением какой-то другой болезни. Причем о наличии последней вы можете даже не догадываться, и проблемы с суставами как раз и станут её первым проявлением. Механизмы артропатии также будут различаться в зависимости от того, что именно её спровоцировало.
Что это такое?
Артропатия — вторичное разрушение суставов на фоне иных патологий, болезненных состояний. Способна начать свое развитие при аллергических реакциях, различных болезней, связанных с инфекциями, нарушениях эндокринной системы, патологий внутренних органов хронического характера, нарушений метаболизма, нервной системы.
Причины возникновения
Достоверные причины развития реактивного воспаления суставов до сих неизвестны. Считается, что суставы воспаляются при аномальном ответе иммунной системы на попадание в организм возбудителей инфекционных болезней.
В основе болезни лежит инфекционное поражение суставов. В результате неверной работы иммунитета ткани суставов воспринимаются, как чужеродные. Выделяются антитела, которые поражают хрящи и сухожилия. У некоторых людей отмечается особенная подверженность реактивным артритам из-за повышенной чувствительности иммунной системы к возбудителям. Обычно болезнь развивается от двух недель до 1 месяца после перенесенных инфекционных заболеваний мочеполовой системы, кишечника или дыхательной системы.
Наиболее частыми микроорганизмами, которые вызывают реактивные артриты, являются:
- кишечная палочка;
- микоплазма;
- хламидии;
- шигеллы;
- сальмонеллы;
- иерсинии.
По статистке наиболее часто артропатии возникают после хламидийной инфекции.
Симптомы артропатии
Как правило, реактивный артрит развивается через месяц после перенесенной мочеполовой, кишечной или дыхательной инфекции. Заболевание поражает один или несколько крупных суставов ног (чаще – коленный, голеностопный, плюснефаланговый сустав большого пальца стопы). Часто поражается позвоночник, сухожилия мышц, суставные капсулы. Иногда в процесс вовлекаются соседние суставы.
Поражение сопровождается следующими симптомами:
- Боль при движениях;
- Отек, покраснение сустава;
- Скопление воспалительной жидкости в суставной полости.
Болезнь не сопровождается значительными изменениями суставных структур. Артропатия часто сопровождается поражениями кожи и слизистых оболочек с возникновением на слизистой аутоиммунного воспаления без ярко выраженных симптомов. Чаще всего поражаются глаза, мочеиспускательный канал, язык, десны. На коже может образоваться кератодермия (безболезненные наросты, напоминающие бородавки). В большинстве случаев наросты образуются на стопах и кистях рук. Иногда в процесс вовлекаются ногти, они становятся утолщенными, желтоватыми и ломкими.
- Общие симптомы заболевания: увеличение лимфоузлов (чаще — паховых).
- В сложных случаях к воспалению суставов присоединяется поражение сердца.
Синдром Рейтера (особая форма реактивного артрита) характеризуется триадой таких симптомов как артрит, конъюнктивит и уретрит. Иногда присоединяется кератодермия. Симптомы появляются через 2-4 недели после перенесенного инфекционного заболевания.
Аллергическая артропатия
Боли в суставах возникают на фоне аллергической реакции. Артропатия может развиться как практически сразу после контакта с аллергеном, так и несколько дней спустя. Диагноз выставляется на основании характерной аллергической симптоматики: наличия лихорадки, кожной сыпи, лимфоаденопатии, бронхообструктивного синдрома и т. д. По анализам крови выявляется гипергаммаглобулинемия, эозинофилия, плазматические клетки и антитела класса IgG. Явления артропатии исчезают после проведения десенсибилизирующей терапии.
Артропатия при синдроме Рейтера
Синдром Рейтера представляет собой триаду, включающую поражение органов зрения, суставов и мочеполовой системы. Чаще всего причиной развития становится хламидиоз, реже синдром вызывается сальмонеллами, шигеллами, иерсиниями или возникает после энтероколита.
Страдают лица, имеющие наследственную предрасположенность. Обычно симптомы появляются в следующей последовательности: сначала – острая мочеполовая инфекция (цистит, уретрит) или энтероколит, вскоре после этого – поражение глаз (конъюнктивит, увеит, иридоциклит, ретинит, кератит, ирит) и лишь спустя 1-1,5 месяца – артропатия. При этом симптомы со стороны глаз могут проявляться в течение 1-2 дней, быть слабо выраженными и остаться незамеченными.
Артропатия является ведущим признаком синдрома Рейтера и нередко становится первой причиной обращения за медицинской помощью. Обычно наблюдается ассиметричный артрит с поражением суставов нижних конечностей: голеностопных, коленных и мелких суставов стопы. При этом суставы, как правило, вовлекаются в воспалительный процесс последовательно, снизу вверх, с промежутком в несколько дней.
Пациент с артропатией жалуется на боли, усиливающиеся по ночам и в утренние часы. Суставы отекают, отмечается местная гиперемия, у некоторых больных выявляется выпот. Иногда возникают боли в позвоночнике, развивается сакроилеит, возможен пяточный бурсит с быстрым формированием пяточной шпоры и воспаление ахиллова сухожилия.
Артропатии при других инфекционных и паразитарных заболеваниях
Часто артропатия появляется на фоне разнообразных патологий, которые связаны с инфекциями и паразитами. Когда человек перенес патологию Лайма, бруцеллезу и трихинеллу, у него появляется летучая артралгия. Краснуха возникает в сочетании с симметричным полиартритом. А артропатии в совокупности с эпидемическим паротитом схожие с ревматоидным артритом. Наблюдаются такие признаки:
- непостоянные воспаления в области суставов;
- характер при этом мигрирующий;
- возникает воспаление перикарда.
От ветряной оспы, мононуклеоза с инфекциями появляется артропатия, представляющая собой нестойкий артрит. Он быстро исчезает, если проходят симптомы главной патологии.
Артопатия в сопровождении с менингококковой инфекцией наблюдается по истечению недели после развития патологии. Чаще всего это сопровождается моноартритом сустава колена, но иногда появляется полиартрит больших суставов. Провоцирует появление артропатии и вирусный гепатит, при этом патология проявляется артралгией или летучим артритом, поражения суставов проходит симметрично. Артопатии дают о себе знать вначале развития болезни, когда даже нет желтухи.
ВИЧ-инфекции сопровождаются разными признаками нарушения суставов:
- Это может быть артрит, артралгия.
- Также может возникнуть СПИД-артрит суставов голени и колена. При этом работа конечностей заметно нарушается, ощущается боль.
Если лечить главное заболевание, тогда признаки пораженных суставов исчезают.
Пирофосфатная артропатия
Это ревматологическое заболевание, которое характеризуется тем, что происходит отложение в полости суставов пирофосфата кальция дигидрата.
Пирофосфатная артропатия делится на три формы.
| Первая форма заключается в генетических особенностях больного | Считается, что она самая тяжелая для человеческого организма. Генетическая форма передается по наследству, в большинстве случаев это происходит по мужской линии. |
| Вторая форма имеет название «вторичная пирофосфатная артропатия» | Проявляется в человеческом организме вследствие других патологий. Несмотря на то, что болезнь уже известна не первый год, но до сих пор не установлены механизмы развития вторичной формы. |
| Третья и последняя форма называется «первичная пирофосфатная артропатия» | Эту форму выделяют как отдельную патологию, хотя причины развития неизвестны, установлено, что в ходе заболевания происходит нарушение в работе ферментов, которые отвечают за преобразование пирофосфата кальция дигидрата. |
Неизвестно, из-за чего пирофосфатная артропатия появляется в человеческом организме, по этой причине профилактики, как таковой, нет. Большой плюс в том, что даже самая тяжелая форма заболевания – генетическая пирофосфатная артропатия — не угрожает жизни больного.
Лечение артропатии
Комплексное лечение артропатии следует начинать сразу же, как только был установлен диагноз. Проводиться по двум направлениям:
- антибактериальная терапия;
- терапия суставного синдрома.
Антибиотики назначаются с целью уничтожить инфекционных агентов, спровоцировавших прогрессирование патологии у детей и взрослых пациентов.
Продолжительность лечения составляет 7 дней. Препараты выбора:
- азитромицин;
- доксициклин;
- эритромицин;
- кларитромицин;
- офлоксацин;
- амоксициллин.
Также в стандартный план лечения входят следующие препараты:
- антивоспалительные средства (нестероидные). Назначаются с целью уменьшить воспаление, и снять болевой синдром;
- иммуносупрессоры и иммуномодуляторы. Необходимы для повышения реактивности организма;
- если патология протекает очень тяжело, пациенту обязательно назначаются глюкокортикоидные гормоны, чтобы устранить воспалительный процесс в суставе.
Поскольку недуг развивается вторично, важно провести лечение основной патологии. Поэтому основной план лечения может дополняться:
- химиотерапией (если имеются системные болезни крови);
- к заместительной терапии прибегают в случае наличия недугов эндокринной системы;
- нейропротекторами.
Лечение артропатии длительное. Обычно его проводят амбулаторно и только в тяжёлых случаях госпитализируют пациента в стационар.
Симптомы и лечение при артропатии тазобедренного сустава
Содержание:
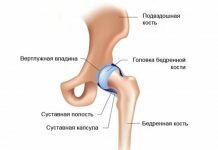
Артропатия тазобедренного сустава – заболевание, которое является вторичным. При этом особенностью его являются деструктивные процессы головки кости. Второе название этой патологии – реактивный артрит, причём развивается он после перенесённых инфекционных заболеваний. Чаще всего встречается у детей дошкольного и школьного возраста. После перенесённой инфекции диагностируется не более, чем в 3% случаев. Есть информация, что если человек является носителем НLA-B27, то это означает, что патология передалась ему по наследству.
Артропатия тазобедренного сустава развивается через месяц после перенесённой инфекции. Поражается чаще всего один крупный сустав, в данном случае тазобедренный. Второе проявление болезни – поражение сухожилий в местах их прикрепления к костям. Может наблюдаться и поражение слизистых оболочек, что выражается в виде конъюнктивита, уретрита, баланита, увеита, эрозий во рту.
Наблюдается поражение кожных покровов в виде кератодермии, что проявляется как ороговение кожных покровов без каких-либо ощущений. Проявляется это на стопах и ладонях. Возникает поражение ногтей в виде их жёлтого окрашивания, шелушения и полного разрушения ногтевой пластины.
Могут наблюдаться и системные проявления в виде увеличения лимфатических узлов, перикардита, миокардита, плеврита, гломерулонефрита, возможно развитие полиневрита.
Классическая артропатия тазобедренного сустава включает в себя три признака:
- Поражение суставов.
- Заболевание глаз.
- Уретрит.
Эта триада носит название синдром Рейтера. Сегодня это заболевание считается отдельной формой артропатии и основными возбудителями здесь будут хламидии и шигеллы.
Диагностика
Диагностика этого заболевания довольно сложна, ведь суставные симптомы точно такие же, как и при других заболеваниях суставов. Поэтому есть некоторые критерии, которые позволяют точно поставить диагноз.
Первый важный диагностический признак – это перенесённая инфекция и её проявления, например, диарея или уретрит. При необходимости проводится лабораторное подтверждение инфекции.
После этого проводится обязательная дифференциальная диагностика с такими диагнозами, которые имеют похожие симптомы, как спондилоартрит, септический уретрит, кристаллический артрит, стрептококковый артрит.
Очень важное значение имеет анализ крови и мочи. В крови повышенное СОЭ, повышенное количество лейкоцитов, в моче повышенный уровень белка, небольшое количество эритроцитов, наличие лейкоцитов. Ревматоидный фактор отсутствует.
Артропатия тазобедренного сустава у детей и взрослых начинается с приёма антибиотиков, которые применяются длительно. Используют лекарства трёх основных групп – макролиды, фторхинолины, тетрациклины. Препаратами выбора следует считать:
- Доксициклин.
- Азитромицин.
- Кларитромицин.
- Спирамицин.
Препараты, которые могут использоваться в случае непереносимости или неэффективности перечисленных – офлоксацин, ципрофлоксацин, ломефлоксацин.
Обязательно в лечении применение препаратов из группы НПВС, но важно помнить, что использовать их можно только по назначению врача и обязательно одновременно с лекарствами, защищающими слизистую оболочку желудка, например, омепразолом.
При тяжёлом течении применяются глюкокортикостероиды. Используют их только для внутрисуставного введения. Но вводить препараты можно только при условии отсутствия асептического артрита. Также при высокой воспалительной активности могут быть использованы препараты – иммуносупрессоры: сульфасалазин, метотрексат, азатиоприн.
При хроническом течении есть вероятность того, что заболевание перейдёт в анкилозирующий спондилит.
Профилактика заболевания довольно проста – это своевременное и правильное лечение инфекционных заболеваний, которые могут в дальнейшем вызвать артропатию. Очень важно соблюдать все правила гигиены во время путешествий, так как именно в этот период чаще всего и случается инфицирование.
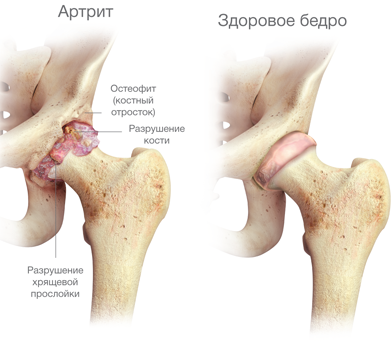
Артрит тазобедренного сустава — первые симптомы и схема лечения
Артрит тазобедренного сустава или коксит – воспалительное заболевание суставных тканей, которое возникает как ответ организма на проникновение в ткани бактерий или вирусов, или же как следствие атаки суставных тканей со стороны собственной иммунной системы в результате сбоя в ее работе.
В отличие от дегенеративных патологий (артрозов) воспалительный процесс возникает в выстилающей суставную полость оболочке (синовиальной) и только на поздних стадиях распространяется на суставной хрящ и кости.
Причины возникновения
Все виды артритов разделены на две основные группы в зависимости от причины их возникновения: инфекционные и воспалительные.
К инфекционным артритам относятся следующие виды болезни:
- гнойные (пиогенные) артриты,
- вызванные специфической инфекцией,
- реактивные,
- постинфекционные.
Реактивные артриты связаны с рядом инфекционных заболеваний, вызванных кишечной флорой (сальмонеллезной, шигеллезной, иерсиниозной), урогенитальными микроорганизмами (хламидии, микоплазмы, уреаплазмы) и некоторыми другими инфекциями. При этом в суставной полости и синовиальной оболочке не обнаруживаются микробы и антигены к ним. Данная форма заболевания редко приводит к поражению тазобедренного сустава у взрослых.
К воспалительным формам патологии относятся состояния, связанные с аллергией, агрессией собственной иммунной системы, нарушениями обмена веществ, некоторыми наследственными синдромами и онкологическими заболеваниями.
Классификация
Самые распространенные виды бедренного артрита:
- Ревматоидный — аутоиммунное заболевание, при котором иммунная система атакует здоровые суставы, борясь с инфекциями.
- Подагрический — приступ возникает из-за высокого уровня мочевой кислоты и образования кристаллов.
- Остеоартрит — дегенеративное заболевание суставных соединений, чаще всего встречающееся среди пожилых людей.
- Бурсит — это условие предполагает воспаление бурсы (маленькие, заполненные жидкостью мешочки, помогающие уменьшить трение между костями и другими подвижными структурами в суставах).
- Псориатический — вызван псориазом, зачастую поражающим не только кожу, но и суставы.
- Инфекционный — может быть вызван инфекцией, вирусом или бактерией;
- Реактивный — развивается из-за наличия инфекции в мочевых путях, кишечнике или других органах.
- Ювенильный — тип артрита у детей, сопровождающийся множеством симптомов.
Вот почему так важно пройти полное обследование, включая дифференциальный диагноз.
Симптомы артрита тазобедренного сустава
При артрите тазобедренного сустава проявление симптомов медленное, многое зависит от индивидуальных особенностей организма человека и от причины вызвавшей артрит. У молодых людей коксит отличается более быстрым развитием.
В начальной стадии болезни возникает чувство быстрой утомляемости сустава, появляется скованность движений в утренние часы, возникает боль в мышцах, боль в суставе и паху. По мере прогрессирования коксита, подвижность сустава еще более снижается, присоединяется воспаление суставных тканей, внутри него скапливается экссудат, что приводит к появлению значительной опухоли, покраснения, на ощупь сустав может быть горячим.
В более запущенных случаях, сустав полностью теряет подвижность, выполнение им своих функций становится сильно затрудненным или полностью не возможным.
В некоторых случаях возможно острое развитие коксита, симптоматика которого вначале болезни сходна с аналогичными симптомами при простуде или гриппе. Наблюдаются такие проявления как, высокая температура, потеря аппетита, озноб, слабость, ломота в теле и в суставах, в дальнейшем присоединяются симптомы поражения сустава. Такая симптоматика чаще наблюдается при гнойном артрите тазобедренного сустава. Если на этой стадии болезнь не проводить лечебные мероприятия, то она переходит в хроническую форму.
При ревматоидной форме коксита, наряду с поражением сустава, наблюдается вовлечение в патологический процесс всего организма. Возможна деформация конечностей, анемия, колиты, запоры и другие проявления.
Диагностика
Поскольку для коксита тазобедренного сочленения характерны явно выраженные симптомы, то врач и без обследования может поставить предварительный диагноз, а также примерно оценить степень поражения организма. При этом он проводит клиническую диагностику:
- Определяет интенсивность боли с помощью пальпации;
- Выявляет, есть ли различия в длине ног;
- Исследует наличие ограничений при движении суставов;
- Определяет степень чувствительности и достаточность кровоснабжения ног;
- Выявляет атрофию мышц.
После проведения клинической диагностики необходимо сделать инструментальную и лабораторную диагностику, которая включает в себя:
- Рентгенографию таза.
- Осевую рентгенограмму.
- КТ, МРТ, УЗИ, сцинтиграфию (при необходимости).
- Пункцию сустава и анализ синовиальной жидкости.
Лечение артрита тазобедренного сустава
В зависимости от причины и стадии артрита тазобедренного сустава его лечение может осуществляться ревматологом, хирургом, травматологом-ортопедом, фтизиатром. В острой стадии для обеспечения максимальной разгрузки и покоя тазобедренного сустава накладывается гипсовая повязка.
Фармакотерапия проводится с учетом этиологии коксита и может включать прием:
При безрезультатности попыток консервативной терапии артрита, в случае хронических болей и стойкого ограничения функции сустава решается вопрос о хирургическом вмешательстве (синовэктомии, тотальном эндопротезировании тазобедренного сустава, артропластике, артродезе, артротомии и др.).
Народные средства
Народная медицина имеет в своем арсенале достаточно средств для лечения артрита в домашних условиях, особенно, на начальной стадии.
Успешное противостояние болезни зависит от своевременно начатой терапии. При этом в подавляющем большинстве случаев удается не допустить полного разрушения хряща. Особо опасен тазобедренный артрит для детей, поэтому при первых же неблагоприятных симптомах следует обратиться к специалисту.
Исходом артрита может служить, как легкая тугоподвижность, так и полный анкилоз тазобедренного сустава. Осложнением гнойного артрита может явиться инфекционно-токсический шок или сепсис. Своевременное и полноценное лечение позволяет минимизировать нарушения функции тазобедренного сустава, предотвратить развитие остеоартроза.
В целях профилактики артрита необходимо следить за весом, серьезно относиться к лечению любых инфекций и сопутствующих заболеваний, осуществлять ПХО проникающих ранений суставов.
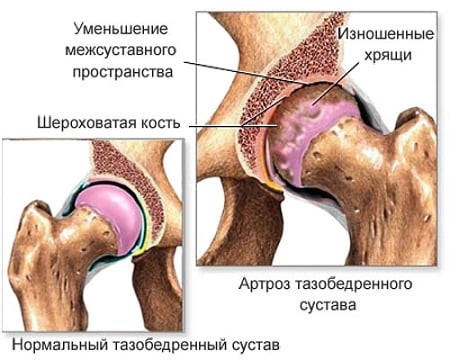
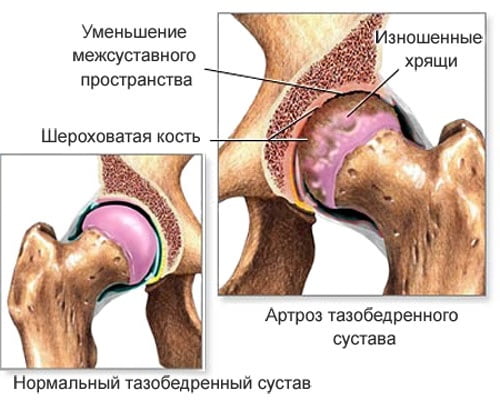
Артроз тазобедренного сустава — симптомы и схема лечения
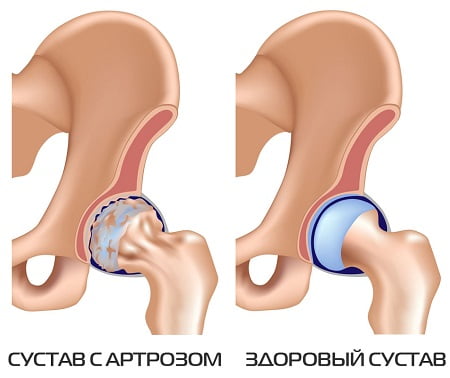
Артроз тазобедренного сустава – серьезная патология, развивающаяся в тазобедренном сочленении в результате недостаточности питания и как следствие этого, разрушения хрящевой ткани и неподвижности бедра.
При здоровой хрящевой ткани сустава движение происходит легко и не доставляет каких-либо неудобств. Если хрящ поврежден артрозом, то поверхность его уже не является гладкой, она имеет зазубрины, ямки, затрудняющие нормальное сгибание/разгибание сустава. Бедро становится похожим на заржавевшие петли садовой калитки, при открытии которой слышен скрип и чувствует напряжение при ее движении.
Заболевание опасно тем, что при несвоевременном начале лечения излечение не только невозможно, но и течение болезни приводит к дальнейшей обездвиженности и потере сустава.
Причины возникновения
Что это такое? Коксартроз развивается по многим причинам, главная из них – малоподвижный образ жизни. Чаще всего этим недугом страдают спортсмены, из-за больших нагрузок, которые могут травмировать сустав. К сожалению, артроз часто передаётся по наследству, возможен врождённый вывих в паховой области.
Причины, провоцирующие развитие коксартроза тазобедренного сустава:
- болезнь Пертеса;
- перелом шейки бедра;
- получение травм или микротравм в детстве;
- лишний вес, большая нагрузка;
- употребление спиртных напитков;
- врождённые болезни;
- повышенный уровень гормонов (возрастные изменения);
- воспаление тканей;
- разрушение суставных тканей;
- приём сильнодействующих лекарственных препаратов;
- стрессовые ситуации;
- инфекционные и воспалительные процессы;
- патологические болезни бедра в паховой области.
Особое внимание следует уделить наличию травм (микротравм). Они долго заживают, что проводит к развитию недуга годами. Чаще всего болезнь начинает развиваться у людей в возрасте 40 лет и старше. Воспаление начинается с одного тазобедренного сустава, но если не предпринять своевременное лечение, болезнь распространяется и на другие области.
Симптомы артроза тазобедренного сустава
Коксартроз чаще всего развивается у людей старше 40 лет. Он прогрессирует постепенно, а состояние человека ухудшается из года в год. Если не заниматься лечением поврежденного сустава, то через некоторое время патологические изменения могут возникнуть и в другом суставе.
В мировой практике признано, что у артрозов тазобедренного сустава есть три стадии или этапа развития. Для каждого из них характерны свои симптомы.
1 степень артроза тазобедренного сустава
На этой стадии заболевания человек испытывает боль только при и после физической нагрузки, от длительного бега или ходьбы, при этом болит в основном сам сустав, очень редко боль отдает в бедро или колено.
Также при этом походка у человека обычная, хромоты не наблюдается, мышцы бедра не атрофированы. При диагностике на снимках наблюдаются костные разрастания, которые располагаются вокруг внутреннего и наружного края вертлужной впадины, других патологических нарушений в шейке и головке бедренной кости не наблюдаются.
2 степень артроза тазобедренного сустава
При артрозе 2 степени тазобедренного сустава, симптомы становятся значительными и боли уже приобретают более постоянный и интенсивный характер, и в состоянии покоя, и при движении, отдают и в пах, и в бедро, при нагрузке пациент уже прихрамывает. Также наблюдается ограничение отведения бедра, объем движений бедра снижается.
На снимках сужение щели становится наполовину от нормы, костные разрастания обнаруживаются и на внешнем, и на внутреннем крае, головка кости бедра начинает увеличиваться, деформироваться и смещаться вверх, края ее становятся неровными.
3 степень артроза тазобедренного сустава
При этой стадии заболевания боли носят мучительный постоянный характер, и днем, и ночью, пациенту становиться трудно передвигаться самостоятельно, поэтому используется трость или костыли, объем движения сустава сильно ограничен, атрофируются мышцы голени, бедра и ягодицы.
Происходит укорочение ноги и человек вынужден наклонять тело при ходьбе в сторону больной ноги. От смещения центра тяжести увеличивается нагрузка на поврежденный сустав. На рентгеновских снимках обнаруживаются множественные костные разрастания, расширяется головка бедра и значительно сужается суставная щель.
Диагностика
Установление диагноза базируется на данных анамнеза (выявление факторов риска или причинных заболеваний), клинических данных и дополнительных методах обследования.
| Видео (кликните для воспроизведения). |
 |
История лечения: Как Дмитрий Николаев избавился от боли в суставах |
Уточнить диагноз и провести дифференциальную диагностику помогут:
- рентгенография тазобедренных суставов;
- УЗИ сочленений;
- МРТ или КТ.
Как правило, для установления точного диагноза достаточно клинического и рентгенологического обследования. На рентгенограммах находят специфические изменения, характерные для каждой стадии болезни: сужение суставной щели, наличие остеофитов, смещение и деформация головки бедренной кости, субхондральные кисты и околосуставной остеосклероз, остеопоротические изменения костей. В зависимости от наличия этих патологических изменений и их выраженности, устанавливается степень и стадия болезни.
Лечение артроза тазобедренного сустава
На первой стадии артроз тазобедренного сустава отлично поддаётся консервативному лечению. Первостепенной задачей является снятия болевого синдрома, который мешает пациенту передвигаться.
В процессе терапии коксартроза выполняется:
- восстановление питания и кровообращения в мышечных и хрящевых тканях;
- снижается физическая нагрузка на повреждённый сустав;
- восстановление повреждённых хрящей;
- активизация скрытых резервов человеческого организма, которые будут способствовать регенерации тканей на микроклеточном уровне;
- увеличение суставной щели;
- восстановление подвижности сустава и т. д.
Во время медикаментозного лечения, такой категории пациентов назначаются следующие лекарства:
Во время консервативного лечения пациенты должны придерживаться диетического питания, специально разработанного для больных с артрозом тазобедренного сустава. Курс лечебной терапии включает в себя лечебный массаж, который показан пациентам с 1 и 2 стадией артроза.
Эндопротезирование
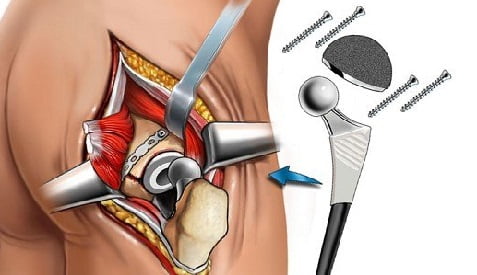
Третья стадия заболевания поддается только хирургическому лечению. Больному рекомендуется операция по замене сустава, или эндопротезирование. Хирург срезает головку кости бедра, в срез вводит металлический штырь, на который крепит искусственную головку.
Сам протез бывает однополюсным (замена только головки) и тотальным (замена обоих компонентов). Уже на следующие сутки после операции выполняются некоторые элементы ЛФК в положении лежа в постели, пациент может встать, но пока без опоры на ногу, спустя несколько дней — на костылях. Через 2-3 месяца костыли не понадобятся, будет разрешена полная нагрузка на ногу.
Пациентам, перенесшим эндопротезирование, рекомендована реабилитация, заключающаяся в лечебной физкультуре, курсе массажа, физиолечении. В большинстве случаев функция конечности восстанавливается. Срок службы протеза составляет от 10 до 20 лет, затем проводится замена его на новый.
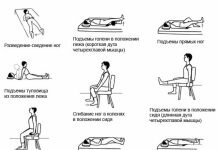
Видео гимнастика при артрозе тазобедренного сустава
Упражнения для борьбы и профилактики коксартроза нужно проводить аккуратно. Движения при ЛФК должны быть плавными, не вызывать боль. ЛФК для лечения недуга должна быть направлена главным образом на укрепление самих мышц и не нагружать суставы. Хорошим способом профилактики коксартроза является плавание, особенно – в солёной воде.
- исходное положение: лягте на пол, вытяните руки и ноги вдоль тела. Не спеша поднимайте больную ногу, выпрямленную в коленном суставе, на 15 см от пола и удерживайте её около половины минуты. После этого опустите ногу и повторите упражнение другой ногой;
- исходное положение: лягте на живот, ноги и руки вытяните вдоль тела. Поднимите прямые ноги на 15 см вверх, сведите, а затем разведите их в стороны. Все следует выполнять медленно.
Пациенту стоит помнить, что некоторые упражнения при артрозе тазобедренного сустава из ЛФК могут являться сложными для него ввиду его физической подготовки. Они являются довольно действенными методами профилактики различных недугов, поэтому включаются в систему ЛФК как при артрозе, так и при других заболеваниях.
Народные средства
В народной медицине существует множество удачных методов лечения коксартроза:
- Настойки и отвары, применяемые внутрь (существует множество рецептов приготовления целебных народных лекарств, в основу которых входит и чеснок, и лимоны, и мумие, и различные части растений, и мед и т. д.);
- Мази на основе различных природных компонентов (мази из чистотела, масла эвкалипта, алоэ и др. растений);
- Компрессы и ванны (наложение капустных листов, ванны с топинамбуром и т. д.).
Применяя все народные средства, необходимо помнить, что гарантии 100-процентного выздоровления не существует.
Профилактика
Меры профилактики очень важны, особенно если у Вас в анамнезе были дисплазия тазобедренного сустава, переломы, сильные ушибы или гнойные процессы в данной области.
- Контроль массы тела (снизить в рационе употребление мучных изделий, поваренной соли, сладкого, крепкого чая и кофе). При избыточном весе риск артроза тазобедренного сустава увеличивается.
- Исключение переноса тяжестей, прыжков (особенно с высоты). Старайтесь не находиться длительное время на ногах.
- Если имеются болезни, связанные с обменом веществ (сахарный диабет, атеросклероз), они должны компенсироваться.
- Дозированные физические упражнения, направленные на укрепление мышц бедер и ягодиц (езда на велосипеде или велотренажере, плавание, лечебная гимнастика).
Соблюдение профилактических мер, раннее выявление коксартроза и адекватное его лечение – залог положительного прогноза при этом заболевании.
Артропатия
Из дегенеративных заболеваний суставов наиболее распространен остеоартроз, при котором происходит постепенная дегенерации структур сустава – сначала изменения происходят в хрящевой ткани, с постепенным истончением, а затем образованием костных разрастаний, вследствие нарушения фрикционных свойств суставного хряща. Кроме того, при наличии нестабильности возможен отрыв кусочков хряща с образованием суставной мыши, что приводит к крепитации или эпизодам блокировки сустава. Артропатия может развиваться также в результате воспалительных заболеваний суставов, таких как ревматоидный артрит, болезнь Бехтерева или аутоиммунных заболеваний (неспецифический язвенный колит болезнь Крона системная красная волчанка или полимиалгия. Артропатия может быть также связана с реактивным артритом, вследствие инфекций причиной, которой могут быть операции, инъекции, укусы насекомых или животных, абсцессы, остеомиелит, сепсис.
Наиболее подвержены риску развития артропатии пациенты с наличием таких заболеваний, как сахарный диабет или дегенеративные заболеваний суставов. Заболеваемость артропатиями не имеет точных статистических данных, так как появление артропатии вторично по отношению к основному заболеванию.
Основным симптомом артропатии являются боли в суставе или околосуставной области. Боли могут быть как в одном суставе, так и нескольких в зависимости от заболевания, которое послужило причиной артропатии. Кроме болевого синдрома возможно появление отечности и припухлости в области сустава, в результате воспалительной реакции. Болевой синдром может усиливаться при нагрузках или спровоцирован обострением основного заболевания или нарушением диеты как, например, при подагре или псевдоподагре. Кроме того, при некоторых формах артропатии возможно нарушение функции сустава, нестабильность сустава (посттравматическая артропатия или невропатическая артропатия). Все симптомы при артропатии неспецифичны и аналогичны тем, что возникают при других заболеваниях суставов.
Диагностика
В первую очередь, для диагностики артропатии имеет большое значение история заболевания. Наличие травмы в анамнезе, характер и время появление болей. Наличие у пациента сопутствующих соматических заболеваний (сахарный диабет, подагра или ревматоидный артрит). Кроме того, необходима информация о наличии инфекций, оперативных вмешательств, наличие общих симптомов интоксикации (лихорадка, потеря веса, общая слабость). Физикальное обследование позволяет определить наличие локальной болезненности в области сустава, припухлости или отечности, определить возможную амплитуду движений в суставе, наличие крепитации. Кроме того, возможно проведение функциональных тестов для определения возможной нестабильности.
Лабораторные исследования. Анализы крови могут диагностировать наличие воспалительного процесса как, например увеличение СОЭ, С – реактивного белка, изменения в лейкоцитарной формуле, изменения в уровне гемоглобина или количества эритроцитов. Анализы биохимические позволяют определить наличие метаболических нарушений (например, сахарный диабет или подагра). Иммуноферментные анализы позволяют определить наличие специфических антител к инфекциям или к собственным тканям. Возможно также лабораторное исследование пунктата синовиальной жидкости.
Рентгенография позволяет обнаружить истончение суставного хряща, наличие остеофитов, наличие увеличения суставов, подвывихов суставов. МРТ и КТ исследования применяются для дифференциальной диагностики с другими заболеваниями суставов и более качественной визуализации тканей суставов. Сканирование костей с использованием радиоизотопов необходимо в случае подозрения на онкологические заболевания или дифференциации стрессовых переломов.
Лечение зависит от конкретного заболевания или причины развития артропатии и привело к развитию болевого синдрома и воспаления в суставах. Нередко компенсация основного заболевания позволяет значительно минимизировать симптоматику со стороны суставов.
Разгрузка сустава необходима при выраженном болевом синдроме или же наличия травмы в анамнезе. Возможно также применение ортезов для снижения нагрузки на сустав.
Медикаментозное лечение. Применение препаратов НПВС оправдано при наличии воспалительной реакции и позволяет приостановить воспалительный процесс в суставах и деструктивные нарушения. Особенно эффективно применение этих препаратов при наличии таких заболеваний, как ревматоидный артрит. При остеоартрозе применение препаратов НПВС помогает уменьшить симптомы, но не прогрессирование заболевания. Применение антибиотиков показано при наличии вторичного поражения суставов инфекциями. Возможно также локальное введение стероидов, как короткого действия, так и пролонгированных. Кроме того, при наличии остеоартроза возможно внутрисуставное введение эндопротезов синовиальной жидкости или производных гиалуроновой кислоты. Возможен прием хондропротекторов курсами, что позволяет в определенной степени притормозить дегенеративные изменения в суставах.
Физиотерапия позволяет уменьшить воспалительный процесс, уменьшить болевые проявления, улучшить кровообращение в суставе и околосуставных тканях.
ЛФК. Дозированные физические нагрузки позволяют восстановить мышечный тонус и улучшить стабильность и опорную функцию суставов.
Хирургические методы лечения показаны в случаях тяжелой артропатии. Например, при гипертрофической фасеточной артропатии применяется частичная фасетэктомия или же применяется спондилодез (фиксация) позвонков при наличии выраженной нестабильности. Возможно также полная замена сустава (эндопротезирование) коленного или тазобедренного сустава в тех случаях, когда есть выраженные морфологические изменения в суставах и есть значительные нарушения функций.
Прогноз при артропатии зависит от основного заболевания. Симптоматика при системных инфекциях может исчезнуть по мере выздоровления. Если же речь идет о таких заболеваниях как остеоартроз, ревматоидный артрит, или псориатический артрит или подагра, то симптоматика будет появляться и исчезать по мере перехода заболевания из стадии обострения в стадию ремиссии.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
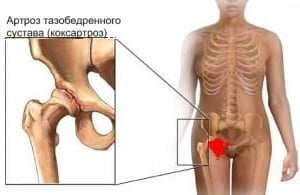
В чем причина появления артроза тазобедренного сустава и как его лечить
Артроз тазобедренного сустава (коксартроз) – это серьезное заболевание, характеризующееся постепенным разрушением хрящей в области бедра. При отсутствии должного лечения болезнь прогрессирует и может привести к полной потере сустава и неподвижности.
Данная патология чаще всего характерна возрастным людям, достигшим 40-летнего возраста, но встречаются случаи, когда заболевание поражает и молодых.
Причины развития артроза
Этиология патологических процессов, происходящих в тазобедренном суставе, зависит от вида заболевания. Коксартроз подразделяется на 2 вида: первичный и вторичный.
Первичный характеризуется медленным развитием болезни с нарушением кровоснабжения. Основной причиной такого вида патологии является нарушение обмена веществ и возрастные изменения, свойственные людям после 50 лет.
Вторичный коксартроз встречается гораздо реже. Факторами, провоцирующими развитие вторичного артроза тазобедренного сустава, могут быть:
- травмы, переломы, вывихи шейки бедра;
- избыточная масса тела;
- большие физические нагрузки;
- некоторые заболевания: сахарный диабет, болезнь Пертеса, подагра, артрит, туберкулез кости;
- последствия перенесенных операций на данной зоне;
- доброкачественные и злокачественные опухоли;
- генетическая предрасположенность;
- стрессовые ситуации.
Данная патология зачастую присуща спортсменам из-за многочисленных травм.
Важно! Любителям спорта в пожилом возрасте следует ограничить физические нагрузки. Возрастные изменения, происходящие в организме, в сочетании с чрезмерными нагрузками способны привести к появлению артроза.
К разрушению сустава часто приводит совокупность нескольких факторов. К примеру: лишний вес, стресс, перелом или вывих – все вместе становится причиной развития артроза.
Признаки коксартроза
Симптоматика артроза ярко выражена и прогрессирует с течением времени. Ранняя стадия заболевания характеризуется болью, дискомфортом, хрустом в суставе при движении.
Дальнейшее развитие патологии ведет к усилению симптомов. Болевые ощущения охватывают все большую зону, появляется хромота, конечность укорачивается, постепенно мышцы полностью атрофируются.
В своем развитии артроз тазобедренного сустава проходит три стадии, каждая из которых характеризуется определенными признаками:
| 1 степень | 2 степень | 3 степень |
| Симптомы | болевые ощущения в суставе после физической нагрузки или длительной ходьбы, изредка – в колене или бедре; |
после отдыха боль стихает.
болевой синдром распространяется почти на всю ногу, отдавая при ходьбе в бедро и в паховую область;
появляется хромота.
нога значительно укорачивается; мышцы постепенно атрофируются, что может привести к полной неподвижности сустава.
появление мелких трещин.
головка кости бедра увеличена, деформирована и смещена вверх;
на поверхности костной ткани наблюдается множество наростов (остеофитов).
наличие крупных остеофитов; межсуставная щель отсутствует;
наблюдается срастание суставов.
Развитие болезни происходит постепенно, в течение нескольких лет. При этом состояние человека становится хуже из года в год.
Внимание! Отсутствие лечения поврежденного сустава может привести к патологическим изменениям в суставе второй конечности и грозит полной неподвижностью.
Правильно проведенная диагностика и своевременное лечение дают положительные результаты и помогают избежать инвалидности.
Диагностика
При появлении первых симптомов коксартроза следует обратиться в лечебное учреждение к травматологу, хирургу или ортопеду.
Диагностирование заболевания начинается с устного опроса больного, ощупывания верхней части бедра для выявления болевых точек и костных наростов.
Для постановки более точного диагноза врач назначает:
- биохимический анализ крови;
- рентгенографию тазобедренных суставов;
- ультразвуковое исследование;
- магнитно-резонансную томографию (МРТ);
- компьютерную томографию.
Инструментальные исследования необходимы для установления стадии развития заболевания и назначения соответствующего лечения.
Способы лечения артроза
Первоочередной задачей при лечении артроза является снятие острой боли, мешающей больному передвигаться. При первой и второй стадии заболевания практикуется применение консервативной терапии, включающей в себя:
- медикаментозное лечение;
- физиотерапевтические процедуры;
- массаж;
- лечение грязями;
- лечебно-физкультурный комплекс.
Допускается также применение народных средств.
Медикаментозная терапия
Положительный эффект при лечении артроза достигается при применении следующих лекарственных препаратов:
- Нестероидных средств, снимающих боль и воспаление. Рекомендуется применять не более одного препарата, чтобы не подавить естественную возможность хряща к восстановлению.
- Хондропотекторов, восстанавливающих хрящевую ткань. Необходимы для предотвращения разрушения сустава. Применяются в течение нескольких месяцев параллельно с инъекциями.
- Миорелаксантов, обеспечивающих нормальное кровоснабжение, снимающие спазмы мышц. Для исключения побочных эффектов применяются под наблюдением врача.
- Глюкокортикоидных гормональных препаратов, снимающих болевые ощущения и воспалительные процессы костей бедра.
- Сосудистых лекарств, расширяющих сосуды и расслабляющих гладкую мускулатуру
- Наружных средств – мазей, гелей. Применяются для уменьшения болей, снятия мышечных спазм.
Консервативное лечение должно сопровождаться корректировкой рациона питания. Для больных с артрозом тазобедренного сустава разрабатывается специальная диета. Кроме того, назначается лечебный массаж и курс физиотерапии.
Народные методы лечения
Для прекращения разрушительных процессов, происходящих в тазобедренном суставе, наряду с традиционными медицинскими методами используются и народные средства.
Способы лечения коксартроза при помощи нетрадиционной медицины включают в себя применение:
- мазей и растираний;
- компрессов;
- настоек;
- лечебных ванн.
Так как для приготовления мазей и растираний используется натуральное сырье (эвкалипт, алоэ, мята, можжевельник, крапива), их нельзя долго хранить. Чтобы мази не потеряли свои целебные свойства, их следует держать в темном прохладном месте. После нанесения мази на больной сустав, его нужно обернуть полиэтиленовой пленкой и укутать шарфом.
Облегчить острую боль можно с помощью компрессов. Для этого используют смесь хрена с сырым картофелем, капустные листы, морскую соль. Рекомендуется чередовать холодные и горячие компрессы.
Важно! Стебли и листья растений, предназначенные для изготовления мазей, должны быть свежими. Перед приготовлением целебного средства их следует ополаскивать холодной водой.
Для изготовления настоек используются лекарственные травы (сабельник, листья сирени, корень девясила, багульник) и натуральные продукты (мед, лимон, сельдерей, растительное масло). Эти настойки используют как внутрь, так и для растираний.
Целебные ванны предназначены для улучшения кровообращения, снятия воспаления, купирования болевого синдрома. Для этого используют топинамбур, корень лопуха, листья смородины, чабрец, трехцветную фиалку и другие травы, из которых изготавливают сборы и добавляют в воду. Принимают ванну от 15 до 20 минут.
Для лечения коксартроза народными средствами необходимы специальные познания о свойствах целебных растений. В случае наличия сопутствующих заболеваний применение некоторых трав может быть противопоказано. Поэтому перед использованием народных рецептов следует проконсультироваться с лечащим врачом.
Лечебная физкультура
Одним из обязательных компонентов комплексной терапии артроза тазобедренного сустава является лечебная физкультура (ЛФК). Благодаря этому комплексу улучшается кровообращение, повышается тонус мышц, восстанавливается подвижность суставов.
Существует несколько методик лечебной гимнастики, разработанные докторами Евдокименко, Бубновским, Поповым. Наиболее действенная методика подбирается для каждого пациента индивидуально.
Но, какая б из техник не была выбрана, имеется ряд общих правил, которых следует придерживаться при выполнении упражнений:
- избегать резких движений, все действия выполнять плавно;
- занимать такое исходное положение, чтобы не создавать дополнительной нагрузки на сустав;
- занятия должны длиться не более получаса;
- отдыхать между упражнениями;
- начинать гимнастику с простых упражнений, постепенно дополняя занятия новыми элементами;
- заниматься ежедневно;
- контролировать уровень артериального давления.
Начинать заниматься лечебной физкультурой нужно только после снятия болезненных синдромов. Не разрешается выполнять любые упражнения, вызывающие резкую боль. Также нельзя приседать, интенсивно сгибать и разгибать тазобедренный сустав.
Важно! Существует ряд сопутствующих заболеваний, при которых занятия лечебной физкультурой противопоказаны. Это артериальная гипертензия, тяжелые сердечные патологии, паховая грыжа. Нельзя заниматься гимнастикой женщинам во время менструального цикла. Чтобы убедиться в отсутствии противопоказаний, нужно пройти консультацию у лечащего врача.
Лечебная гимнастика способствует улучшению общего самочувствия, укреплению мышц, связок и сосудов, ускоряет регенеративные процессы.
| Видео (кликните для воспроизведения). |
|
Доктор С.М.Бубновcкий подтверждает силу препарата... Читать далее >>> |
Для профилактики артроза тазобедренного сустава следует сбалансировать рацион питания, отказавшись от вредной пищи; постоянно контролировать массу тела; исключить перенос тяжестей, прыжков с высоты. Для укрепления тазобедренных мышц заниматься специальными физическими упражнениями.
Своевременное выявление коксартроза, соответствующая терапия и профилактические мероприятия помогут достигнуть положительного эффекта в лечении заболевания.
Источники
-
Здоровье без аптеки. Гипертония, гастрит, артрит, диабет. — М. : Газетный мир, 2013. — 160 c. -
Саидов, Ёр Кардиоваскулярная патология при ревматоидном артрите / Ёр Саидов. — Москва: Мир, 2011. — 224 c. -
Татьяна, Абрамова und Сергей Абрамов Нейроиммунологическая характеристика больных ревматоидным артритом: моногр. / Татьяна Абрамова und Сергей Абрамов. — М. : Palmarium Academic Publishing, 2012. — 220 c.
| боль становится более интенсивной, приобретая постоянный характер; | круглосуточная, непрекращающаяся даже ночью, боль; появляется необходимость опоры при ходьбе (костыли, трость); |
| Диагностическая картина | уменьшение объема синовиальной жидкости; изменение структуры хряща; |
| расстояние между суставными костями значительно сужено; | полное разрушение хрящевой прослойки; |