Содержание
- 1 Дисплазия тазобедренных суставов у новорожденного: симптомы,лечение, полное описание заболевания
- 2 Недоразвитость тазобедренных суставов у новорожденных
- 3 Техника детского массажа при дисплазии тазобедренных суставов
- 4 Дисплазия тазобедренных суставов у детей
Дисплазия тазобедренных суставов у новорожденного: симптомы,лечение, полное описание заболевания
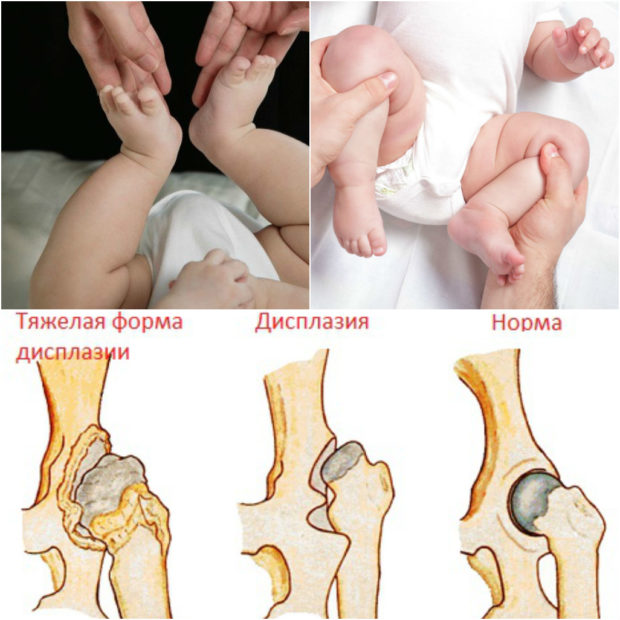
Врожденная дисплазия тазобедренного сустава диагностируется у трех новорожденных из тысячи обследованных детей. На патологию указывают ограничение отведения бедра, асимметричное положение бедренных и ягодичных складок. Лечение дисплазии у новорожденных преимущественно консервативное с использованием ортопедических приспособлений, проведение физиотерапевтических и массажных процедур.
Что такое дисплазия тазобедренных суставов
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
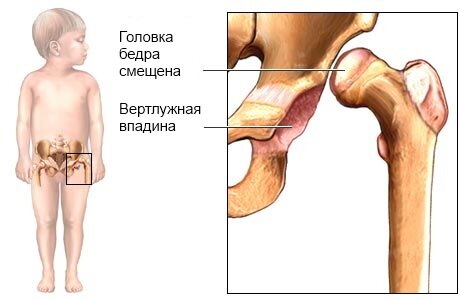
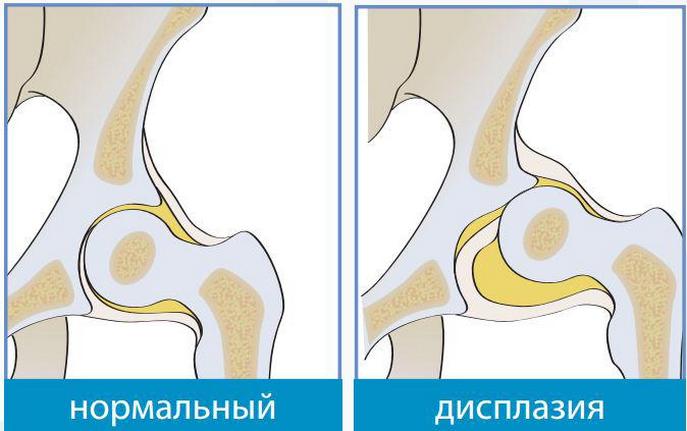
Дисплазией тазобедренного сустава (ТБС) называется врожденная патология, провоцирующая частые вывихи или подвывихи. При рождении ТБС младенца еще окончательно не сформирован. Вертлужная впадина уплощена, расположена почти вертикально, а головку бедренной кости удерживают только эластичная круглая связка, вертлужная губа и суставная капсула.
На определенном этапе эмбриогенеза происходит сбой — нарушается развитие связок, хрящевых и костных структур или мышечных тканей. Головка бедра уже не удерживается в вертлужной впадине, а периодически смещается или полностью выскальзывает из нее. Дисплазии разнятся степенью недоразвития ТБС. У новорожденных диагностируются как грубые нарушения, так и повышенная подвижность на фоне слабого связочного аппарата.
Классификация
В основе классификации дисплазии лежит нарушение развития определенного отдела тазобедренного сустава. При ацетабулярной патологии неправильно формируется вертлужная впадина — ее размер уменьшен, а хрящевой ободок недоразвит. Для дисплазии бедренной кости характерно нарушение угла сочленения шейки бедра с его телом. А ротационная патология проявляется изменением геометрии костей в горизонтальной плоскости.
Также детские ортопеды классифицируют дисплазии новорожденных в зависимости от тяжести недоразвития ТБС. Степень патологии всегда становится определяющим фактором при выборе методов лечения.
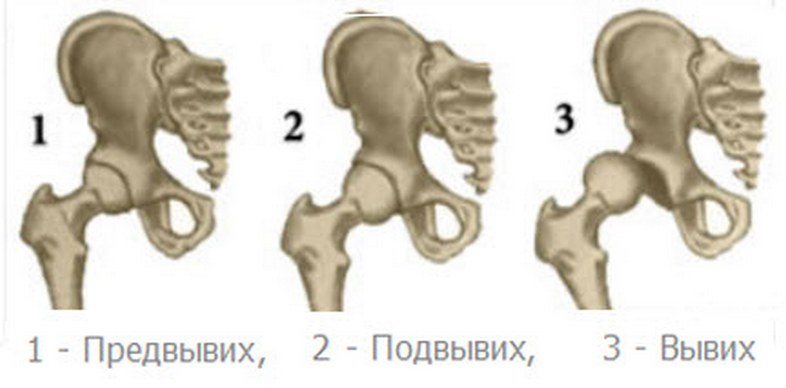
| Степень тяжести дисплазии ТБС | Характерные особенности патологии |
| Первая (предвывих) | Костно-хрящевые элементы недоразвиты, мышцы и связки патологически не изменены, головка бедренной кости не отклонена |
| Вторая (подвывих) | Недоразвитие костных и хрящевых структур ТБС стало причиной смещения (дислокации) бедренной головки кверху и кнаружи |
| Третья (вывих) | Суставные поверхности не контактируют друг с другом, что приводит к выскальзыванию головки бедренной кости из вертлужной впадины |
 Почему возникает заболевание
Почему возникает заболевание
Дисплазия ТБС является мультифакторной патологией. Считается доказанной теория наследственной предрасположенности. Недоразвитие тазобедренного сустава в 10 раз чаще наблюдается у новорожденных, родители которых страдали нарушением внутриутробного формирования ТБС.
Существуют и другие теории, объясняющие происхождение дисплазии:
- повышенный уровень прогестеронов на поздних сроках вынашивания беременности, вырабатывающихся в организме для расслабления мышц, связок, подготовки родовых путей;
- воздействие токсичных веществ, прием матерью в период беременности определенных препаратов (глюкокортикостероиды, цитостатики), негативно влияющих на кости, хрящи, связочно-сухожильный аппарат.
Дисплазия тазобедренного сустава также может быть спровоцирована ягодичным предлежанием плода, нехваткой в организме женщины витаминов, микроэлементов, ограничением подвижности плода в матке, в том числе и из-за его крупных размеров.
Симптоматика патологии
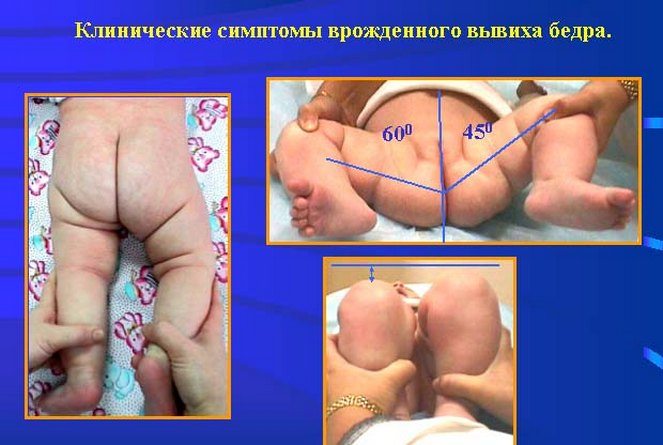
Характерные симптомы дисплазии ТБС являются и основными диагностическими критериями. Патология может быть обнаружена детским ортопедом при осмотре ребенка в роддоме. Врач оценивает состояние тазобедренных суставов по положению и размерам ног, взаимному соответствию кожных складок в области бедер, мышечному тонусу, объему активных, пассивных движений.
У новорожденных
Наиболее информативен у новорожденных симптом укорочения бедра. Врач укладывает ребенка на спину, сгибает его тазобедренные и коленные суставы. На диспластические изменения указывает расположение одного колена ниже другого. Обязательно проводится выявление симптома Маркса-Ортолани в положении ребенка лежа на спине с согнутыми ногами. О дисплазии свидетельствует характерный щелчок, отчетливо слышимый при равномерном и постепенном отведении бедер в стороны.
У грудничков до года
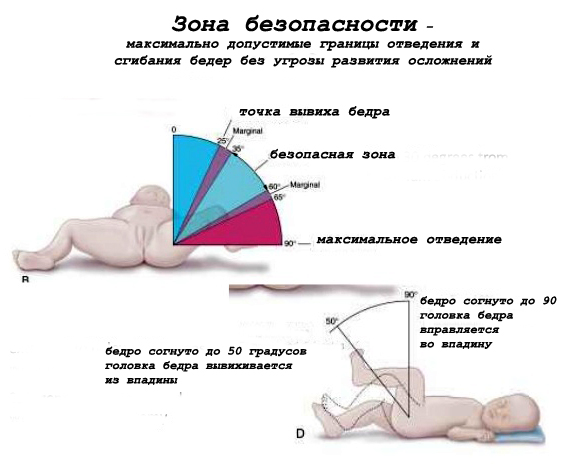
У детей до 12 месяцев, помимо вышеперечисленных симптомов,диагностировать патологию позволяет обнаружение и других специфических признаков недоразвития ТБС. Асимметричное расположение паховых, подколенных, ягодичных кожных складок информативно только после 2-3 месяцев. У детей младшего возраста подобное состояние вполне физиологично, является вариантом нормы. О дисплазии свидетельствует также ограничение движений при отведении ног до 50-60 градусов.
У малышей после года
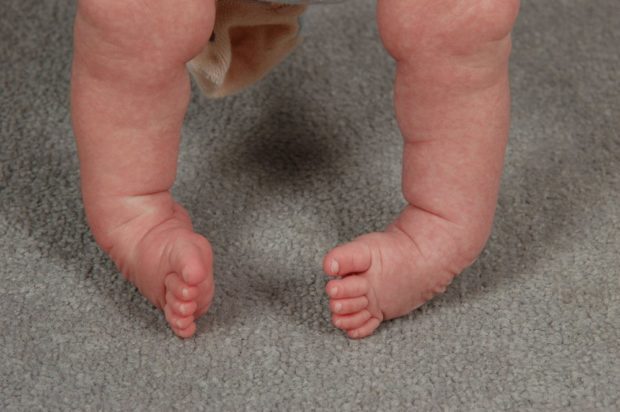
К концу первого года жизни ребенок делает первые шаги. Если по каким-либо причинам дисплазия не была обнаружена ранее, то теперь на нее могут указывать особенности походки ребенка. При вывихе он прихрамывает, как бы «переваливается» из стороны в сторону, пытаясь стабилизировать положение тела при движении. К косвенным признакам патологии относятся ходьба «на цыпочках», подворачивание стопы внутрь.
Как проводят диагностику
Первичный диагноз выставляется на основании внешнего осмотра новорожденного, проведения ряда функциональных тестов для оценки мышечной силы, чувствительности, объема движений. Но даже при обнаружении характерных признаков дисплазии ТБС требуется проведение дополнительных диагностических мероприятий.
Инструментальная
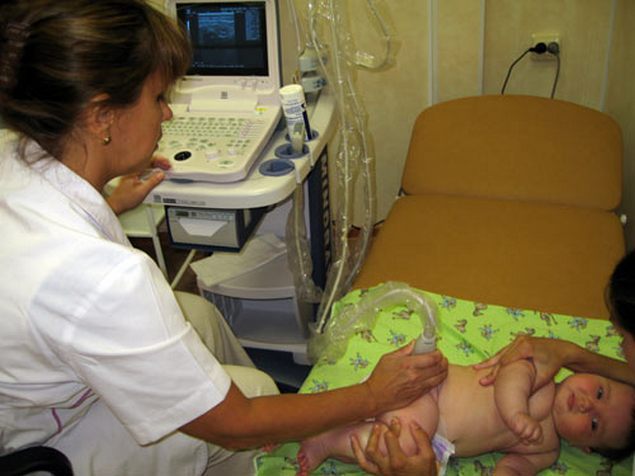
Диагноз уточняется с помощью рентгенографии и (или) ультразвукового исследования ТБС. УЗИ информативно при обнаружении недоразвития сустава у детей с первых дней жизни. Рентгенография проводится только по достижению ими 2-3 месяцев, так как на полученных изображениях неокостеневшие хрящевые структуры не визуализируются.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Дифференциальная
Под симптомы дисплазии ТБС могут маскироваться другие заболевания опорно-двигательного аппарата. Рентгенографическое и ультразвуковое исследования проводятся и в качестве дифференциальной диагностики для исключения патологического и паралитического вывиха бедра, метафизарного перелома, артрогрипоза, рахита, эпифизарных остеодисплазий.
Методы лечения
Терапия направлена на правильное дальнейшее формирование тазобедренного сустава у новорожденных. Применяется только комплексный подход с использованием всех консервативных методов лечения дисплазии. Они дополняют друг друга, усиливают и пролонгируют терапевтическое воздействие.
Гипсование
При обнаружении дисплазии высокой степени тяжести лечение проводится одномоментным вправлением вывиха с дальнейшей иммобилизацией конечности гипсованием. Подобную манипуляцию ортопеды выполняют только по достижению ребенком 2 лет. Лечение также может быть дополнено скелетным вытяжением.
Ортопедические устройства
Ортопедическая коррекция — наиболее эффективный метод терапии недоразвития ТБС любой степени тяжести. Длительное, часто постоянное использование приспособлений способствует правильному формированию тазобедренного сустава, постепенному повышению объема движений, восстановлению всех его функций.
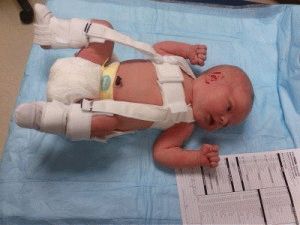
Стремена Павлика
Стременами Павлика называется первая мягкая ортопедическая конструкция, которую стали использовать в лечении патологии. Она востребована до сих пор, так как излишне не ограничивает свободу движений в тазобедренных суставах. Стремена Павлика состоят из грудного бандажа, крепящегося на теле с помощью лямок, небольших мягких накладок на колени и штрипок, соединяющих все части изделия в одно целое. В зависимости от тяжести патологии приспособление надевают на срок от 2 до 12 часов в день.
Подушка Фрейка
Подушка Фрейка — мягкое ортопедическое изделие, фиксирующее и удерживающее согнутые в коленях детские ножки в разведенном положении. В ее конструкции присутствует плотный валик для отведения коленок, ремешки и фиксаторы для надежного крепления приспособления на теле ребенка. Подушка Фрейка может использоваться в терапии дисплазии с 1 месяца. Обычно ее надевают в дневные часы и снимают перед сном. Но при врожденном вывихе нередко показано круглосуточное ношение.
Шина Виленского
Шина Виленского — ортопедическое приспособление в виде распорки для ног, оснащенное фиксирующими ремнями и шнуровкой. В конструкции также предусмотрен регулятор, с помощью которого врач корректирует угол отведения бедер. Шина Виленского чаще используется в терапии выраженного недоразвития ТБС. Приспособление предназначено для круглосуточного ношения на протяжении 3-6 месяцев.
Шина Тюбингера
Шиной Тюбингера называется отводящий ортопедический механизм для терапии дисплазии у младенцев от рождения до 1 года. Основные составляющие приспособления — мягкие наплечники, набедренные упоры, регулировочная распорка, застежки белого и красного цвета, нити с бусинами. Шина Тюбингера используется для постоянного ношения с непродолжительными перерывами на гигиенические процедуры.
Шина Волкова
Шина Волкова — ортопедическое изделие из полиэтилена, состоящее из кроватки для спины, верхней части, укладывающейся на живот и боковых элементов, фиксирующих голени и бедра. Режим ношения определяется индивидуально в зависимости от тяжести патологии и возраста ребенка. Шина Волкова в последнее время почти не используется из-за отсутствия регулирующего механизма в конструкции и сильного ограничения движений.
Гимнастические и массажные приемы
Лечебная гимнастика применяется с первых дней терапии. Регулярные занятия способствуют укреплению мышц, связочно-сухожильного аппарата, удержанию бедренной головки в вертлужной впадине. При выборе упражнений врач учитывает возраст ребенка, общее состояние его здоровья, а также текущий этап терапии — разведение ног, стабилизация ТБС или реабилитация. Обязательно выписывается направление к профессиональному массажисту, специализирующемуся на лечении дисплазии для обработки ягодичных мышц.
Физиопроцедуры
На протяжении всего лечения дисплазии у новорожденных проводятся физиотерапевтические процедуры — магнитотерапия, лазеротерапия, гипербарическая оксигенация, амплипульстерапия, ультразвуковая терапия. Под воздействием физических улучшается кровоснабжение тканей питательными веществами, необходимыми для правильного формирования костных и хрящевых структур ТБС.
Оперативное вмешательство
При неэффективности консервативной терапии, выраженной деформации элементов ТБС показано хирургическое лечение. Чаще проводится открытое вправление вывиха — рассечение суставной капсулы с последующей установкой головки бедренной кости в вертлужной впадине. К хирургическим методам лечения дисплазии также относится остеотомия, осуществляемая для придания проксимальному концу бедренной кости правильной конфигурации.
Прогнозы и осложнения
При своевременном лечении прогноз благоприятный. Если по каким-либо причинам терапия была проведена поздно, то существует вероятность развития у взрослых коксартроза — артроза тазобедренного сустава. Опасны и невправленные вывихи бедер. С течением времени образуется «ложный» сустав в сочетании с укорочением ноги, патологическими изменениями мышц.
Как предупредить развитие дисплазии у новорожденного
Основная профилактика недоразвития тазобедренных суставов у новорожденных заключается в регулярном посещении ортопеда для внешнего осмотра и проведения УЗИ. Врачи также рекомендуют родителям детей, предрасположенных к диспластическим изменениям ТБС, ежедневно заниматься с ребенком лечебной физкультурой, расслабляющим и общеукрепляющим массажем, исключить тугое пеленание.
Недоразвитость тазобедренных суставов у новорожденных
Недоразвитость тазобедренных суставов – замедленное развитие ядер сустава. В норме у детей они формируются в возрасте 3-7 месяцев. Не стоит путать незрелость суставов и дисплазию, это в корне разные заболевания, дисплазия заключается в неправильном формировании. В нынешнее время заболевания разграничены. Диагноз ставится, когда развитие ядер заметно запаздывает. У девочек выделяется эстроген, благодаря ему ядра созревают быстрее, скорость биологических процессов в организме девочек выше.
Несвоевременное лечение патологии у новорожденных приводит к ухудшению состояния болезни, вследствие чего развивается дисплазия. Чтобы вовремя начать лечение, требуется ранняя диагностика заболевания. Уже на 2-3 недели после рождения малыша специальный врач способен заметить патологию. Если лечение проведено вовремя, состояние тазобедренного сустава восстановится, от болезни не останется и следа к полугоду. Если отклонение от нормы диагностировано после полугода, лечение незрелости у новорожденных окажется проблематичней. Исключая риск возникновения осложнений, рекомендуется проводить осмотр малыша в месяц, в три, в полгода и год.
Основные признаки, указывающие на наличие патологии:
- Нарушение симметрии паховых и ягодичных складок;
- Различная длина нижних конечностей новорожденных;
- При ходьбе в месте сустава слышны щелчки;
- Ноги ребёнка не могут разводиться на 170 градусов.
Если у новорожденных присутствует один из признаков, требуется обратиться к врачу.
Причины возникновения недоразвитого сустава:
- Несбалансированное питание матери при беременности;
- Беременности сопутствовал сильно выраженный токсикоз;
- Поздняя беременность;
- Различные инфекционные заболевания, перенесенные во время беременности;
- Роды прошли тяжело;
- Обнаружена наследственная предрасположенность к болезни.
Методы лечения недоразвитости тазобедренных суставов
Если болезнь определили вовремя, лечение преимущественно консервативное. На начальном этапе заболевания в лечении используют специальные распорки и шины. Их действие направленно на разведение в разные стороны нижних конечностей новорожденных. Приспособления стимулируют рост тазобедренных суставов и развитие. При лечении патологии врач назначает витамины, курс специального массажа и лечебную гимнастику.
Хорошие результаты показывает физиотерапия. Проводится магнитотерапия и электрофорез с фосфором и кальцием. Курс лечения насыщает нужными веществами и элементами суставы ребёнка, улучшает кровообращение. Желательно при недоразвитости суставов походить на приём к остеопату, правильные действия которого восстанавливают баланс структуры костей ребёнка. Для профилактики заболевания лучше использовать широкое пеленание ребёнка.
При наличии недоразвитости суставов важно знать несколько правил:
- Лучше носить детей на руках с разведёнными ногами.
- Обязательное выполнение гимнастических упражнений.
- Своевременное обучение ходьбе. Не стоит учить детей ходить слишком рано. Желательно исключить различные приспособления для ходьбы детей: ходунки, вожжи и прочие.
Широкое пеленание ребёнка
Средством лечения незрелости считается лечение широким пеленанием детей. Многие родители часто слышали о методе, но не знают, как правильно сделать широкое пеленание.
Порядок действий при широком пеленании новорожденных:
- Плотная пелёнка складывается в форме треугольника. Прямой угол кладётся вниз.
- Ребёнку надевают подгузник и укладывают сверху на пелёнку.
- Ноги ребёнка сгибаются приблизительно на 80 градусов.
- Концом пелёнки сначала оборачивается одна нога, потом вторым концом другая. Угол пелёнки зафиксирован на животе ребёнка.
- Чтобы пелёнка не спадала, можно запеленать малыша поверх дополнительной пелёнкой.
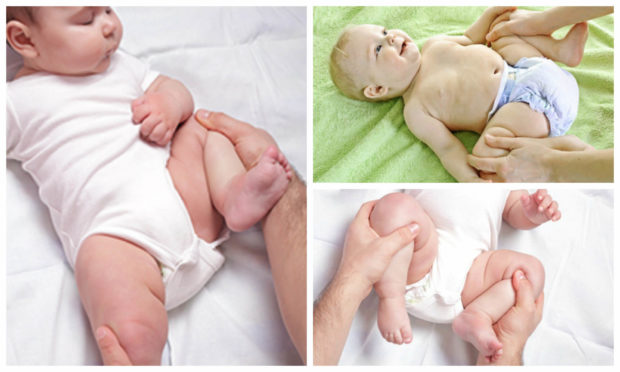
Массаж при недоразвитости суставов
Массаж для ребёнка с заболеванием проводит специальный врач, желательно с хорошим опытом. Суставы и кости малышей хрупкие, любые неправильные действия при массаже способны нарушить нормальную работу опорно-двигательного аппарата. На протяжении курса массажа нужно контролировать состояние суставов и костей. Курс массажа делят на несколько отрезков, в конце каждого проводится УЗИ. УЗИ тазобедренных суставов покажет – имеет ли положительную динамику указанный метод лечения. Если результатов нет, массаж неэффективен, назначают другие процедуры.
Продолжительность сеанса массажа не превышает 20 минут, первые пять минут проводятся подготовительные манипуляции.
Действия, выполняемые специалистом при недоразвитости тазобедренных суставов
- Ребёнка укладывают на животик. Медленным поглаживанием растирают спину, руки и ягодицы;
- После меняют положение – переворачивая на спину. Поглаживают грудную клетку, живот, верхние и нижние конечности новорожденных.
Манипуляции направлены на настройку положительных эмоций и тактильных ощущений. Обычно детям нравится предварительный этап, малыши расслабляются.
Основной этап массажа:
- После поглаживающих движений делается интенсивное растирание мышц, давление движения увеличивается. Здесь массажируются мышцы, связки и сухожилия детей. Движения выполняются по кругу подушечками пальцев. Верхние, нижние конечности, спина и живот тоже подвергаются растиранию;
- После растирания перечисленного массаж переходит на ягодицы и повреждённый сустав;
- Положение малыша на животе. Ягодицы после растирания подвергаются пощипываниям и лёгким постукиваниям;
- Круговые движения выполняются в районе сустава;
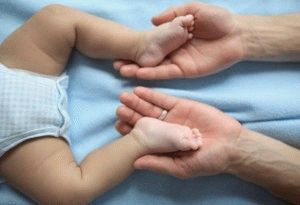
- Ребёнка переворачивают на спину. Одной рукой специалист держит тазобедренный сустав, другой обхватывает коленку ноги и отводит в сторону. Манипуляции проделываются мягко и с осторожностью;
- Следующее действие – сгибание ножек в коленных суставах с небольшим потряхиванием. После проводится разведение согнутых ног наружу.
- В заключение сеанса массажа выполняется поглаживание и разминание стоп.
Манипуляции повторяются в среднем 10-12 раз. Лечение массажем проводится через день. При выполнении потребуется внимательно следить за реакцией малыша. Действия прекращаются, если ребёнок начинает беспокоиться и плакать. Повторять допускается, когда ребёнок успокоится.
Лечение массажем следует проводить регулярно, чтобы оставались видны положительные результаты.
Лечебная гимнастика
Гимнастика признана обязательным методом восстановления и лечения недоразвитости тазобедренных суставов. Все гимнастические упражнения проводятся предельно аккуратно, чтобы бедро не сместилось с суставной впадины. Упражнения, направленные на коррекцию сустава, допустимо чередовать. Выполнять следует до 10 раз в день. Чтобы увидеть положительные результаты, потребуется проводить несколько курсов гимнастических упражнений.
Отдельные упражнения родители способны сами проводить ребёнку:
- Выполнять лёгкими поглаживающими движениями массаж в районе тазобедренного сустава;
- Прижимать ножки ребёнка к животу под прямым углом;
- Делать круговые движения бёдрами;
- Упражнение велосипед;
- Упражнения заканчиваются поглаживаниями;
- Упражнения желательно делать 2 раза в день.
Использование ортопедических приспособлений
К методам консервативного лечения относится лечение с помощью различных ортопедических приспособлений. Они фиксируют ножки ребёнка в состоянии отведения, благодаря чему происходит восстановление недоразвитого сустава.
Приспособления, используемые при незрелости тазобедренного сустава:
- Подушка Фрейка. Приспособление, сходное с широким пеленанием. Продаётся в специализированных магазинах либо изготавливается самостоятельно.
- Штанишки Беккера. Не дают ребёнку сводить ноги вместе.
- Стремена Павлика.
- Шины Виленского. Носятся ежедневно на протяжении трёх месяцев. Исключение делают для купания ребёнка.
Оперативное вмешательство
Если лечение консервативными методами не принесло положительного результата и неэффективно, недоразвитие тазобедренных суставов исправляют хирургическим путём.
Оперативное вмешательство показано в случаях, когда происходит ухудшение состояния болезни либо нельзя провести закрытое вправление сустава. Наиболее частой причиной хирургического метода лечения становится несвоевременная диагностика заболевания.
Профилактика
Чтобы снизить риск появления недоразвитости тазобедренного сустава у детей, необходимо с самого начала исключить воздействие негативных факторов на этапе беременности. Выполнение предписаний врача, правильное и сбалансированное питание во время беременности – уменьшает риск развития заболевания у ребёнка.
Меры профилактики недоразвитости сустава:
- Проведение своевременного обследования;
- Выявление групп риска заболевания и дальнейшее наблюдение;
- Лучше использовать широкое пеленание;
- Желательно полностью забыть о тугом пеленании детей;
- Носить ребёнка на руках, при этом малыш находится лицом к матери, его ножки разведены;
- Обязательно посещать плановые осмотры малыша в поликлинике;
- Хорошо в профилактических мерах использовать слинги, переноски по типу кенгуру;
- Желательно выбирать памперсы на размер больше. При наполнении памперса ножки будут раздвигаться;
- Можно делать лёгкий массаж ребёнку, несложные гимнастические упражнения.
Детям старшего возраста и детям из зоны риска рекомендуется заниматься плаванием, кататься на велосипеде и делать гимнастику для укрепления мышц нижних конечностей. В подростковом возрасте желательно избегать повышенных нагрузок на сустав.
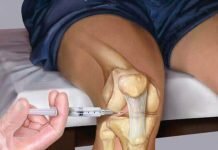
Техника детского массажа при дисплазии тазобедренных суставов
Дисплазия тазобедренного сустава у детей встречается часто и при неправильном лечении может привести к нарушению функциональности нижних конечностей и даже инвалидности. Традиционно патологию лечат как накладыванием шин и широким пеленанием, так и при помощи специальных массажных процедур.
Что такое дисплазия тазобедренного сустава
| Видео (кликните для воспроизведения). |
 |
История лечения: Как Дмитрий Николаев избавился от боли в суставах |
Называют дисплазией врожденную неполноценность тазобедренного сустава, которая появилась в результате его неправильного развития и может стать причиной подвывиха или вывиха головки бедра. Это состояние также называют врожденным вывихом бедра.
Медики выделяют 3 вида заболевания:
- неправильную форму суставной впадины, головки и шейки бедра с сохранением нормального соотношения суставной поверхности;
- одновременное наличие неправильной формы и нарушения соотношения поверхности, когда головка бедра смещена вверх или располагается на краю сустава;
- врожденный вывих, для которого характерно разобщение поверхностей, а головка бедра вышла из суставной впадины вверх и в сторону.
Первая и вторая форма заболевания успешно лечится только массажными процедурами при своевременном обращении к врачу. Самой тяжелой формой недуга признан врожденный вывих, подтверждают который ультразвуковой диагностикой, рентгенограммой.
Причины заболевания и диагностика
Факторами риска возникновения патологии являются длительный токсикоз во время беременности, большой вес новорожденного, тазовое предлежание, травмы в период беременности и наследственная предрасположенность.
Наличие патологии у грудничков можно определить по следующим признакам:
- угол отведения бедер и угол сгибания ножек в коленях: у здоровых малышей он составляет 160-180° и 90° соответственно, при дисплазии угол сгибания меньше;
- симптом Маркса-Ортолани: он проявляется в первые 3 месяца жизни в виде щелчка, сопровождающегося вздрагиванием ножки при медленном разведении согнутых ножек малыша;
- разная длина ног за счет укорочения одного из бедер: определяется прижатием ножек к животу;
- асимметрия паховых, ягодичных и подколенных складок.
Осматривать детей на предмет врожденной дисплазии должен врач-ортопед родильного дома. При подозрении на патологию после выписки назначают ультразвуковое исследование, а через 3 месяца — рентген.
Последствия и осложнения
Если на первом году жизни заболевание не выявлено и не проведено лечение, то после года происходит нарушение походки и наблюдается недостаточность развития ягодичных мышц. Дети с врожденной дисплазией начинают ходить позже и прихрамывают на одну ногу. Часто это становится причиной сколиоза. Отсутствие своевременного лечения у детей может спровоцировать диспластический коксартроз во взрослом возрасте с необходимостью замены больного сустава искусственным.
Вылечить дисплазию тазобедренных суставов можно несколькими способами. Консервативный метод состоит в накладывании шины, которая удерживает ножки ребенка в согнутом положении в тазобедренных и коленных суставах. Это долгий и сложный процесс. Для грудничков применяют метод широкого пеленания, когда обычную пеленку складывают прямоугольником и накладывают на памперс. Ножки малыша должны быть разведены в стороны под углом до 80° и согнуты в коленных и тазобедренных суставах. Пеленку фиксируют на плечах ребенка. При смене памперса со временем малыш начнет сам удерживать ножки в привычном положении.
- плавание на животе;
- в возрасте от 3 недель до 9 месяцев — стремена Павлика, которые шьют из мягкой ткани: состоят они из грудного бандажа, плечевых ремней и штрипок;
- подушку Фрейка, представляющую собой пластиковые шорты или брюки для поддержания ножек в правильном положении.
Хирургическое вмешательство допустимо только при позднем выявлении болезни, когда традиционные методы не помогают.
Вместе с любым из способов лечения дисплазии тазобедренных суставов у детей обязательно назначается курс специальных массажных процедур, которые проводят как в условиях медицинского центра, так и дома.
Эффективность и противопоказания к массажу
Массаж при дисплазии назначается только врачом-ортопедом и является частью комплексного лечения патологии. В результате массажного курса:
- стабилизируется состояние тазобедренных суставов;
- улучшается процесс вправления сустава;
- улучшается состояние мышечной ткани;
- нормализуется двигательная функция, в т.ч. повышается количество движений;
- улучшается мышечный тонус;
- улучшается движение биологических жидкостей;
- улучшается развитие ребенка.
Противопоказаниями для проведения процедур являются:
- эпилепсия;
- обострение гепатита или диатеза;
- грыжа;
- воспаленные лимфатические узлы;
- малый вес;
- нарушения целостности кожного покрова;
- наличие врожденного порока сердца;
- заболевания нервной системы;
- заболевания почек, печени, крови;
- воспаление мышечных и костных тканей.
Не проводят массажные процедуры при повышенной температуре у детей, общей слабости, плаксивости, нарушениях работы органов пищеварения.
Техника проведения массажа
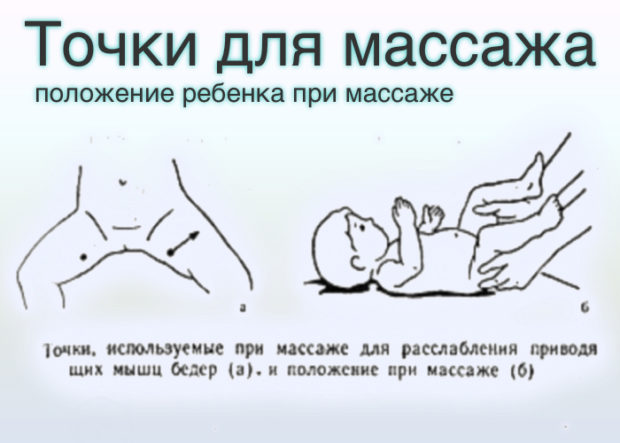
При проведении массажа при дисплазии тазобедренных суставов у новорожденных необходимо учитывать следующие правила:
- сеанс проводится только в положении лежа;
- для массирования выбирают твердую и ровную поверхность, которую застилают пледом или пеленкой;
- лучшее время для проведения сеанса — утро и первая половина дня;
- между массажем и кормлением должно пройти не менее часа.
От общего массажа лечебный массажный курс при дисплазии отличается:
- Целью. Если общий массаж проводят для расслабления или повышения тонуса, то лечебные сеансы носят локализованную направленность.
- Приемами. Для детей до года основной прием — поглаживание. Лечебный массаж при дисплазии использует более интенсивное воздействие, что часто сопровождается недовольством малыша и даже плачем.
- Сложностью проведения. Первые массажные сеансы необходимо доверить врачу или массажисту, умеющему определять физическое состояние малыша. Домашние сеансы возможны только после обучения.
Сеанс подразделяют на 2 этапа. На первом, или подготовительном, происходит налаживание контакта и тактильной, психологической связи, создание комфортных условий. Мастер массажа использует успокаивающие приемы поглаживания и легкого растирания. Второй этап — это локальный массаж, требующий глубокого и интенсивного воздействия на пораженную область.
Обычно курс состоит из 10-15 сеансов, которые проводят ежедневно. Между курсами выдерживают перерыв в 1,5-2 месяца для наблюдения за динамикой болезни и выздоровления. Повторный курс, приемы, интенсивность и продолжительность подбирается всегда индивидуально.
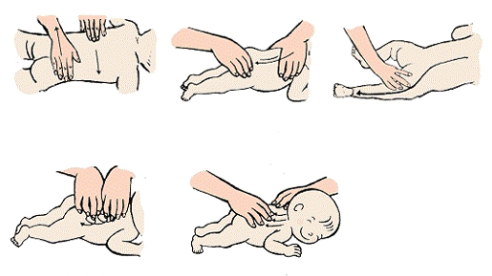
Классическая техника
Сеанс начинают с поглаживания передней части тела от рук до ступней, обязательно легкими движениями проходят по животу и грудной клетке. При массировании бедра можно проработать как весь сустав, так и его часть. Плавные и легкие спиралевидные или прямолинейные движения начинают с голени и постепенно доходят до бедра. Внутреннюю поверхность бедер затрагивать нельзя, т.к. там расположены лимфатические узлы. Поглаживание обычно занимает 2-4 минуты.
Затем переходят к растиранию подушечками пальцев бедер по спирали или круговыми движениями. Оно проводится с небольшим давлением на глубокие мышцы и сухожилия, а при воздействии на сустав недопустим сильный нажим.
Массаж в положении лежа на животике начинают с поглаживания и растирания задней поверхности бедер и ягодиц. По пораженному суставу проходят дополнительно легкими пощипываниями и постукиваниями. После этого сустав зажимают в одной руке, а второй мягко и плавно обхватывают колено. Начинают медленные вращения бедра внутрь. После нескольких повторов возвращаются к поглаживанию. В течение 3-5 минут бедро массируют ладонью или только пальцами ладони спиралевидными движениями.
После этого малыша переворачивают на спину и проводят активные растирания бедер в течение 10 минут. Затем ножки сгибают и разводят в стороны, совершают круговые движения.
Для выполнения следующего приема ладони складывают лодочкой и проводят прием валяния в течение 1-2 минут. Завершают упражнение приемом «велосипед» с последующим сгибанием и разгибанием ножек.
Малыша вновь переворачивают на живот и поглаживают с легким растиранием бедро. Разводят ножки в стороны. Спину и поясницу массируют поглаживанием и мягким растиранием. По обе стороны от позвоночника проходят спиралевидными разминаниями и пилением. Область тазобедренного сустава с наружной стороны бедра поглаживают, растирают и разминают. В завершении сеанса массируют стопы.
Интенсивный комплекс
Интенсивный массаж при дисплазии проводят из положения на животе (массаж сустава и бедра с легким поглаживанием) и на спине. Начинают с поглаживания зоны тазобедренного сустава круговыми и спиралевидными движениями. Затем одной рукой придерживают за колено, а второй — массируют бедро и сустав 4 пальцами ладони. Прием проводят с нарастающей интенсивностью в течение 4-6 минут. Далее кожу растирают круговыми или спиралеобразными движениями подушечками больших или указательных пальцев. Во время проработки важно затронуть глубокие мышечные ткани, а продолжительность воздействия составляет минимум 10 минут.
Следующий прием — растирание поясницы, ягодиц и спины по обе стороны от позвоночника. Прием проводят ладонью или ее ребром, а все движения проходят снизу вверх. Завершают сеанс интенсивным массированием стопы.
Дисплазию тазобедренного сустава у новорожденных можно диагностировать уже в первые недели жизни, а своевременное лечение позволяет избежать развития осложнений и ограничивается лишь массажными сеансами и комплексом упражнений. Проведение массажа возможно и в домашних условиях после прохождения обучения. Цель сеансов — возвращение сустава на место, повышение мышечного тонуса и укрепление связочного аппарата. Продолжительность курса, а также его интенсивность и периодичность подбирается только лечащим врачом исходя из динамики развития болезни, физического состояния малыша и формы заболевания.
Дисплазия тазобедренных суставов у детей
Из всех ортопедических патологий таза и конечностей детского возраста наиболее распространённой считается дисплазия тазобедренного сустава. Осложнение выявляется у каждого четвёртого новорождённого из ста. Серьёзные нарушения структуры и функций тазобедренных суставов диагностируются у одного новорождённого из 1000.
Причины, способные вызывать нарушения формирования суставов ног и таза, становятся предметом научных дискуссий. Однако в практике вопрос этиологии не имеет столь важного значения. Намного важнее вовремя распознать клинические и рентгенологические признаки заболевания, назначив полноценное лечение. Важную роль играет стадия формирования болезненного процесса. Чем раньше установлен диагноз, тем эффективнее проведённое терапевтическое воздействие. Когда оно потребует использования гипса, ребёнку потребуется подходящая одежда, позволяющая разместить ножки в нужном положении, не стесняющая движений.
Диагностические критерии
Симптоматика диспластического процесса тазобедренного сустава с образованием аномалии развития костей таза часто способна развиваться у младенцев. Если обследование и лечение проведены правильно, по достижении годовалого возраста ребёнок становится абсолютно здоровым, начинает самостоятельно передвигаться.
Если заболевание носит тяжёлый или запущенный характер, показывает клинические и рентгенологические признаки врождённых вывихов либо подвывихов в суставе, потребуется серьёзное лечение, до хирургического вмешательства и последующей реабилитации функций сустава. В подобной ситуации одежда для детей с дисплазией выбирается с учётом возможного ношения гипса или специальных шин и ортезов. Пеленать ребёнка требуется свободно, не стесняя движений.
При проведении оценки состояния опорно-двигательной системы у новорождённого следует принимать в расчёт обстоятельство, что многие части костно-мышечной системы у новорождённого ребёнка не созрели и продолжают формирование под влиянием ряда факторов, как внешних, так и генетически обусловленных. Подобное явление – физиологическая норма. Для полного формирования структуры тазобедренных суставов требуется несколько лет. Даже на столь ранних стадиях развития ребёнка выделяют характерные признаки для оценки состояния и функциональных возможностей суставов, предоставляющие возможность определить, правильно ли происходит развитие и формирование тканей тазобедренного сустава.
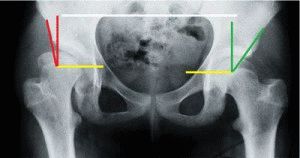
Нормальные углы в тазобедренном суставе
Норма для тазобедренного сустава оценивается по результатам исследования и специальным таблицам.
Когда ребёнку назначается рентген тазобедренного сустава, на выполненном снимке определяют особые углы между анатомическими составляющими:
-
Поперечные углы, носящие название Шарпа, иное название – углы вертлужного входа либо неуточнённые ацетабулярные. Чтобы определить размер, необходимо выполнить измерения: исследуется угол между прямой, проходящей от верхнего края суставной впадины к нижнему, и плоскостью, расположенной в горизонтальном направлении. У новорождённого ребёнка величина его составляет до 40 градусов. У взрослого человека норма угла увеличивается до 51 градуса. Описанный угол влияет на то, насколько головка сустава бедренной кости покрывается краями впадины с боковых поверхностей.
Угол, сформированный прямой, соединяющей края впадины и поперечной линией, проходящей через нижние края подвздошных костей, называют ацетабулярным. В норме составляет от 25 до 29 градусов. По мере роста и развития ребёнка происходит окостенение в суставной головке, уменьшается величина этого угла. К тому времени, как ребёнку исполняется год, у мальчиков угол составляет приблизительно 18 градусов, у девочек – 20 градусов.
Небольшие отклонения (в пределах 2 градусов) связаны с индивидуальными особенностями ребёнка, не служат диагностическим признаком наличия дисплазии. Однако полагается внимательно следить за состоянием суставов, чтобы не пропустить патологию и вовремя провести нужное лечение. До года выделяются две критических возрастных точки, когда необходимо в обязательном порядке посетить доктора и провести ультразвуковое исследование сустава. Делать это необходимо в 4 и в 8 месяцев.
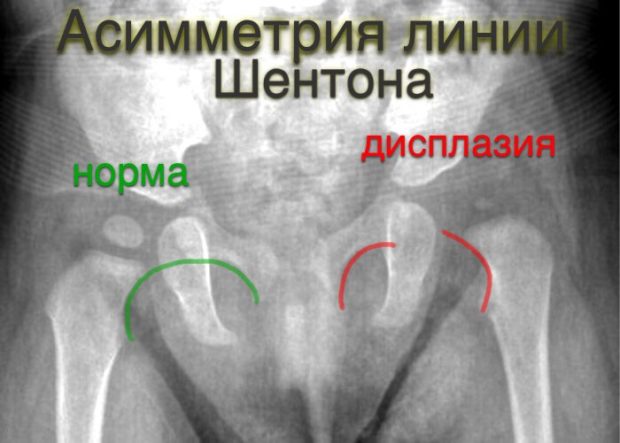
Дополнительные линии для диагностики
Важным клиническим показателем дисплазии служит величина – h, которая оценивает осевое смещение головки тазобедренного сустава. У детей центр окостенения не всегда совпадает с центром головки бедра. Норма у младенцев, если центр впадины и центр суставной головки совпадают, под каким бы углом они не находились друг к другу. Рентген позволит определить положение головки кости.
Аномальные углы при диспластическом процессе
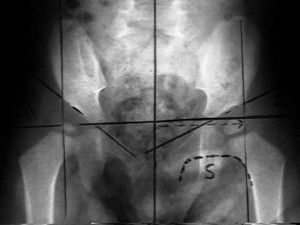
Чтобы провести диагностику дисплазии, пользуются специально рассчитанными углами, имеющими название альфа и бета.
Для измерения угла альфа проводятся прямые между крылом и косой линией, соединяющей нижний край подвздошной кости таза с верхним краем впадины. С целью построения угла бета проводят линию от верхнего предела вертлужной впадины сквозь её центральную часть.
Проведя рентген сустава и костей таза, сделав на снимке необходимые замеры, определяют, имеется норма или патология развития тазобедренного сустава.
При дисплазии области тазобедренного сустава, чаще левого, рентген показывает аномальные углы, приводящие к развитию клинической симптоматики. Чрезмерно увеличенный угол образуемый шейкой и телом бедренной кости в ортопедической практике принято называть coxa vara. Патологически увеличенный угол называют coxa valga. Деформации в тазобедренном суставе воздействуют негативно на коленные суставы, аномалии развития могут сочетаться с одноименной патологией в коленях и районе таза. Ребёнку в этой ситуации потребуется ортопедическое лечение, необходима специальная одежда, позволяющая находиться в шинах или гипсе.
Зависимость углов от возраста ребёнка
Величина углов в суставе зависит от возраста. С целью измерения делается рентген, проводятся измерения с применением таблиц Графа. По таблицам определяется норма развития и возможные отклонения при дисплазиях различной степени выраженности. До трёх месяцев, пока ребёнку противопоказан рентген, можно воспользоваться результатами ультразвуковой диагностики. Показатели, отражённые в таблице Графа, позволяют оценить состояние тазобедренного сустава у ребёнка и понять, правильно ли проходит развитие купола суставной впадины. Показатель принято обозначать как угол альфа.
Другой угол, именуемый бета, отображает, как правильно происходит формирование хрящей вертлужной впадины.
Физиологическая норма угла альфа бывает больше 60 градусов. Величина угла бета не превышает 55 градусов. По мере того, как ребёнок подрастает, величины изменяются. После того, как ребёнку исполняется 4 месяца, его направляют на рентген для уточнения диагноза, назначают соответствующее лечение.
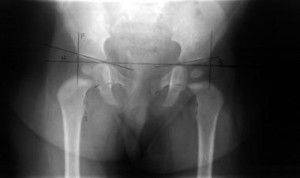
Возможные отклонения углов от нормы
Если величина угла альфа находится в диапазоне от 49 до 43 градусов, это служит диагностическим критерием для постановки диагноза «подвывих». Основным критерием в данном случае служит рентген. Величина альфа меньше чем 43 градуса свидетельствует о наличии полного вывиха. Углы бета при этом должны быть больше 77 градусов.
Различают 4 диагностических признака дисплазии суставов:
- Если определяется возрастная норма образования тазобедренного сустава, он сформирован на снимке нормально. Пластина выглядит более короткой и расширенной. Угол альфа должен быть шире 60 градусов, угол бета – шире 55 градусов.
- При замедлении образования тазобедренного сустава оценка проводится до трёх месяцев и после трёх месяцев. Диагностируется состояние предвывиха, назначается ортопедическое лечение. Угол альфа варьирует от 43 до 49 градусов, угол бета превышает 70 градусов.
- При развитии у ребёнка подвывиха возможно смешение головки бедра относительно дна вертлужной впадины. Хрящевая ткань в этих случаях остаётся неизменённой. При дальнейшем развитии патологического диспластического процесса появляются структурные деформации хрящевой ткани. Угол альфа при третьем типе составляет меньше 43 градусов, а угол бета – шире 77.
- При вывихе образование тазобедренного сустава осуществляется неправильно.
Подобная схема является весьма приблизительной, в каждом случае показано делать рентген и проводить тщательное обследование у врача. Лечение в каждом случае имеет собственный алгоритм.
Результаты ультразвукового исследования, при которых выявлены признаки 2 типа, свидетельствуют о незрелости суставов и возможном самопроизвольном восстановлении функции и созревании. Возможно также наличие предвывиха.
После того, как была проведена оценка величины и характера углов, назначается ортопедическое лечение, которое может быть как консервативным, так и оперативным. Это будет целиком зависеть от степени выраженности патологического процесса. Для лёгких случаев применяется специальная одежда.
С целью коррекции дисплазии применяются специальные распорки и шины. Для таких случаев ребёнку подбирается специальная одежда, не стесняющая движений и позволяющая носить специальные ортопедические устройства.
| Видео (кликните для воспроизведения). |
|
Доктор С.М.Бубновcкий подтверждает силу препарата... Читать далее >>> |
Чем раньше выявлено заболевание, тем эффективнее лечение. Основные методы лечения должны включать массаж и лечебную гимнастику. Это позволит укрепить мускулатуру, ускорить выздоровление. Тазобедренный сустав фиксируется посредством широкого свободного пеленания. Назначается ношение специальных стремян. В запущенных случаях применяется гипсовая повязка. При неэффективности проводимого консервативного лечения проводится оперативное вмешательство.
Источники
-
Трухан, Д. И. Клиника, диагностика и лечение основных ревматических болезней. Учебное пособие / Д. И. Трухан, С. Н. Филимонов, И. А. Викторова. — М. : СпецЛит, 2014. — 160 c. -
Татьяна, Алексеевна Раскина Проблема остеопороза у мужчин с ревматоидным артритом / Татьяна Алексеевна Раскина, Ирина Степановна Дыдыкина und Марина Васильевна Летаева. — М. : LAP Lambert Academic Publishing, 2012. — 112 c. -
Артроз, артрит. Лечение и профилактика. — М. : Газетный мир, 2011. — 160 c. - Заболевания нервной системы при дегенеративных процессах позвоночника: моногр. / А. Д. Динабург и др. — М. : Здоровь’я, 2016. — 388 c.


 Почему возникает заболевание
Почему возникает заболевание