Содержание
- 1 Плечевая плексопатия
- 2 Диагностика и лечение воспалительных заболеваний плечевого сустава
- 3 Плексит плечевого сустава
- 4 Симптомы и лечение плексита плечевого сустава, воспаления плечевого сплетения
- 5 Плечевой плексит
Плечевая плексопатия
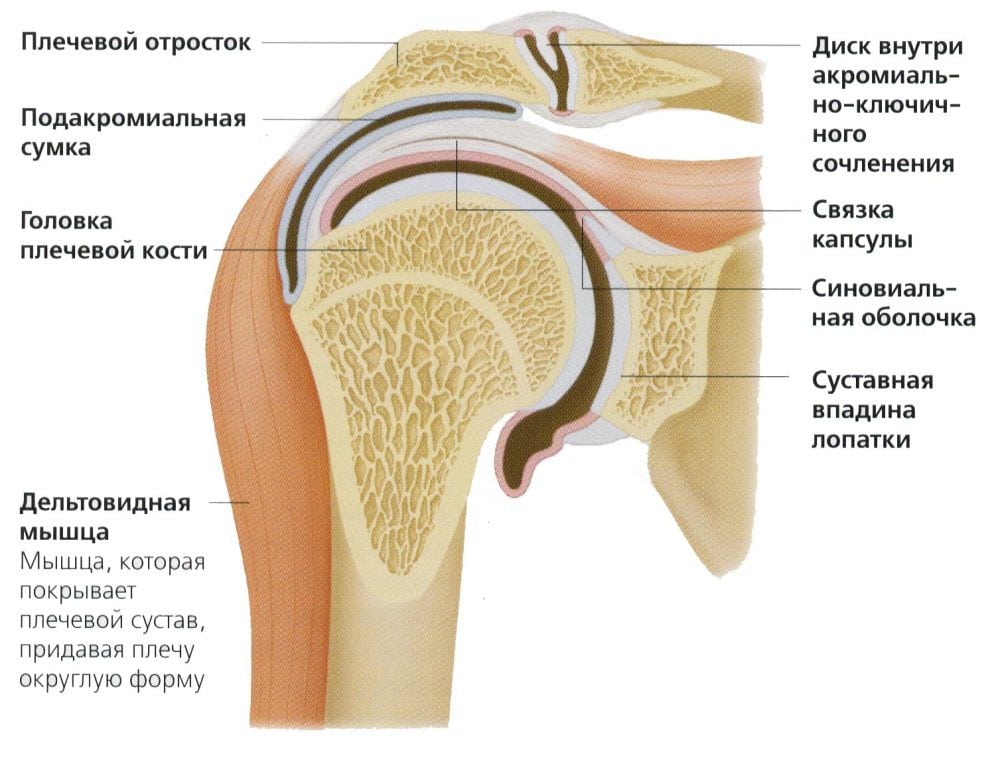
Нервные стволы, отходя от спинного мозга, образуют несколько сплетений (по латыни – plexus), имеющих определенную локализацию. Так, нижние корешки шейного отдела позвоночника и два верхних грудного отдела объединяются в плечевое сплетение, которое располагается в треугольнике шеи и подмышечной ямке. Это сплетение, левое и правое, охватывает весь плечевой пояс и верхние конечности, чем обеспечивает полноценную работу соответствующих мышечных групп, сухожилий и связок, питание костных и хрящевых структур, а также все виды чувствительности кожного покрова.
Многие неблагоприятные факторы могут изменить состояние нервных волокон плечевого сплетения и уменьшить его функциональность, что неминуемо сказывается на работоспособности руки и проявляется характерными симптомами. Плексопатия плечевого сплетения, а именно так называется эта патология, является полиэтиологичной, то есть к ней могут привести несколько причин.
Причины заболевания
В неврологической практике плексопатия плечевого сплетения, или плексит по старой терминологии, встречается нередко. Она диагностируется в различных возрастных категориях и не зависит от пола. Даже новорожденные дети, травмированные во время родов, могут стать пациентами неврологического отделения с таким проявлением этой патологии, как паралич Эрба.
Все причины и факторы, способствующие формированию плексопатии, можно представить так:
- открытая травма шеи или подмышечной ямки с повреждением нервных волокон плечевого сплетения, которая происходит при ударе режущими предметами, во время дорожно-транспортных происшествий;
- вирусная инфекция, поражающая нервную ткань;
- родовая травма (повреждение нервов у новорожденного, когда акушеры вытягивают его за ручку);
- вывих плеча;
- хроническое травмирование нервных волокон гипертрофированным отростком седьмого шейного позвонка (встречается редко);
- сдавление сплетения извне, например, опухолью или во время медицинских манипуляций (наркоз, лучевая терапия).
Кроме того, встречаются пациенты с плексопатией, у которых причину заболевания установить не удается. Тогда патология называется идиопатической.
Плечевое сплетение сформировано несколькими спинномозговыми корешками, которые затем разветвляются на более мелкие волокна, и каждое из них иннервирует собственную область плеча или верхней конечности. Поэтому при травмах, например, может не произойти тотального поражения всего сплетения, и «из строя выбывают» только отдельные нервные стволы. Из-за этого клиническая картина у каждого пациента всегда бывает индивидуальная, что главным образом выражается в нарушении работы определенных мышц.
Так, если плексопатия затрагивает 5-ый и 6-ой шейные корешки (верхний тип заболевания), то у пациента формируется синдром Эрба, проявляющийся параличом или парезом конкретных мышц (дельтовидной, двуглавой плечевой, супинаторной, надостной, подостной). В результате больной не может согнуть предплечье, отвести и ротировать (вращать) руку, у него «выпадают» рефлексы и исчезает чувствительность верхней трети плеча. Если синдром Эрба развился у новорожденного малыша, то, одновременно с этими симптомами, начинается атрофия мышечной ткани, что выражается в замедлении роста парализованной ручки.
Если посттравматическая плексопатия является следствием поражения 8-ого шейного и 1-ого грудного корешков (нижний тип заболевания), то наблюдается синдром Дежерин-Клюмпке. В этом случае развивается паралич кисти и характерный окулосимпатический синдром (Бернара-Горнера), который будет указывать на возможность полного отрыва указанных корешков от спинного мозга. Тотальная плечевая плексопатия проявляется полным параличом всей верхней конечности и области плеча со стороны пораженного патологией нервного сплетения.
Формирование клинических симптомов плексопатии происходит постепенно, то есть заболевание в своем развитии проходит две стадии: невралгическую и паралитическую.
Невралгический период характеризуется появлением очень сильного болевого синдрома, возникающего сразу после травмы и локализующегося в области шеи или подмышечной ямке. При попытке пошевелить рукой боль резко усиливается, иррадиирует по всей руке и шейно-плечевой зоне.
Через некоторое время, длительность которого зависит от типа плексопатии и поражающего фактора, наступает вторая стадия: паралитическая. Повреждение нервной ткани в этом периоде настолько значительно, что она перестает выполнять все свои функции. В результате развиваются параличи, снижается или исчезает чувствительность кожи, пропадают рефлексы. Как было указано ранее, локализация параличей зависит от поражения определенных нервных корешков, и чем длительнее «не работает» мышечная ткань, тем вероятнее и значительней будет ее дальнейшая атрофия.
Кроме того, присоединяются и сосудистые нарушения, так как функция кровообращения и питания тканей также контролируется нервной системой. При плечевой плексопатии рука на стороне поражения выглядит отечной, пастозной, бледной, на коже начинаются трофические изменения, а потоотделение, как правило, усиливается. В некоторых случаях, из-за развившегося синдрома Бернара-Горнера, у пациента может наблюдаться одностороннее сужение зрачка и углубление глазного яблока в черепную коробку.
Иногда патологический процесс, особенно вирусного происхождения, может распространяться и затронуть шейное сплетение, которое расположено на уровне четырех верхних шейных позвонков по обеим сторонам от позвоночника. В этих случаях боль усиливается и отдает в затылок, движения шеей становятся затруднительными как из-за значительной болезненности, так и благодаря развивающимся мышечным парезам. Эти симптомы сопровождаются увеличением подмышечных и шейных лимфатических узлов, которые при пальпации (прощупывании) становятся болезненными.
Диагностика
Диагностика плечевой плексопатии в некоторых случаях может быть затруднительной, что объясняется схожестью некоторых ее признаков с клинической картиной шейного плексита или полинейропатией, а также распространенностью и «расплывчатостью» болевого синдрома.
Дифференцировать патологию поможет внимательный расспрос пациента с уточнением факта травмы, определение локализации и распространения боли, выяснение интенсивности сухожильных рефлексов и расположения областей кожного покрова, потерявших чувствительность. Наконец, уточнение конкретных мышц, которые уже не выполняют свои функции, помогает диагностировать не только плексопатию плечевого сплетения, но и установить ее тип (верхняя, нижняя, тотальная).
Как правило, данные физикального (внешнего) осмотра предоставляют невропатологу немало информации, но дополнительно назначаются следующие исследования:
- клинический анализ крови, по которому можно предположить инфекционное поражение нервных волокон сплетения;
- анализ спинномозговой жидкости, который уже точно установит вирусную или бактериальную природу патологии;
- рентгенологическое обследование, обязательное при травмах;
- компьютерная томография;
- ультразвуковое исследование;
- магнитно-резонансная томография;
- электронейромиография, позволяющая установить состояние мышечной ткани и периферических нервов.
Все эти способы диагностики необходимы, чтобы определить патологию быстро и правильно, отличить ее от таких сходных заболеваний, как полинейропатия, шейный плексит, полиневрит, корешковый неврит, артрит плечевого сустава, радикулит шейных позвонков. Чем быстрее будет диагностировано заболевание, тем раньше начнется комплексная терапия, тем больше будет надежды на выздоровление у пациента.
К сожалению, не во всех случаях удается добиться полного выздоровления, что определяется быстротой обращения за помощью, тяжестью патологии, причинным фактором плексита, возрастом пациента. Но во всех случаях врачами делается все возможное, чтобы лечение было успешным.
Поэтому используется комплекс лечебных методов, состоящий из следующих направлений:
- медикаменты;
- физиотерапия и массаж;
- ЛФК;
- хирургическое вмешательство по показаниям.
Медикаментозное направление представлено обезболивающими, нестероидными противовоспалительными средствами, антибиотиками (при инфекционной природе плексита), поливитаминами, а также препаратами, которые восстанавливают трофику мягких тканей, в том числе нервного волокна.
Физиотерапию и массаж можно начинать, когда у пациента будет полностью купирован болевой синдром. Назначаются грязевые и парафиновые аппликации, электрофорез, лазер, ультразвук, импульсные токи и магнитное поле.
Упражнения лечебной гимнастики направлены на разработку мышц плечевого пояса и руки на стороне поражения. Они вырабатывают гибкость в суставах верхней конечности, тренируют мышечную силу, нормализуют кровообращение.
Если причина плексопатии – это травма, опухоль или костная аномалия, то пациенту проводится операция по коррекции патологического состояния. Следующими этапами лечения станут назначение медикаментов, физиотерапия и ЛФК.
Несмотря на комплексную терапию, шейно-плечевая плексопатия может рецидивировать. Поэтому пациент должен еще очень длительное время выполнять врачебные рекомендации, заниматься гимнастикой, ходить на массаж, повышать уровень иммунитета закаливанием, витаминами, полноценным питанием.
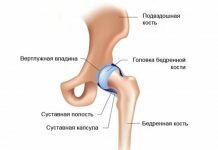
Диагностика и лечение воспалительных заболеваний плечевого сустава
Воспаление в области плечевого сустава может иметь разные причины, характер и локализацию. В патологический процесс может вовлекаться сам сустав, его капсула, сумки, связки, мышечные сухожилия или периартикулярные (околосуставные) ткани. Воспаление может иметь острое, подострое или хроническое течение.
Изолированный артрит плечевого сустава в клинической практике встречается редко. По статистике, на его долю приходится всего 5-7% заболеваний плеча. Гораздо чаще ПС поражается вместе с суставами другой локализации. В этом случае речь идет уже о полиартрите (ревматоидном, инфекционном, псориатическом, реактивном, кристаллическом и т. д.).
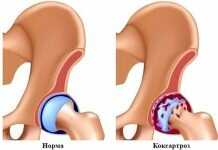
В пожилом возрасте у некоторых людей выявляют деформирующий остеоартроз плечевого сустава. Это заболевание имеет дегенеративно-дистрофический, а не воспалительный характер. Однако при длительном течении оно может вызывать развитие хронического синовита.
Причины воспаления плечевого сустава
Важно знать! Врачи в шоке: «Эффективное и доступное средство от АРТРИТА существует. » Читать далее.
Воспаление в области ПС чаще всего возникает вследствие травм, интенсивных спортивных тренировок или физических нагрузок. От него страдают грузчики, строители, профессиональные спортсмены и лица, выполняющие монотонную ручную работу. Гораздо реже воспалительный процесс развивается вследствие переохлаждения или на фоне других заболеваний.
Болезни, которые могут вызывать воспаление ПС:
- ревматоидный артрит;
- микрокристаллические артропатии;
- длительно текущий деформирующий остеоартроз;
- системные заболевания соединительной ткани;
- аллергические и аутоиммунные болезни;
- ревматизм;
- псориаз;
- туберкулез;
- сахарный диабет;
- заболевания щитовидной железы;
- кишечные и урогенитальные инфекции.
Хронические боли в плече могут быть не связаны с патологией плечевого сустава. В некоторых случаях они указывают на остеохондроз, плексит, фибромиалгию, заболевания органов грудной клетки, метастатические поражения костей и мягких тканей, неврологические или психические расстройства.
Дискомфорт и скованность в ПС могут быть первыми признаками ревматической полимиалгии. Заболевание чаще встречается у женщин старше 50 лет. Для патологии также характерны боли в мышцах шеи, бедер и тазового пояса.
Воспалительные заболевания плеча
Каждый сустав нашего тела имеет свои анатомо-физиологические особенности, выполняет те или иные функции и выдерживает определенную нагрузку. Поэтому каждый из них в разной степени подвержен различным заболеваниям. К примеру, в коленном суставе чаще всего рвутся мениски и связки, в тазобедренном – развивается деформирующий остеоартроз, в первом плюсне-фаланговом – возникает подагрический артрит и т. д.
Что касается плечевого сустава, для него также характерны определенные заболевания. Рассмотрим их более детально.
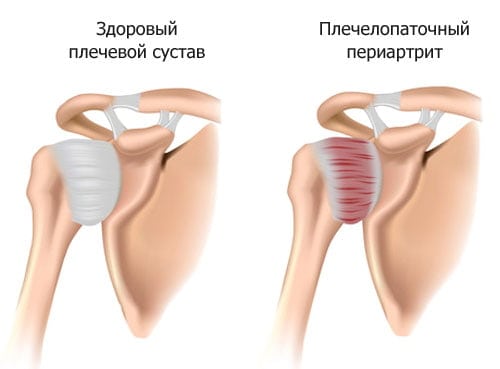
Плечелопаточный периартрит
Периартрит – это собирательное название, которым обозначают воспалительные поражения параартикулярных структур. Страдать могут связки, сухожилия, мышцы, фиброзная часть суставной капсулы и т. д. Внутренние структуры плечевого сустава и его хрящи при этом остаются интактными, то есть не воспаляются.
Плечелопаточный периартрит и шейный остеохондроз чаще всего вызывают боли в плече и шее. Эти два диагноза ставят 80% пациентов, которые впервые обратились к ортопеду.
Любопытно, что еще в 1959 году J. Pender назвал диагноз плечелопаточный периартрит «мусорной корзиной». Сегодня многие специалисты считают этот термин не конкретным. Они уверены, что выставлять подобный диагноз некорректно по отношению к пациенту. Делая это, врач освобождает себя от дальнейших диагностических поисков, пренебрегая своей работой.
Ввиду этого мы не будем останавливаться на периартрите. Вместо этого мы детально расскажем о воспалении каждой отдельной структуры ПС.
Надостный тендинит
Тендинитом называют воспаление сухожилий, расположенных вблизи плечевого сустава. У больного страдает сухожилие надостной мышцы. Со временем воспаление может распространяться на ее оболочку, субакромиальную сумку, суставную капсулу и т. д.
Симптомы, указывающие на воспаление сухожилий плечевого сустава:
- сильные боли при поднятии руки вверх или ее выбросе вперед;
- иррадиация боли в наружную поверхность плеча и локоть;
- неприятные ощущения при попытке лечь на больную конечность;
- чувство скованности и ограничение подвижности плеча;
- отсутствие повышения температуры и покраснения кожи вокруг сустава.
Воспалительное поражение сухожилия и окружающей его оболочки называется тендовагинитом. Болезнь может иметь острое или хроническое течение. Длительнотекущий тендовагинит приводит к дегенеративным изменениям сухожилия и даже его разрывам.
Даже «запущенный» АРТРИТ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Неосложненный тендинит хорошо поддается консервативной терапии. Прогноз при этом заболевании — благоприятный. При адекватном лечении человек полностью выздоравливает за 1-2 недели.
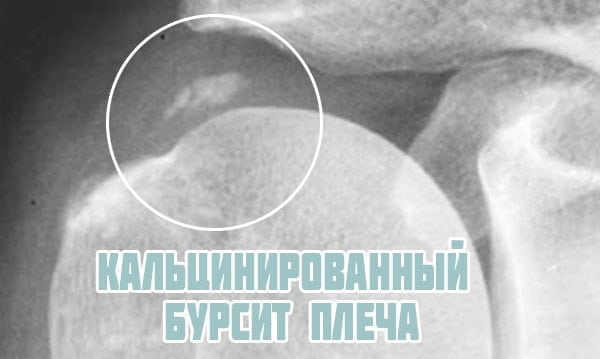
Хронический тендинит приводит к кальцификации сухожилия надостной мышцы. В этом случае, помимо болей и скованности, у человека появляется характерный хруст при движениях. Кальцинирующий тендинит вылечить крайне тяжело. Отложившиеся соли травмируют сухожилие, постоянно вызывают обострения.
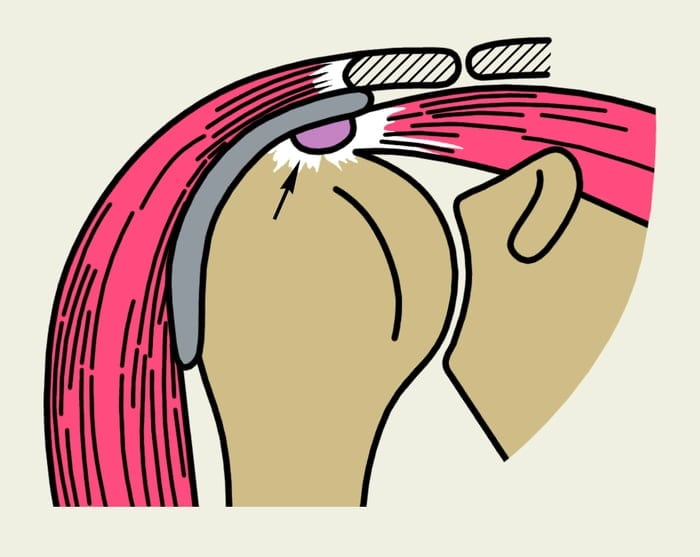
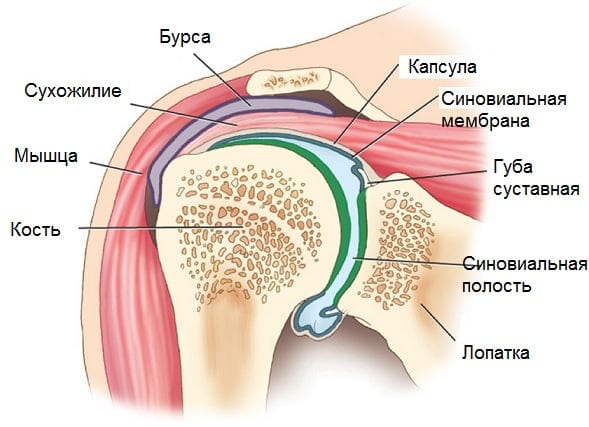
Субакромиальный бурсит
Для патологии характерно воспаление сумки ПС, расположенной под акромиальным отростком лопатки. Бурсит плечевого сустава проявляется ограничением подвижности и болью при подъеме верхней конечности. Неприятные ощущения отсутствуют, но рука свободно свисает вдоль туловища. Заболевание не вызывает мышечной слабости и атрофии.
Пробы, помогающие в диагностике бурсита:
- симптом Нира. Проверяют путем пассивного сгибания повернутой внутрь руки в плечевом суставе. Появление непродолжительной боли при этом указывает на субакромиальный бурсит;
- проба Нира. В субакромиальную сумку в диагностических целях вводят 10 мл 1% раствора Лидокаина. Повышение силы и амплитуды движений спустя несколько минут позволяет заподозрить бурсит;
- проба Дауборна. Пациент медленно поднимает больную руку во фронтальной плоскости Появление боли при подъеме конечности на 60-120 градусов говорит о воспалении субакромиальной сумки.
Проба Dowborn позволяет отличить субакромиальный бурсит от артроза акромиально-ключичного сустава. На остеоартроз указывают болезненные ощущения, возникающие при подъеме руки на 160-180 градусов.
Субакромиальный бурсит можно спутать с импиджмент-синдромом – повреждением вращательной манжеты плеча. Для патологии характерно ущемление мышечных сухожилий при активных движениях ПС. Болеют в основном мужчины, занимающиеся бодибилдингом и пауэрлифтингом, которые подобрали себе неправильный режим тренировок.
Адгезивный капсулит
При данном заболевании поражаются суставная капсула и синовиальная оболочка плечевого сустава. Вначале патологические изменения имеют воспалительный характер. Со временем адгезивный капсулит приводит к ретракции – сокращению капсулы сустава и уменьшению ее объема. В синовиальной полости при этом образуются фиброзные спайки, которые заметно ограничивают активные и пассивные движения в ПС.
Патологию чаще всего выявляют у лиц с сахарным диабетом. Любопытно, что тщательный контроль за уровнем глюкозы в крови никак не влияет на частоту развития адгезивного капсулита. Ученые выяснили, что главным фактором риска является длительное течение диабета. Это значит, что плечевой сустав страдает у тех людей, которые болеют дольше всего. Воспаление плечевого сустава у таких пациентов крайне тяжело поддается лечению.
Фазы развития адгезивного капсулита:
- Замораживание. Вначале у человека появляются ночные боли, которые усиливаются в положении лежа на больной стороне. Затем у больного постепенно ухудшается подвижность сустава. Фаза замораживания может продолжаться от 2,5 до 10 месяцев.
- Замороженное плечо. Болезненные ощущения постепенно исчезают, но плечевой сустав остается малоподвижным. Подобная ситуация наблюдается в периоды от 4 до 12 месяцев. У лиц с сахарным диабетом данная фаза может затянуться до 4-7 лет и более.
- Оттаивание. Человек отмечает медленное улучшение самочувствия. В течение 1-2 лет функции ПС полностью восстанавливаются. У 85% людей с сахарным диабетом оттаивание в капсуле не происходит.
Для обозначения патологических процессов, которые происходят в ПС при капсулите, врачи часто используют термин «замороженное плечо». Он идеально описывает главные симптомы заболевания – скованность и резкое ограничение движений в плечевом суставе.
Для патологии характерно воспаление синовиальной оболочки, которая выстилает полость сустава изнутри. Синовит всегда сопровождается скоплением выпота. Заболевание обычно имеет неинфекционный характер и острое течение. Оно проявляется болями, выраженным отеком и сглаженностью контуров плечевого сустава.
Отличить синовит от других воспалительных заболеваний можно с помощью определения симптома флюктуации. Выявить его несложно. Для этого нужно аккуратно сдавить плечевой сустав пальцами, а затем резко убрать руку. Появление легкого толчка в этом момент говорит о наличии флюктуации. Это значит, что внутри ПС скопилась жидкость.
Диагностика воспалительных заболеваний плечевого сустава
Опытные врачи могут заподозрить то или иное заболевание уже после обследования пациента. В этом им помогают анамнестические данные, клинические симптомы и диагностические пробы. Однако для уточнения диагноза любому специалисту требуются дополнительные методы исследования. Давайте посмотрим, какую роль они играют в диагностике болезней ПС.
Таблица 1. Основные методы диагностики
Воспаление плечевого сустава: основные принципы лечения
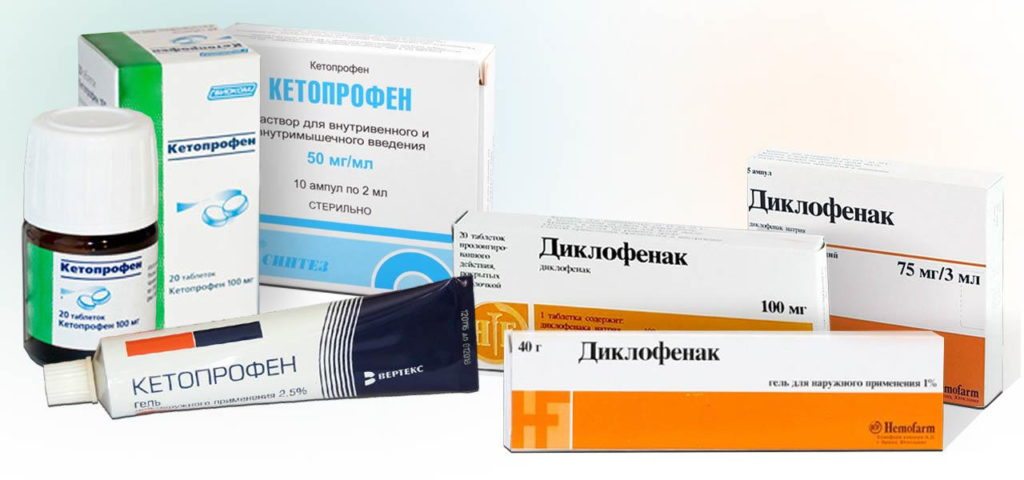
При воспалении специалисты советуют больным обеспечить плечу полный покой. При необходимости его иммобилизируют (обездвиживают) с помощью специальных фиксирующих приспособлений. Из медикаментозных средств врачи чаще всего назначают НПВС (Диклофенак, Мовалис, Ибупрофен, Вольтарен, Кетопрофен). Для лечения инфекционного воспаления плечевого сустава также используют антибиотики.
Для борьбы с ярко выраженным воспалительным процессом широко применяются лекарственные блокады. Их суть заключается в периартикулярном введении кортикостероидов (Флостерон, Дипроспан) и местных анестетиков (Лидокаин, Новокаин). Подобные инъекции помогают быстро снять воспаление и избавиться от болей в плече.
При поражении внутрисуставных структур лекарственные препараты вводят непосредственно в синовиальную полость. При инфекционных артритах больным колют антибиотики, при адгезивном капсулите – стероидные гормоны, при серозно-фибринозном синовите – протеолитические ферменты (Протеиназа, Гиалуронидаза).
Для лечения некоторых видов воспаления суставов плеча требуется хирургическое вмешательство. К примеру, операция нужна при длительнотекущем адгезивном капсулите, тяжелом синовите и субакромиальном бурсите, не реагирующем на консервативную терапию.
Плексит плечевого сустава
Плексит плечевого сустава (плеча) представляет собой воспаление плечевого сплетения. Часто в патологический процесс вовлекается шейное сплетение из-за анатомически близкого расположения нервов в области шеи и верхнего плечевого пояса.
Болезнь чаще встречается у трудоспособных пациентов в возрасте 20-50 лет, поражение ведущей руки приводит к инвалидности и затруднению самообслуживанию в быту. Шейно-плечевой плексит может развиваться у новорожденных вследствие родовой травмы, что замедляет физическое развитие и способствует нарушению двигательной способности пораженной конечности.
Ранняя диагностика заболевания и проведение комплексного лечения дают хорошие шансы на выздоровление. Запущенные случаи болезни приводят к полной функциональной несостоятельности левой или правой руки.
Плечевое сплетение образовано первым грудным спинальным нервом и передними ветвями четырех нижних шейных нервов. Скопление нервных волокон отвечает за иннервацию верхнего плечевого пояса, руки, диафрагмы. В его составе проходят чувствительные, двигательные и вегетативные волокна, которые отвечают за различные виды чувствительности, моторику и трофику иннервируемых тканей. Шейное сплетение находится выше плечевого, но тесно с ним связано как анатомически, так и функционально.
При возникновении шейного плексита, особенно инфекционно-токсической природы, часто развивается плечевой плексит и наоборот. Вследствие воспалительного процесса в первую очередь страдает плечевой сустав – крупное сочленение, отвечающее за движение верхний конечности. Вовлечение в патологию исходящих из сплетения нервов приводит к нарушению в области плеча, предплечья, локтевого сустава и мелких сочленений кисти.
Развитие плексита плечевого сустава могут провоцировать следующие неблагоприятные факторы:
- травмы плечевого сплетения при переломе ключицы, вывихах плеча, растяжении связочного аппарата верхнего плечевого пояса, в том числе во время патологических родов;
- ишемическое поражение плечевого нерва при длительном нефизиологическом положении верхней конечности, которое возникает в случае наркотического сна, бессознательного состояния, неправильной иммобилизации руки, использования неудобных костылей, развития опухолей;
- увеличение лимфатических узлов инфекционной или злокачественной природы;
- периартрит (воспаление околосуставных мягких тканей) в результате инфекций и травм;
- крупные аневризмы артериальных сосудов в участке расположения нервного сплетения;
- остеохондроз шейного и грудного отдела позвоночного столба;
- инфекционно-токсическое воздействие на нервную ткань вследствие бактериальных (туберкулез) и вирусных (герпес, грипп, цитомегаловирус) заболеваний, отравления суррогатами алкоголя, тяжелыми металлами, солями ртути;
- метаболические нарушения в организме (подагра, гипертиреоз, сахарный диабет);
- реберно-ключичный синдром с образованием дополнительных шейных ребер;
- постоянное переохлаждение.
| Видео (кликните для воспроизведения). |
 |
История лечения: Как Дмитрий Николаев избавился от боли в суставах |
Плечевой и шейный плексит у новорожденных возникает при тазовом и ножном предлежании, выпадении ручки плода во время родов, длительном нахождении ребенка в родовом канале матери.
Клиническая картина
Проявления плексита плечевого сустава зависят от распространенности патологии и стадии развития заболевания. Воспалительный процесс может затрагивать все сплетение, тогда говорят о тотальном плексите, или только отдельные нервные волокна. При поражении верхних нервных пучков развивается паралич Дюшена-Эрба, а вовлечение в воспаление нижних нервных пучков приводит к параличу Дежерин-Клюмпке. Редко возникает двухсторонний процесс, что усложняет течение патологии. В международной классификации заболеваний МКБ 10 поражение плечевого сплетения относится к подгруппе G54.0.
По клиническим проявлениям выделяют две стадии течения плексита. Начальная стадия носит название неврологическая и характеризуется болевым синдромом, трофическими, чувствительными, двигательными нарушениями в верхней конечности. При проведении комплекса лечебных мероприятий симптомы имеют обратимый характер. Прогрессирование заболевания на фоне неправильной терапии или отказа от лечения вызывает переход плексита в паралитическую стадию, при которой развиваются стойкие параличи или парезы верхних конечностей.
Для плечевого плексита характерны следующие клинические признаки:
- интенсивные боли в плечевом суставе в состоянии покоя, иногда приступообразного характера, которые усиливаются во время движения и распространяются на руку, надключичную и подключичную область;
- трофические нарушения – кожа пораженной верхней конечности становится блестящей, отечной, холодной на ощупь, бледного или синюшного цвета, появляется ломкость ногтей и потливость ладоней;
- снижение чувствительности по внешней поверхности руки в случае паралича Дюшена-Эрба и внутренней поверхности конечности при параличе Клюмпке-Дежерина;
- слабость и атрофия мышц руки, невозможность поднять верхнюю конечность, завести ее за спину, нарушение мелкой моторики пальцев, в результате чего возникают трудности с выполнением элементарных движений в быту и профессиональной деятельности;
- мучительная икота и затруднение дыхания при вовлечении в воспалительный процесс диафрагмального нерва;
- редко возникают сужение зрачка и западение глазного яблока на стороне поражения.
Односторонний или двухсторонний паралич верхних конечностей вызывает не только потерю трудоспособности, но и приводит к утрате навыков самообслуживания, что делает больных зависимыми от помощи окружающих людей.
Лечебная тактика
Перед проведением терапии назначают диагностическое обследование, которое помогает дифференцировать плексит от другой неврологической патологии. Для этого проводят электромиографию, рентген плечевого сустава, компьютерную и магнитно-резонансную томографию (КТ, МРТ), ультразвуковое исследование. После установления окончательного диагноза приступают к лечению заболевания. Следует помнить: чем раньше начата терапия после появления первых симптомов болезни, тем благоприятнее прогноз для выздоровления.
В комплексное лечение включают мероприятия, направленные на этиологическое заболевание, которое привело к появлению плексита. При травме восстанавливают целостность кости, извлекают костные отростки, иммобилизируют поврежденную конечность. Остеохондроз требует назначения хондропротекторов, а эндокринные нарушения – нормализации обменных процессов в организме. Опухоли, аневризмы, дополнительные ребра удаляют хирургическим путем. Инфекционно-токсические плекситы лечат антибактериальными средствами и проводят дезинтоксикацию организма.
Симптоматическая терапия заболевания, направленная на его проявления, включает:
- обезболивающие средства – новокаиновые блокады, анальгин, аспизол, оксадол;
- нестероидные противовоспалительные препараты (НПВС) – диклофенак, нимесулид, индометацин;
- витаминотерапию на основе витаминов группы В, А, С, Е – нейровитан, мильгамма, аевит, аскорбиновая кислота;
- антихолинэстеразные средства, улучшающие проведение нервных импульсов – прозерин, калимин, инвалин;
- противоотечные вещества – манит, мочевина;
- трофические препараты – никотиновая кислота, калия оротат, неробол, лидаза;
- средства для улучшения микроциркуляции – трентал, компламин;
- физиопроцедуры – ультразвук с гидрокартизоном, электрофорез с новокаином, магнитотерапия, озокерит;
- массаж в период затихания острого воспалительного процесса;
- лечебная гимнастика;
- народное лечение;
- рефлексотерапию (иглоукалывание), лазеротерапию, бальнеотерапию (лечение минеральными водами), криотерапию (локальное воздействие низких температур).
Как дополнительный метод терапии и профилактики плексита, можно применять народные средства после одобрения лечащего врача. К наиболее эффективным методам относится употребление мумие с молоком, травяных сборов из донника, хмеля, лопуха, череды. Применяют мази и ванны на основе растительных компонентов. Следует помнить, что такое лечение не исключает, а дополняет консервативную терапию болезни.
Для профилактики обострения плексита, улучшения кровотока и метаболизма в участке поражения, восстановления силы и эластичности атрофированных мышц рекомендуют комплекс упражнений для ежедневного выполнения.
- Поднимание и опускание плеч по 8-10 раз за один подход.
- Максимальное сведение лопаток до 10-12 раз.
- Исходное положение – руки согнуты в суставах, кисти лежат на плечах. Вращение в плечевом суставе сначала вперед, затем назад по 6-8 раз.
- Отведение больной руки в сторону под прямым углом к полу и приведение к туловищу 10-12 раз.
- Выпрямленной поврежденной рукой перед собой совершать круговые движения по часовой и против часовой стрелки по 12-15 раз.
- Исходное положение – руки вдоль тела. Сгибание и разгибание больной верхней конечности в локтевом суставе 6-8 раз, первое время можно помогать здоровой рукой.
- Исходное положение то же, поворачивать кисть и предплечье в правую и левую сторону по 10-12 раз.
Моторику пальцев восстанавливают путем захвата, ощупывания и перекладывания мелких предметов – бусин, гороха, винтиков. Полезно заниматься плаванием и аквааэробикой. Необходимо избегать переохлаждения, интенсивных занятий спортом, тяжелого физического труда.
Плексит плечевого сустава при своевременной диагностике и лечении имеет благоприятный прогноз. В противном случае возникают стойкие двигательные и чувствительные нарушения в верхних конечностях, что приводит к инвалидности и потере способности к самообслуживанию.
Симптомы и лечение плексита плечевого сустава, воспаления плечевого сплетения
Нервная система обеспечивает функционирование и взаимосвязь всех физиологических систем и органов человека. Она подразделяется на центральную (ЦНС) и периферическую. ЦНС образуют головной и спиной мозг. Все, что находится за их пределами (нервы, их сплетения, окончания), относится к периферической системе.
Периферическая часть менее защищена от внешнего воздействия, чем ЦНС. Она гораздо легче повреждается в результате травм, инфекций, токсинов и т. д. Одним из заболеваний периферической системы является плексит (плексопатия). Он представляет собой воспалительное заболевание нервных сплетений.
При поражении плечевого сплетения диагностируется плексопатия плечевого сплетения. В Международной классификации болезней (МКБ-10) она имеет код G54.0.
Виды плексита
Плечевое сплетение образуется в результате переплетения первого грудного корешка и ветвей нижних шейных спинальных нервов. Сплетений два: справа и слева. Надключичная часть сплетения находится в боковом треугольнике шеи, подключичная — в подмышечной ямке. Короткие и длинные нервы (дорсальный, локтевой, лучевой и т. д.), выходящие из сплетения, иннервируют кости, суставы, мышцы, кожу плечевого пояса и руки.
Воспаление носит в основном односторонний, а не двусторонний характер.
Классификация плексита производится в зависимости от причины поражения. Различают следующие виды:
- посттравматический;
- компрессионно-ишемический;
- инфекционный;
- аутоиммунный;
- дисметаболический;
- токсический.
- Первый вид возникает в результате травматического воздействия. Повреждение сплетения могут вызвать такие травмы, как вывих или ушиб суставного сочленения плеча, перелом ключицы, разрыв связок и т. д. В эту же группу входит плексит новорожденных, возникающий при родовой травме младенца.
- Второй вид является последствием позиционного сдавливания нервов. Оно возможно, когда человек долго спит в одной позе, подвернув руку (такое часто случается при сильном алкогольном опьянении), когда сильно увеличены лимфоузлы и т. д.
- Инфекционный вид возникает при герпесе, туберкулезе, сифилисе, бруцеллезе, гриппе.
Аутоиммунный плексит является результатом синдрома Гийена-Барре (острого полирадикулоневрита). - Сахарный диабет, подагра и некоторые другие обменные заболевания могут стать причиной дисметаболического вида патологии.
- Последний вид возникает из-за негативного воздействия различных токсических средств (ядов, химикатов, лекарств).
Как протекает болезнь?
Плексит протекает в двух формах:
Проявление первой формы происходит в виде плексалгии — постоянных болей, которые могут иметь разный характер и усиливаться, когда человек двигается и сдавливает сплетение. Боли локализуются в надключичной и подключичной областях, отдают в руку.
Со временем боль дополняется признаками паралича. Обычно наблюдается два типа паралича:
- Первый возникает при поражении верхней части сплетения. Симптоматика патологии следующая. Уменьшается мышечный тонус в проксимальном отделе руки. Человеку становится трудно двигать плечом, отводить или поднимать руку, сгибать в локтевом суставе.
- При втором типе паралича слабость ощущается в дистальном отделе руки. Человек начинает испытывать трудности при оперировании кистью. Например, ему сложно пользоваться ножом и вилкой, застегивать пуговицы и т. д.
Помимо мышечной слабости в обоих случаях наблюдаются нарушения чувствительности в тех областях, которые иннервируются пораженным участком сплетения.
Полный паралич сплетения диагностируется редко.
Его симптоматическая картина включает в себя симптомы двух предыдущих типов.
Плексит вызывает не только двигательные и сенсорные расстройства, но и трофические. Под ними подразумеваются патологические изменения в тканях из-за нарушения клеточного питания.
- Могут наблюдаться повышенная потливость или отсутствие пота.
- Часто ломаются ногти.
- Истончается и становится сухой кожа. Она приобретает мраморный цвет, легко травмируется, раны при этом тяжело заживают.
Особенности диагностики
На первом этапе врач-невролог опрашивает пациента и осматривает поврежденное место. Далее проводится либо электронейрографические исследование, либо электромиография.
Для проведения эффективного лечения необходимо не перепутать плексит с другими заболеваниями, имеющими схожие симптомы (невралгией, различными невритами, плечелопаточным периартритом, бурситом и т. д.).
С этой целью проводится дифференциальная диагностика. Она включает в себя консультации с врачами других специальностей (ортопедом, травматологом, инфекционистом, ревматологом) и дополнительные обследования. В их число входят магнитно-резонансная томография, рентгенография, общий и биохимический анализ крови.
Как лечат плексит?
Традиционная терапия имеет комплексный характер с использованием различных методов.
- В первую очередь устраняется причина заболевания. Если оно спровоцировано инфекцией, проводится по показаниям антибактериальное или противовирусное лечение (таблетками, уколами).
При травме возникает необходимость иммобилизации сустава. Применение хирургических операций зависит от степени тяжести травмы.
В других случаях корректируются обменные процессы, удаляется опухоль, проводится дезинтоксикация.
- Для купирования боли используются нестероидные противовоспалительные средства, новокаиновые блокады, УВЧ и т. д.
- Чтобы улучшить питание поврежденных нервных волокон и ускорить их восстановление, прописывают витаминные препараты и такие медикаменты, как «Пентоксифиллин», «Натрия аденозинтрифосфат».
- Активно используется физиотерапия (грязелечение, электрофорез и т. д.)
- В восстановительный период рекомендуются упражнения из арсенала лечебной гимнастики. Увеличивать их интенсивность необходимо по мере восстановления.
Многих читателей интересует, можно ли избавляться от плексита в домашних условиях народными способами (мазями, примочками, компрессами)? Лечиться так недорого и удобно, но делать это не рекомендуется. Дома трудно устранить причину болезни, легко перепутать с другими патологиями и запустить заболевание.
Прогноз и профилактика
Прогноз зависит от своевременности обращения и адекватности терапии. Он благоприятен, когда лечить начали вовремя и правильно. Прогноз хуже при запущенной форме болезни, в этом случае могут быть утрачены функции руки.
Профилактика сводится к своевременному лечению болезней (аутоиммунных, инфекционных, обменных), травм. Большое значение имеет здоровый образ жизни, который снижает риск получения травм.
Плексит — сложное заболевание, чреватое тяжелыми последствиями. Поэтому при болях в плечевом и других суставах не стоит мешкать с визитом в медицинское учреждение.
Дополнительную информацию по теме «Плексит плечевого сустава (симптомы, лечение)» можно получить из видео:
Плечевой плексит
Плечевой плексит — поражение плечевого нервного сплетения, проявляющееся болевым синдромом в сочетании с двигательной, сенсорной и вегетативной дисфункцией верхней конечности и плечевого пояса. Клиническая картина варьирует в зависимости от уровня поражения сплетения и его генеза. Диагностика осуществляется неврологом совместно с другими специалистами, она может потребовать проведения электромио- или электронейрографии, УЗИ, рентгенографии, КТ или МРТ плечевого сустава и области сплетения, исследования биохимии крови, уровня С-реактивного белка и РФ. Вылечить плечевой плексит и полностью восстановить функцию сплетения возможно лишь в течение первого года, при условии устранения причины заболевания, проведения адекватной и комплексной терапии и реабилитации.
Плечевой плексит
Плечевое сплетение сформировано ветвями нижних шейных спинномозговых нервов С5-С8 и первого грудного корешка Th1. Нервы, исходящие из плечевого сплетения, иннервируют кожу и мышцы плечевого пояса и всей верхней конечности. Клиническая неврология различает тотальное поражение сплетения — паралич Керера, поражение только верхней его части (С5–С8) — проксимальный паралич Дюшена-Эрба и поражение только нижней части (С8–Th1) — дистальный паралич Дежерин-Клюмпке.
В зависимости от этиологии плечевой плексит классифицируется как посттравматический, инфекционный, токсический, компрессионно-ишемический, дисметаболический, аутоиммунный. Среди плекситов другой локализации (шейный плексит, пояснично-крестцовый плексит) плечевой плексит является наиболее часто встречающимся. Широкое распространение и полиэтиологичность заболевания обуславливает его актуальность как для неврологов, так и для специалистов в области травматологии- ортопедии, акушерства и гинекологии, ревматологии, токсикологии.
Причины возникновения
Среди факторов, обуславливающих плечевой плексит, наиболее распространены травмы. Повреждение сплетения возможно при переломе ключицы, вывихе плеча (в т. ч. привычном вывихе), растяжении связок или повреждении сухожилий плечевого сустава, ушибе плеча, резаных, колотых или огнестрельных ранениях области плечевого сплетения. Зачастую плечевой плексит возникает на фоне хронической микротравматизации сплетения, например, при работе с вибрирующим инструментом, использовании костылей. В акушерской практике общеизвестен акушерский паралич Дюшена-Эрба, являющийся следствием родовой травмы.
Второе место по распространенности занимает плечевой плексит компрессионно-ишемического генеза, возникающий при сдавлении волокон сплетения. Подобное может произойти при длительном нахождении руки в неудобном положении (во время крепкого сна, у постельных больных), при сдавлении сплетения аневризмой подключичной артерии, опухолью, посттравматической гематомой, увеличенными лимфатическими узлами, добавочным шейным ребром, при раке Панкоста.
Плечевой плексит инфекционной этиологии возможен на фоне туберкулеза, бруцеллеза, герпетической инфекции, цитомегалии, сифилиса, после перенесенного гриппа, ангины. Дисметаболический плечевой плексит может иметь место при сахарном диабете, диспротеинемии, подагре и т. п. обменных заболеваниях. Не исключено ятрогенное повреждение плечевого сплетения при различных оперативных вмешательствах в области его расположения.
Плечевой плексит манифестирует болевым синдромом — плексалгией, носящей стреляющий, ноющий, сверлящий, ломящий характер. Боль локализуется в области ключицы, плеча и распространяется на всю верхнюю конечность. Усиление болевых ощущений наблюдается в ночное время, провоцируется движениями в плечевом суставе и руке. Затем к плексалгии присоединяется и прогрессирует мышечная слабость в верхней конечности.
Для паралича Дюшена-Эрба типичны гипотония и снижение силы в мышцах проксимальных отделов руки, приводящие к затруднению движений в плечевом суставе, отведения и поднятия руки (особенно при необходимости удержания в ней груза), сгибания ее в локтевом суставе. Паралич Дежерин-Клюмпке, напротив, сопровождается слабостью мышц дистальных отделов верхней конечности, что клинически проявляется затруднением выполнения движений кистью или удержания в ней различных предметов. В результате пациент не может удерживать чашку, полноценно использовать столовые приборы, застегнуть пуговицы, открыть ключом дверь и т. п.
Двигательные расстройства сопровождаются снижением или выпадением локтевого и карпорадиального рефлексов. Сенсорные нарушения в виде гипестезии затрагивают латеральный край плеча и предплечья при проксимальном параличе, внутреннюю область плеча, предплечья и кисть — при дистальном параличе. При поражении симпатических волокон, входящих в нижнюю часть плечевого сплетения, одним из проявлений паралича Дежерин-Клюмпке может выступать симптом Горнера (птоз, расширение зрачка и энофтальм).
Кроме двигательных и сенсорных нарушений, плечевой плексит сопровождается трофическими расстройствами, развивающимися вследствие дисфункции периферических вегетативных волокон. Отмечается пастозность и мраморность верхней конечности, повышенная потливость или ангидроз, чрезмерная истонченность и сухость кожи, повышенная ломкость ногтей. Кожа пораженной конечности легко травмируется, раны длительно не заживают.
Зачастую наблюдается частичное поражение плечевого сплетения с возникновением либо проксимального паралича Дюшена-Эрба, либо дистального паралича Дежерин-Клюмпке. Более редко отмечается тотальный плечевой плексит, включающий в себя клинику обоих перечисленных параличей. В исключительных случаях плексит носит двусторонний характер, что более типично для поражений инфекционного, дисметаболического или токсического генеза.
Диагностика
Установить диагноз «плечевой плексит» невролог может по данным анамнеза, жалобам и результатам осмотра, подтвержденным электронейрографическим исследованием, а при его отсутствии — электромиографией. Важно отличать плексит от невралгии плечевого сплетения. Последняя, как правило, манифестирует после переохлаждения, проявляется плексалгией и парестезиями, не сопровождается двигательными нарушениями. Кроме того, плечевой плексит следует дифференцировать с полиневропатией, мононевропатиями нервов руки (невропатией серединного нерва, невропатией локтевого нерва и невропатией лучевого нерва), патологией плечевого сустава (артритом, бурситом, артрозом), плечелопаточным периартритом, радикулитом.
С целью дифференциальной диагностики и установления этиологии плексита при необходимости проводится консультация травматолога, ортопеда, ревматолога, онколога, инфекциониста; УЗИ плечевого сустава, рентгенография или КТ плечевого сустава, МРТ области плечевого сплетения, рентгенография легких, исследование уровня сахара крови, биохимический анализ крови, определение РФ и С-реактивного белка, пр. обследования.
Дифференцированная терапия определяется генезом плексита. По показаниям проводится антибиотикотерапия, противовирусное лечение, иммобилизация травмированного плечевого сустава, удаление гематомы или опухоли, дезинтоксикация, коррекция нарушений обмена. В отдельных случаях (чаще при акушерском параличе) требуется совместное с нейрохирургом решение вопроса о целесообразности хирургического вмешательства — пластики нервных стволов сплетения.
Общим направлением в лечении выступает вазоактивная и метаболическая терапия, обеспечивающая улучшенное питание, а значит и скорейшее восстановление нервных волокон. Пациенты, имеющие плечевой плексит, получают пентоксифиллин, комплексные препараты витаминов группы В, никотиновую к-ту, АТФ. На улучшение трофики пораженного сплетения направлены и некоторые физиопроцедуры — электрофорез, грязелечение, тепловые процедуры, массаж.
Немаловажное значение отводится симптоматической терапии, включающей купирование плексалгии. Пациентам назначают НПВП (диклофенак, метамизол натрия и др.), лечебные блокады с новокаином, ультрафонофорез гидрокортизона, УВЧ, рефлексотерапию. Для поддержки мышц, улучшения кровообращения и профилактики контрактур суставов пораженной руки рекомендован специальный комплекс ЛФК и массаж верхней конечности. В восстановительном периоде проводятся повторные курсы нейрометаболической терапии и массажа, непрерывно осуществляется ЛФК с постепенным наращиванием нагрузки.
Прогноз и профилактика
Своевременное начало лечения, успешное устранение причинного триггера (гематомы, опухоли, травмы, инфекции и пр.), адекватная восстановительная терапия обычно способствуют полному восстановлению функции нервов пораженного сплетения. При запоздалом начале терапии и невозможности полностью устранить влияние причинного фактора плечевой плексит имеет не очень благоприятный в плане выздоровления прогноз. С течением времени в мышцах и тканях происходят необратимые изменения, вызванные их недостаточной иннервацией; формируются мышечные атрофии, контрактуры суставов. Поскольку наиболее часто поражается ведущая рука, пациент теряет не только свои профессиональные возможности, но и способности к самообслуживанию.
| Видео (кликните для воспроизведения). |
|
Доктор С.М.Бубновcкий подтверждает силу препарата... Читать далее >>> |
К мерам, позволяющим предотвратить плечевой плексит, относят профилактику травматизма, адекватный выбор способа родоразрешения и профессиональное ведение родов, соблюдение операционных техник, своевременное лечение травм, инфекционных и аутоиммунных заболеваний, коррекцию дисметаболических нарушений. Повысить устойчивость нервных тканей к различным неблагоприятным воздействиям помогает соблюдение нормального режима, оздоравливающие физические нагрузки, правильное питание.
Источники
-
Ржевская, Ж. А. Артриты и артрозы. Диагностика, профилактика, лечение / Ж. А. Ржевская, Е. А. Романова. — М. : Мир Книги Ритейл, 2011. — 160 c. -
Евдокименко П. В. Артроз. Избавляемся от болей в суставах; Оникс, Мир и Образование — Москва, 2011. — 224 c. -
Саидов, Ёр Кардиоваскулярная патология при ревматоидном артрите / Ёр Саидов. — М. : LAP Lambert Academic Publishing, 2014. — 224 c. - Евдокименко П. В. Артроз тазобедренных суставов. Исцеляющая гимнастика; Оникс, Мир и Образование — Москва, 2013. — 903 c.