Содержание
- 1 —>Медико-социальная экспертиза —>
- 2 НАРУШЕНИЕ ФУНКЦИИ СУСТАВОВ
- 3 Примеры решения некоторых проблем пациента. Приоритетная проблема: боль в суставах.
- 4 БИОМЕХАНИКА СУСТАВОВ и их классификация по функции
- 5 Механизм движения в суставе.
- 6 Определение амплитуды движений в суставах конечностей. Значение этого исследования для повреждений и заболеваний опорно-двигательной системы.
- 7 Определение функциональной недостаточности (нарушения) суставов
—>Медико-социальная экспертиза —>
Войти через uID
НАРУШЕНИЕ ФУНКЦИИ СУСТАВОВ
—> НАРУШЕНИЕ ФУНКЦИИ СУСТАВОВ
НФС обусловливает нарушения функций других органов и систем организма. При АС в результате воспалительного поражения и анкилозирования межпозвонковых и реберно-позвонковых сочленений наблюдается значительное ограничение дыхательных экскурсий грудной клетки, что постепенно приводит к нарушениям вентиляционной функции легких и хронической дыхательной недостаточности, а затем — к легочной гипертензии и хронической сердечной недостаточности.
Степень недостаточности функций отдельного сустава зависит от выраженности болей, степени деформации, образования контрактур и анкилоза.
Амплитуду движений в суставах определяют угломером. За исходное положение туловища и конечностей принимается вертикальное. Бранши угломера устанавливают вдоль оси сочленяющихся сегментов, а ось совмещают с осью сустава. Сгибание и разгибание осуществляют в саггитальной плоскости, отведение и приведение — во фронтальной, ротационные движения — вокруг продольной оси.
Незначительное нарушение функции сустава — уменьшение амплитуды движений менее чем на 10°.
При значительно выраженном нарушении функции тазобедренного сустава (при фиброзном анкилозе) амплитуда движений менее 30° в сагиттальной плоскости при отсутствии движений во фронтальной плоскости и ротационных движений, а также опорном укорочении конечности на 7 см и более.
В норме амплитуда движений в коленном суставе составляет 130°, в голеностопном — 85°.
В случае стойкой значительно выраженной контрактуры коленного и голеностопного суставов ограничение движений в пределах 5-8°.
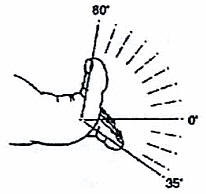
В норме I плюсне-фаланговый сустав разгибается на 80° и сгибается на 35° (см. Рис 1). Другие плюсне-фаланговые суставы могут сгибаться и разгибаться, ориентировочно, на 40°. Межфапанговые проксимальные суставы сгибаются на 50°, дистальные на 40°; разгибание варьирует до 30°.
Рис. 1 Объем движений в I плюсне — фаланговом суставе.
Степени ФНС
I степень — для плечевого и тазобедренного суставов ограничение амплитуды движений не превышает 20-30°.
Амплитуда движений для локтевого, лучезапястного, коленного, голеностопного — сохраняется в пределах не менее 50° от функционально выгодного положения, для суставов кистей — в пределах 110-170°. Показатели динамометрии составляют 17,4 — 31 кг при норме 21-56 кг.
При оценке нарушений функции суставов стопы учитываются также рентгенологические данные.
При I степени НФС они характеризуются отдельными изолированными очагами деструкции головок плюсневых костей или соответствующих фаланг. Такое поражение суставов клинически проявляется умеренными нарушениями опорной функции стопы.
II степень НФС характеризуется значительным ограничением движений в суставах. При поражении плечевого и тазобедренного суставов амплитуда движений в разных направлениях не превышает 50°. Для локтевого, лучезапястного, коленного, голеностопного суставов характерно снижение амплитуды движений до 45 — 20°.
При нарушении функции кисти II степени наблюдаются значительные деформации суставов пальцев с отклонением их в ульнарном направлении, а также деформирующий артроз пястнофаланговых и межфаланговых суставов. Отдельные виды захвата в этих условиях значительно снижены и амплитуда движений суставов пальцев ограничена в пределах 55 — 30°.
Показатели динамометрии составляют 10 — 23 кг.
При нарушении опорной функции стопы II степени наблюдается ограничение движений пальцев с резким отклонением их кнаружи.
III степень НФС характеризуется значительно выраженным ограничением движений в суставах. Амплитуда движений не превышает 15° при условии функционально выгодного положения сустава, либо наблюдается неподвижность сустава в результате деструктивного процесса с исходом в анкилоз. При нарушении функции кисти III степени отмечается снижение показателей динамометрии в пределах 0 — 10 кг.
IV степень: характеризуется признаками III степени и фиксацией сустава в функционально невыгодном положении.
Примеры решения некоторых проблем пациента. Приоритетная проблема: боль в суставах.
Приоритетная проблема:
боль в суставах.
Сестринский диагноз:
боль в суставах вследствие активного воспалительного процесса.
Краткосрочная цель:
пациент отметит уменьшение болей в суставах к концу недели лечения.
Долгосрочная цель
: пациент отметит отсутствие болей в суставах к моменту выписки.
Приоритетная проблема:
тревога о своём состоянии и страх инвалидизации.
Сестринский диагноз:
тревога о своём состоянии и страх инвалидизации заболевания суставов.
Краткосрочная цель:
у пациента снизится тревожность к 3-4 дню.
Долгосрочная цель
: у пациента не будет тревоги о своём состоянии и страха заболевания к моменту выписки.
| План | Мотивация |
| Независимые вмешательства 1.Обеспечить физический и психический покой. | Для комфортного состояния пациента. |
| 2. Уделять достаточно времени для обсуждения проблем пациента ежедневно, акцентируя его внимание на современных средствах лечения. | Для информации пациента. |
| 3. Обеспечить психологическую поддержку со стороны семьи. | Для эффективного лечения. |
| 4. Поощрять родственников навещать его и проинформировать о должном поведении. | Для психологической поддержки. |
| 5. Обеспечить наблюдение за пациентом (общее состояние, пульс, АД, ЧДД, состояние сна). | Для ранней диагностики осложнений и оказания неотложной помощи. |
| 6. Обеспечить пациента популярной литературой по данному заболеванию | Для повышения информированности пациента. |
| Взаимозависимые вмешательства 1.Обеспечить консультацию психолога (психотерапевта) | Для точности диагностических процедур. |
| Зависимые вмешательства. 1. Обеспечить приём седативных препаратов по назначению врача. | Для эффективного лечения. |
«Организация специализированного сестринского ухода при заболеваниях системы крови»
Первичная заболеваемость болезнями крови, кроветворных органов и отдельными нарушениями, вовлекающими иммунный механизм, возросла за 1990-2005 годы в 3,5 раза.
Одной из основных целей Национального проекта в здравоохранении является укрепление здоровья населения России, снижение уровня заболеваемости, инвалидности, смертности. В Омской области ряд мероприятий по реализации Национального проекта идёт совместно с уже действующими областными и муниципальными целевыми программами, утверждёнными ЗС Омской области, такими как программа «Профилактика и лечение гемофилии» (2004-2008 гг.).
Организация специализированной медицинской помощи пациентам с заболеваниями системы крови осуществляется в гематологических отделениях многопрофильных больниц и гематологических консультативных кабинетах крупных поликлиник.
Дата добавления: 2015-10-19 ; просмотров: 3616 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
БИОМЕХАНИКА СУСТАВОВ и их классификация по функции
В суставах, в зависимости от строения (формы, изогнутости, размеров) сочленяющихся поверхностей, движения могут осуществляться вокруг трех осей вращения:
— фронтальной (ось, соответствующая фронтальной плоскости, разделяющей тело на переднюю и заднюю поверхности);
— сагиттальной (ось, соответствующая сагиттальной плоскости, разделяющей тело на правую и левую половину);
— вертикальной или своей собственной оси.
Движение в суставах вокруг осей вращения определяются геометрической формой суставной поверхности. Например, цилиндр и блок вращаются только вокруг одной оси; эллипс, овал, – вокруг двух осей; шар или плоская поверхность – вокруг трех.
Оси вращения, количество и виды возможных движений
| Оси вращения, вокруг которых совершаются движения | Количество возможных движений | Виды возможных движений |
| Фронтальная | Сгибание (flexio), разгибание (extensio). | |
| Сагиттальная | Приведение (adductio), отведение (abductio). | |
| Фронтальная и сагиттальная | Сгибание, разгибание, приведение, отведение, коническое круговое движение (circumductio). | |
| Вертикальная | Вращение (rotatio): внутрь пронация (pronatio), наружу –, супинация (supinatio). |
Количество и возможные виды движений вокруг существующих осей вращения представлены в табл. 4.2. Так, вокруг фронтальной оси выполняется 2 вида движений – сгибание (flexio) и разгибание (extensio). Вокруг сагиттальной оси осуществляются также два вида движений – приведение (adductio) и отведение (abductio). Вокруг вертикальной оси еще одно движение – вращение (rotatio), но у него могут быть подвиды: вращение внутрь (пронация, pronatio) и наружу (супинация, supinatio). При переходе с одной оси на другую возникает еще одно движение – круговое или коническое (circumductio).
Следует отметить, что суставная поверхность одной из сочленяющихся костей, имеющая форму головки, может быть представлена в виде шара, эллипса, седла, цилиндра или блока. Суставная поверхность может быть образована несколькими костями, придающими ей в совокупности определенную форму, например, суставная поверхность, сформированная костями проксимального ряда запястья (рис. 4.6)
Одноосные суставы
Это суставы с одной осью движения. Такими осями является фронтальная либо вертикальная. Если ось фронтальная, то в этих суставах совершаются движения в виде сгибания и разгибания. Если же ось вертикальная, то возможно только одно движение – вращение.
Цилиндрический (вращательный) сустав, art. cylindrica (art. trochoidea), является представителем одноосных суставов. Цилиндрические суставы осуществляют движение вокруг вертикальной оси, т.е. совершают вращение (табл. 4.3). Примером таких суставов являются срединный атланто-осевой, а также проксимальный и дистальный луче-локтевые суставы.
Блоковидный сустав, art. ginglymus, на его суставной поверхности цилиндрической формы имеется костный гребешок, а на соответствующей суставной впадине – направляющая бороздка. За счет гребешка и выемки невозможны смещения суставных поверхностей в стороны. Работают блоковидные суставы всегда вокруг фронтальной оси (табл. 4.3). Примером их являются межфаланговые суставы.
Разновидностью блоковидного сустава является винтообразный, или улитковый, art. cochlearis. Примером улиткового сустава служит плече-локтевой сустав, работающий также вокруг фронтальной оси.
Рис. 4.6. Различные виды суставов (схема).
1 – эллипсоидный; 2 – седловидный; 3 – шаровидный; 4 – блоковидный.
Двуосные суставы
Это суставы, работающие вокруг двух осей вращения – фронтальной и сагиттальной. Такие суставы реализуют 5 видов движения: сгибание, разгибание, приведение, отведение и круговое движение. По форме суставных поверхностей эти суставы являются эллипсоидными, седловидными и мыщелковыми.
Эллипсоидный сустав, art. ellipsoidea. Его суставные поверхности по форме представляют отрезки эллипса в виде головки и соответствующей ей ямки. Движения в суставе возможны вокруг двух взаимно перпендикулярных осей. Пример – лучезапястный сустав и атлантозатылочные суставы (имеет две оси – фронтальную и сагиттальную). Вокруг фронтальной оси происходит сгибание и разгибание, а вокруг сагиттальной – приведение и отведение (табл. 4.3).
Седловидный сустав, art. sellaris. Образован взаимозахватывающими суставными поверхностями седловидной формы. Движения в этом суставе аналогичны движениям в эллипсоидном суставе (табл. 4.3). Пример: запястно-пястный сустав 1-го пальца, art. carpometacapea pollicis.
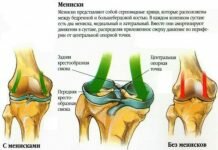
Мыщелковый сустав, art. bicondylaris. Переходная форма между одноосными и двуосными суставами (от блоковидного к эллипсоидному суставу). В мыщелковом суставе возможны движения вокруг двух осей. Пример – коленный сустав (вокруг фронтальной оси происходит сгибание и разгибание, вокруг продольной – вращение) (табл. 4.3).
Многоосные суставы
Это суставы, движения в которых осуществляются вокруг всех трех осей вращения. Многоосному суставу соответствует шаровидная или плоская суставные поверхности.
Шаровидный сустав, art. spheroidea. Выпуклая суставная поверхность (головка) имеет шаровидную форму, а вогнутая – форму соответствующей ей впадины. Суставная впадина имеет меньшие размеры, чем головка, поэтому движения в таком суставе могут совершаться свободно и вокруг множества осей (многоосный сустав). В суставах шаровидной формы возможны 6 видов движения: сгибание и разгибание (вокруг фронтальной оси), приведение и отведение (вокруг сагиттальной оси), вращение (вокруг вертикальной оси), при переходе с одной оси на другую возникает еще одно движение – круговое или коническое (табл. 4.3). Вследствие большой разницы в размерах сочленяющихся поверхностей шаровидный сустав является самым подвижным из всех суставов. Пример – плечевой сустав.
Разновидностью шаровидного сустава является чашеобразный, art. cotylica, или ореховидный, art. enarthrosis, например, тазобедренный. Для него характерна глубокая суставная ямка, прочная капсула, укрепленная связками, объем движений в нем меньше.
Плоский сустав, art. plana. Суставные поверхности его мало изогнуты и напоминают отрезки (участки) поверхности шара большого диаметра. Движения в суставах с такой поверхностью резко ограничены или вообще отсутствуют. Например, в крестцово-подвздошном суставе. В связи с этим данные суставы называют малоподвижными, art. amphiarthrosis.
Тугие суставы – амфиартрозы.Под этим названием выделяется группа сочленений с различной формой суставных поверхностей, чаще – плоской, но сходных по другим признакам: они имеют короткую, туго натянутую суставную капсулу и очень крепкий, нерастягивающийся вспомогательный аппарат, в частности короткие укрепляющие связки (пример – крестцово-подвздошный сустав). Вследствие этого суставные поверхности тесно соприкасаются друг с другом, что резко ограничивает движения. Такие малоподвижные сочленения и называют тугими суставами – амфиартрозами (BNA). Тугие суставы смягчают толчки и сотрясения между костями. Движения в тугих суставах имеют скользящий характер и объем их крайне незначителен.
Механизм движения в суставе.
1. В начале открывания рта из центрального соотношения происходит вращательное движение головок. При этом срединная точка центральных нижних резцов описывает дугу длиной 20 мм.
2. Затем начинаются поступательные движения головок вместе с дисками кпереди и вниз по заднему скату суставных бугорков до установления суставных головок на вершинах суставных бугорков. При этом срединная точка нижних резцов описывает дугу длиной до 50 мм.
3. Дальнейшее запредельное открывание рта осуществляется небольшим шарнирным движением суставных головок и относится к варианту патологии (гипермобильность, вывих суставного диска и суставной головки). Это происходит в том случае, если открывание рта начинается не с вращательных, а поступательных движений суставных головок, что часто бывает связано с гиперактивностью наружных крыловидных мышц.
При закрытии рта в норме движения происходят в обратном порядке. Суставные головки смещаются кзади и вверх к основанию скатов суставных бугорков. Завершается закрывание рта шарнирными движениями суставных головок до появления окклюзионных контактов.
Выдвижение нижней челюсти кпереди.
Выдвижение нижней челюсти кпереди при сомкнутых зубах из центральной окклюзии в переднюю осуществляется за счет сокращения латеральных крыловидных мышц с обеих сторон. Эти движения направляются резцами. Путь, который проходят нижние резцы по небным поверхностям верхних резцов, принято называть саггитальным резцовым путем, а угол между этим путем и окклюзионной плоскостью – углом саггитального суставного пути, который равен 60 градусам. При этом движении суставные головки перемещаются кпереди и вниз по скатам суставных бугорков, совершая саггитальный суставной путь, а угол между этим путем и окклюзионной плоскостью называется углом сагиттального суставного пути равный 30 градусам. Эти углы и их индивидуальное определение используется для настройки артикулятора.
Путь перемещения нижней челюсти в горизонтальной плоскости (кпереди, кзади, в стороны) можно представить в виде «готического угла». Его запись производится с помощью функциографа (Хватова В.А. 1993, 1996). Вершина готического угла, соответствующая положению центральной окклюзии, расположена на 05-1,5 мм кпереди от таковой при центральном соотношении челюстей.
Боковые движения нижней челюсти.
При боковом движении нижней челюсти из положения центральной окклюзии суставная головка на стороне смещения (сторона латеротрузии) вращается вокруг своей оси в соответствующей суставной ямке и совершает так же боковые движения, которые называются движением Беннетта. Это боковое движение рабочей суставной головки в среднем составляет 1 мм, может иметь небольшой передний или задний компонент. Суставная головка на противоположной стороне (сторона медиотрузии) перемещается вниз, вперед и внутрь. Угол между этим путем перемещения головки и саггитальной плоскостью называется углом Беннетта. Он равен 15-20 градусов. Чем больше угол Беннетта, тем больше амплитуда бокового смещения суставной головки балансирующей стороны.
Амплитуда движений вправо и влево от срединно-саггитальной линии должна быть одинаковой, а открывание и закрывание рта по средней линии без боковых отклонений.
ОБСЛЕДОВАНИЕ БОЛЬНЫХ С ПАТОЛОГИЕЙ ВНЧС
Клинические методы:
1.Боль в области сустава:
· при воспалительных заболеваниях – постоянна;
· при дегенеративно-дистрофических процессах – возникает при движениях нижней челюсти;
· при функциональных нарушениях – связана с психоэмоциональ-ным напряжением, сопровождается вазомоторными расстрой-ствами и парестезиями, возникает после нерационального протезирования или удаления группы зубов;
· при артрозе –усиливается к вечеру;
· при ревматоидном артрите – утренняя скованность и боль в суставах;
· при бруксизме – возникает во время сна или сразу после него;
2. Ограничение подвижности нижней челюсти.
· боль (рефлекторная контрактура жевательных мышц при острой травме сустава, артрите);
· механическое препятствие при внутренних нарушениях в суставе ( невправляемый вывих суставного диска, его деформация);
· деформация суставной головки, суставного бугорка при системных заболеваниях, артрозах и артритах.
3. Аускультативные признаки.
· щелчки (при нарушениях координированных движений между суставной головкой и суставным диском при внутренних нарушениях),
· хруст (связан с деформацией суставных поверхностей, уменьшением количества суставной жидкости),
· шум трения (связан с уменьшением количества суставной жидкости).
Анамнез заболевания. Как давно появились признаки заболевания, с чем они связаны, проводилось ли лечение и его эффективность. Определяются факторы риска заболеваний суставов.
Анамнез жизни. Выясняется наличие системных заболеваний, проявляющихся патологией суставов.
Методы объективного исследования.
1. Антропометрическое исследование. Определяется симметричность лица, соответствие верхнего, среднего и нижнего отделов.
2. Оценка прикуса. Проводится при осмотре полости рта, на моделях челюстей, загипсованных и окклюдаторы или артикуляторы. Чаще всего имеются те или иные нарушения окклюзионных взаимоотношений, однако отсутствие жалоб на патологию суставов свидетельствует об адаптации жевательного аппарата к этим нарушениям.
3. Пальпация сустава и жевательных мышц. Пальпация сустава проводится кпереди козелка уха или в области наружного слухового прохода при сомкнутых челюстях, в момент открывания рта и при широко открытом рте. При пальпации жевательных мышц определяется их эластичность, напряжение и болевые точки.
4. Определение объема движений. Максимальное открывание рта в норме – 40-50мм.
5. Аускультация сустава. Проводится с помощью фонендоскопа или специальных аппаратов (электро- и фонокардиоргафов). Необходимо проводить сравнительную аускультацию обеих суставов. В норме суставы издают одинаковые нежные звуки перемещающейся суставной головки вместе с диском по заднему скату суставного бугорка. При патологии сустава определяются крепитация, хруст и щелканье.
1. Клинические, биохимические исследования, оценка системы иммунитета.
2. Качественный состав синовиальной жидкости. В норме синовиальная жидкость прозрачная, хорошей вязкости, муциновый осадок плотный, в 1 мкл синовиальной жидкости от 500 до 5 000 клеток, нейтрофилы составляют 50%. При воспалительных процессах в суставе — определяется низкая вязкость, плохой муциновый сгусток, высокий цитоз (до 50 000 клеток в 1 мкл).
3. Гистологическое исследование биоптата синовиальной оболочки.
4. Бактериологическое исследование синовиальной жидкости (при инфекционных артритах).
РЕНТГЕНОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО СУСТАВА
Особенности рентгенологического исследования височно-нижнечелюст-ных суставов:
· Необходимо одновременное исследование обоих суставов.
· Изучение движения нижней челюсти в разных фазах открывания полости рта.
а) Методика Шюллера – боковая рентгенограмма височной кости. Используется большой рентгенологический аппарат;
б) Методика Бордеса в модификации Парма – боковая рентгенограм-ма сустава с использованием дентального аппарата при открытом рте.
Обзорные рентгенограммы применяются при грубой патологии суставов: вывих суставной головки, перелом суставного отростка, выраженные участки остеопороза и остеосклероза.
Томография — послойная рентгенография. Глубина среза профильных снимков 2-2,5 см, во фронтальных проекциях – 11-13 см.
Методика позволяет оценить состояние костных элементов сочленения, внутрисуставной диск и внутрисуставные отношения в сагиттальной и фронтальной проекциях.
Зонография – послойная рентгенография с малым углом качания трубки от 8 0 до 15 0 . Позволяет выделить толстый слой объекта, то есть зону имеющий ширину от 1,5 до 2,5 см.
· позволяет избавиться от мешающих теней;
· уменьшение числа срезов;
· уменьшение нагрузки на трубку;
· позволяет получить одновременное изображение обоих суставов и соотношение элементов сочленения;
· форма и размеры костной поверхности соответствуют истинным.
Очень часто в стоматологии применяется ортопантомография, которая является разновидностью панорамной зонографии. В отличие от линейной зонографии, при панорамном исследовании суставы отражаются в косых проекциях, что искажает картину костных элементов и рентгеновской суставной щели.
Для введения в полость сустава используются: триомбраст, верографин, иодамид, иодлипол
Необходимо выполнять следующие правила проведения артрографии:
· Артрографию необходимо начинать с нижнего отдела сустава и вводить не более 0,5 мм контрастного вещества.
· В верхний отдел сустава можно ввести до 1 мл контрастного вещества.
· Контрастное вещество, введенное в один из отделов сустава, не попадает в другой.
· Выполняется только опытными специалистами, является сложной и болезненной методикой. Наиболее часто используется при предстоящем оперативном вмешательстве на суставе. Позволяет получить информацию о состоянии и расположении суставного диска.
Компьютерная томография — позволяет получить изображение только костных суставных поверхностей и их отношение друг к другу.
| Видео (кликните для воспроизведения). |
 |
История лечения: Как Дмитрий Николаев избавился от боли в суставах |
Магниторезонансная томография позволяет получить изображение не только костных массивов, но и связочного аппарата, капсулы, внутрисуставного диска. Исследование требует большого опыта и выполняется только в специализированных центрах
Рентгеноанатомия височно — нижнечелюстного сустава в норме.
· Для нормального сустава характерна четкость и непрерывность кортикальной пластинки в области суставных поверхностей.
· Суставные головки располагаются во впадинах центрально или занимают верхневнутренний угол.
· Суставная площадка занимает две трети овальной поверхности головки.
· Просвет рентгенологической суставной щели одинаков во всех ее отделах или более узок в переднем отделе. При широком открывании рта головка суставного отростка контактирует с вершиной суставного бугорка. Между кортикальными пластинами на вершине суставного бугорка и головки остается просвет в 1 мм. Если 2/3 суставной площадки головки нижней челюсти располагаются кпереди от вершины суставного бугорка, можно говорить о подвывихе нижней челюсти, а если контакт суставных площадок полностью утерян – о полном ее вывихе.
· Ни при каких видах прикуса головка нижней челюсти не должна своим задним полюсом находиться ниже уровня глазеровой щели.
Рентгенологические признаки деформирующего артроза: сужение рентгеновской суставной щели, склероз и повышение интенсивности кортикальных замыкательных пластинок головки и заднего ската суставного бугорка, изменение формы головки и суставного бугорка, уплощение, стирание головки по высоте, остроконечная, булавовидная деформация и образование экзофитов; уплощение или экзофитные образования на бугорке. Экскурсия головки ограничена, реже возникают вправляющиеся вывихи и подвывихи.
Рентгенологические признаки артрита: вначале — резкое нарушение подвижности головки. Через 15-20 дней возникает остеопороз головки и неравномерное сужение рентгеновской суставной щели. При распространении воспалительного процесса на костные элементы сустава кортикальные замыкательные пластинки в отдельных участках теряют четкость, выявляются краевые узуры головки и заднего края бугорка.
Рентгенологические признаки костного анкилоза: изображение рентгеновской суставной щели отсутствует или она видна частично. Структура костной ткани головки переходит на костную ткань впадины сустава. Функция сустава отсутствует полностью.
Определение амплитуды движений в суставах конечностей. Значение этого исследования для повреждений и заболеваний опорно-двигательной системы.
Травматология.
Схема клинического обследования пациентов с повреждениями и заболеваниями опорно-двигательной системы. Значение анамнеза, жалоб, данных осмотра в постановке диагноз.
Больные с травмой чаще всего предъявляют жалобы на боли и деформацию поврежденного сегмента конечности, нарушение функции его. При переломах нижней конечности больные жалуются на нарушение опороспособности, т.е. после травмы больной не может ни стоять, ни ходить.
При изучении анамнеза травмы следует уточнить следующие вопросы: время получения травмы. Выяснить — травма произошла во время работы, связанная с работой или получена в быту. Необходимо уточнить механизм травмы. При прямом механизме выяснить, что явилось внешним травмирующим насилием и дать ему полную характеристику. При непрямом механизме травмы попросить больного конкретизировать положение поврежденной конечности или сегмента во время травмы.
Приступая к объективному методу исследования, начинают с общего осмотра, определяя, прежде всего, положение больного и поврежденной конечности, которые чаще всего бывают вынужденными.
При детальном осмотре больного могут быть также выявлены признаки воздействия внешнего насилия: ссадины, раны, кровоподтеки, гематомы сглаженность контуров сустава или увеличение его в объеме по сравнению со здоровым суставом и т.д.
Клиническое исследование места повреждения:
2. Ощупывание – пальпация;
3. Выслушивание – аускультация;
4. Выстукивание – перкуссия;
5. Изучение периферического кровообращения и неврологических расстройств в конечностях;
6. Определение амплитуды движений;
7. Измерение длины и окружности конечностей и различных деформаций шеи, грудной клетки, спины.
8. Определение мышечной силы;
9. Исследование функций опорно – двигательной системы;
10. Рентгенологическое исследование места повреждения (заболевания)»
11. Дополнительные методы исследования: биомеханическое исследование, артроскопия, пункция сустава или кости, электрофизиологическое исследование, осцилография, радионуклидная диагностика, а также лабораторные методы исследования крови и мочи.
Определение длины и окружности конечности. Значение этого исследования для диагностики повреждений и заболеваний опорно-двигательной системы.
Измерение длины конечностипроизводят сантиметровой лентой, причём измеряют симметричные участки сегментов как больной, так и здоровой конечности.
| Относительная длина | Абсолютная длина |
| Нижняя конечность от передней верхней ости подвздошной кости до нижнего края внутренней (или наружной) лодыжки | Бедро измеряется от большого вертела до суставной щели коленного сустава. |
! Длина нижних конечностей измеряется в лежачем положении, причём линия соединяющая обе передние верхние ости таза, должна быть установлена перпендикулярно к средней линии туловища, а конечности расположены симметрично
Верхняя конечность измеряется от акромиального отростка лопатки до шиловидного отростка лучевой кости или до конца IIIпальца кисти.
Значение: изменение длины конечности, чаще укорочение, бывает анатомическим, или абсолютным (при переломах), относительным (при вывихах) и функциональным, или компенсаторным (патологические установки в суставах при контрактурах или анкилозах).
Окружность конечности(больной и здоровой) измеряется сантиметровой лентой в симметричных местах в верней трети, средней трети, нижней трети сегмента.
Верхняя треть – на уровне подмышечной впадины;
Средняя треть – соответственно наибольшей выпуклости брюшка двуглавой мышцы плеча;
Нижняя треть – на уровне локтевого отростка.
Локтевой сустав – на уровне локтевого отростка.
Верхняя треть – под локтевым отростком;
Нижняя треть – над дистальным дистальным эпифизом лучевой кости.
Кистевой сустав – под дистальным дистальным эпифизом лучевой кости.
Кисть – на уровне головок II – V пястных костей.
Верхняя треть – на уровне промежности;
Средняя треть — в середине его протяжения;
Нижняя треть – на уровне мыщелков бедренной кости.
Коленный сустав – над надколенником.
Верхняя треть – на уровне эпифиза большеберцовой кости;
Средняя треть – на месте наибольшей выпуклости икроножной мышцы голени;
Нижняя треть – над лодыжками.
Голеностопный сустав – непосредственно над голеностопным суставом.
Стопа – на уровне верхушки свода или на уровне плюснефаланговых сочленений.
Определение амплитуды движений в суставах конечностей. Значение этого исследования для повреждений и заболеваний опорно-двигательной системы.
Амплитуду движений в суставахопределяют (измеряют) нейтрально – нулевым методом в градусах с помощью специального угломера. Каждый сустав имеется свой, присущий только данному суставу, размах движения в той или иной плоскости – в сагиттальной плоскости сгибание и разгибания, во фронтальной плоскости отведение и приведение т ротационные движения по вертикальной оси.
Проверка подвижности суставов включает в себя активные движения, которые производит сам больной и пассивные, когда движения производит исследующий, причём амплитуда последних может быть больше.
Отсчет амплитуды движения ведется от исходного положения, занимаемого конечностью при свободном вертикальном положении туловища. Для локтевого и лучезапястного суставов, суставов пальцев, тазобедренного и коленного суставов за исходное положение принимается положение разгибания до 180°. Движения в суставах и позвоночном столбе необходимо производить плавно, без рывков и насилия. Размах ротационных движений измеряют специальным инструментом — ротатометром. Измерения амплитуды движений в процессе лечения суставов помогают объективно определить объем движений и степень восстановления функции.
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Учись учиться, не учась! 10370 —



185.189.13.12 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
Определение функциональной недостаточности (нарушения) суставов
Для определения ФНС при МСЭ используются информативные методы: изометрическая нагрузка, полидинамометрия, ВЭМ, сцинтиграфия (с технецием для выявления синовита и процессов в костях), ультразвуковое сканирование суставов (для выявления небольшого скопления жидкости и определения толщины суставного хряща), артроскопия.
Суставной синдром в клинике РА является ведущим. Важно отразить не только деформации, но и сохранившийся объем движений во всех суставах и суставной системы в целом. По результатам измерения подвижности в суставах угломером или гониометром может быть составлена формула ФНС для каждого сустава. В ней отражаются: сгибание (с) и разгибание (р), отведение (о) и приведение (п), пронация (пр) и супинация (сп), ротация внутренняя (рв) и наружная (рн). Пример формулы: ФНС лучезапястного сустава –– с/р–о/п=20/0/20–5/0/15º (при норме 75/0/85–20/0/40º), что соответствует II степени недостаточности сустава. Суставной синдром усугубляется при повышении активности процесса и по мере ее снижения претерпевает изменения.
Амплитуда движений определяется при активных и пассивных движениях. Пассивные движения в суставах являются истинными показателями параметров движения. Поражения суставных поверхностей, костно-хрящевых компонентов сустава, функции близлежащих мышц определяют ограничения объема движений. Суммарное ограничение движений в процентах определяет степень тяжести контрактур:
· незначительная контрактура –– до 30%;
· умеренная контрактура –– 30–60%;
· выраженная контрактура –– 60–90%;
· резко выраженная –– 90% и более (выраженный анатомический дефект).
Выделяют 4 степени нарушений функций сустава:
ФНС–I (I степень)
–– движения ограничены в пределах 30%, амплитуда их ограничений не превышает 20–30°. Для локтевого, лучезапястного, коленного и голеностопного суставов амплитуда движений сохраняется в пределах не менее 50° от функционально выгодного положения.
Амплитуда движения в суставах пальцев кистей при ФНС–I колеблется в пределах углов 110–170°. Незначительно уменьшены показатели динамометрии кисти (17–31 кГ при норме 21–56 кГ). Активность процесса определяет выраженность болевого синдрома.
Поражение суставов стопы клинически характеризуется умеренными нарушениями опорной функции стопы, рентгенологически при этом выявляются очаги деструкции головок плюсневых костей и фаланг.
ФНС–II (II степень)
включает значительное (на 30–60%) ограничение движений во всех плоскостях, объем движений не выше 45–50%. Для локтевого, лучезапястного, коленного и голеностопного суставов амплитуда движений снижается до 45–20° вследствие деструкции сочленяющихся поверхностей, дегенерации суставных хрящей, остеопороза. При поражениях плечевого и тазобедренного суставов амплитуда движений в разных направлениях не превышает 50°.
Динамометрия кисти выявляет значительное снижение показателей мышечной силы кисти (10–23 кГ). Нарушения функции кисти обусловлены значительной деформацией суставов, параартикулярными рубцовыми изменениями пальцев с отклонением их в ульнарном направлении, а также деформирующим артрозом пястнофаланговых и межфаланговых суставов. Значительно уменьшены отдельные виды схвата, амплитуда движений суставов пальцев ограничена в пределах 55–30°.
При ФНС–II нарушения опорной функции стопы имеет место ограничение движений пальцев с резким отклонением их кнаружи. Отмечаются фиброзные изменения мягких тканей, выявляются множественные очаговые деструкции в плюсневых костях и фалангах, подвывихи пальцев.
ФНС–III (III степень)
включает резко выраженные (на 60–90%) ограничения движений. Амплитуда движений не превышает 15° при условии функционально выгодного положения или его неподвижности. Имеет место деформирующий артроз III стадии и анкилозы. Показатели динамометрии при нарушении кисти III степени снижаются до 0–11 кГ.
ФНС–IV (IV степень)
изменения соответствуют таковым в III стадии, однако фиксированы в функционально невыгодном положении (выпадают все функции схвата и др.).
В соответствии с количеством пораженных суставов и степенью нарушения функций каждого из них выделяют 3 степени функциональных нарушений опорно-двигательного аппарата.
Первая степень ФН (легкая)
–– устанавливается при I степени нарушения функции нескольких пораженных суставов и II степени –– единичных суставов.
Вторая степень ФН (средней тяжести)
–– определяется при II степени нарушения функции в большинстве пораженных суставов и III –– в единичных суставах.
Третья степень ФН (тяжелая)
характеризуется функциональными нарушениями III–IV степени в нескольких суставах и II степени в остальных.
Для оценки прогноза и тяжести РА используется индекс тяжести (ИТ) по 12-балльной шкале (по Д.Е. Каратееву, 1995), который включает оценку ФНС, рентгенологической стадии, степень активности, оцениваемую по выраженности суставного синдрома (число воспаленных суставов, индекс Ричи), число системных проявлений, а также лабораторных показателей (СОЭ, гемоглобин, СРБ).
Боль оценивается по степени ее выраженности:
· минимальная (I степень +) –– не мешает спать, не снижает трудоспособность и не требует лечения;
· умеренная (II степень ++) –– снижает трудоспособность, ограничивает обслуживание, при приеме анальгетиков позволяет спать;
· сильная (III степень +++) –– плохо или не купируется анальгетиками, лишает сна, приводит к полной утрате общей или профессиональной трудоспособности;
· сверхсильная (IV степень ++++).
При разграничении боли по визуально аналоговой шкале (от 10 до 100%) минимальная боль (+) составляет 20%, умеренная (++) –– 40%, сильная (+++) –– 60%, сверхсильная (++++) –– 80%.
Суставной индекс Ричи определяется по 4-балльной шкале при надавливании на все суставы от 0 до 3 для каждого:
0 –– боль отсутствует;
2 –– средняя (пациент морщится);
3 –– резкая (пациент отдергивает сустав).
При оценке показателей «острофазового ответа» –– СОЭ и концентрации СРБ следует принимать во внимание, что нормальная величина СОЭ ее не исключает, а СРБ является одним из маркеров активности.
Ревматоидные факторы (РФ) и аутоантитела JgM определяются реакцией латекс-агглютинации или реакции Валер-Роузе. Тяжесть, быстрота прогрессирования, развитие системных проявлений коррелируются с серопозитивностью по РФ, JgА и высокими титрами.
МР пациентов с ревматоидным и другими неревматическими артритами при их обострении начинается на лечебно-реабилитационном этапе, где ее основным содержанием является медикаментозная терапия нестероидными или стероидными противовоспалительными средствами и санация очагов инфекции, а затем продолжается на стационарном этапе МР.
Основные задачи реабилитации пациентов с РА:
1. Купирование болевого синдрома.
2. Сохранение и увеличение объема активных движений в суставах.
3. Предупреждение деформации и коррекция возникновения ее.
4. Повышение толерантности к физической нагрузке.
5. Улучшение психоэмоционального состояния.
6. Сохранение социального статуса.
7. При возможности наиболее полный возврат к труду.
8. Предотвращение инвалидности.
9. Снижение смертности.
10. Достижение поставленной цели при минимальных затратах.
В реабилитации пациентов, перенесших РА, используются следующие методы реабилитации:
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Студент — человек, постоянно откладывающий неизбежность. 10517 —





185.189.13.12 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
| Видео (кликните для воспроизведения). |
|
Доктор С.М.Бубновcкий подтверждает силу препарата... Читать далее >>> |
Отключите adBlock!
и обновите страницу (F5)
очень нужно
Источники
-
Евдокименко, П. В. Артрит. Избавляемся от болей в суставах / П. В. Евдокименко. — М. : Мир и Образование, 2015. — 256 c. -
Гэлли, Р. Л. Неотложная ортопедия. Позвоночник / Р. Л. Гэлли, Д. У. Спайт, Р. Р. Симон. — М. : Медицина, 2014. — 432 c. -
Татьяна, Алексеевна Раскина Проблема остеопороза у мужчин с ревматоидным артритом: моногр. / Татьяна Алексеевна Раскина, Ирина Степановна Дыдыкина und Марина Васильевна Летаева. — М. : LAP Lambert Academic Publishing, 2012. — 112 c. - Рудницкая Людмила Артрит и артроз. Профилактика и лечение; Питер — Москва, 2012. — 224 c.
| Голень измеряется от суставной щели коленного сустава до нижнего края наружной лодыжки. |
| Длина стопы измеряется от конца пятки до конца I пальца вдоль подошвы. |
| Высота свода стопы измеряется в стоячем положении до уровня тыльной поверхности ладьевидной кости. |
| Плечо измеряется от акромиального отростка лопатки до локтевого отростка предплечья. |
| Предплечье измеряется от локтевого отростка до шиловидного тростка локтевой кости |