Содержание
- 1 Подвижность суставов
- 2 Причины возникновения гипермобильности суставов у маленьких детей, симптоматика, методы лечения, диагностики и профилактики
- 3 Что такое синдром гипермобильности суставов у детей и взрослых?
- 4 Синдром «разболтанных» суставов: когда гибкость оказывается болезнью
- 5 СИНДРОМ ГИПЕРМОБИЛЬНОСТИ СУСТАВОВ в общей практике
Подвижность суставов
Подвижные суставы – это суставы, которые при небольшом усилии перемещаются за пределы своего нормального диапазона. Чаще всего такими суставами являются локти, запястья, пальцы и колени.
Дети часто бывают более гибкими, чем взрослые, но когда у них гипермобильные суставы, эти суставы могут изгибаться и расширяться за пределами нормы. Причем, движения осуществляются легко, без чувства особого дискомфорта.
Связки – толстые ткани, которые помогают держать суставы вместе и заставлять их двигаться слишком много или слишком сильно. У детей с синдромом гипермобильности эти связки ослаблены. Это может привести к следующим проблемам:
— артриту, который может развиваться с течением времени;
— вывиху суставов — разделению двух костей в одном суставе;
— растяжению и деформации суставов.
Дети с гипермобильностью суставов также часто имеют плоскостопие.
Причины подвижности суставов
Гипермобильные суставы часто бывают у во всем остальном здоровых и нормальных детей. Это называется «синдром доброкачественной гипермобильности».
Редкие заболевания, связанные с гипермобильными суставами, это:
— ключично-черепной дизостоз;
— синдром Дауна;
— синдром Элерса-Данло;
— синдром Марфана;
— синдром Моркио.
Уход на дому
Нет никакой конкретной помощи для лечения гипермобильных суставов. Люди с гипермобильными суставами имеют повышенный риск некоторых заболеваний.
Особая осторожность может быть необходима для защиты суставов. Больному необходимо консультироваться у своего врача в случаях, если:
— от гипермобильности суставов внезапно появляется их деформирование;
— рука или нога вдруг перестают двигаться правильно;
— боль возникает при движении сустава;
— способность сустава двигаться резко меняется или снижается.
Гипермобильные суставы часто бывают одновременно с другими симптомами. Все они, вместе взятые, определяют конкретный синдром или состояние. Диагноз основывается на истории болезни семьи и полном медицинском обследовании больного, которое включает внимательный осмотр мышц и костей.
Врач или медсестра могут задать больному вопросы о симптомах, в том числе:
— когда он впервые заметил эту проблему;
— становится ли больному хуже и становятся ли симптомы более заметными;
— есть ли другие симптомы – такие, как отек или покраснение вокруг сустава;
— есть ли история болезни, трудности при ходьбе или иные трудности движения.
Могут быть сделаны и другие испытания суставов.
Причины возникновения гипермобильности суставов у маленьких детей, симптоматика, методы лечения, диагностики и профилактики
Гипермобильность суставов у детей (аббревиатура: ГС) – патологическая гибкость суставов, которая в некоторых случаях может нарушать качество жизни ребёнка. В статье мы разберем гиперподвижность суставов у ребенка.
Внимание! В международной классификации болезней 10-го пересмотра (МКБ-10) синдром обозначается кодом M35.7.
Так что такое гипермобильность суставов: причины
Естественная гипермобильность – полезное качество в балете, акробатике или гимнастике. Однако после фазы роста эта конституционная мобильность теряется в большинстве случаев. У других сохраняется общая гипермобильность, однако они должны регулярно тренироваться для поддержания хорошей стабильности суставов.
Гипермобильность одного или нескольких суставов широко распространена среди населения. По оценкам, около 10% белых людей имеют гипермобильность. У женщин состояния встречается в два раза чаще, чем у мужчин. Более часто затрагиваются азиатские и африканские люди. Особенно молодые девушки склонны к гипермобильности, которая часто исчезает с возрастом.
Многие сверхмобильные люди живут без особых проблем или могут в полной мере компенсировать последствия. Гимнасты и танцоры не испытывают негативных симптомов от таких состояний. В медицинских исследованиях, а также в физиотерапии основное внимание уделяется ограничениям амплитуды движений, а не гипермобильности.
Однако некоторые пациенты с синдромом испытывают дискомфорт, боль и усталость. Они менее устойчивы, часто сталкиваются с другими проблемами со здоровьем:
- грыжами;
- синяками;
- слабостью тазового дна;
- сосудистыми и висцеральными жалобами.
А также возрастает риск развития дивертикулов. Методы визуализации и лабораторные исследования, как правило, не показывают явных отклонений. Точный диагноз поставить не удаётся.
Пациенты избегают многих видов деятельности, которые вызывают боль. Также они, как правило, быстрее устают. Лишь немногие выглядят больными. Друзья, семья, коллеги по работе, но и врачи и терапевты часто реагируют непониманием. Пациенты становятся все более отчаянными, тревожными, подавленными.
Многие пациенты описывают постоянную жажду и тягу к соленой пище. Некоторым больно стоять или сидеть долго. У некоторых бег трусцой может вызвать серьезные болевые ощущения. Иногда проявляются значительные вегетативные симптомы, снижается кровяное давление, появляются проблемы с пищеварением, нарушения сна и беспокойство. Пациенты с синдромом гипермобильности имеют тенденцию к аневризмам, дивертикулезу и тяжелой беременности. Очень сложно бывает отличить синдром Элерса-Данлоса (ЭДС) от гипермобильности.
Как отличить природную гибкость от патологической?
Золотым стандартом в клиническом диагнозе гипермобильности являются тест Бейтона и критерии Брайтона. Проба Бейтона – стандартный тест на выявление гиперэкстензии в малом пальце, локте, колене и других частях тела. Проба не даёт информации о боли.
Шкала Бейтона применяется врачами для оценки переразгибания в определенном суставе. Точную оценку состоянию здоровья пациента при синдроме может дать только квалифицированный специалист.
Симптомы врожденной патологии?
Скелетно-мышечные и суставные расстройства обычно возникают в молодом возрасте: быстрые движения, резкие изменения направления, сильные удары и падения приводят к чрезмерному перенапряжению и увеличению мышечной нагрузки. Во время стресса пациенты не ощущает боль или другие симптомы, поэтому последствиям ощутимы только через пару дней.
Гипермобильные молодые люди могут добиться заметных успехов в балете и йоге. В зрелом возрасте теряется эластичность и такая стабильность суставов. Однако в большинстве случаев этот процесс является медленным и неполным. При синдроме Элерса-Данлоса соединительная ткань продолжает терять свою форму и эластичность. Частые последствия – синдром хронической боли, фибромиалгия или соматоформное расстройство.
При синдроме гипермобильных суставов также межпозвоночные диски очень мягкие и эластичные. У пациентов с синдромом часто выявляются выпячивания диска в очень молодом возрасте. Однако из-за ненормальной мобильности всех структур они обычно в значительной степени ничем не примечательны и случайно выявляются в ходе стандартного медицинского осмотра.
Хронические головные боли и мигрень также характерны для таких пациентов. Стабилизация головы на шее является повседневной проблемой даже для людей со здоровыми структурами. Для людей со слабыми или чрезмерно эластичными связками и сухожилиями это почти неуправляемая задача. Неправильное положение шеи может вызывать головные боли, головокружение и обморок.
У многих гипермобильных пациентов имеется аномально большое отверстие для рта (более 40-50 миллиметров) и типичные жалобы на нарушение черепно-мозговой дисфункции. Кроме того, у них часто появляется сильная боль в лице, включая невралгию тройничного нерва.
Какое проводят лечение?
Боль может нарушить многие функции организма: сон, настроение и общее качество жизни. При очень сильной боли коленных суставов назначают нестероидные противовоспалительные средства (НПВС). При отсутствии гиперчувствительности назначают Парацетамол или Диклофенак.
Релаксация и массаж, как правило, не приносят ощутимых результатов. Пациентам рекомендуется проходить физиотерапевтические процедуры, направленные на укрепление спинных и шейных мышц. В тяжелых случаях требуется ношение цервикального ортеза. Даже при оптимальном лечении заболевание часто прогрессирует. При появлении серьезных симптомов важно обращаться к врачу.
Реабилитация при выраженной гипермобильности не требуется. Важно понимать, что при гипермобильности лечебные мероприятия не всегда нужны. Увеличение подвижности или силы суставов не уменьшает продолжительность. Пациент может заниматься спортом, ЛФК, силовыми упражнениями или другими занятиями. Если возникают серьезные симптомы, их необходимо снимать с помощью препаратов.
Совет! Не рекомендуется ходить лечиться от маловыраженной гипермобильности, поскольку это не является патологией.
Что такое синдром гипермобильности суставов у детей и взрослых?
Суставы устроены таким образом, чтобы обеспечить телу человека гибкость и подвижность, но иногда эти свойства становятся чрезмерными. И тогда врачи говорят о синдроме гиперподвижности или гипермобильности суставов.
Определение гипермобильности
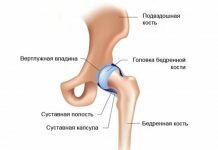
Любое сочленение может обеспечивать движения только в определенном объеме. Происходит это из-за связок, которые окружают его, и выполняют роль ограничителя.
В том случае, когда связочный аппарат не справляется со своей задачей, объем движений в суставе значительно возрастает.
Например, коленные или локтевые сочленения при этом состоянии смогут не только сгибаться, но и переразгибаться в другую сторону, что невозможно при нормальной работе связок.
Причины развития гиперподвижности суставов
Существуют различные теории развития этого состояния. Большинством врачей и ученых считается, что чрезмерная мобильность сочленений связана с растяжимостью коллагена. Это вещество входит в состав связок, межклеточного вещества хрящей и повсеместно присутствует в человеческом теле.
Когда коллагеновые волокна растягиваются больше чем обычно, движения в сочленениях становятся свободнее. Такое состояние еще называют слабыми связками.
Распространенность
Синдром гипермобильности суставов достаточно распространен среди населения, частота его может достигать 15%. Не всегда он фиксируется врачами ввиду незначительных жалоб. И пациенты нечасто акцентируют на этом внимание, считая, что у них просто слабые связки.
Нередко встречается гипермобильность суставов у детей. Ее связывают с нарушением обмена веществ, недостаточным поступлением витаминов с пищей, быстрым ростом.
В молодом возрасте синдром чаще наблюдается у девушек. Пожилые люди болеют редко.
Виды гиперподвижности сочленений
Синдром гипермобильности суставов – в большинстве случаев врожденная патология. Но при этом его нельзя отнести к самостоятельному заболеванию. Гиперподвижность сочленений – это лишь следствие болезни соединительной ткани, из которой состоят суставы и связки.
Нередко даже при самом тщательном обследовании заболевания соединительной ткани выявить не удается. Тогда врачи ведут речь только о нарушении ее развития. Со стороны суставов проявления будут те же, но прогноз для пациента благоприятнее, осложнений меньше.
Бывает и искусственная чрезмерная подвижность суставов. Встречается она в спорте – гимнастике, акробатике. Для музыкантов и танцоров, балетмейстеров гипермобильные суставы – большое преимущество. В этом случае гипермобильность развивается специально – упорными тренировками, растяжением мышц и связок. Эластичные связки обеспечивают телу нужную гибкость.
Но даже самыми длительными тренировками среднестатистическому человеку сложно добиться больших успехов.
Обычно удается это тем, кто изначально имеет предрасположенность к синдрому гипермобильности. Поэтому искусственная гипермобильность суставов иногда может рассматриваться, как патологический вариант наряду с врожденной.
Заболевания, при которых встречается гиперподвижность
Гипермобильность суставов может быть одним из проявлений других патологий. На сегодняшний день медицине известно несколько таких болезней:
- Самой распространенной болезнью, при которой чрезмерная подвижность сочленений ярко выражена, является синдром Марфана. До недавнего времени все случаи «слабых связок» связывали именно с ним. Люди с синдромом Марфана высокие, худые, с длинными руками и очень подвижными, чрезвычайно гибкими суставами. Иногда их сочленения по гибкости напоминают резиновые, особенно это касается пальцев рук.
- Позже обратили внимание на еще одно заболевание – синдром Элерса-Данлоса. При нем диапазон суставных движений тоже чрезвычайно широк. Также к нему добавляется избыточная растяжимость кожи.
- Болезнь с неблагоприятным прогнозом – несовершенный остеогенез – как и другие, проявляется значительной слабостью связочного аппарата. Но кроме слабых связок для несовершенного остеогенеза характерны частые переломы костей, потеря слуха и другие тяжелые последствия.
Преходящая гипермобильность суставов
Некоторая «разболтанность» сочленений может встречаться при беременности. Хотя беременность и не болезнь, но при ней в организме женщины наблюдаются гормональные изменения.
К таким относится и выработка релаксина – специального гормона, увеличивающего эластичность и растяжимость связок.
При этом преследуется благая цель – подготовить лонное сочленение и родовые пути к растяжению во время родов. Но так как релаксин действует не на конкретный сустав, а на всю соединительную ткань, то гиперподвижность появляется и в других сочленениях. После родов она благополучно исчезает.
Симптомы гиперподвижности
Все симптомы, связанные с этой патологией, будут наблюдаться исключительно со стороны суставного аппарата. Люди с синдромом гиперподвижности будут предъявлять такие жалобы:
- Частые боли в суставах, даже после незначительных травм и обычных физических нагрузок. Особенно при этом синдроме страдают коленные и голеностопные суставы.
- Вывихи, подвывихи сочленений.
- Воспаление оболочки, выстилающей полость сустава – синовит. Важно, что при этом всегда можно заметить связь с нагрузкой или травмой.
- Постоянные боли в грудном отделе позвоночника.
- Искривление позвоночника – сколиоз. Даже при обычной нагрузке – ношении сумки на плече, неправильной посадке за столом – сколиоз появится рано, и искривление будет значительным.
- Боли в мышцах.
Диагностика
Гипермобильный синдром распознается внимательным врачом при первом же обращении пациента. Достаточно тщательно расспросить его о жалобах, их связи с нагрузкой и провести простейшие диагностические тесты:
- Попросить дотянуться большим пальцем руки до внутренней части предплечья.
- Предложить привести мизинец к наружной стороне руки.
- Проверить, может ли человек, склонившись, опереться ладонями о пол. Ноги при этом остаются прямыми.
- Посмотреть, что происходит при выпрямлении локтей и коленей. При гипермобильном синдроме они переразгибаются в другую сторону.
Дополнительные обследования нужны в том случае, если врач подозревает какое-то конкретное заболевание соединительной ткани. Тогда используются следующие методы:
- рентгенография;
- компьютерная томография;
- биохимическое исследование крови;
- консультации смежных специалистов – кардиологов, ревматологов, окулистов.
Всегда нужно помнить, что подвижность сочленений – это лишь один симптом заболевания соединительной ткани. А страдать будут все органы, в состав которых она входит.
И часто у таких пациентов отмечаются жалобы со стороны сердца, зрения, головные боли, утомляемость, мышечная слабость, шум в ушах.
| Видео (кликните для воспроизведения). |
 |
История лечения: Как Дмитрий Николаев избавился от боли в суставах |
Метода, который бы устранил причину гипермобильного синдрома, не существует. Но это не значит, что такие люди остаются без медицинской помощи. Терапия в основном направлена на избавление от жалоб.
При выраженных суставных болях используются противовоспалительные средства (Нимесулид, Ревмоксикам).
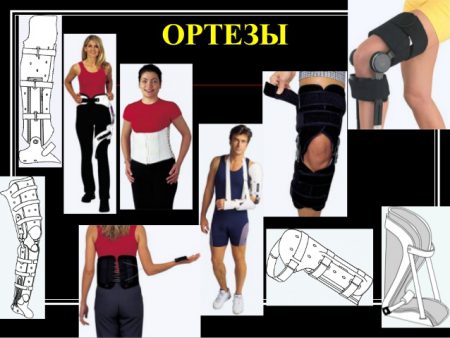
В том случае, когда сочленения очень подвижны, применяются ортезы. Они помогают слабым связкам удерживать суставы. Хорошие результаты дает лечебная физкультура. Ее особенностью является тренировка и укрепление мышц при неподвижном сочленении – изометрические упражнения. В этом случае мышцы, как и ортезы, будут выполнять роль ограничителя.
Людям с гипермобильным синдромом важно помнить, что тяжесть их состояния напрямую зависит от образа жизни. При занятиях физкультурой, избегании травм, выполнении врачебных рекомендаций вероятность осложнений значительно снижается. И качество жизни практически не страдает.
Синдром «разболтанных» суставов: когда гибкость оказывается болезнью
Все дело в коллагене
Кстати, считается, что эта патология имеет преимущественно женское лицо. Степень ее распространенности составляет 5–7% от общего количества населения, но с каждым годом количество гуттаперчевых женщин и мужчин растет. Более распространен этот синдром у восточных народов. Особенно много «каучуковых» людей живет в Азии, немного меньше их – в Африке и гораздо меньше в Европе.
В некоторых семьях необыкновенная растяжка передается по наследству. Но несмотря на то, что далеко не во всех случаях люди, обладающие змеиной гибкостью, нуждаются в лечении, все же иногда чрезмерная растяжимость связок может приводить к проблемам.
Заболевание, о котором сегодня идет речь, является следствием слабости связочного аппарата. А причина этого явления кроется в молекулярных изменениях внутри основного структурного белка организма – коллагена. Этот же белок входит в состав кожи, волос, ногтей, также из него состоят стенки сосудов и связки, поддерживающие внутренние органы (именно за счет этих «подвесок» печень, почки, матка и другие органы могут занимать в организме физиологически правильное местоположение).
При грубой генетической мутации, нарушающей в организме синтез коллагена, у человека могут возникать тяжелые, но, к счастью, редкие наследственные заболевания, при которых у больных отмечается избыточная гибкость суставов, а также в первом случае еще и множественные переломы костей, а во втором – очень растяжимая кожа и возможность спонтанного разрыва сосудов.
При синдроме гипермобильности суставов ситуация менее печальная, но неприятные последствия при этом тоже существуют. Измененный белок ухудшает упругость и эластичность связочного аппарата, вследствие чего связка в процессе движения сустава перерастягивается и становится вялой. К сожалению, изменения в молекулярном строении коллагена у людей с синдромом гипермобильности суставов передаются по наследству и сохраняются на всю жизнь.
Поскольку без участия коллагена не обходится практически ни одна система организма, то заболеваний, связанных со слабостью соединительно-тканных структур, может быть множество. Это и раннее появление морщин, и пролапс клапанов сердца (избыточное прогибание створок), и опущение внутренних органов, и варикозная болезнь. Но чаще всего у пациентов с гипермобильностью суставов встречаются проблемы с суставами и позвоночником. В частности, эту патологию можно считать фактором риска развития артроза.
Тянем-потянем
Чаще всего при этом синдроме первые жалобы возникают в период наиболее интенсивного роста, то есть примерно в возрасте 14–18 лет. «Гуттаперчивых» подростков начинают беспокоить боль в суставах (чаще коленных, голеностопных, мелких суставах кистей) или в позвоночнике. Боли могут быть от умеренных до очень сильных. Нередко у таких тинейджеров обнаруживаются сколиоз, хроническая усталость стоп, плоскостопие. Больные этим синдромом имеют высокую склонность к частым травмам (растяжения, подвывихи суставов). Кстати, эти симптомы (особенно если они появились в молодом возрасте) могут так же спонтанно исчезать, как и появляться. Поэтому раньше их ошибочно относили к «болям роста».
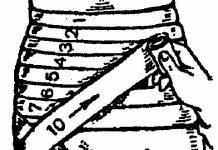
Определить, есть ли у подростка синдром гипермобильности суставов, врачу помогает простое скрининговое исследование по методу Бейтона. Врач просит юного пациента сделать 5 различных видов движений и оценивает их выполнение. Но всего упражнений – 9 (поскольку конечности у нас – парные).
За каждое движение, которое демонстрирует повышенную гибкость, насчитывается 1 балл. Говорить о наличии синдрома можно, если помимо боли в суставах у молодых людей набирается 4 балла и выше, а у тех, кому за 50, – от 1 до 3 баллов. А вот и упражнения теста (все, кроме последнего, выполняются и для правых, и для левых конечностей):
1. Отогнуть мизинец назад (1 балл – если угол отклонения более 90°).
2. Отогнуть большой палец кисти (1 балл – если тот легко касается внутренней стороны предплечья).
3. Выпрямить руку (1 балл – за переразгибание в локтевом суставе более чем на 10°).
4. Выпрямить ногу (1 балл – за переразгибание в коленном суставе более чем на 10°).
5. Наклон туловища вперед при прямых ногах (1 балл – за касание ладонями пола).
Однако при отсутствии жалоб со стороны опорно-двигательного аппарата избыточная подвижность суставов в сравнении со средним показателем может рассматриваться как конституциональная особенность и даже возрастная норма. Прежде чем назначить лечение, требуется провести дифференциальную диагностику, ее цель – исключить другие заболевания, при которых также могут страдать суставы (деформирующий артроз, ревматоидный артрит и др.). Пациенту придется сделать рентгенографию суставов (обязательно симметричных, на обеих руках или ногах), КТ или МРТ и сдать общий клинический анализ крови.
Физкультура, но не любая
Лечить болевой синдром при гипермобильности суставов нестероидными противовоспалительными препаратами (НПВП), как это делается, например, при артрозе, – бессмысленно, поскольку болевые ощущения в этом случае вызваны не воспалением, а другой причиной. Предпочтительнее использовать анальгетики, хотя медикаментозное лечение в этом случае – далеко не главное. Рационально при стойких болях использовать эластичные ортезы (наколенники) и бинты.
Также больному придется исключить нагрузки, вызывающие боли и дискомфорт в суставах, особенно это касается игровых видов спорта. Под запретом прыжки, гимнастика и борьба. Зато очень полезно плавание – оно гармонично развивает мускулатуру, но главное – не вызывает перегрузки суставов, так как в воде масса тела меньше.
Необходима и специальная ЛФК (изометрическая гимнастика). Хотя с ее помощью, к сожалению, нельзя убрать чрезмерную растяжимость связок, но зато можно укрепить мышцы, окружающие болезненный сустав или участок позвоночника. Крепкий мышечный каркас возьмет на себя функцию связок, помогая стабилизировать сустав. В зависимости от того участка тела, который болит, следует выбирать распределение нагрузки: либо укреплять мышцы бедер, либо заняться мышцами плечевого пояса, спины и т. д.
При синдроме гипермобильности может помочь йога, а именно: статические фиксации формы тела (асаны), которые улучшают кровообращение суставной сумки и укрепляют соединительную ткань сустава, устраняя его излишнюю разболтанность, но не ограничивая нормальной подвижности.
При обнаружении каких-либо ортопедических отклонений больному назначаются специальная гимнастика, ортопедические стельки, в запущенных ситуациях – оперативное лечение.
Если же к боли присоединилось воспаление в околосуставных тканях, понадобятся мази и гели с НПВП, а также местное или инъекционное введение препаратов, подавляющих воспаление.
При синдроме «разболтанных» суставов особенно остро встает вопрос профессиональной ориентации. Для больного опасен труд, связанный с физическим перенапряжением, длительной ходьбой или долгим стоянием. В этих случаях слабая, растянутая соединительнотканная часть сустава (связки, капсула) не выдерживает нагрузки, и тот «расшатывается», что и способствует развитию артроза. Несмотря на природную удивительную гибкость, которая вроде бы сама собой должна подталкивать человека к занятиям хореографией, в танцовщицы и балерины при этом синдроме идти не стоит категорически – иначе можно остаться инвалидом.
СИНДРОМ ГИПЕРМОБИЛЬНОСТИ СУСТАВОВ в общей практике
Синдром гипермобильности суставов (ГМС) — нередкая причина обращения за медицинской помощью пациентов в любом возрасте. Клинические проявления СГМС многообразны и могут имитировать другие, более известные заболевания суставов. В связи с недостаточным
Синдром гипермобильности суставов (ГМС) — нередкая причина обращения за медицинской помощью пациентов в любом возрасте. Клинические проявления СГМС многообразны и могут имитировать другие, более известные заболевания суставов. В связи с недостаточным знакомством с данной патологией врачей-терапевтов, а в ряде случае ревматологов и ортопедов правильный диагноз часто не устанавливается. Традиционно внимание врача обращается на выявление ограничения объема движений в пораженном суставе, а не определение избыточного объема движений. Тем более что сам пациент никогда не сообщит о чрезмерной гибкости, так как он с детства с ней сосуществует и, более того, часто убежден, что и все люди имеют такие же возможности. Типичны две диагностические крайности: в одном случае, в связи с отсутствием объективных признаков патологии со стороны суставов (кроме просматриваемой гипермобильности) и нормальными лабораторными показателями у молодого пациента определяют «психогенный ревматизм», в другом — больному ставят диагноз ревматоидного артрита или заболевания из группы серонегативных спондилоартритов и назначают соответствующее, отнюдь не безобидное лечение.
Что считать гипермобильностью суставов?
Среди многих предложенных способов измерения объема движений в суставах общее признание получил метод Бейтона, представляющий собой девятибалльную шкалу, оценивающую способность обследуемого выполнить пять движений (четыре парных для конечностей и одно для туловища и тазобедренных суставов). Бейтон предложил упрощенную модификацию ранее известного метода Carter и Wilkinson (1964). Движения представлены на рис. 1.
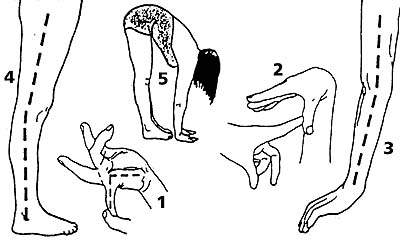
|
|
Рисунок 1. Изменение объема движений 1. Пассивное разгибание мизинца кисти более 90°. 2. Пассивное прижатие большого пальца кисти к внутренней стороне предплечья. 3. Переразгибание в локтевом суставе более 10°. 4. Переразгибание в коленном суставе более 10°. 5. Передний наклон туловища с касанием ладонями пола при прямых ногах. |
Это простая и занимающая мало времени скрининговая процедура, получившая широкое распространение как в клинических, так и в эпидемиологических исследованиях. На основании ряда эпидемиологических работ были определены нормы подвижности суставов для здоровых людей. Степень подвижности суставов распределяется в популяции нормальным образом, то есть не по принципу «все или ничего», а в виде синусоидной кривой. Обычным для европейцев является счет по Бейтону от 0 до 4. Но средняя, «нормальная» степень подвижности суставов значительно отличается в возрастных, половых и этнических группах. В частности, при обследовании здоровых лиц в Москве в возрасте 16-20 лет среди женщин более половины, а среди мужчин более четверти демонстрировали степень ГМС, превышающую 4 балла по Бейтону. Таким образом, при отсутствии жалоб со стороны опорно-двигательного аппарата избыточная подвижность суставов в сравнении со средним показателем может рассматриваться как конституциональная особенность и даже возрастная норма. В связи с этим в педиатрической практике отсутствуют общепринятые нормы подвижности суставов — этот показатель значительно меняется в период роста ребенка.
Может ли избыточная гибкость суставов быть приобретена или это наследственная особенность?
Приобретенная избыточная подвижность суставов наблюдается у балетных танцоров, спортсменов и музыкантов. Длительные повторные упражнения приводят к растяжению связок и капсулы отдельных суставов. В этом случае имеет место локальная гипермобильность сустава (суставов). Хотя очевидно, что в процессе профессионального отбора (танцы, спорт) лица, изначально отличающиеся конституциональной гибкостью, имеют явное преимущество, фактор тренированности несомненно имеет место. Изменения в гибкости суставов наблюдаются также при ряде патологических и физиологических состояний (акромегалия, гиперпаратиреоидизм, беременность). Генерализованная ГМС является характерным признаком ряда наследственных заболеваний соединительной ткани, включающих синдром Марфана, несовершенный остеогенез, синдром Элерса–Данлоса. Это редкие заболевания. На практике врачу гораздо чаще приходится иметь дело с пациентами с изолированной ГМС, не связанной с тренировками и в ряде случаев сочетающейся с другими признаками слабости соединительно-тканных структур. Почти всегда удается установить семейный характер наблюдаемой ГМС и сопутствующей патологии, что свидетельствует о генетической природе наблюдаемого явления.
Определение синдрома гипермобильности суставов
Сам термин «синдром ГМС» принадлежит английским авторам Kirk, Ansell и Bywaters, которые в 1967 году обозначили таким образом состояние, при котором имелись определенные жалобы со стороны опорно-двигательного аппарата у гипермобильных лиц при отсутствии признаков какого-либо другого ревматического заболевания.
Последующие работы позволили конкретизировать нозологические границы данного синдрома, получившего определение «синдром доброкачественной гипермобильности суставов», в отличие от прогностически более тяжелых типов синдрома Элерса–Данлоса и других наследственных дисплазий соединительной ткани.
Последние, так называемые Брайтоновские критерии синдрома доброкачественной ГМС (1998) представлены в таблице. В данных критериях придается значение и внесуставным проявлениям слабости соединительно-тканных структур, что позволяет говорить о синдроме ГМС и у лиц с нормальным объемом движений в суставах (как правило, имеются в виду лица старшего возраста).
Распространенность синдрома гипермобильности суставов
Под синдромом ГМС понимают сочетание ГМС и каких-либо жалоб со стороны опорно-двигательного аппарата, обусловленных слабостью связочного аппарата. Истинная распространенность синдрома ГМС практически неизвестна. Конституциональная ГМС определяется у 7-20% взрослого населения. Хотя у большинства пациентов первые жалобы приходятся на подростковый период жизни, симптомы могут появиться в любом возрасте. Поэтому определения «симптоматичная» или «асимптоматичная» ГМС достаточно условны и отражают лишь состояние индивидуума с ГМС в определенный период жизни. Можно говорить о частоте выявления СГМС по данным отдельных клиник. Так, в одной из крупных европейских ревматологических клиник этот диагноз был установлен у 0,63% мужчин и 3,25% женщин из 9275 пациентов, поступивших на стационарное обследование. Но эти данные не отражают истинную картину, так как большинство пациентов с синдромом ГМС не нуждаются в стационарном лечении. По отечественным данным, доля пациентов с СГМС составляет 6,9% на амбулаторном приеме у ревматолога (Гауэрт В. Р., 1996). В связи с уже упоминавшимся недостаточным знанием врачей о данной патологии нередко эти пациенты регистрируются под другими диагнозами (ранний остеоартроз, периартикулярные поражения и т. д.).
Клинические проявления синдрома ГМС
Клиника СГМС многообразна и включает как суставные, так и внесуставные проявления, в общих чертах отраженные в упомянутых Брайтоновских критериях синдрома ГМС.
Существенную помощь в диагностике оказывает внимательный сбор анамнеза. Характерным фактом в истории жизни пациента является его особая чувствительность к физическим нагрузкам и склонность к частым травмам (растяжения, подвывихи суставов в прошлом), что позволяет думать о несостоятельности соединительной ткани. Выявляемый методом Бейтона избыточный объем движений в суставах дополняет собственно клинические формы проявления СГМС.
Суставные проявления
Внесуставные проявления. Данные признаки закономерны, так как основной структурный белок коллаген, первично участвующий в описываемой патологии, также присутствует в других опорных тканях (фасции, дерма, стенка сосудов).
- Избыточная растяжимость кожи, ее хрупкость и ранимость. Стрии, не связанные с беременностью.
- Варикозная болезнь, начинающаяся в молодые годы.
- Пролапс митрального клапана (до введения в широкую практику в 70-80-х годах эхокардиографии многие пациенты с синдромом ГМС наблюдались у ревматолога с диагнозом «ревматизм, минимальная степень активности» в связи с жалобами на боли в суставах и шумами в сердце, связанными с пролапсом клапанов).
- Грыжи различной локализации (пупочные, паховые, белой линии живота, послеоперационные).
- Опущение внутренних органов — желудка, почек, матки, прямой кишки.
Таким образом, при осмотре пациента с подозрением на СГМС, а это каждый больной молодого и среднего возраста с невоспалительным суставным синдромом, необходимо обращать внимание на возможные дополнительные признаки системной дисплазии соединительной ткани. Знание фенотипических проявлений синдрома Марфана и несовершенного остеогенеза позволяет исключить эти наследственные заболевания. В том случае если обнаруживаются явные кожные и сосудистые признаки (гиперэластичность кожи и спонтанное образование синяков без признаков коагулопатии), правомерно говорить о синдроме Элерса–Данлоса. Открытым остается вопрос дифференциальной диагностики синдрома доброкачественной ГМС и наиболее «мягкого», гипермобильного типа синдрома Элерса–Данлоса. С помощью Брайтоновских критериев это сделать невозможно, о чем авторы специально упоминают; в обоих случаях имеет место умеренное вовлечение кожи и сосудов. Ни для того, ни для другого синдрома не известен биохимический маркер. Вопрос остается открытым и будет, по-видимому, разрешен только с обнаружением специфического биохимического или генетического маркера для описываемых состояний.
Учитывая широкое распространение конституциональной ГМС в популяции, особенно среди молодежи, было бы ошибочным объяснять все суставные проблемы у данной категории лиц только гипермобильностью. Наличие ГМС отнюдь не исключает возможности развития у них любого другого ревматического заболевания, которым они подвержены с такой же вероятностью, как и лица с нормальным объемом движений в суставах.
Таким образом, диагноз синдрома ГМС становится обоснованным, когда исключены другие ревматические заболевания, а имеющиеся симптомы соответствуют клиническим признакам синдрома, логично дополняемым выявлением избыточной подвижности суставов и/или других маркеров генерализованного вовлечения соединительной ткани.
Лечение синдрома ГМС
Лечение пациента с синдромом ГМС зависит от конкретной ситуации. Разнообразие проявлений синдрома предполагает и дифференцированный подход к каждому отдельному пациенту. Важным моментом является объяснение в доступной форме причин его проблем с суставами («слабые связки») и убеждение пациента, что у него нет тяжелого заболевания, грозящего неизбежной инвалидностью. При умеренных артралгиях этого достаточно. Полезными будут рекомендации исключить нагрузки, вызывающие боли и дискомфорт в суставах. Решающими в лечении выраженных болей являются немедикаментозные методы, и в первую очередь — оптимизация образа жизни. Это предполагает приведение в соответствие нагрузок и порога их переносимости данным пациентом. Необходимо свести к минимуму возможности травм, что включает профессиональную ориентацию и исключение игровых видов спорта.
При упорных болях в одном или нескольких суставах используют эластичные ортезы (наколенники и т. п.). Очень важна своевременная коррекция выявляемого плоскостопия. При этом от врача требуются элементарные подологические знания — форма и жесткость стелек определяется индивидуально, от этого во многом зависит успешность лечения. Нередко удается справиться с упорными артралгиями коленных суставов единственно этим способом.
В обеспечении стабильности сустава существенную роль играют не только связки, но и окружающие сустав мышцы. Если путем упражнений повлиять на состояние связочного аппарата невозможно, то укрепление и повышение силы мышц — реальная задача. Гимнастика при синдроме ГМС имеет особенность — она включает так называемые «изометрические» упражнения, при которых происходит значительное напряжение мышц, но объем движений в суставах минимален. В зависимости от локализации болевого синдрома рекомендуют укреплять мышцы бедер (коленные суставы), плечевого пояса, спины и т. д. Полезно плавание.
Медикаментозная терапия применима как симптоматическое лечение при артралгиях. Так как боли при синдроме ГМС в основном имеют невоспалительную природу, то нередко можно видеть полное отсутствие эффекта от применения нестероидных противовоспалительных препаратов.
В этом случае большего результата можно добиться приемом анальгетиков (парацетамол, трамадол). Внутрисуставное введение кортикостероидов при отсутствии признаков синовита абсолютно неэффективно.
При периартикулярных поражениях (тендиниты, энтезопатии, бурситы, туннельные синдромы) тактика лечения практически не отличается от таковой у обычных пациентов. В умеренно выраженных случаях это мази с нестероидными противовоспалительными препаратами в виде аппликаций или компрессов; в более упорных — локальное введение малых доз глюкокортикостероидов, не обладающих местнодегенеративным действием (суспензия кристаллов метилпреднизолона, бетаметазона). Нужно отметить, что эффективность локальной терапии кортикостероидами в большой степени зависит от правильности постановки топического диагноза и техники выполнения самой процедуры.
Обратите внимание!
ГМС — распространенный ревматический синдром, не являющийся прогностически опасным, но вызывающий серьезные диагностические проблемы на практике. Пациент с предполагаемым синдромом ГМС требует от врача внимания к малозаметным деталям при сборе анамнеза и осмотре; необходимы знания и опыт в умении определить, насколько характер жалоб соответствует выявляемой необычной подвижности суставов. Лечение синдрома ГМС также имеет свою специфику и отличается от традиционной терапии других пациентов с заболеваниями суставов
Что сказать пациенту?
| Видео (кликните для воспроизведения). |
|
Доктор С.М.Бубновcкий подтверждает силу препарата... Читать далее >>> |
Важно объяснить пациенту в доступной форме причину его проблем с суставами («слабые связки») и убедить, что у него нет тяжелого заболевания, грозящего неизбежной инвалидностью. При умеренных артралгиях этого достаточно. Полезными будут рекомендации исключить нагрузки, вызывающие боли и дискомфорт в суставах; посоветовать свести к минимуму возможности травм, что включает соответствующую профессиональную ориентацию и исключение игровых видов спорта.
Источники
-
Екатерина, Алексеевна Андреева Как излечить боли в спине и болезни позвоночника. Лучшие проверенные рецепты / Екатерина Алексеевна Андреева. — М. : Рипол Классик, 2009. — 950 c. -
Лесняк, О. М. Школа здоровья. Остеоартрит. Руководство для врачей (+ буклет, CD-ROM) / О. М. Лесняк, П. С. Пухтинская. — Москва: Гостехиздат, 2010. — 176 c. -
Найденов, Дмитрий Народные методы лечения остеохондроза / Дмитрий Найденов. — М. : Вектор, 2011. — 128 c. - Малиевский, В. А. und Ахмадеева Э. Н. Ювенильные хронические артриты / Малиевский В. А. und Ахмадеева Э. Н. — М. : LAP Lambert Academic Publishing, 2011. — 280 c.