Содержание
- 1 Что такое остеофиты и как их лечить?
- 2 Остеофиты локтевого сустава
- 3 Остеофиты в голеностопном суставе
- 4 Остеохондрит голеностопного сустава
- 5 Остеофит голеностопного сустава
Что такое остеофиты и как их лечить?
При травмах суставов или наследственном аутоиммунном синдроме ускоренное костное разрастание приводит к тому, что появляются остеофиты — шиповидные наросты хрящей, что ограничивают подвижность сочленений и способны повлечь инвалидность. Бугры образуются на берцовой, бедренной, затылочной, локтевой, коленной костях, поражают стопы и запястья. Избавиться от недуга поможет комплексная терапия или операция.
Причины возникновения
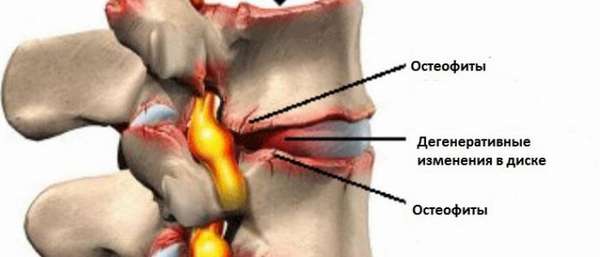
Наросты возникают на костях любого типа и обязаны своим появлением травме либо длительно текущим хроническим заболеваниям как опорно-двигательного аппарата, так и общевоспалительным процессам в организме. Хрящи быстро растут также при аутоиммунном синдроме, приводящем к грыжам, артрозам, разрушениям суставов и дисков. В разных местах причины появления шпор разные. Причина образования наростов на позвоночнике — прогрессирующий спондилез. Распространены краевые отростки, вырастающие по углам. Чаще всего на теле позвонков они появляются справа и вызваны субхондральным склерозом или доброкачественными опухолями.
Остеофиты тазобедренного сустава и большеберцовой кости возникают от травмы, избыточного веса и отсутствия двигательной активности, сидячего образа жизни. Играет роль генетическая предрасположенность и присутствие гормональных нарушений, сахарного диабета. Подошвенные шпоры, отростки на таранной кости, остеофиты голеностопного сустава и на пальце ног образуются из-за нарушения кальциевого обмена, а также при наличии воспаления ступни. Отдельно выделяют остеофиты после ампутации. Причина их появления — патологическое разрастание костной ткани после удаления конечности.
Проявление и чем опасны?
Разрастание костной ткани и появление остеофитов приводит к серьезным последствиям для организма. Прежде всего, возникновение новообразований отрицательно сказывается на самочувствии пациентов. Отмечаются головные и костные боли, затруднения в движениях конечностей. Остеофиты опасны тем, что при отсутствии лечения способны привести к инвалидности и полной иммобилизации, повлечь эностоз. Поэтому своевременное выявление шипов имеет большое значение.
Чрезмерно разросшаяся костная ткань в суставе проявляет себя рядом симптомов, возникающих постепенно, по мере увеличения остеофита. На начальной стадии дискомфорт почти не ощущается. Пациент чувствует легкий хруст в сочленении при движении, скованность по утрам. Затем появляются ноющие боли в локтях, коленях, позвоночнике и шее. На последней стадии деформации пальцев, сочленений ноги, остеофиты на локте и изменения других костей видны невооруженным глазом.
Диагностические процедуры
Определить остеофитоз исключительно способами терапевтического осмотра нельзя, необходимо лабораторное и аппаратное исследование. Костный вырост диагностируют с помощью различных методик, позволяющих выявить как сами бугры, так и их количество, расположение. Наиболее часто врач назначает следующие виды диагностических мер:
- Лабораторные анализы. Пациент сдает общие анализы крови и мочи, биохимию и проходит тест, чтобы определить состав синовиальной жидкости.
- Рентген. Обязателен для обнаружения костных наростов, таких как краевые остеофиты локтевого сустава, бугры в тазобедренном суставе. Рентгенография необходима для исследования фаланг пальца и пяточной кости. Показывает размеры и расположение костных разрастаний.
- УЗИ. Проводится для оценки состояния тканей суставных поверхностей.
- МРТ. Рекомендуют делать, чтобы обнаруживать сложное новообразование, например, остеофит у детей на позвоночнике или патологию ребра.
- КТ. Исследование мягких тканей суставной сумки.
- Артроскопия. Назначается редко, в основном как подготовка к оперативному вмешательству в коленном суставе.
Как лечить остеофиты?
Убрать костные отростки можно, прибегнув к разнообразным методам лечения. Суть терапии сводится к тому, чтобы новообразования рассосались и затем их полностью удалить. В качестве основного курса применяют медикаментозное лечение остеофитов. Когда традиционные и народные способы не помогают, остается только удалить костные разрастания хирургическим путем.
Остеофиты способны повредить периферические нервные волокна и сосуды, вызвав нарушения в координации движений и инсульт.
ЛФК и физиотерапия
Лечебная физкультура и физиотерапевтические процедуры необходимы на всех стадиях болезни и в реабилитационный период. Манипуляции проводят в кабинете под наблюдением врача. Современная медтехника позволяет выполнять следующие виды аппаратного лечения:
Виды операции
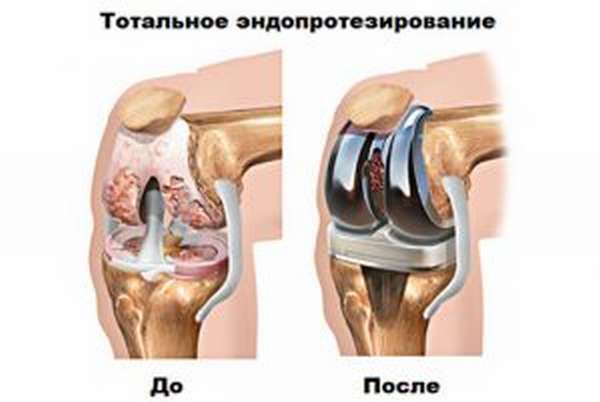
На запущенных стадиях при сильном разрастании одного шипа или появления множественного количества мелких бугорков избавить от них может только хирургическое вмешательство. Практикуют два способа: удаление остеофитов с сопутствующей чисткой краев кости либо полную замену сустава. Эндопротезирование практикуется для восстановления подвижности колена, реже оперируют локти. Удаление пяточных шпор, отростков на позвоночнике, в шейном отделе и тазе выполняется редко. Назначается аппаратная терапия для минимизации симптомов и частичного разрушения шипов.
Нетрадиционная медицина
Лечение народными средствами эффективно на начальных стадиях роста остеофитов, когда вылечить их можно без оперативного вмешательства и физиопроцедур. Основное действие знахарских рецептов направлено на то, чтобы нарост рассосался, а также купировался болевой синдром. Популярные рецепты:
- Компрессы и растирки для снятия боли в области локтя и надколенника. Советуют пить настой бузины ежедневно утром и вечером по трети стакана. Для отвара ложку ягод заливают 300 мл воды и кипятят 5 минут.
- Растирки на основе оливкового масла. Берут 100 мл основного ингредиента и смешивают с маслом чайного дерева или мяты (10 капель).
- Рецепт на основе водки. Предполагает замочить 150 г цветов сирени в 15 мл спирта и настоять 7 дней.
Медикаментозные препараты
Лечение остеофитоза фармацевтическими средствами предполагает прием антибиотиков, препаратов НПВС, а также кортикостероидных медикаментов. Для местной терапии используются мази, кремы и гели с анестезирующим и противовоспалительным эффектом. В ряде случаев на ранних стадиях приписывают инъекцию средства, которая растворяет начинающие расти шипы. Обязательно в назначении должен быть препарат, способствующий восстановлению костной ткани, особенно после оперативного удаления отростков.
Профилактика недуга
Избавиться от костных разрастаний намного сложнее, чем не допустить их возникновения. Для предотвращения дегенерации тканей и развития остеофитов рекомендуется профилактический комплекс, включающий здоровое питание, минимизацию вредных привычек и увеличение физической активности. Необходим также прием минералов, витаминов для улучшения суставной ткани. Избежать бугров поможет:
- диета,
- контроль веса и предотвращение ожирения,
- умеренная двигательная активность,
- своевременное лечение начинающихся воспалительных процессов,
- регулярные профилактические осмотры в клинике,
- физиопроцедуры: массаж, ванны,
- занятия йогой и лечебной физкультурой.
Хорошей профилактикой остеофитоза, артроза и артрита является санаторно-курортное лечение. Пациентам рекомендуют целебные грязи, бальнеологические процедуры, а также иглоукалывание. Спортсменам рекомендовано поддерживать суставы тейпированием, ношением бандажей, наколенников.
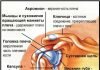
Остеофиты локтевого сустава
К формированию остеофитов могут привести дегенеративные изменения сустава, связанные с травмой, переломами или перегрузками во время профессиональной и спортивной деятельности (питчеры, копьеметатели, теннисисты, игроки в боулинг).
Основными симптомами являются боль и ограничение движений. Также можно выявить повторяющиеся блокады и суставные выпоты.
Диагностика
Объем движений в суставе сравнивают с таковым на противоположной стороне. Обычно имеется ограничение сгибания или разгибания при полной или почти полной пронации или супинации. У худых пациентов иногда удаётся пропальпировать большие остеофиты.
Дифференциальный диагноз следует проводить с различными состояниями, приводящими к ограничению объёма движений в локтевом суставе.
Рентгенография
Очевидные остеофиты всегда следует дифференцировать от проекционного наложения структур. Как правило, выявить остеофиты в ямке локтевого отростка очень трудно, исключением являются далеко зашедшие случаи, когда вся ямка заполнена остеофитами.
МРТ играет вспомогательную роль в диагностике остеофитов, особенно в ямке локтевого отростка. В целом, это исследование даёт мало новой информации, особенно в случаях, не вызывающих сомнений.
Артроскопические данные
Типичными зонами локализации остеофитов различных размеров являются:
- Венечный отросток
- Лучевая сторона передней поверхности плечевой кости
- Ямка локтевого отростка
- Верхушка локтевого отростка
При сопутствующем синовите для выяснения истинного размера остеофитов требуется частичная синовэктомия.
Функциональные пробы под артроскопическим контролем позволяют установить, являются ли остеофиты истинной причиной ограничения движений в локтевом суставе. При максимальном сгибании в суставе проверяют наличие костного импиджмента в переднем отделе сустава, связанного с остеофитами, при максимальном разгибании – в ямке локтевого отростка.
Методом выбора при изолированных остеофитах является их артроскопическое удаление. Наличие остеофитов в переднем и заднем отделах указывает на выраженный износ сустава. После резекции остеофиты часто рецидивируют, особенно если пациент возвращается к повышенному уровню физической активности. Перед операцией необходимо сообщить пациенту о возможности повторного появления остеофитов.
При изолированных остеофитах прогноз сравнительно благоприятен. Повторная травматизация ямки локтевого отростка при занятиях бросковыми (копье, гандбол) видами спорта, а также видами, связанными с форсированным разгибанием и переразгибанием (боулинг, теннис), предрасполагает к формированию остеофитов.
Так как остеофиты образуются вследствие контакта между локтевым отростком и его ямкой, указанные изменения называют «целующимися». Большинство этих остеофитов возникают в локтевой области ямки локтевого отростка.
Главная цель лечения при изолированных остеофитах локтевого сустава – увеличение объёма движений. При множественных остеофитах главная цель иная, а именно – улучшение состояния сустава (уменьшение болевого синдрома и раздражения) перед последующим увеличением объёма движений.
Техника операции
Вне зависимости от локализации остеофитов, используется общая техника их удаления.
- Определение размера. Обычно истинный размер остеофита выясняется только после частичной синовэктомии и последующего исследования объёма движений в суставе.
- Частичное отделение остеофита. При помощи тонкого долота остеофит частично отделяют. Иногда, чтобы полностью отделить остеофит приходится широко вырубать его основание. Другой способ заключается в удалении остеофита шейвером.
- Удаление остеофита. Частично отделённый остеофит захватывают, отрывают и удаляют под артроскопическим контролем при помощи зажима.
- Заглаживание зоны резекции. Область резекции обрабатывают фрезой или тонким рашпилем. Применение шарикового электрода обеспечивает одновременно и заглаживание поверхности, и гемостаз.
- Функциональная проба. Для выявления остающегося импиджмента в области резекции выполняют максимальное сгибание и разгибание в суставе. Также исключают или удаляют остеофиты на противоположной суставной поверхности.
Удаление остеофитов венечного отростка
Артроскоп располагают в переднелатеральном порте и выполняют максимальное сгибание в суставе для выявления импиджмента остеофита в ямке венечного отростка. При костном импиджменте выполняют частичную резекцию венечного отростка.
Для этого требуется точная установка переднемедиального порта. Если он установлен слишком далеко кзади, то есть близко к передней поверхности плечевой кости, венечный отросток невозможно достать прямыми инструментами. В связи с вышесказанным этот порт необходимо устанавливать особенно тщательно.
Удаление остеофитов ямки венечного отростка
В некоторых случаях остеофиты настолько сильно разрастаются в ямке венечного отростка, что закрывают венечный отросток во время сгибания. Импиджмент при этом может сохраняться даже после резекции остеофитов венечного отростка.
Удаление остефитов верхушки локтевого отростка
Остеофит осматривают через высокий заднелатеральный порт. Подходящим инструментом для резекции является тонкое долото.
Удаление остеофитов из ямки локтевого отростка
Остеофиты рассматривают из высокого заднелатерального порта, заднецентральный порт используют как инструментальный. После оценки импиджмента основание больших остеофитов очерчивают долотом или остеотомом, формируя зону разлома для последующего удаления. Остеофиты меньшего диаметра частично отделяют и удаляют.
Послеоперационное ведение
После удаления остеофитов проводят неагрессивную разработку движений, не превышающих болевой порог. Полезны упражнения на растяжение и пассивная мобилизация.
Болезненные упражнения и манипуляции могут привести к болевой реакции капсулы (капсулярный фиброз) и тугоподвижности сустава или даже рефлекторной симпатической дистрофии. Неагрессивная реабилитация особенно важна после удаления множественных остеофитов, так как увеличение объёма движений не является у этих пациентов главной целью.
Остеофиты в голеностопном суставе
По частоте встречаемости остеофитов, вызывающих жалобы, голеностопный сустав занимает второе место после локтевого.
Чаще всего остеофиты – дегенеративные изменения на фоне повторных прямых или непрямых травм. Причиной образования остеофитов большеберцовой кости у футболистов нередко служит прямая травма передних отделов голеностопного сустава при подошвенном сгибании. В группе риска находятся также спортсмены, подверженные травмам при форсированном тыльном сгибании или скручивании стопы (метатели копья, прыгуны в высоту, прыгуны в длину).
Клиническая картина
Основные симптомы таковы: боль в передних отделах голеностопного сустава и ограничение тыльного сгибания. Остеофиты на медиальной или латеральной лодыжке могут вызывать боль соответственно с медиальной или латеральной стороны сустава.
Диагностика
В зоне остеофитов отмечается болезненность капсулы сустава, вызванная реактивным синовитом. Крупные остеофиты можно пропальпировать. Форсированное тыльное сгибание болезненно из-за ущемления синовиальной оболочки или капсулы сустава между большеберцовым остеофитом и таранной костью, либо между остеофитами большеберцовой и таранной костей. При пальпации передней капсулы во время тыльного сгибания боль усиливается.
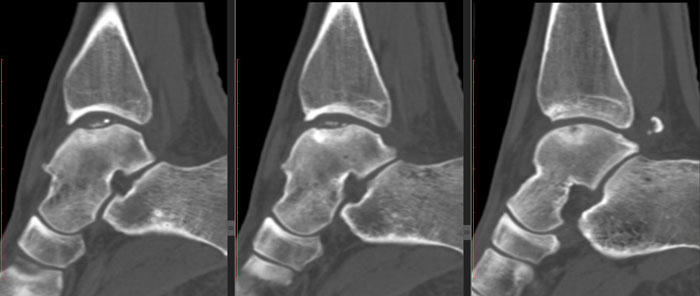
Размер остеофитов в передних отделах таранной и большеберцовой костей может быть оценен при рентгенографии в боковой проекции. Значительно сложнее обнаружить медиальные или латеральные остеофиты, а особенно остеофиты таранной кости.
В норме угол между передним краем большеберцовой кости и шейкой таранной кости при рентгенографии в боковой проекции составляет 60° (таранно-большеберцовый угол). Угол меньше 60° свидетельствует о наличии остеофитов на таранной или большеберцовой костях.
Если выявить остеофиты не удаётся, для сравнения следует выполнить рентгенографию голеностопного сустава противоположной стороны, чтобы точнее определить таранно-большеберцовый угол.
Классификация
Scranton и McDermott разработали следующую классификацию таранно-большеберцовых остеофитов:
1 степень – синовиальный импиджмент (костная реакция с образованием остеофитов размером до 3 мм на передней поверхности большеберцовой кости).
2 степень – остеофиты на переднем крае большеберцовой кости размером более 3 мм без остеофитов на таранной кости.
3 степень – крупные фрагментированные или нефрагментированные остеофиты передней большеберцовой кости в сочетании с остеофитами шейки таранной кости, часто фрагментированными.
4 степень – деформация передней области голеностопного сустава в результате остеоартроза. При рентгенографии определяются дегенеративные изменения в медиальных, латеральных или задних отделах сустава.
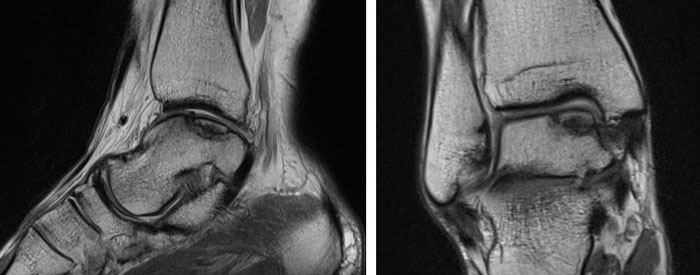
При МРТ можно точно оценить размеры малых и средних остеофитов. Остеофиты передних отделов голеностопного сустава могут быть выявлены и при рентгенографии. МРТ позволяет обнаружить и оценить остеофиты в переднемедиальном, переднелатеральном и заднем отделах голеностопного сустава.
Артроскопические данные
При артроскопии остеофиты выглядят значительно крупнее, чем на рентгенограммах. Типичные места формирования остеофитов:
- Передний край большеберцовой кости (чаще всего).
Размеры остеофитов на переднем крае дистального сегмента большеберцовой кости варьируют от малых (несколько мм) до крупных обширных экзостозов, затрудняющих исследование таранно-большеберцового сустава.
Такие остеофиты часто вызывают реактивный синовит передней капсулы. Обычно для определения величины остеофита необходима частичная синовэктомия. Нестабильные остеофиты могут вести себя как фиксированные внутрисуставные тела, периодически вызывая блокады голеностопного сустава.
При обнаружении остеофита большеберцовой кости любой локализации необходимо осмотреть переднюю область голеностопного сустава при его максимальном тыльном сгибании. Остеофиты даже небольших размеров могут соударяться с таранной костью, вызывая появление трещин или глубоких повреждений хряща на прилегающей суставной поверхности. На поздних стадиях заболевания выявляются вторичные остеофиты таранной кости.
- Остеофиты таранной кости.
Остеофиты таранной кости чаще всего возникают на её медиальной и латеральной поверхности и обычно сопутствуют остеофитам переднего края большеберцовой кости. Их размер варьирует от нескольких миллиметров до обширных экзостозов, которые создают механическое препятствие для тыльного сгибания. Обычно для адекватной оценки этих остеофитов необходима частичная синовэктомия.
- Медиальная лодыжка.
Остеофиты медиальной лодыжки, встречающиеся реже, чем остеофиты передней поверхности голеностопного сустава, могут, тем не менее, препятствовать артроскопической визуализации переднемедиальных отделов. Для их оценки обычно необходима частичная синовэктомия.
- Латеральная лодыжка.
Остеофиты латеральной лодыжки встречаются относительно редко. В этой области значительно чаще наблюдаются рубцовые процессы.
- Задний край большеберцовой кости.
Остеофиты данной области часто сопутствуют остеофитам переднего края большеберцовой кости. Остеофиты этой локализации обычно не диагностируются вследствие того, что задние отделы большеберцовой кости во время артроскопии осматриваются редко.
При выраженном дегенеративном процессе голеностопного сустава, помимо остеофитов наблюдаются глубокие повреждения и генерализованный реактивный синовит.
Лечение остиофитов
Предпочтительным методом лечения изолированных симптоматичных остеофитов является артроскопическая резекция. У пациентов с клиническими и/или рентгенологическими признаками выраженных дегенеративных изменений к оценке показаний для выполнения резекции следует подходить особенно тщательно. Возможно повторное образование остеофитов в течение нескольких месяцев после операции, вероятность рецидива зависит от уровня физической активности пациента.
Удаление остеофитов часто выполняется как дополнительное вмешательство (при устранении остеохондрального дефекта таранной кости).
Цель лечения необходимо объяснить пациенту до операции. У пациентов с жалобами на интенсивные боли основной целью лечения является облегчение или устранение боли. Целью лечения пациентов с ограничением движения является увеличение объёма движений. Пациенту следует сообщить о возможности повторного образования остеофитов.
Остеофиты задней поверхности большеберцовой кости редко вызывают ограничение движений, поэтому их следует удалять только при наличии определённых клинических симптомов. Резекция остеофитов задней поверхности большеберцовой кости, кроме того, является технически сложной.
Послеоперационное ведение
В течение 2-4 дней разрешена частичная нагрузка (50% от массы тела) с постепенным достижением полной нагрузки в зависимости от болевых ощущений. Для увеличения объёма движений рекомендуется поэтапное растяжение задней суставной капсулы при дозированных нагрузках на сустав.
Остеохондрит голеностопного сустава
Остеохондральные повреждения голеностопного сустава либо рассекающий остеохондрит ( в области коленного сустава называется болезнь Кёнига) – патология, с которой в своей клинической практике встретится любой доктор, специализирующийся на травматологии и ортопедии. Сегодня в медицинской практике их разделяют на переломы трансхондрального типа, остеохондриты рассекающего типа и остеохондральные переломы.
Все же три отклонения, не имеющие значительной клинической разницы между собой, объединены общим термином «остеохондральные повреждения».
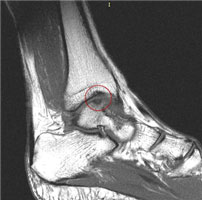
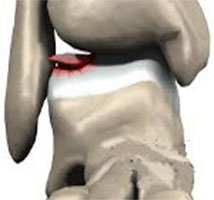
а. схематическое изображение рассекающего остеохондрита таранной кости. б. на МРТ и рентгенограммах определяется рассекающий остеохондрит.
Этиология заболевания
| Видео (кликните для воспроизведения). |
 |
История лечения: Как Дмитрий Николаев избавился от боли в суставах |
Впервые наличие внутри сустава свободных тел, которых в норме там быть не должно, описал в 1865 году хирург Мунро. Именно он обнаружил тельца в голеностопном сочленении, пронаблюдал за пациентом и составил самое подробное на тот момент описание происходящего. Название рассекающего остеохондрита тельца получили в 1888 году от другого врача, что наблюдал их в коленном суставе.
Сегодня точно установить происхождение заболевания все еще не удалось. Болезнь часто развивается вследствие травм. Однако встречаются пациенты, у которых отсутствуют травматические повреждения голеностопа, однако присутствуют патологические тельца.
Медиальный край таранной кости в основном повреждается под воздействием частых, многократно повторяющихся травм. Свою роль могут играть разнообразные эндокринологические нарушения, формирование микроэмолов, особенности роста организма.
Область блока таранной кости также повреждается в основном при травмах. Это происходит, например, при супинации, которая должна сочетаться с внутренней ротацией и принудительным сгибанием.
Вовлечение медиальной части блока таранной кости также возможно при наружной ротации.
Особенности клинической картины
Симптомы болезни, имеют сходные особенности как у детей, так и у взрослых пациентов. Первоначально, когда патология только-только формируется, человек не обращает внимания на легкие изменения в своем самочувствии.
Прогрессирование болезни первоначально приводит к появлению неприятных ощущений в области голеностопного сочленения. Они усиливаются при ходьбе, при резких движениях, если принять неудобную позу. Изначально в покое неприятные ощущения стихают, но по мере прогрессирования рассекающего остеохондрита их длительность и интенсивность увеличивается, они начинают беспокоить даже при минимальных нагрузках или вовсе без них. В некоторых случаях отмечается отечность пораженного сочленения, появляются боли при попытке пропальпировать проблемную зону.
Некротизированный участок костной ткани постепенно отделяется от основного массива кости. Подобные частицы называют «суставными мышами». После того, как отделение произойдет, человек начнет жаловаться на появление хруста при движениях, чувство, будто сочленение «заело» на середине какого-то действия.
У некоторых пациентов из-за наличия суставных мышей развивается блокада сочленения. В этом случае сустав «заклинивает», теряется возможность движения в любом направлении. Все это сопровождается острым болевым приступом, который сложно игнорировать.
Стадии болезни и принципы диагностики
В современной медицине выделяют 4 основных стадии болезни. Деление происходит на основании рентгенологической картины, а также по выраженности симптомов недуга.
Характеризуется полным отсутствием симптоматики или жалобами, игнорируемыми пациентом в большинстве случаев. Дискомфорт носит легкий характер, боли не имеют четкой локализации. На рентгенологическом снимке в этот период врач отметит наличие овального тела, которое отделено от основного костного массива тонкой полосой светлого цвета.
Болезнь прогрессирует. Пациент предъявляет жалобы на боли умеренного характера в голеностопном суставе. Врач может обратить внимание на развитие признаков синовита. На рентгене в этот период отмечается расширение полосы просветления. Замыкательная пластинка на проблемном участке перестает быть целостной.
В этот период пациенты впервые начинают жаловаться на блокады сочленения, его «заедание» при движении. Человек обращает внимание на усиление болей, их присутствие даже в том случае, если сохраняется покой поврежденной конечности. На рентгенограмме отмечается наличие некротизированного участка, который лишь частично соединен с основной костью.
Человек отмечает нарастание болевого синдрома. Однако на 4 стадии блокады сустава развиваются реже, чем на третьей. Синовит усиливается, возможно даже изменение конфигурации сустава. На рентгене выявляется присутствие внутрисуставного тела, которое и является основным источником проблем пациента.
В большинстве случаев из инструментальных методов применяется рентгенография. Метод прост, доступен, обладает высокой диагностической ценностью.
На КТ определяется остеохондральное повреждение таранной кости.
Однако порой на рентгенографическом снимке не видны некротизированные частицы кости из-за небольших размеров. В этом случае диагностику дополняют МРТ или КТ методиками. Оба метода позволяют поставить диагноз на ранних стадиях развития патологии.
На МРТ выявляется рассекающий остеохондрит с отделением костно-хрящевого фрагмента от таранной кости.
Как проводить лечение
Лечение болезни может быть, как консервативным, так и оперативным. Доктор-ортопед выбирает оптимальный подход, ориентируясь на стадию патологии, общее состояние пациента. По мере лечения выбранный курс может корректироваться в зависимости от того, есть от него эффект, или он отсутствует.
В нашей клинике мы поддерживаем больных, начиная с момента первого обращения, и до тех пор, пока заболевание не удастся победить окончательно и бесповоротно.
Консервативная терапия
Консервативная терапия, дает наилучший эффект на ранних стадиях болезни, а также у детей и подростков. В этот период еще можно стимулировать восстановительные процессы в пораженной зоны, корректировать влияние негативных факторов, что привели к развитию остеохондропатии в области голеностопного сустава.
Консервативное лечение начинается с ограничения нагрузки на пораженный болезнью сустав. Чтобы рассекающий остеохондрит не прогрессировал, рекомендуется полностью исключить нагрузку на сочленение, вплоть до перехода на передвижение с помощью костылей на первые два месяца с начала терапии.
Лечение дополняется лекарственными препаратами. Используют:
- сосудистые средства, помогающие улучшить процессы обмена веществ в пораженной зоне, стимулировать регенерацию;
- хондропротекторы, защищающие хрящевые ткани, способствующие их восстановлению;
- симптоматические средства для устранения болезненности, купирования отека и других неприятных явлений.
Пациентам также рекомендуется пройти курс леченой физкультуры, направленный на быстрое восстановление. Приступать к упражнениям, рекомендованным врачом, можно сразу после регресса болевого синдрома.
Оперативное вмешательство
У взрослых людей даже ранние формы рассекающего остеохондрита не всегда поддаются лечению с помощью консервативной терапии. Около 50% случаев все равно заканчиваются принятием решения о необходимости операции.
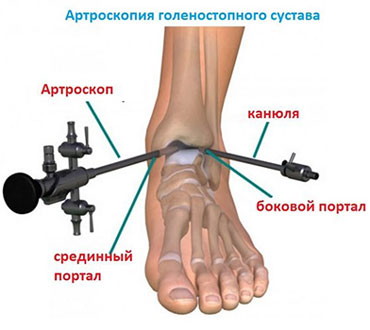
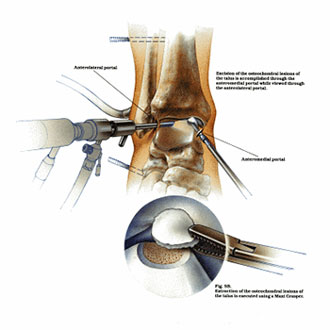
Благодаря современному оснащению нашей клиники сегодня мы можем отказаться от травматичных открытых операций на голеностопном суставе. На замену им пришла артроскопия.
Суть вмешательства проста. Через небольшие разрезы врач вводит в полость сустава специальную трубку, снабженную видеокамерой. Камера дает необходимый обзор, позволяя с высокой точностью проводить операцию. В ходе артроскопии медик либо удаляет некротизированный кусок костной ткани, чтобы он не доставлял человеку неудобств, либо, если некроз не окончательно поразил участок кости, крепит доставляющую неудобства часть к основному массиву с помощью специальных скобок или винтов.
Артроскопия, метод выбора для пациентов с рассекающим остеохондритом. Операция менее травматична, восстановление после нее проходит легче и быстрее.
Если у человека есть ограничения на применение артроскопии, мы можем также провести открытую операцию на суставе, чтобы удалить костные отломки и «чистить» полость сустава.
Реабилитационные рекомендации
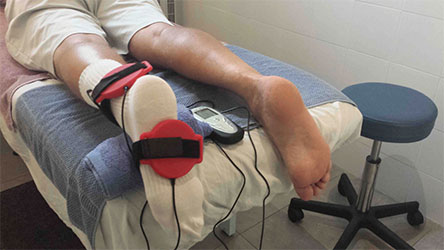
Послеоперационная реабилитация – не менее важный компонент лечения, чем сама операция. Потому врач уделяет ей особое внимание, тщательно знакомя пациента со всеми особенностями восстановительного периода.
После операции любого типа сустав фиксируется ортезом либо эластичным бинтом. В первое время нагрузка противопоказана, она увеличивается постепенно, по мере заживления тканей. Медик рекомендует выполнение статических упражнений, суть которых заключается в напряжении мышц. Только после того, как будет достигнута максимальная статическая нагрузка, можно переходить к другим типам упражнений. Травматические виды спорта исключают минимум на 6 месяцев. После вмешательства желательно ношение компрессионного белья, которое поможет уменьшить отек, снизить выраженность болей.


Мы наблюдаем пациентов с момента начала лечения и до полного восстановления после болезни, включая реабилитационный период. Если к развивающемуся остеохондриту отнестись серьезно, болезнь можно победить с низким риском вероятности осложнений.
Игнорирование заболевания рано или поздно приведет к развитию остеоартроза. Этот недуг затрагивает весь сустав, нарушает его конфигурацию и подвижность. Исход в этом случае – инвалидизация, которой стремятся избежать как врачи, так и пациенты.
Остеохондрит – заболевание, способное снизить качество жизни пациента. При первых его признаках нужно обратиться за помощью к травматологу-ортопеду!
Остеофит голеностопного сустава
Голеностопный сустав – один из важнейших суставов в человеческом организме. Сочленение дает подвижность, маневренность при ходьбе, помогает рациональному распределению веса тела на стопу. Без него невозможен становится бег, а также многие другие движения.
Область голеностопного сустава поражается остеофитами часто. Это сочленение находится на втором месте по развитию костных разрастаний после локтевой области.
Что это такое
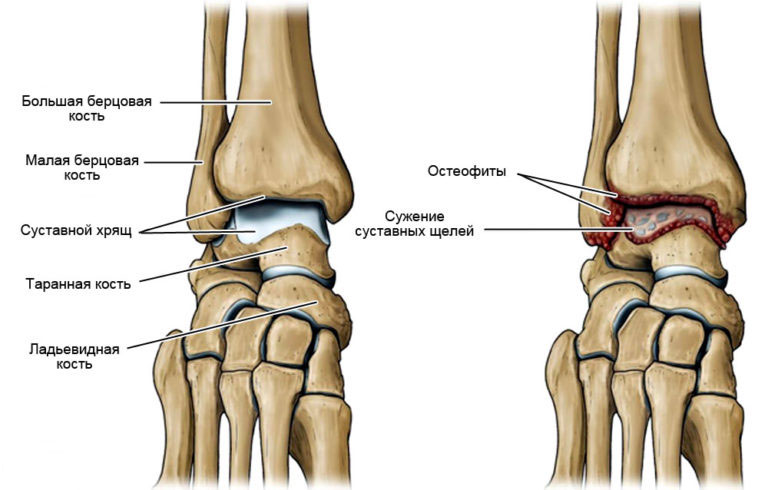
Остеофит – слово, непонятное большинству пациентов. На самом деле ничего сложного тут нет. Остеофиты – патологические разрастания костной ткани там, где в норме она отсутствует. Самостоятельной болезнью подобное состояние не является, однако сопровождает многие недуги опорно-двигательного аппарата. По сути это компенсаторная реакция надкостницы на какие-либо неблагоприятные воздействия на суставное сочленение либо результат переломов.
Наросты могут иметь различную форму, размеры. В течение длительного времени из-за небольших размеров они не доставляют пациенту неудобств, однако со временем дают о себе знать. Часто принимают форму шипов, крючков.
Процесс формирования остеофитов выглядит следующим образом:
- костные структуры голеностопа лишаются суставной жидкости, или ее становится недостаточно для нормальной работы;
- усиливается трение, поверхности начинают разрушаться;
- постепенно в местах особо активного трения появляются компенсаторные окостенения, отличающиеся по формам и размерам от того, что нужно;
- костный нарост формируется полноценно.
Остеофит, это не заболевание, а результат перенесенной травмы либо другой патологии.
Почему появляются остеофиты
В развитии остеофитов голеностопного сустава играет роль целый ряд факторов. Они появляются из-за:
- частых бытовых, профессиональных травм и микротравм области голеностопа;
- после переломов и повреждений связочного аппарата голеностопа;
- воспалительных процессов, вызванных неблагоприятным воздействием на сустав;
- системные и другие заболевания (дегенеративно-дистрофические).
В качестве одной из наиболее важных причин формирования остеофитов врачи называют чрезмерные физические нагрузки. Таким образом организм пытается «компенсировать» негативное воздействие на него.
Разновидности и наиболее частая локализация
Выделяется 4 основных вида этих образований.
В основном поражает нижнюю часть опорно-двигательного аппарата, но также способен вовлекать область локтя, запястья. Объясняется это тем, что именно эти зоны чаще всего травмируются даже в повседневной жизни, не связанной с большим спортом. Важно помнить, что повреждение кости – не обязательный фактор образования нароста. Достаточно бывает простого разрыва надкостницы.
Развиваются в том случае, если в области голеностопного сустава постоянно идет воспалительный процесс. Предсказать, какие именно участки подвергнутся окостенению, и как будет развиваться процесс в целом в этом случае невозможно.
Чаще всего является следствием развития артроза. Сопровождается нарушением подвижности в области стопы.
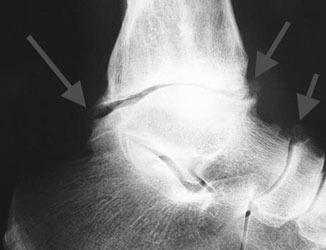
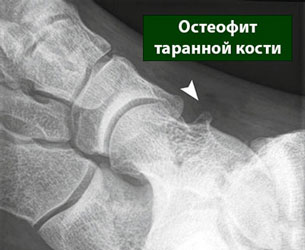

а. массивные остеофиты. б. остеофит таранной кости
Объемные разрастания, способные менять даже конфигурацию сочленения – это в основном следствие воздействия на организм патологий опухолевого характера.
Дополнительно существует классификация остеофитов с опорой на клеточную структуру. Выделяют:
- губчатые дефекты, формирующиеся из губчатых костных тканей;
- метапластические дефекты, являющиеся следствием нарушения костной структуры;
- компактные, формирующиеся из наружного слоя кости, поражающие в основном область стоп, пальцы;
- хрящевые, появляющиеся при чрезмерных нагрузках взамен хрящевых тканей.
Локализоваться наросты могут на любом суставе человеческого тела. Чаще всего страдают локтевой сустав, область колена, тазобедренное сочленение, позвоночный столб, голеностоп.
Жалобы пациента
Остеофиты – коварная патология. Они в течение длительного промежутка времени ничем о себе не напоминают. Только тогда, когда они достигнут значительных размеров, появятся первые симптомы.
Пациент будет предъявлять следующие жалобы:
- появление боли в пораженной зоне, которая может усиливаться при движении, резких неконтролируемых действиях типа кашля или чихания, при занимании неудобной позы;
- негативными изменениями в подвижности пораженного голеностопа;
- появлением хруста, скрипа в пораженном суставе;
- началом воспалительного процесса в окружающих тканях из-за их повреждения;
- отечностью проблемной зоны, ее припухлостью.
Игнорирование патологических изменений ведет к постепенному, но неуклонному усугублению симптомов. Со временем человек может даже стать инвалидом, если вовремя не поставить диагноз и не начать терапию.
Как поставить диагноз
Процесс диагностического поиска всегда начинается с беседы с пациентом. В ходе нее уточняют беспокоящие жалобы, спрашивают об их интенсивности, интересуются, были ли какие-либо травмы в прошлом. Также на приеме обязательно проводится осмотр пораженной зоны. Доктор не игнорирует изменение конфигурации сустава, отмечает наличие отечности, признаков покраснения и другие негативные изменения.
Значительную роль в диагностике костных дефектов играют инструментальные методики.
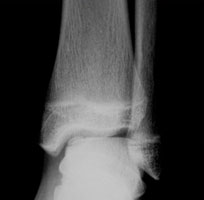
- Рентгенография. Основной вариант диагностики. Позволяет увидеть характерные неанатомические выросты, имеющие вид шипов, крючков.
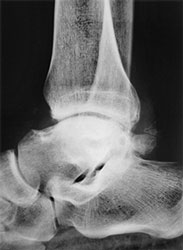
а. рентгенограмма голеностопа. - КТ. Метод, позволяющие понять, какую структуру имеют остеофиты. Также помогает в обнаружении патологии на начальной стадии, когда рентгенологической картины может быть недостаточно для постановки диагноза.
- МРТ. Используется в диагностике остеофитов голеностопного сустава, исключая спорные случаи.
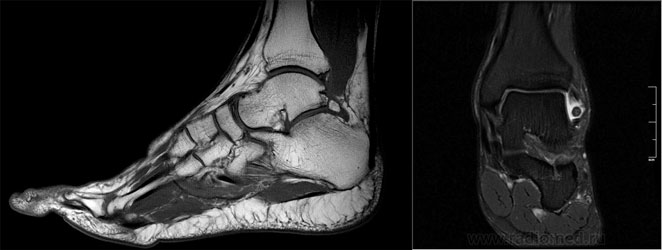
б. МРТ голеностопного сустава.
Способы лечения
Лечение остеофитов – непростая задача, при которой нужно устранять не только сами симптомы, но и воздействовать на причину, если ее удалось установить. Именно комплексный подход к терапии является залогом того, что пациенты выздоравливают.
Консервативный
На ранних стадиях развития патологии, когда симптомы еще отсутствуют или выражены слабо, применяют консервативные методы лечения. Консервативная терапия обычно состоит из:
- приема лекарственных средств, которые способны защитить суставы и хрящи от разрушения (группа хондропротекторов);
- применения местных медикаментов, способных купировать симптомы болезни (противовоспалительные препараты, обезболивающие);
- подбора рекомендаций относительно режима отдыха и физической нагрузки, лечебной физкультуры;
- подбора методик физиотерапевтического воздействия на проблемные области;
- массажного воздействия;
- использования приспособлений ортопедического типа для правильной фиксации голеностопного сустава.
В каждом случае доктор в индивидуальном порядке оценивает показания и противопоказания к использованию медикаментов, физиотерапии и ЛФК. Индивидуальный подход к каждому пациенту, обратившемуся за помощью – еще один важный пункт в работе нашей клиники.
Оперативный
Рекомендацию делать операцию получают только те пациенты, у которых консервативные способы лечения не дали значительного эффекта. Также операция показана пациентам с выраженными костными дефектами, которые нельзя скорректировать, используя консервативные средства воздействия.
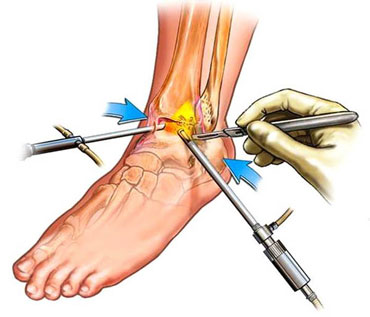
Самая малоинвазивная операция, выполняемая напри остеофитах – это артроскопия. Используя специальное оборудование, доктор выполняет небольшой надрез, вводит через него артроскоп в полость сустава, дающий обзор оперируемой зоны с помощью маленькой видеокамеры, после чего удаляет костные разрастания.
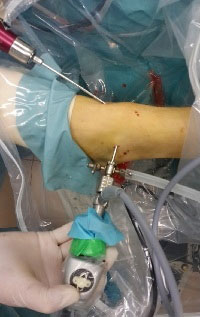

Принципы восстановления после операции
После операции по удалению остеофитов с помощью артроскопии (либо открытыми способами) требуется реабилитационный период. Он значительно короче, чем во время реабилитации после открытых операций, но пренебрегать им нельзя. Рекомендации, в принципе, довольно стандартные. нужно:
- в первую неделю ограничить физические нагрузки на прооперированную конечность;
- медикаменты для купирования болевого синдрома и уменьшения отека;
- облегчать послеоперационный дискомфорт можно с помощью прикладывания холода на непродолжительные отрезки времени;
- нужно использовать компрессионное белье, которое избавит от отеков, поможет смягчению болевого синдрома;
- в период отдыха ногу рекомендуется держать выше уровня сердца;
- нужно, ориентируясь на врачебные рекомендации, возвращаться к активной жизни, увеличивая нагрузку постепенно, без резких скачков.




В нашей клинике пациенты могут пройти все этапы лечения: артроскопию либо открытую операцию, дооперационную, и постоперационную. Это важно для полноценного и быстрого восстановления, которое не может пройти идеально без медицинского контроля.
Остеофиты – неприятная патология, способная снизить качество жизни любого человека. Часто они сопровождают развитие других проблем опорно-двигательного аппарата, игнорирование которых способно привести даже к инвалидизации!
| Видео (кликните для воспроизведения). |
|
Доктор С.М.Бубновcкий подтверждает силу препарата... Читать далее >>> |
Появление признаков патологии – повод посетить доктора для диагностики и выбора терапии! Не игнорируйте первые симптомы болезни!
Источники
-
Остеопороз: моногр. . — М. : ГЭОТАР-Медиа, 2015. — 272 c. -
Труфанов, Геннадий Евгеньевич Лучевая диагностика заболеваний и повреждений локтевого сустава / Труфанов Геннадий Евгеньевич. — М. : Элби, 2014. — 900 c. -
Кайтель, Вольфганг Случаи из области ревматологии. Больные, врачи, диагнозы / Вольфганг Кайтель. — М. : Медицина, 2013. — 288 c. - Родионова, О. Н. Артрит. Лучшие методы восстановления и профилактики / О. Н. Родионова. — М. : Вектор, 2013. — 160 c.
- Малиевский, В. А. und Ахмадеева Э. Н. Ювенильные хронические артриты / Малиевский В. А. und Ахмадеева Э. Н. — М. : LAP Lambert Academic Publishing, 2011. — 280 c.