Содержание
- 1 Разволокнение связок голеностопного и коленного сустава
- 2 Разволокнение крестообразных связок колена
- 3 Все про суставы
- 4 Дегенеративные изменения крестообразных связок коленного сустава
Разволокнение связок голеностопного и коленного сустава
Лечение в нашей клинике:
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.
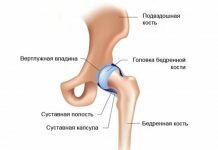
Нижние конечности подвергаются массированной физической нагрузке ежедневно. При ходьбе, беге, прыжках задействуется огромное количество крупных и мелких суставов. Но основная нагрузка приходится на голеностопный и коленный. Они вместе со сводами стопы гасят до 70 % амортизационной нагрузки и обеспечивают защиту тазобедренного сустава и позвоночного столба от экстремальных перегрузок. Но, к сожалению, именно высокие нагрузки приводят к тому, что связочный и сухожильный аппарата голеностопа и колена быстро приходит в разрушенное и деформированное состояние.
Разволокнение связок голеностопного сустава нередко приводит к нестабильности и периодическому подворачиванию ноги. А при разволокнение связок коленного сустава возникает функциональная нестабильность, при которой самостоятельное передвижение человека становится либо затруднительным, либо невозможным.
Дифференциальная диагностики разволокнения необходима для исключения разрывов, переломов костей, разрушения менисков и т.д. Начинается постановка диагноза с посещения врача ортопеда. Уже в ходе первичного осмотра и проведения ряда функциональных диагностических тестов опытный доктор сможет поставить точный диагноз. Затем назначается рентгенографический снимок. Он позволяет исключить повреждение костной ткани, переломы, трещины, вывихи. При проведении МРТ обследования может быть вынесен вердикт – разволокнение той или иной связки. В этом случае назначается диагностическая артроскопия колена или голеностопа. В ходе эндоскопического полостного обследования в случае обнаружения разрывов проводится операция по восстановлению целостности связочного и сухожильного аппарата. Затем следует период реабилитации и пациент полностью восстанавливает здоровье своего сустава.
Для прохождения полноценного восстановительного лечения вы можете обратиться в нашу клинику мануальной терапии в Москве. Позвоните администратору и запишитесь на бесплатный прием к ортопеду. Доктор ознакомиться с результатами пройденных обследований, проведет осмотр и расскажет о том, каковы перспективы применения методов мануальной терапии в вашем индивидуальном случае.
Разволокнение связок – что это?
Давайте разберемся в вопросе о том, что это такое – разволокнение связок и чем оно опасно для здоровья и мобильности пациента. Для начала совершим экскурс в анатомию и физиологию коленного и голеностопного суставов.
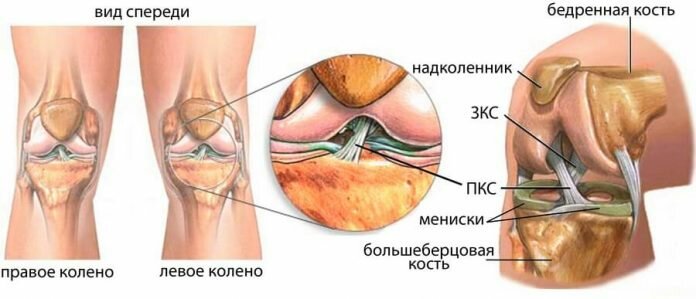
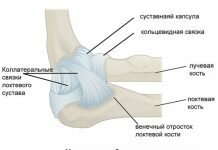
Итак, коленный сустав образуется за счет соединения мыщелков большеберцовой и бедренной костей. Они разделены между собой плотными хрящевыми менисками, которые гасят амортизационные нагрузки при ходьбе, беге и прыжках. Вокруг сустава сформирована плотная суставная капсула, внутри неё находится синовиальная жидкость, которая усваивается и выделяется хрящевым слоем, покрывающим головки костей. Это еще один амортизационный защитный механизм. Спереди сустав прикраивает треугольная кость – надколенник. Она крепится к эпифизам большеберцовой и бедренной костей с помощью сухожилий и собственного связочного аппарата.
Стабильность самого колена обеспечивает четыре крупных связки:
- передняя крестообразная препятствует смещению мыщелка бедренной кости вперед;
- задняя крестообразная ограничивает движение мыщелка большеберцовой кости назад;
- 2 боковые (латеральная и медиальная) ограничивают подвижность в правой и левой боковых плоскостях).
Чаще всего в практике травматолога и ортопеда встречается отек и разволокнение передней крестообразной связки, поскольку именно на неё приходится максимальная физическая, механическая и амортизационная нагрузка. Страдают чаще молодые активные люди, которые увлекаются спортом и испытывают регулярные перегрузки нижних конечностей.
Задняя крестообразная и боковые связки страдают в меньшей степени. Но и они при значительных травмах подвергаются разрушению коллагеновых волокон, которые формируют ткань связки.
В физиологической норме связка голеностопного или коленного сустава состоит из плотно переплетенных меду собой волокон коллагена. Это прочная соединительная ткань. Её недостатком является малая степень растяжимости и полное отсутствие собственного кровоснабжения. Она может получать жидкость в ограниченном количестве только при активной работе окружающих её мышц.
При травме происходит ограничение подвижности по естественным причинам. Поэтому поврежденная связка не получает достаточного количества диффузного питания. Она начинает подвергаться ишемии и постепенного дегенеративному дистрофическому разрушению. Волокна становятся более редкими, плотность связочной ткани уменьшается.
В таком состоянии высока вероятность полного или частичного разрыва, который самостоятельно уже не срастется. Потребуется хирургическая операция по восстановлению её целостности. Это самая главная угроза мобильности пациента. Помимо этого при разволокнение связок он рискует тем, что у него в ближайшее время начнется процесс деформации хрящевой и костной ткани сустава. Деформирующий остеоартроз может потребовать проведения операции по эндопротезированию сустава или сделает невозможным самостоятельное передвижение человека. Поэтому при обнаружении процесса разволокнения связок следует немедленно обратиться к опытному ортопеду для проведения восстановительного лечения с помощью консервативных методов мануальной терапии.
Разволокнение передней крестообразной связки коленного сустава
Разволокнение крестообразной связки коленного сустава является профессиональным заболеванием спортсменов, грузчиков, строителей, маляров, штукатуров и представителей других профессией, связанным с повышенными физическими нагрузками, оказываемыми на нижние конечности.
Примерно в 60 % случаев разволокнение передней крестообразной связки коленного сустава связано с травмами. Оно может развиться после первого вывиха, а может начать формироваться на фоне рубцовой деформации после нескольких растяжений или ушибов.
Проявляется разволокнение крестообразной связки ощущением нестабильности в колене при ходьбе. Любое неловкое движение вызывает приступ острой боли, который ограничивает подвижность ноги на несколько дней. Затем все опять приходит в относительную норму. Рано или поздно разволокнение передней крестообразной связки приводит к её полному разрыву. Это делает невозможным самостоятельную ходьбу. Требуется хирургическая операция для восстановления целостности.
Разволокнение задней крестообразной связки в большинстве случаев является компенсированным. Амортизационная нагрузка гасится за счет усиленной работы окружающих мышц. Поэтому пациентов данная патология беспокоит мало. Даже при полном разрыве задней крестообразной связки в первое время человек может ходить и выполнять приседания. Однако уже спустя 2 – 3 месяца это негативно скажется на состоянии передней крестообразной связки, которая также начнет разволокняться на фоне повышенной физической нагрузки на неё.
Разволокнение связок голеностопа
При разволокнении связок голеностопа симптомы появляются сразу же после травматического воздействия. Как только сходит травматический отек мягких тканей, так становится видна невооружённым взглядом нестабильность положения головки большеберцовой и малоберцовой костей в суставной капсуле. Постоянное смещение происходит даже при осторожной ходьбе. Постоянно возникают повторные растяжения связок голеностопного сустава.
Спустя несколько месяцев пациент начинает ощущать постоянную тупую боль в области сустава. После значительной физической нагрузки появляется отечность и покраснение кожных покровов.
К сожалению, все это признаки деформирующего остеоартроза голеностопного сустава, который начал развиваться на фоне разволокнения связок голеностопа.
Разволокнение часто происходит в проекции межкостной, дельтовидной или большеберцовой связок. Именно они в совокупности обеспечивают стабильность сустава и прочное соединение головок большеберцовой и бедренной костей между собой.
Факторы риска, которые могут провоцировать развитие разволокнения связок голеностопного сустава:
- искривление голеней и бедер на фоне рахита и остеомаляции;
- неправильная постановка стопы в виде косолапости и плоскостопии;
- занятия подвижными видами спорта (футбол, волейбол, баскетбол, теннис и т.д.);
- ношение обуви на высоком каблуке;
- растяжения ахиллова сухожилия и его последующая рубцовая деформация;
- неправильный выбор обуви для повседневной носки и занятий спортом;
- плантарный фасциит и пяточная шпора;
- избыточная масса тела;
- диабетическая стопа и другие виды ангиопатии.
При разволокнении связок голеностопного сустава необходимо обращаться за медицинской помощью к ортопеду или травматологу. При разволокнении связок голеностопного сустава необходимо обращаться за медицинской помощью к ортопеду или травматологу. На начальной стадии лечение проводится консервативными методами без хирургической операции.
Как восстановить разволокнение связки колена?
В большинстве случаев разволокнение связки колена – это повод для проведения хирургической эндоскопической операции по пластике. Для восстановления используются синтетические материалы, или части связок, взятые из голеностопного сустава. Они устанавливаются с помощью костных шурупов. После операции требуется проведение активной реабилитации.
Существуют методики того, как восстановить разволокнение связок с помощью методов мануальной терапии. Сделать это можно только на ранних стадиях, когда не высока угроза разрыва связки. С помощью усиления микроциркуляции крови и лимфатической жидкости можно ускорить процесс рубцевания. Рефлексотерапия позволяет запустить процесс естественной регенерации тканей. А лечебная физкультура в сочетании с кинезиотерапией позволяет усилить диффузное питание и укрепить связочный аппарат колена.
Лечение разволокнения передней крестообразной связки коленного сустава
Начинать проводить лечение разволокнения передней крестообразной связки коленного сустава необходимо с проведения дифференциальной диагностики и выбора соответствующей тактики. Опытный ортопед должен оценить состояние коленного сустава, исключить риск полного разрыва связки, принять решение о том, будет ли проводиться лечение разволокнения связки с помощью хирургического вмешательства, или пациенту будет наложен гипс на несколько месяцев. После периода иммобилизации нижней конечности начинается восстановление подвижности. После хирургической операции реабилитация начинается спустя 10 дней. Разрабатывается индивидуальная программа, которая включает в себя мануальную терапию, лечебную гимнастику, физиотерапию и т.д.
Комплексное лечение разволокнения передней крестообразной связки проводится в течение 3 – 4 месяцев. За это время пациент полностью восстанавливает здоровье поврежденного сустава. Возвращается привычная амплитуда подвижности голени, допускаются серьезные физические нагрузки и занятия спортом.
Если вам необходимо лечение разволокнения связок, то вы можете записаться на бесплатный прием к ортопеду в нашей клинике мануальной терапии. Врач проведет осмотр, поставит диагноз и разработает индивидуальную программу реабилитации в зависимости от типа травматического повреждения связочного аппарата.
Разволокнение крестообразных связок колена
Коленный сустав имеет сложное строение и большое количество связок – наружных и внутренних. Самые крупные из них, находящиеся в полости сустава – передняя и задняя крестообразные связки. Их плотные волокна, перекрещиваясь, соединяют кость бедра с костями голени.
Передняя крестообразная связка выполняет главную стабилизирующую роль в суставе, удерживая голень в нормальном положении по отношению к бедру, ее разволокнение приводит к серьезным нарушениям функции конечности.
Что такое разволокнение крестообразных связок колена
Крестообразные связки образованы плотными волокнами коллагена, которые не растягиваются. Они жестко соединяют бедро с костями голени, предотвращая смещение, и в этом их большой плюс.
Коленный сустав несет очень большую нагрузку и часто подвергается травмам. В случаях, когда воздействие силы на сустав очень большое, проявляется «минус» крестообразных связок. Отсутствие способности к растяжению приводит к их частичному или полному разрыву, разрыхлению — разволокнению, когда между волокнами ослабевает связь, и в целом связка теряет свою прочность.
Причины повреждения
Передняя крестообразная связка подвергается травмам гораздо чаще из-за особенностей своего строения, в ее состав входят 3 пучка: медиальный, латеральный и срединный, что создает условия для разволокнения при травмах.
Передняя или задняя крестообразная связка может быть разволокнена по следующим причинам:
- Резкая ротация (поворот) голени;
- Сильный прямой удар по колену;
- Сильный удар сзади по голени.
- Избыточное резкое сгибание в коленном суставе;
- Отклонение (подворачивание) голени внутрь, наружу, кзади.
Такой механизм травм преимущественно имеет место у спортсменов – футболистов, гандболистов, баскетболистов, поэтому люди, занимающиеся игровыми видами спорта, входят в группу риска по травме крестообразных связок. Именно у них чаще встречается разволокнение крестов из-за регулярно повторяющихся избыточных нагрузок на связки.
Наибольший риск такой травмы у женщин-спортсменок. Это обусловлено особенностями строения коленного сустава у женщин, когда связка находится близко к мыщцам бедра и может тереться о кость. Играет роль и гормональный фон – эстрогены, прогестерон, они уменьшают плотность связочного аппарата, делают его менее прочным.
Симптомы разволокнения связок коленного сустава
Клинически разволокнение крестов проявляется ноющими болями в суставе при сгибании колена, поворотах ноги, ходьбе. Может развиться умеренный отек сустава, ограничение движений.
При удлинении связки появляется «симптом переднего выдвижного ящика» патологическая подвижность голени. Проверяется он следующим образом: больной садится на стул с согнутым коленом под углом 90° и упирается ступней о пол, врач садится напротив, кладет кисти на заднюю поверхность голени прямо под коленом и нерезким движением потягивает голень на себя.
При этом она слегка смещается – выдвигается вперед, усиливается боль. Поскольку оценка симптома довольно субъективна, применяют специальный аппарат артрометр, он позволяет определить степень нестабильности в суставе с точностью до миллиметра. По клиническим признакам можно лишь заподозрить повреждение связочного аппарата, а для точной диагностики нужны дополнительные исследования.
Диагностика патологии
Дополнительные методы диагностики включают:
- Компьютерную томографию;
- Артроскопию;
- Ультразвуковое сканирование;
- Магнитно-резонансная томография (МРТ);
- Рентгенографию коленного сустава в 2-х проекциях.
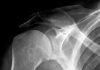
Как правило, изначально делают рентген-обследование для исключения повреждения костной ткани. Оно также позволяет изучить характер и высоту суставной щели, наличие в ней «суставной мыши» — оторвавшегося фрагмента кости или хряща.
Пациентам, которым противопоказано лучевое исследование (маленьким детям, беременным женщинам, больным с наличием искусственного кардиостимулятора) делают ультрасонографию – УЗИ сустава. Оно может выявить как костные повреждения, так и изменения в суставном хряще и связках.
Артроскопия – современный метод визуальной диагностики, позволяющий осмотреть полностью весь сустав изнутри, изучить все его элементы. Через небольшой надрез кожи в сустав вводится оптический аппарат с видеокамерой, системой освещения и увеличения,изображение проецируется на экран. Эта процедура не только диагностическая, она также позволяет выполнить и ряд лечебных мероприятий.
Методы лечения разволокнения
Выбор метода лечения передней или задней крестообразной связки коленного сустава базируется на результатах обследования пациента. Он зависит от характера изменений в ткани связки, ее способности выполнять свою функцию, а также от наличия осложнений, которые развиваются при длительном отсутствии лечения и повторных повреждениях связочного аппарата.
Лечение может быть консервативным или хирургическим.
Консервативное лечение
В случае, когда разволокнение связки незначительно выражено, не сопровождается ее удлинением и отрывом отдельных волокон, а стабильность сустава сохранена, назначают консервативную терапию.
Она направлена на улучшение кровообращения и восстановительных процессов в суставе, укрепление мышечно-связочного аппарата, нормализацию объема движений и ходьбы
Комплекс консервативного лечения включает:
- Иммобилизацию сустава;
- ЛФК, массаж;
- Обезболивающие и противовоспалительные средства;
- Препараты, улучшающие циркуляцию крови;
- Витаминно-минеральные комплексы, биостимуляторы;
- Физиотерапевтические процедуры.
По истечении острого периода, или если повреждение застарелое, назначают препараты для улучшения микроциркуляции (трентал, никотиновую кислоту). Для стимуляции восстановительного процесса назначают комплекс витаминов с микроэлементами, биостимуляторы (алоэ, актовегин, солкосерил).
Массаж назначают курсами по 10-15 процедур с перерывами, при этом массируется вся конечность от стопы до паха, минуя область самого колена, которую массировать нельзя.
Оперативное лечение
Наличие значительного повреждения, нестабильность в суставе и застарелые травмы при неэффективности консервативных мероприятий являются показанием к хирургическому лечению.
Выполняют 2 вида операций по восстановлению связок коленного сустава: артротомию – вскрытие сустава, хирургическую артроскопию – через аппарат артроскоп.
Артротомия
Артротомию относят к вмешательствам хирургического порядка, имеющим среднюю степень сложности выполнения. Ее используют перед проведением более сложных мероприятий, а также как отдельную операцию при наличии разных патологических процессов.
Сшивать разволокненную или порванную связку не имеет смысла, она только больше разрушится. Поэтому выполняют пластику: вскрывают полость сустава, удаляют поврежденную связку и на ее место к кости фиксируют трансплантат. Он может быть синтетическим или выкроенным из сухожилия другого участка тела, например, надколенника.
Артроскопическая операция
Виктор Системов — эксперт сайта 1Travmpunkt
Все про суставы
Крестообразная связка – одна из наиболее крупных связок в коленном суставе. Ее основная задача – стабилизация сочленения, предотвращение смещения голени более допустимого угла. Чтобы четче понять функции ПКС, далее мы рассмотрим детально ее строение, а также возможные травмы и их лечение.
Анатомические особенности
Крестовидная связка в коленном сочленении различается передняя и задняя. Первая начинается с внутренней части кости бедра, проходит сквозь латеральный мыщелок и входит в коленный сустав. Нижняя точка крепления – межмыщелок большой берцовой кости. Задняя крестовая связка коленного сустава располагается в перпендикулярном отношении к передней.
Обе крестообразные связки колена формируют структуру сочленения. Если поставить колено под угол девяносто градусов, то ПКС сочленения будет под углом двадцать семь градусов. Во время движения за счет связок расстояние между мыщелком кости бедра и входом на берцовую кость останется неизменным.
При нормальном состоянии ПКС имеет возможность вращаться на сто десять градусов, а ее волокна скручиваются на двадцать пять градусов. Передняя связка прикрепляется за рог мениска на большую берцовую кость, а задняя часть проходит к межмыщелку. В месте прикрепления на бедренной кости ПКС более тонкая, чем в месте крепления на берцовой кости. В связи с чем это более травмоопасное место для разрывов и растяжений. Тем более волокна в данной области имеют форму веера, поэтому более тонкие и могут порваться при резком движении.
Внутренняя структура
| Видео (кликните для воспроизведения). |
 |
История лечения: Как Дмитрий Николаев избавился от боли в суставах |
Где находятся крестообразные связки, мы разобрались, теперь давайте рассмотрим более детально ее внутреннюю структуру. ПКС состоит из трех пучков – передний (медиальный), задний (латеральный) и промежуточный. Последний, проходя сквозь сочленение, срастается с мениском. Передний и задний пучки постоянно находятся во взаимодействии при движениях колена.
В разогнутом виде сочленения они находятся в параллельном состоянии друг к другу в вертикальном разрезе. Тогда как во фронтальном они перекрещиваются и накладываются один на другой. В этот же момент медиальный направлен вдоль сочленения, а латеральный более криво располагается.
При сгибе коленного сустава на сто тридцать градусов ПКС имеет горизонтальное крепление, а не вертикальное. При этом связка скручивается, а пучки меняют свое направление. Длина переднего увеличивается и он становится более напряженным, а задний расслабляется и сокращается в длине. За счет столь сложной конструкции коленное сочленение может двигаться в разных направлениях, а также вращаться во время движений голени. Пластичность ПКС колоссальная, но часто это может послужить причиной травм.
Роль и функции в организме
Крестообразная связка является основным элементом коленного сочленения, она выдерживает сильные нагрузки, но при этом существует множество факторов, которые могут спровоцировать травматизацию. ПКС предотвращает смещение голени вперед, собственно с данной функцией и связана основная специфика травмы. К примеру, поворот бедренной кости по отношению к большой берцовой кости, когда стопа находится в зафиксированном положении.
Зачастую такая ситуация усложняется травмой мениска и задней крестообразной связки. Функция последней – предотвращение ухода голени назад при осуществлении движения. В данном случае происходит надрыв и меняется анатомия конечности и повреждение голени.
Возможные травмы
Травматические поражения связок происходят чаще всего при ударе по голени, или резком повороте ноги при приземлении от прыжка или бега. Такие ситуации случаются в основном со спортсменами, или людьми, которые ведут активный образ жизни. Травмы делятся на 3 степени интенсивности поражения:
-
1 степень – происходят микроразрывы, классифицируется как растяжение. В данном случае появляется резкий болевой синдром, двигательная способность сочленения нарушена, умеренная отечность. Сустав находится в стабильном положении.
- 2 степень – или частичный разрыв. Симптоматика такая же, как и при растяжении, но более продолжительная и ярко выраженная. После частичного разрыва при малейшей перегрузке, или неудачном повороте голени происходит повторная травма. При нескольких микротравмах может ситуация перерасти в единый разрыв до пятидесяти процентов в размере.
- 3 степень – полный разрыв. В данном случае больной ощущает сильную, острую боль, появляется нестабильность в коленном сочленении. Также из симптоматики характерен сильный отек за счет излияния крови в суставную сумку. Больному тяжело ступать на поврежденную ногу, так как сочленение не выдерживает собственного веса. В некоторых ситуациях подвижность колена полностью ограничена. В момент травматической ситуации слышен треск, надколенник теперь имеет патологическую подвижность.
- свежий разрыв – ярко выраженная симптоматика в первые сутки после травматического поражения;
- несвежий – симптоматика утихает, срок после травмы от трех до пяти недель;
- застарелая травма – так называют хроническую стадию, когда разрыв не был вылечен полностью и постоянно коленное сочленение находится в нестабильном состоянии.
- неполный разрыв, нет нестабильности сочленения в колене;
- полный разрыв с нестабильностью, если пациент ведет пассивный образ жизни, отсутствуют серьезные нагрузки на колено, то можно избежать операционного вмешательства;
- детский возраст (активны зоны роста);
- пожилой возраст.
- Избыточная масса тела;
- Наличие хронических патологий суставов, подагры;
- Ревматоидного артрита и сахарного диабета;
- Застарелые травмы нижних конечностей;
- Наличие плоскостопия;
- Неправильно сбалансированные нагрузки в рамках работы либо занятия спортом.
- Визуальный осмотр поврежденного колена. Специалист выслушивает жалобы пациентов, производит сбор анамнеза, осуществляет пальпацию проблемной зоны;
- МРТ. Магнитно-резонансная томография является наиболее точной методикой подтверждения диагноза в отношении дегенерации связок колена с вероятностью до 95%;
- Рентгенография. Может подтвердить или опровергнуть перелом в области колена, а также иные визуально четкие признаки патологии;
- Тест переднего выдвижного ящика. Нога пациента сгибается прямым углом, а колено подтягивают в сторону врача. А в общем случае оценивается степень смещения по сравнению со второй здоровой конечности. В дополнение осуществляется мониторинг внутреннего и наружного вращения стопы. При получении неявного результата, который не может однозначно подтвердить или опровергнуть наличие первичной патологии может быть использован артрометр. Данное устройство является прибором, позволяющим в автоматическом режиме точно определить степень подвижности. Информация фиксируется, базовые показатели сравниваются с идентичными для второй здоровой конечности;
- Тест Лахмана. Альтернативой тестированию, описанному выше, является данное исследование. В рамках его проведения повреждённая нога сгибается в колене под углом от 20 до 30 градусов. При этом профильный врач оценивает степень смещения голени вперед и мониторит субъективное ощущение больного до манипуляции и после неё. В дополнении осуществляется также пальпация, однако в случае очень сильного болевого синдрома, мощной отечность и либо гемартроза данный этап пропускается либо же проводиться только после аспирации крови из сустава.
- Прием медикаментов;
- Оперативное вмешательство;
- Визиопроцедуры и ЛФК ;
- Иные мероприятия в рамках периода реабилитации, назначается исключительно профильным специалистом.
- Закрытая. Пластика осуществляется через небольшие разрезы в локализации крестообразных связках с малой инвазией;
- Открытая. Классическая аутопластика с полным вскрытием суставной полости и применением полусухожильных мышц в качестве имплантатов;
- Внесуставные операции. Выполняются без прямого проникновения соответствующую полость. Последний тип операции достаточно сложен и может быть использован лишь при неблагополучном исходе предыдущих типов мероприятий, также в случае наличия осложнение в виде гонартроза.
- Синтетические компоненты. Преимущественно лавсановые либо капроновые имитаторы;
- Аллотрансплантаты. Донорские натуральные крестообразные связки из колена, соответствующим образом обработанные и законсервированные. Наиболее эффективны и просты в применении, но существует вероятность их отторжение организмом;
- Аутотрансплантаты. Биоматериал из подколенной части непосредственно пациента, который обеспечивает стопроцентную приживаемость устанавливаемых протезов.
Также травматическое поражение ПКС врачи делят на три типа в зависимости от времени момента их получения:
Одной из особенностей поражения ПКС является параллельная травма мениска, а также боковых связок. Такая ситуация называется «несчастливая триада». Требует более длительного и серьезного лечения, а также продолжительного периода реабилитации по восстановлению функциональности колена.
Методы лечения
Повреждение крестообразной связки не всегда означает, что необходима операция. Для первой и второй степени зачастую применяется консервативное лечение. А вот при третьей стадии в большинстве случаев без оперативного вмешательства не обойтись. Ниже мы рассмотрим подробно, как происходит консервативное лечение, и в каких случаях делается операция.
Консервативное лечение
Основа консервативного лечения основывается на таких же принципах, как и оказание первой помощи при травме. Ногу необходимо держать в покое, не перенапрягать, зафиксировать коленный сустав эластичным бинтом. В особо тяжелых случаях накладывается гипс.
Из медикаментов необходимо принимать обезболивающие препараты, а также нацеленные на остановку кровотечения. Они являются профилактикой развития гематомы. В том числе необходимо пить таблетки против воспаления и витаминные препараты для обще укрепительного эффекта.
После снятия острой симптоматики нужно переходить к этапу восстановления и реабилитации. Подходить к данному вопросу необходимо комплексно. Это и лечебная гимнастика, и физиотерапевтические процедуры и массаж. ЛФК разрабатывает физиотерапевт, первое время нужно проводить тренировки под его наблюдением. А когда техника освоена, можно переходить на самостоятельное выполнение. Все упражнения нужно делать в специальной поддерживающей колено повязке из эластичного бинта.
После комплекса вышеперечисленных мероприятий обычно через месяц второй функция коленного сустава полностью восстанавливается. Рекомендуется еще какое-то время при физических нагрузках пользоваться поддерживающей повязкой для профилактики повторной травмы. Если же к окончанию второго месяца ситуация со связкой не улучшилась, стоит подумать о восстановительной операции.
И напоследок по консервативному лечению рассмотрим показания для такого типа терапии:
После окончания курса консервативного лечения, при отсутствии улучшений, предлагается операция по реконструкции связки. Также проводится спортсменам при полном разрыве и бывает при частичном, так как нагрузки на коленный сустав значительные. Травмированная связка не может это выдержать без последствий и повторных травм даже после комплекса консервативных мер.
ПКС сшить невозможно, поэтому операционное вмешательство предполагает пластическую операцию по реконструкции связки. Могут использоваться связки надколенника, сухожилия из-под колена, имплантаты или донорские связки. Такая операция проводится за счет нескольких надрезов кожных покровов и мягких тканей.
За процессом и своими действиями доктор следит на мониторе. Такой формат операции способствует меньшей травматичности и быстрому периоду восстановления. И уже через три – четыре месяца можно возвращаться к активному образу жизни, через полгода в полной мере заниматься спортом.
Видео «Лечение ПКС»
На видео доктор рассказывает, как правильно лечить травмы ПКС.
Дегенеративные изменения крестообразных связок коленного сустава
Крестообразные связки коленного сустава является важным элементом стабильности работы нижних конечностей. В ряде случаев обозначенные структуры подаются дегенеративным изменениям. Что это означает и какие виды патологии бывают? Как лечить проблему и можно ли обойтись без операции? Об этом и многом другом вы прочитаете в нашей статье.
Причины развития патологии
В современной клинической классификации существует несколько типов повреждений крестообразных связок колена. В частности это разволокнение, растяжение, дистрофия, разрыв и дегенерация.
Дегенеративное повреждение передней крестообразной связки коленного сустава может формироваться вследствие травмы, атипичного строения сустава или широкого спектра заболеваний. Явное особенностью является постепенное прогрессирование патологии с изменением структуры связок и нарушением их функции.
Дегенеративные изменения передней или задней крестообразной связки коленного сустава чаще всего диагностируется у мужчин, которые подвержены более мощным физическим нагрузкам на работе и после 40 лет входят в основную группу риска по обозначенной проблеме.
Основными предрасполагающими факторами к развитию патологии являются:
Стадии дегенеративных изменений
Дегенеративные изменения крестообразных связок коленного сустава является одним из вариаций общих патологий данной системы визуализирующихся в общем случае с помощью комплексных методик инструментальных исследований в виде рентгенографии, МРТ, КТ и прямой пальпацией с проведением ручных экспресс-тестов. Стандартная классификация дегенеративной формы патологии крестов колена включает в себя градацию по тяжести от 0 до 3 степени.
Нулевая степень
В целом соответствует норме, поскольку в рамках исследования патологические изменения не выявляются при поражении столь незначительно, что оборудование не в состоянии различить и визуализировать наличие проблемы.
Нулевая степень далеко не всегда обозначает, что с коленом человека абсолютно всё хорошо, поскольку среднесрочное ли в долгосрочной перспективе ситуация может измениться ввиду наличия ряда негативных факторов, способствующих длительному развитию дегенерации крестообразных связок колена.
Первая степень
Данная классификационная ниша включает в себя наличие микроразрывов крестов колена. При этом патология может визуализироваться в рамках проведения инструментальных исследований, в виде незначительных очагов патологии.
При первой степени дегенеративных изменений у пациента могут наблюдаться легкие или умеренные внешние и субъективные симптомы в виде слабого либо среднего нерегулярного болевого синдрома.
Частичного ограничения общей подвижности сустава с формированием небольшого отека в указанной локализации. При этом полностью сохраняется анатомическая стабильность структуры и общая функциональность, преимущественно как компенсационная.
Вторая степень
Вторая степень дегенеративных изменений в крестообразной передней или задней связки колена обычно выражается в наличии линейных очаговых деструкции, достаточно четко визуализируется в рамках проведения инструментальных методик диагностики.
Клиническая картина чаще всего аналогична первой степени, однако характеризуется частым многократным повторением патологии (рецидивом) и развитием умеренной отечности, ограничением подвижности сустава.
Третья степень
Наиболее тяжелая степень дегенерация крестов колена характеризуется наличием полного разрыва структуры, который сопровождается выраженным и достаточно сильным болевым синдромом, обширным отеком, затрагивающим не только колено, но и близлежащие локализации.
Помимо этого присутствует сильное ограничение подвижности сустава в целом (вплоть до её отсутствия), а пострадавший при попытке встать на поврежденную нижнюю конечность не может нормально удерживать в равновесии собственное тело.
При этом базисная опухоль может достигать настолько больших объемов, что мешает произвести полноценный визуальный осмотр колена и даже инструментальное её исследование.
Одновременно с данным видом проблемы часто параллельно формируются иные патологии структуры коленного сустава, в частности страдают межкостные прокладки, внутренние или поперечные боковые связки, хрящи, а также непосредственно кости системы с их отрывом и выпячиванием, сильным ощущением колебаний колена при попытке физиологического воздействия на неё.
Частичное дегенеративное повреждение крестообразной связки
Как было сказано выше, дегенеративное повреждение крестообразной связки является достаточным длительным патологическим, медленно развивающимся процессом, связанным с рецидивом полученных ранее микротравм на фоне ряда негативных предпосылок в виде тяжелой физической работы, интенсивных занятий спортом, недостаточностью квалифицированного лечения и прочими обстоятельствами.
При этом, как показывает практика, полный отрыв вышеозначенный структур обычно проявляется исключительно на последней стадии развития проблемы. При частичном дегенеративном повреждение передней или задней крестообразной связки, всё ещё сохраняется общая стабильность сустава, несмотря на ярко выраженный болевой синдром, отечность и ограниченность движений больной может удерживать тело на нижних конечностях без дополнительной опоры.
Симптомы и проявления
Как показывает клиническая практика, в большинстве случаев дегенеративным изменениям крестообразной связки коленного сустава предшествуют различные травмы колена той или иной степени, которые не были вовремя распознаны либо же производились недостаточно квалифицированные манипуляции с пораженной локализацией, например, самолечение, используя рецепты народной медицины.
При этом до последней стадии пострадавший не ощущает слишком острой боли, отечность нарастает постепенно, проявления патологии обычно смазаны и формируются остро только при рецидиве проблемы.
Практически всегда в случаях тяжелых видов патология происходит излитие крови в полость коленного сустава. Оно сопровождается ограничением либо полным отсутствием двигательной активности. Надколенник становится патологически подвижным, сам больной жалуется на отсутствие нормальной опоры и возможности переноса веса на поврежденную нижнюю конечность.
Диагностические мероприятия
Диагностика является важным этапом будущего выздоровления пациента, у которого существуют риски развития дегенеративных изменений крестов колена. В перечень основных мероприятий, осуществляемых профильным специалистом обычно входит:
Лечения дегенеративного изменения связок колена
Поскольку дегенеративное изменение крестообразной связки коленного сустава в подавляющем большинстве случаев проявляется как хроническая патология, то вне зависимости от обстоятельств, комплексная терапия, включающая в себя:
Среднее время лечения вплоть до полного выздоровления колеблется в достаточно широких пределах – от 2 месяцев вплоть до полугода.
При этом основным показанием к проведению операции выступает явная нестабильность голени в области колена. В случае частичного надрыва либо растяжения связок осуществляются общие лечебные мероприятия, заключающиеся в существенном ограничении двигательной активности, прикладывании холодного компресса, фиксации зоны поражение специальным бандажом, а также к консервативной терапии.
Консервативное лечение
В острый период патология назначается пероральный или инъекционный ввод противовоспалительных и обезболивающих средств. Как правило, применяются нестероидные противовоспалительные лекарства, в отдельных случаях при очень сильном болевом синдроме рациональное использовать наркотические анальгетики.
В дополнение к обезболиванию могут назначаться также миорелаксанты и хондропротекторы.
После окончания острого периода, связанного с дегенеративными изменениями крестов колена назначается комплексные физиопроцедуры в виде магнитотерапии, электрофореза, УВЧ, бальнеопроцедур и иных мероприятий. В дополнение к ним линейно наращивается нагрузки в контексте ввода упражнений ЛФК, сначала пассивных, а позже и полноценных.
Оперативное лечение
Как было сказано выше, активное хирургическое вмешательство показано лишь при тяжелых формах дегенеративных изменений крестов колена, когда речь идёт о полном разрыве структур и необходимости их реконструкции.
В современной практике используются три основные методики проведения подобных операций:
В данном контексте применяются:
Общие рекомендации
Процедура терапии дегенеративных изменений крестов колена является достаточно длительным комплексным мероприятием, которое порой занимает от 2 месяцев до полугода.
Пройти комплексное обследование и получить окончательный диагноз, на основании которого и будет прописана индивидуальная схема лечения.
В подавляющем большинстве случаев от проблемы можно избираться консервативным путём, также соблюдая ряд необходимых рекомендаций, тщательно придерживаясь всех назначений врача по физиотерапии и ЛФК.
Однако при тяжелой патологии и полном разрыве связок единственным эффективным механизмом борьбы с потенциально возможными осложнениями уже в краткосрочной перспективе является хирургическое вмешательство и восстановление соответствующих структур при помощи имплантатов.
| Видео (кликните для воспроизведения). |
|
Доктор С.М.Бубновcкий подтверждает силу препарата... Читать далее >>> |
Виктор Системов — эксперт сайта 1Travmpunkt
Источники
-
Кучанская, Анна Артрит / Анна Кучанская. — М. : ИГ «Весь», 2003. — 194 c. -
Ревматоидный артрит. — М. : Государственное издательство медицинской литературы, 2010. — 276 c. -
Рудницкая Людмила Артрит и артроз. Профилактика и лечение; Питер — Москва, 2012. — 224 c. - Бартл, Райнер Остеопороз. Профилактика, диагностика, лечение / Райнер Бартл. — М. : ГЭОТАР-Медиа, 2012. — 288 c.
- Оганесян, О. Восстановление формы и функции голеностопного сустава / О. Оганесян, С. Иванников, А. Коршунов. — М. : Бином. Лаборатория знаний, Медицина, 2011. — 120 c.

Образование: Первый Московский государственный медицинский университет им. И.М. Сеченова.
Место работы: Частная клиника.
Должность: Травматолог.
Стаж: 14 лет.