Содержание
- 1 Особенности артроскопии у детей
- 2 Артроскопия коленного сустава — показания к проведению для диагностики и лечения, подготовка и осложнения
- 3 Артроскопия коленного сустава
- 4 Артроскопия коленного сустава
- 5 Артроскопические критерии нестабильности коленного сустава у детей и взрослых
- 6 Лечение повреждений мениска
- 7 Казнить артроскопия коленного сустава детей до 18
Особенности артроскопии у детей
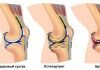
Коленный сустав являет собой сложный механизм, отвечающий за работу всей нижней части конечности. Травмы коленного сустава в детском возрасте составляют примерно до 20% от общего числа травм опорного аппарата. В результате могут возникнуть серьезные патологические изменения структур, находящихся внутри сустава.
Активные занятия профессиональным спортом детей и подростов приводит к повышению количества повреждений, которое ежегодно возрастает. Специалисты считают, что это самые тяжелые травмы, которые требуют срочного вмешательства и незамедлительного лечения. Не стоит забывать и о периоде реабилитации, во время которого необходимо строго выполнять все рекомендации лечащего врача.
Частые травмы коленного сустава в детском и подростковом возрасте приводят к развитию контрактур, деформации внутренних тканей. Это причина развития остеоартроза у пациентов зрелого возраста. Для предупреждения развития таких сложных заболеваний необходимо выбрать правильное лечение. Этому способствует своевременная диагностика внутренних повреждений коленного сустава. В первую очередь это касается детских травм. Возрастные особенности детского организма осложняют постановку правильного диагноза. Процент ошибки гораздо выше по сравнению с диагностикой «взрослых» травм.
В результате врачом может быть назначено лечение, которое не приведет к полному выздоровлению. Новейшие технологии в области хирургии и травматологии позволили применить артрооскопический метод диагностики и лечения внутренних повреждений коленного сустава у детей и подростков. Это дает возможность избежать сложностей в постановке правильного диагноза, назначить эффективное лечение и избежать осложнений в послеоперационный период, что является особенно важным для детского организма и здоровья пациента в будущем.
Артроскопия коленного сустава — показания к проведению для диагностики и лечения, подготовка и осложнения
При обширных патологиях коленного сустава рекомендовано проведение операции. Артроскопия – это не только хирургическое вмешательство, но и диагностическое мероприятие, направленное на определение реального состояния суставных структур, содержимого полости сустава. Процедура проводится по рекомендации врача, требует продолжительного реабилитационного периода. Артроскопия колена сопровождается предварительной госпитализацией, зато обеспечивает устойчивый терапевтический эффект, как операция, и высокую информативность метода в качестве диагностики.
Что такое артроскопия коленного сустава
В медицине это прогрессивный метод диагностики и оперативного лечения, при реализации которого в суставную полость через небольшой прокол хирург или артроскопист вводит специальный прибор под названием артроскоп для визуализации сустава изнутри. Аппарат состоит из тонкой иглы, оснащенной оптоволоконной камерой и источником света, чтобы максимально точно отразить состояние сустава, выявить патологические изменения хряща или травму мениска, крестообразных связок, обнаружить гематомы и ценить площадь воспалительного процесса. Изображение выводится на экран.
Показания к проведению операции
Артроскопия мениска необходима для обеспечения устойчивого лечебного эффекта или в целях выявления прогрессирующего очага патологии. С помощью стационарной процедуры можно не только ускорить процесс выздоровления пациента, но и грамотно подобрать консервативную терапию, схему реабилитационного периода. Когда вводится артроскоп, показания имеют следующую классификацию:
- Диагностические показания. Артроскопия назначается специалистом с целью своевременного обнаружения травмы, деформирующего остеоартроза, перелома, вывихов. Дополнительно предстоит выполнить биопсию тканей для гистологического исследования, провести санацию внутрисуставной сумки.
- Лечебные показания. Операция проводится для устранения фрагментов кости при переломах, санации, вывихе надколенника, удаления невосстанавливаемых частей хрящей и менисков при травмах. В ходе хирургического вмешательства производится удаление поврежденных тканей, сшивание связок, резекция или трансплантация мениска.
- Санационная артроскопия. Назначается специалистом для расширения обзора при проведении диагностики и лечебных манипуляций, чистки визуализированных очагов патологии, обеспечения периода ремиссии.
Преимущества и недостатки метода
При внутрисуставных повреждения колена врачи рекомендуют пройти артроскопию, чтобы визуально оценить размеры очагов патологии, спрогнозировать клинический исход. Данная методика отличается своей высокой информативностью, другие преимущества ее применения на практике отмечены ниже:
- малоинвазивность, непродолжительный период реабилитации;
- минимальный риск присоединения вторичной инфекции;
- дренаж жидкости во время проведения хирургического вмешательства;
- незаметные косметические швы;
- отсутствие кровотечений, массовой кровопотери;
- непродолжительный период пребывания в стационаре (не более 2 – 3 суток);
- отсутствие необходимости в обездвиживании конечности.
Медицинские недостатки артроскопии сустава коленного полностью отсутствуют, исключением является ощутимая стоимость диагностического метода, которая на порядок выше, чем цена МРТ. Не все пациенты могут оплатить такую диагностику. Врачи в большинстве своем в борьбе с артритом или при артрозе сустава врач назначает реализацию данного диагностического метода, остаются довольны полученными результатами.
Подготовка
Прежде чем реализовать этот диагностический метод или провести в стационаре операцию, лечащий врач рекомендует пройти комплексную диагностику, чтобы исключить потенциальные осложнения со здоровьем клинического больного. Помимо сбора данных анамнеза, индивидуального посещения консультаций узкопрофильных специалистов (ортопеда, хирурга, анестезиолога, артроскописта) и изучения жалоб пациента врачи настоятельно рекомендуют пройти:
- допплер и ЭКГ миокарда;
- флюорографию;
- коагулограмму;
- УЗИ вен конечностей;
- рентгеновский снимок при упоре на конечность;
- общий и биохимический анализы крови;
- общий анализ мочи.
Методика проведения
Вечером накануне выполнения артроскопии сустава требуется освободить кишечник – провести очистительную клизму, выпить легкое снотворное, за 12 часов до диагностического мероприятия или хирургического вмешательства ничего не пить. Поскольку операция выполняется под наркозом, до вскрытия сустава требуется дать добровольное согласие не только на проведение оперативных мероприятий, но и на введение анестезии.
Сама процедура может длиться от 1 до 3 часов в зависимости от тяжести клинической картины, в обязательном порядке предусматривает следующую последовательность врачебных мероприятий:
На места артроскопических проколов специалистом накладываются небольшие косметические швы. Использование антибиотиков и противовоспалительных средств в ходе операции уместно сугубо в индивидуальном порядке, важно учитывать медицинские противопоказания и лекарственное взаимодействие.
Анестезия при артроскопии коленного сустава
Поскольку артроскопия предусматривает малоинвазивное вскрытие коленного сустава, врач-анестезиолог заранее подбирает эффективное обезболивающее, а для этого проводит ряд диагностических мероприятий. Кроме того, при выборе анестезии важно учитывать продолжительность операции. Вот что необходимо знать об обезболивании перед проведением процедуры:
- Местная анестезия. Больше используется при проведении диагностического метода для определения патологии, при этом действует непродолжительный период времени, обеспечивает посредственный эффект.
- Проводниковая анестезия. Предусматривает внутрисуставное введение Лидокаина, обезболивающее действие которого поддерживается на протяжении 1 – 2 часов, не более.
- Эпидуральная анестезия. Самый распространенный метод современного обезболивания с минимумом противопоказаний, который позволяет пациенту оставаться в сознании, контролировать процесс операции.
- Общий наркоз. Такой «морально устаревший» метод обезболивания задействуют крайне редко, поскольку он имеет массу медицинских противопоказаний, вредит здоровью.
Реабилитация
После выхода пациента из состояния «под наркозом», начинается непродолжительный период восстановления. При проведении такого рода малоинвазивных процедур реабилитация длится от 2 до 7 дней в зависимости от успешности операции, потенциальных осложнений, индивидуальных особенностей организма. Чтобы сократить этот период и в скором времени ощутить полное выздоровление, врачи после операции дают ценные рекомендации пациентам на тему продуктивного восстановления пораженной структуры:
- Первые дни после артроскопии требуется избавиться от чрезмерных физических нагрузок, придерживаться постельного режима, расслаблять мышцы во избежание разрывов очагов патологии.
- В местах повышенной отечности в результате повреждения хрящей требуется прикладывать холодные компрессы, выполнять лимфодренажный массаж, тем самым «тревожить» застоявшуюся суставную жидкость.
- Рекомендуется регулярно менять стерильные повязки (1 раз за 3 суток), во избежание формирования тромбов в обязательном порядке задействовать компрессионное белье из трикотажа.
- При повреждениях мениска после хирургических манипуляций прооперированная нога должна располагаться на возвышенности, требуется привлечение фиксирующего бандажа.
- Чтобы вернуть подвижность сустава, необходимо пройти полный курс физиотерапевтических процедур, придерживаться всех рекомендаций относительно быстрой реабилитации.
Если была проведена артроскопия на колене, важной составляющей интенсивной терапии являются медикаментозные методы и физиотерапевтическое лечение. В последнем случае речь идет об электрофорезе, курсе массажа, ЛФК, УВЧ-терапии, физиотерапии, которую требуется проходить полным курсом из 10 – 12 процедур. Отзывы пациентов о такой реабилитации носят исключительно положительное содержание, поскольку восстановление структуры коленного сустава проходит в ускоренном темпе.
Осложнения после артроскопии коленного сустава
Нарушенная функция коленного сустава восстанавливается не сразу, а при отсутствии плановой реабилитации или нарушении требований стерильности медицинского инструмента не исключено усугубление клинической картины. Потенциальные осложнения существенно снижают качество жизни клинического больного, приковывают к постели. В обязательном порядке сопровождаются течением воспалительного процесса. Поэтому пациент жалуется на:
- острые боли очага патологии;
- повышение температуры тела;
- чрезмерную отечность в зоне больного колена;
- гиперемию кожных покровов;
- болезненность при движении;
- спад работоспособности;
- эмоциональную нестабильность.
Артроскопия коленного сустава
Наверняка многие в жизни сталкивались с травмами и из-за этого испытали дискомфортные ощущения. И знаменитая фраза из фильма: «Упал, потерял сознание. Очнулся – гипс» — это то, что может произойти с каждым в реальности. Современные виды спорта наряду с активными физическими нагрузками не оставляют травматологов и хирургов без работы. От падений не застрахован никто – увлекаешься ты горными лыжами или же просто катаешься на роликах. Не исключено, что простое падение может быть чревато серьезной травмой сустава. Как правило, страдает коленный сустав, на который идет колоссальная нагрузка. Разрывы менисков, повреждение хрящей сустава — с этими проблемами справится только хирург. Самостоятельно такие травмы, к сожалению, не заживают. Коленный сустав может беспокоить долго, если своевременно не обратиться за помощью к врачам.
Травма колена характеризуется острой болью и ограничением движения конечности. Если вы при сгибе ноги ощущаете боль и дискомфорт внутри колена, то скорее всего поврежден мениск. Но диагностировать вы это самостоятельно вряд ли сможете. Здесь требуется консультация опытного хирурга.
Определить, что именно случилось с вашим коленом, можно несколькими способами, но не все они смогут дать 100%-ный достоверный результат. Рентген и УЗИ – это, можно сказать, вспомогательные процедуры. Максимально качественная диагностика возможна только при применении артроскопии.
Артроскопия коленного сустава позволяет произвести осмотр комплексно, увидеть состояние всех структур сустава и вывести точный диагноз.
Артроскопия коленного сустава заключается в применении специальной аппаратуры, чтобы одновременно провести и диагностику, и определить, необходимо ли проводить операцию или же можно обойтись консервативным лечением. При артроскопиии в области коленного сустава хирург делает два разреза не более 4-5 мм. Это разрез необходим для введения в сустав артроскопа, он и служит микровидеокамерой, который и дает понимание проблемы с помощью выведения изображения на монитор. Хирург с помощью этого прибора видит все внутрисуставные хрящи и структуры. И картина воспроизводится в увеличенном размере, так как артроскоп оснащен специальными линзами, которые и предоставляют врачу подробную информацию в виде изображения на экране. Конкретно артроскопия позволяет хирургу оценить сложность травмы, увидеть даже мельчайшие разрушение сустава и грамотно устранить проблему.
Во время артроскопии врач может удалить поврежденный участок мениска и ушить связки, а также восстановить рабочую функцию колена. Эта операция предусматривает многие хирургические манипуляции. Артроскопия коленного сустава может быть рекомендована не только для лечения травмы, но и для ее диагностики.
Пациент во время этой процедуры не будет испытывать болевых ощущений, так как при артроскопии применяется как местный, так и общий наркоз. В нашем медицинском центре вы можете пройти эту процедуру в стационаре в течение нескольких часов.
Сразу после проведения процедуры боль уменьшится или же полностью уйдет. Поврежденный сустав будет приведен в норму и постепенно вернется двигательная активность. Реабилитационный период, можно сказать, отсутствует, так как повреждения тканей минимальны. После этой операции у вас улучшится общее состояние, и колено вас больше не побеспокоит. Но этот процесс стоит доверить только лучшим специалистам – знатокам своего дела. Чтобы вы были уверены на 100% в полученном результате.
Артроскопия коленного сустава
9 минут Автор: Любовь Добрецова 11354
Артроскопия коленного сустава на сегодняшний день является золотым стандартом в лечении самых разных патологий, ограничивающих функциональность суставного аппарата. Применение малоинвазивных методов для лечения заболеваний суставов стало своего рода революцией в хирургии и позволило не только значительно сократить период реабилитации, но и выполнять оперативное вмешательство пациентам, имеющим противопоказания к применению общего наркоза. Это связано с тем, что артроскопия колена может выполняться с применением спинномозговой, местной и проводниковой видов анестезии.
Строение и патологии коленного сустава
Из всех суставов, имеющихся в организме человека, на долю суставов нижних конечностей приходится самая большая доля нагрузки. Именно этот факт обусловливает более сложную его структуру, позволяющую максимально снизить риск возникновения травм. Основными элементами, формирующими сустав колена, являются:
- кости;
- мениски;
- суставная капсула и суставная полость;
- синовиальная сумка;
- связки.
Мениски являются хрящевидными образованиями, непосредственно участвующими в работе коленного сустава. Основная их функция в обеспечении амортизации в процессе движения колена. Существует два вида менисков – наружный и внутренний. Наружный имеет округлую форму, а внутренний – форму полумесяца.
Таблица: Патологии коленного сустава, симптомы и причины развития
Разрыв ПКС и ЗКС (передней и задней крестообразной связки)
Щелканье сустава при совершении круговых движений
Появление избыточной подвижности колена
Провисание мышц голени
Повреждение или разрыв медиального или латерального мениска
Травма следствие вывиха голени кнаружи или во внутрь , удар, резкое сгибание колена
Разрыв мениска, врожденная патология, дегенеративные процессы во внутрисуставных тканях
Ограничение подвижности (в сочетании с разрывом мениска)
Свободные тела в суставе
Ощущение присутствия подвижного фрагмента в суставе
Острая травма, смещение надколенника
Болезнь Кенига (рассекающий остеохондроз)
Нарушение кровообращения, травма
Патологические изменения синовиальной оболочки
Травма, регулярные физические нагрузки, воспаление
Щелканье сустава при сгибании
Предоперационная подготовка
Для обеспечения удобства при проведении артроскопии, оперируемую область обязательно обескровливают. С этой целью на бедро оперируемой ноги накладывают пневматический турникет, раздувание манжеты которого препятствует поступлению крови.
Поскольку при применении турникета высока вероятность развития побочных эффектов (сильные болевые ощущения, нарушение кровообращения в оперируемой конечности, тромбоэмболия), перед его наложением конечность максимально обескровливают с помощью эластичного бинта.
Длительность оперативного вмешательства не должна составлять более двух часов, так как у взрослых пациентов происходит необратимое повреждение периферического нерва, а у детей критическое повышение температуры тела.
Болевой синдром, развивающийся при сдавливании конечности турникетом, называется «турникетная боль». Она характеризуется постепенным нарастанием и устойчивостью к купированию местными анестезирующими средствами. Поэтому при планировании операции учитывают ее вероятную длительность и применяют соответствующие методы анестезии.
Таблица: Допустимая длительность оперативного вмешательства при различных видах анестезии
В день проведения артроскопии не рекомендуется употреблять пищу и питье.
Проведение операции
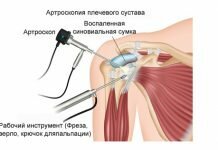
Артроскоп представляет собой тонкую трубку, снабженную оптическим элементом, позволяющим, при исследовании состояния внутрисуставных элементов, выводить видеоизображение на монитор. Возможность многократного увеличения картинки (до 50–60 раз) дает возможность врачу в деталях оценить видимые повреждения, что в плане диагностики гораздо информативнее результатов магниторезонансной томографии (МРТ).
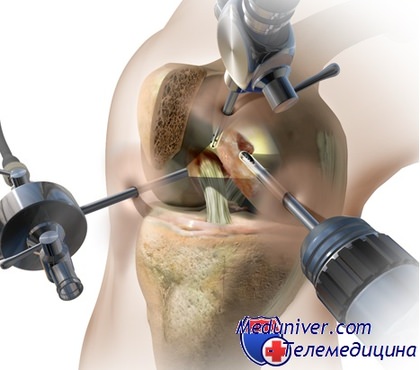
Техника проведения артроскопии заключается в поэтапном осуществлении следующих действий:
- Выполнение надрезов на коже в местах оптимальных для введения хирургических инструментов.
- Прокалывание мягких тканей с помощью троакара или специального приспособления, зафиксированного на концах хирургических инструментов. В первом случае, инструменты вводятся после прокалывания тканей, во втором прокалывание и введение осуществляется одновременно.
- Введение артроскопа и подача стерильной жидкости в полость сустава через канюли. Жидкость в коленном суставе находится под максимально допустимым давлением, что обеспечивает лучший обзор за счет расширения внутрисуставного пространства и возможности удалить кровь, ухудшающую качество изображения. Регулировка интенсивности подачи жидкости производится при помощи регулятора, находящегося на канюле.
- Осуществление необходимых хирургических манипуляций по санации сустава (удаление свободных фрагментов, ушивание повреждений и т. д.).
В зависимости от характера повреждений доступ к внутреннему пространству сустава осуществляется следующими способами:
- антеролатеральный (переднелатеральный);
- антеромедиальный (переднемедиальный);
- супралатеральный (верхнелатеральный);
- центральный;
- заднемедиальный;
- заднелатеральный;
- срединный.
Повреждения менисков
Поскольку мениски являются хрящами, они имеют очень плохое кровоснабжение, поэтому процесс регенерации в них происходит чрезвычайно медленно. Собственно кровоснабжение происходит только в периферийной части мениска, там, где хрящ срастается с артерией капсулы. В основных же частях, находящихся глубоко в суставе, кровоснабжение отсутствует полностью. По этой причине, при травме крайней части, мениск относительно быстро восстанавливается, а при повреждении основных частей, не восстанавливаются совсем.
Разрывы менисков могут быть следующих видов:
- вертикальными;
- косыми;
- продольными;
- радиальными (поперечными);
- смешанными.
При проведении лечебно-диагностической процедуры, с помощью оптической системы производят осмотр сустава и оценивают возможность восстановления поврежденного мениска. Если разрыв находится в центральной зоне или произошел полный отрыв фрагмента мениска, производится его удаление. Для того чтобы принять решение о сохранении мениска принимают во внимание следующие факторы:
- возраст пациента — молодой возраст является аргументом в пользу попытки восстановления целостности поврежденного фрагмента;
- давность травмы — чем позднее пациент обратился за врачебной помощью, тем меньше шансов восстановить целостность мениска;
- состояние связок суставного аппарата — если травма мениска сочетается с частичным или полным разрывом связок, шансы на заживление сшитого мениска, довольно низкие;
- форма и расположение разрыва — наиболее высокие шансы на восстановление имеет свежий разрыв внешнего края мениска.
Осложнения
Несмотря на относительную безопасность операции, существует небольшой риск развития осложнений. Так, негативные последствия артроскопии коленного сустава могут быть следующими:
- развитие воспалительных процессов вследствие проникновения инфекции;
- множественные кровоизлияния в полость сустава;
- повреждение периферического нерва;
- тромбоз вен нижних конечностей;
- тромбоэмболия легочной артерии;
- артрит инфекционного происхождения.
| Видео (кликните для воспроизведения). |
 |
История лечения: Как Дмитрий Николаев избавился от боли в суставах |
Необходимо обратить внимание врача, если после операции наблюдаются следующие симптомы:
- усиление болезненности в прооперированном колене;
- увеличение отеков (в норме отеки должны уменьшаться);
- повышение температуры;
- жар и гиперемия в прооперированной области;
- плохое самочувствие, сердцебиение или нехватка воздуха.
Реабилитация
Процесс реабилитации направлен на максимальное снижение вероятности развития осложнений и сокращения времени восстановления поврежденного сустава. Для уменьшения болезненных проявлений и предупреждения появления отечности, непосредственно после проведения артроскопии к поврежденному суставу прикладывают лед. Процедуру охлаждения проводят строго дозировано, приблизительно один раз в 3 часа, продолжительностью около 15 минут.
Обязательной процедурой после артроскопии является прием антибиотиков и нестероидных противовоспалительных средств (НПВП). Длительность приема определяется врачом и колеблется в диапазоне от 2-х до 5-ти дней.
После операции по удалению мениска пациент должен пользоваться костылями в течение 5–7 дней. Восстановление мениска (сшивание) требует длительное время избегать нагрузок, поэтому использование костылей при ходьбе может длиться до двух месяцев.
Таблица: Этапы реабилитации после ревизионной артроскопической пластики передней крестообразной связки (ПКС) колена
Артроскопические критерии нестабильности коленного сустава у детей и взрослых
В травматолого-ортопедическом отделении № 1 ГБ № 9 с 2000 по 2004 год нами пролечено 30 больных с повреждением капсульно-связочного аппарата коленного сустава, с той или иной стадией компенсации. Из них мужчин было 21, женщин — 9. Возраст больных составлял от 15 до 62 лет. Пациентов, ведущих активный образ жизни (спортсмены, физ. активные молодые люди), пролечено 24.
Механизм травмы в большинстве случаев ротационный, в результате подворачивания голени. В первые 4 месяца после травмы пролечен 21 человек; в сроки от 1 года до 10 лет — 9 человек.
Явные клинические признаки нестабильности (симптомы «переднего и заднего выдвижных ящиков», тест Lachman) определялись у 12 человек (40%).
УЗИ-признаки внутрисуставного повреждения связок выявлены у 12 человек (40%). Всем больным выполнена ревизионная артроскопия. При этом повреждение ПКС с частичным разрывом обнаружено у 15 больных; полный разрыв ПКС — выявлен у 12; частичный разрыв ЗКС у 3-х человек.
Всем больным с полным отрывом ПКС (12 чел.) выполнена аутопластика связкой кость-сухожилие-кость. Из них повреждение в стадии декомпенсации имелось у 3-х, в стадии субкомпенсации — у 9 человек. Все прооперированные отнесены к физически активным пациентам. В 15 случаях при артроскопическом вмешательстве произведена резекция культи ПКС; при этом в 11 случаях имелась стадия компенсации нестабильности коленного сустава; в 3 — стадия субкомпенсации; в одном нестабильность расценена нами как граница стадий компенсация / субкомпенсация.
В двух случаях ревизионная артроскопия заканчивалась артротомией сустава (при III типе повреждения) с фиксацией оторванного фрагмента межмыщелкового возвышения по Ли. Аутопластика наружной и внутренней коллатеральных связок выполнена одной больной. У всех пациентов нестабильность коленного сустава устранена во время операции. Со второго дня проводилась ЛФК первого и второго периодов. В послеоперационном периоде осуществлялась фиксация сустава гипсовой лонгетой или брейсом в течение 2-3 месяцев.
Выводы:
- Используемая нами методика применения ревизионной артроскопии у больных с подозрением на внутрисуставное повреждение коленного сустава позволяет в 100% случаев диагностировать повреждение крестообразных связок с четким установлением типа разрыва, в то время как клиническая и УЗ- диагностика, по нашим данным, совпадает только в 40% случаев.
- Мы считаем, что вопрос о необходимости выполнения пластики ПКС при ее отрыве должен решаться строго индивидуально, с учетом возраста пациента, характера повреждения, степени компенсации нестабильности сустава, сопутствующей патологии, наличия дегенеративно-дистрофических изменений хрящевой ткани, профессиональной деятельности, физической активности больного. Все пациенты, прооперированные нами, которым произведена пластика ПКС, принадлежали к группе работающих, физически-активных людей в возрасте от 19 до 40 лет.
Для спортсменов, получивших травму, показания к пластике ПКС могут считаться абсолютными, так как важнейшее значение для них имеет возможность возвращения к полноценным занятиям спортом. Абсолютными мы также считаем показания к пластике ПКС у лиц молодого возраста с субкомпенсированной и декомпенсированной стадией нестабильности, а также у работающей категории людей с минимальными дегенеративно-дистрофическими изменениями в коленном суставе.
Гелозутдинов Б.Е., Кутовая А.В.
МУЗ «Городская клиническая больница №9», г. Челябинск
Лечение повреждений мениска
Мениски коленного сустава представляют собой хрящевые образования, полулунной формы, которые увеличивают конгруэнтность суставных поверхностей, выполняют роль амортизаторов в суставе, участвуют в питании гиалинового хряща, а так же стабилизируют коленный сустав. При движениях в коленном суставе мениски сдвигаются в различных направлениях, скользят по плато большеберцовой кости, их форма и натяжении может изменяется. Менисков коленного сустава два:
— внутренний (медиальный) мениск
— наружный (латеральный) мениск
Мениски состоят из волокнистого хряща. Как правило, мениски имеют полулунную форму, хотя встречаются варианты дисковидных менисков (чаще наружного). На поперечном срезе – форма мениска близка к треугольнику, обращенному основанием к капсуле сустава.
Выделяют тело мениска, передний и задний рог мениска. Медиальный мениск формирует больший полукруг, чем латеральный. Его узкий передний рог прикрепляется к медиальной части межмыщелкового возвышения, перед ПКС (передней крестообразной связкой), а широкий задний рог крепится к латеральной части межмыщелкового возвышения, впереди ЗКС (задней крестообразной связки) и кзади от места крепления латерального мениска. Медиального мениск прочно фиксирован к капсуле сустава на всем протяжении и поэтому менее подвижен, что обуславливает большую частоту его повреждений. Латеральный мениск шире, чем медиальный, имеет почти кольцевидную форму. Так же латеральный мениск более подвижен, что уменьшает частоту его разрыва.
Кровоснабжение менисков осуществляется от артерий капсулы сустава. По степени кровоснабжения выделяют 3 зоны. Наиболее кровоснабжаемая область мениска расположенна ближе к капсуле сустава (красная зона). Внутренние части менисков собственного кровоснабжения не имеют (белая зона), питание этой части осуществляется за счет циркуляции внутрисуставной жидкости. Поэтому повреждения менисков рядом с капсулой сустава (паракапсулярные разрывы) имеют больше шансов на сращение, а разрывы внутренней части мениска, как правило, не срастаются. Эти особенности во многом обуславливают тактику лечения повреждения менисков, и возможность выполнения шва мениска.
По локализации повреждения выделяют несколько типов повреждения менисков: повреждения тела мениска (разрыв по типу «ручки лейки», продольный разрыв, поперечный разрыв, горизонтальный разрыв, лоскутный разрыв, и т.д), повреждение переднего или заднего рога мениска, паракапсуярные повреждения.
Встречаются как изолированные повреждения внутреннего, либо наружного мениска, так и их сочетанные повреждения. Иногда повреждение мениска является частью более сложного повреждения структур коленного сустава.
СИМПТОМАТИКА
Повреждение менисков относятся к наиболее частой патологии коленного сустава.
Типичным механизмом повреждения менисков является травма вызванная ротацией согнутой или полусогнутой ноги, в момент ее функциональной нагрузки, при фиксированной стопе (игра в футбол, хоккей, другие виды игрового спорта, столкновения, падение при катании на лыжах).
Реже разрывы менисков происходят при приседании, прыжках, нескоординированном движении. На фоне дегенеративных изменений — травма, которая приводит к повреждению мениска, может быть незначительной.
В клинической картине повреждения мениска принято различать острый и хронический период. Острый период наступает сразу после первичной травмы. У больного появляются сильные боли в коленном суставе, ограничение движений из-за болей, иногда голень оказывается фиксированной в положении сгибания (блокада сустава). В остром случае разрыв мениска часто сопровождается кровотечением в полость коленного сустава (гемартроз). Появляется отек области сустава.
Часто повреждения мениска в свежих случаях не диагностируется, нередко ставится диагноз ушиба сустава или растяжения связок. В результате консервативного лечения, в первую очередь благодаря фиксации ноги и созданию покоя, постепенно наступает улучшение состояния. Однако при серьезном повреждении мениска – проблема остается.
Через некоторое время, при возобновлении нагрузок, либо при повторной незначительной травме, а нередко и при неловком движении, снова возникают боли, нарушение функции сустава, повторно скапливается синовиальная жидкость в суставе (посттравматический синовит), либо повторяются блокады сустава. Это так называемый — хронический период заболевания. В этом случае можно говорить о несвежем, либо застарелом повреждении мениска.
Типичная симптоматика: Пациент жалуется на боли в проекции мениска при движениях, и обычно достаточно четко может показать болевую точку. Ограничение объема движений (невозможность полного разгибания ноги, либо полного приседания). нарушение движений в коленном суставе. Симптом блокады сустава, когда оторванная часть мениска перемещается в полости сустава и периодически ущемляется между суставными поверхностями бедренной и большеберцовой костей. Больной в ряде случаев сам умеет ликвидировать возникший блок сустава или прибегает к помощи посторонних. После устранения блокады сустава движения в нем снова становятся возможными в полном объеме. Периодически возникает реактивное воспаление внутренней оболочки сустава, в суставе скапливается синовиальная жидкость — посттравматический синовит. Постепенно развивается ослабление и нарушение координации мышц – гипотрофия мышц, нарушение походки.
Дополнительной опасностью застарелого повреждения мениска – является постепенное повреждение суставного хряща, и развитие посттравматического артроза.
ДИАГНОСТИКА
Диагностика повреждения менисков включает в себя сбор анамнеза, клинический осмотр специалиста, и инструментальные методы исследования. Для исключения повреждения костных структур и уточнения взаимоотношения компонентов сустава, как правило, проводят рентгенологическое исследование (повреждение менисков на снимках не видны, так как мениски прозрачны для рентгеновских лучей). Для визуализации менисков и других внутрисуставных структур наиболее информативным неинвазивным методом в настоящее время является магнито- резонансная томография (МРТ),Так же применяется компьютерная томография (КТ), ультразвуковая диагностика (УЗИ).
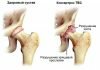
1 неповрежденные мениски.
2 Повреждение заднего рога мениска.
Травматические повреждения менисков нередко сочетаются и с повреждением других структур коленного сустава: крестообразных связок, боковых связок, хряща, капсулы коленного сустава.
Наиболее точная и полная диагностика проводится при выполнении начального этапа артроскопической операции, при осмотре и ревизии всех отделов сустава.
ЛЕЧЕНИЕ ПОВРЕЖДЕНИЙ МЕНИСКОВ
Консервативное лечение: В качестве первой помощи обычно проводится обезболивание, пункция сустава, удаление скопившейся в суставе крови, при необходимости устраняется блокада сустава. Для создания покоя накладывается фиксирующая повязка, либо тутор. Срок иммобилизации 3-4 недели. Назначается охранительный режим, холод местно, наблюдение в динамике, нестероидные противовоспалительные препараты (НПВС). Через некоторое время добавляется лечебная физкультура, ходьба с дозированной нагрузкой, физиотерапия. При благоприятном течении, восстановление функции и возврат к спортивным нагрузкам достигается через 6-8 недель.
Если не удается устранить блокаду сустава, при повторном возникновении блокады сустава, сохраняющейся боли в суставе, болях при ходьеб, ограничении возможности физических нагрузок – показано оперативное лечение.
На сегодняшний день наиболее эффективными методам лечения является артроскопическая операция.
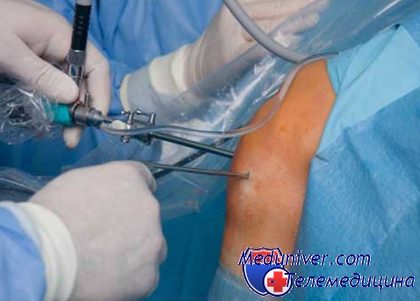
Операция выполняется «закрыто», через 2 прокола (по 0,5см). В полость сустава вводится артроскоп и необходимые инструменты. Проводится осмотр всех отделов сустава, уточняется характер и степень повреждения мениска. В зависимости от характера и локализации повреждения – решается вопрос о необходимости удаления поврежденной части мениска, либо возможности шва мениска.
/ Немного истории: В 1962 году профессор Watanabe M. описал технику и произвел первую эндоскопическую операцию — частичную резекцию мениска. В 1971 году O`Connor R.L. знакомится с новой техникой резекции мениска и начинает применять ее в своей клинике. В 1975 году O`Connor R.L. публикации первые итоги артроскопических операций, и описывает технику эндоскопической резекции поврежденного фрагмента мениска с последующим выравниванием оставшейся части. Первые работы по выполнению артроскопического шва мениска с описанием техники и инструментария были опубликованы Wirth C.R., 1981; Stone R.G., Miller G., 1982. Эти работы ознаменовали новый этап хирургии мениска, так как раньше эти операции производились только открытым путем. В н.время большинство операций по поводу повреждения мениска производится артроскопически /.
Артроскопическая техника операции позволяет максимально бережно относиться к тканям сустава. Как правило, удаляется только поврежденная часть мениска, а края дефекта выравниваются. Чем большую часть неповрежденного мениска удается сохранить, тем меньше вероятность прогрессирования посттравматических изменений в суставе. Полное удаление мениска приводит к развитию выраженного артроза.
При свежей травме, и локализации повреждения ближе к паракапсулярной зоне, имеет смысл проводить операцию — артроскопический шов мениска.
Решение о тактике проводимого лечения, оперирующий хирург принимает в процессе операции, на основании исследования поврежденного мениска и технических возможностей.
В связи с малой травматичностью операции, стационарный этап лечения обычно занимает 1-2 дня. В послеоперационном периоде назначается ограничение физической нагрузки до 2-4 недель. В некоторых случаях рекомендуется ходьба на костылях и ношение наколенника. С первой недели можно начинать реабилитационное лечение. Полное восстановление и возврат к спортивным нагрузкам обычно наступает в сроки 4-6 недель.
При своевременной диагностике и квалифицированно проведенной операции — лечение дает отличные функциональные результаты и позволяет полностью восстановить физическую активность.
Казнить артроскопия коленного сустава детей до 18
Коленный сустав болит, скрипит, ноет, не дает нормально передвигаться, словом стал настоящей причиной для похода к врачу. Вы собираетесь с силами и приходите к специалисту, честно отвечаете на все вопросы, сдаете кучу анализов, а он, покачав головой, предлагает сделать артоскопию коленного сустава и просит на то вашего разрешения. А вы задаетесь логичным вопросом: что за артоскопия, зачем она нужна, давать ли своё согласие? После прочтения этой статьи все ваши сомнения будут развеяны, и принять верное решение не составит труда.
Что такое артроскопия? Техника выполнения и показания
Артроскопия является по своей сути одним из вариантов хирургического вмешательства, только менее проникающим, и может использоваться в отношении большинства суставов. Эта процедура — альтернатива артротомии — полного вскрытия сустава, используется для диагностики и лечения пораженных внутренних частей сустава.
В различных областях колена делаются два маленьких надреза, один из них предназначен для введения в сустав артросокопа, второй — для работы хирургическими инструментами. Артроскоп дает возможность получить изображение суставных поверхностей и связок, определить места и степень их разрыва. Информативность такого исследования составляет практически 100 %. Инструменты, которыми работает хирург через второй разрез, не обычные хирургические, а специальные, маленькие, с их помощью можно удалять неработоспособные и восстанавливать разрушенные части сустава и разорванные связки, лечить травмы мениска — хрящевой прокладки, которая является амортизатором в суставе.
Таким образом, показаниями к проведению артроскопии являются повреждение связок, менисков и синовиальной (суставной) оболочки, жирового тела, ревматоидный артрит и деформирующий артрит. Однако в последнем случае значение артросокпии скорее диагностическое, чем лечебное. Она позволяет определить насколько деформирован сустав изнутри, в каких конкретно местах. Ревматоидный артрит — еще одно заболевание, диагностика которого часто требует артроскопии с целью установления неравномерных изменений в зонах сустава, разрастания синовиальной оболочки и степени сужения суставной щели. Артроскопия также дает возможность удалить патологическую синовиальную (суставную) жидкость, в составе которой обнаруживаются частички хряща, пленки и нити фибрина — белка, образующего спайки.
Артроскопия: за и против
Артроскопия имеет целый ряд преимуществ перед более серьезным оперативным вмешательством — артротомией, поэтому она получила такое широкое применение. При артроскопии полного раскрытия сустава не производится, это дает возможность максимально сохранить соединительные ткани, что является залогом успешной послеоперационной реабилитации, при операции на открытом суставе такая возможность существенно снижается. Еще одним плюсом артроскопии является быстрая реабилитация, ведь эта процедура не является полноценным хирургическим вмешательством. Небольшая инвазивность, то есть минимальное проникновение в организм — очень важный принцип лечения, ведь чем обширнее повреждение при операции, тем выше вероятность занесения в рану инфекции и развития других осложнений. Таким образом, артроскопия, при которой делается всего несколько четырехмиллиметровых разрезов, стала настоящей находкой.
Процедура требует введения ирригационной жидкости, которая призвана разобщить суставные поверхности и улучшить обзор сустава при помощи артроскопа, однако она же имеет и терапевтический эффект. Но здесь есть свой подводный камень. При нарушении техники выполнения операции ирригационная жидкость может проникнуть в расположенные вокруг сустава мягкие ткани, вызвать кровоизлияния, отек и гематому (синяк), так что в этом деле многое зависит от профессионализма самого врача.
Косметический эффект для многих является важным моментом, артроскопия помогает избежать наложения большого количества швов, поэтому вы будете избавлены от уродливых шрамов.
Процедура имеет целый ряд противопоказаний. Например, когда между суставными поверхностями образуются спайки — сращения, при контрактуре сустава — ограничении его подвижности. Так, при деформирующем артрите артроскопия проводится при наличии в суставе сгибательных движений с амплитудой как минимум 60 градусов.
Поскольку артроскопия выполняется под анестезией, невозможность обезболивания, например, при непереносимости анестетика, является противопоказанием к проведению процедуры.
Еще одним серьезным противопоказанием является период обострения ревматоидного артрита, а также наличие инфекционных заболеваний коленного сустава.
Реабилитация
Период восстановления после артроскопии коленного сустава гораздо меньше, чем после операции и длится порядка недели, возможно чуть дольше в отдельных случаях.
Необходимо наложить асептическую повязку эластичным бинтом, при этом не допускать развития отека. При этом в суставе первые два дня остается дренаж для выведения излишней лимфатической жидкости. Важное значение отводится антибиотикотерапии. Антибиотик широкого спектра действия вводится в процессе артроскопии внутрь сустава, чтобы предотвратить развитие инфекционного процесса. Иногда возникает необходимость наложения задней гипсовой шины на пару дней, все это делается для иммобилизации — неподвижности сустава.
В первые сутки важно периодическое напряжение бедренных мышц и осуществление движений в голеностопном суставе. На вторые сутки дренаж удаляют, необходимо начинать пассивные движения сустава, избегая болезненных ощущений. На четвертый день уже нужно прибегать к строго дозированной физической нагрузке, с этих пор сустав не должен оставаться невостребованным. Движения помогают улучшить кровообращение и избавить от застойных процессов. На шестой день амплитуда подвижности сустава уже должна составлять 150 градусов.
| Видео (кликните для воспроизведения). |
|
Доктор С.М.Бубновcкий подтверждает силу препарата... Читать далее >>> |
— Вернуться в оглавление раздела «Хирургия»
Источники
-
Чепой, В. М. Диагностика и лечение болезней суставов / В. М. Чепой. — М. : Медицина, 2006. — 304 c. -
Преображенский, А. А. Магнитные материалы / А. А. Преображенский. — М. : [не указано], 2018. — 748 c. -
Романовская, Н. В. Лечение остеохондроза позвоночника: моногр. / Н. В. Романовская. — М. : Аверсэв, 1999. — 208 c. - Дмитрий, Иванов Частные феномены системного воспаления при спондилоартритах / Иванов Дмитрий , Евгений Гусев und Людмила Соколова. — М. : LAP Lambert Academic Publishing, 2013. — 192 c.
- Николай, Мазнев Артрит, артроз, подагра. Болезни суставов. Авторские методики лечения / Мазнев Николай. — М. : Рипол Классик, Дом. XXI век, 2010. — 232 c.