Содержание
- 1 Боли в тазобедренном суставе
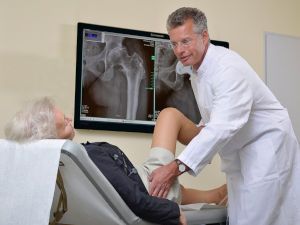
- 2 Какой врач лечит артроз (коксартроз) тазобедренного сустава?
- 3 К какому врачу обращаться при болях в тазобедренном суставе?
- 4 К какому врачу обратиться при болях в тазобедренном суставе
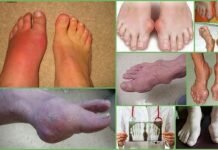
Боли в тазобедренном суставе
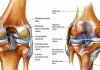
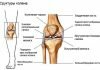
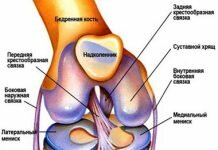
Тазобедренный сустав (ТБС) представляет собой сложное сочленение, образованное несколькими костями: бедренной, лобковой, подвздошной и седалищной. Его окружают околосуставные сумки и мощный мышечно-связочный корсет, защищенный подкожно-жировой клетчаткой и кожей. Подвздошная, седалищная и лобковая кость формируют тазовую кость и соединяются посредством гиалинового хряща в вертлужной впадине. Эти кости срастаются между собой в возрасте до 16 лет.
Отличительной особенностью бедренного сустава является строение вертлужной впадины, которая покрыта хрящом лишь частично, в верхней части и сбоку. Средний и нижний сегменты занимают жировая ткань и бедренная связка, заключенные в синовиальную оболочку.
Боль в тазобедренном суставе может вызывать повреждение внутрисуставных элементов или близлежащих структур:
- кожи и подкожной клетчатки;
- мышц и связок;
- синовиальных сумок;
- вертлужной губы (хрящевого ободка, проходящего по краю вертлужной впадины);
- суставных поверхностей бедренной или тазовой кости.
Болевые ощущения в области сустава обусловлены воспалением либо нарушением целостности составляющих его структур. Наиболее часто болезненность возникает при попадании инфекции в суставную полость (инфекционный артрит) и аутоиммунном поражении (ревматоидный и реактивный артрит).
Не менее распространены механические травмы, в результате которых повреждаются эпифизы костей, связки, синовиальные мембраны и другие ткани. Травматизации в большей степени подвержены активные люди и спортсмены, испытывающие высокие физические нагрузки.
В группе риска находятся также пожилые люди, у которых болят кости таза вследствие дегенеративно-дистрофических изменений хрящей, а также дети и подростки в период гормональной перестройки.
Боль в тазобедренном суставе с левой стороны или справа вызывают болезни обмена веществ – например, сахарный диабет, псевдоподагра и ожирение.
Полный перечень возможных заболеваний выглядит так:
- болезнь Пертеса;
- артроз;
- болезнь Кенига;
- диабетическая артропатия;
- псевдоподагра;
- интермиттирующий гидрартроз (перемежающаяся водянка сустава);
- хондроматоз;
- реактивный, ревматоидный и инфекционный артрит;
- юношеский эпифизеолиз;
- травмы.
Болезнь Пертеса
При болезни Пертеса нарушается кровоснабжение головки бедра, что приводит к асептическому некрозу (отмиранию) хрящевой ткани. Страдают в основном дети в возрасте до 14 лет, преимущественно мальчики.
Ведущим симптомом болезни Пертеса является постоянная боль в тазобедренном суставе, нарастающая при ходьбе. Нередко дети жалуются, что ноет нога от бедра, и начинают прихрамывать.
На начальных стадиях симптомы выражены слабо, что приводит к поздней диагностике, когда уже возникает импрессионный (внутрисуставный) перелом. Разрушительный процесс сопровождается усилением болевого синдрома, опуханием мягких тканей и скованностью движений конечности. Больной не может развернуть бедро наружу, вращать, сгибать или разгибать его. Отведение ноги в сторону тоже затруднено.
Наблюдаются нарушения и со стороны вегетативной нервной системы: ступня становится холодной и бледной, при этом обильно потеет. Иногда повышается температура тела до субфебрильных значений.
Остеоартроз ТБС называется коксартрозом и диагностируется преимущественно у лиц пожилого возраста. Заболевание прогрессирует медленно, но вызывает необратимые изменения. Патологический процесс начинается с поражения хрящей, которые истончаются в результате повышения густоты и вязкости синовиальной жидкости.
Развитие коксартроза приводит к деформации сустава, атрофии мышц и существенному ограничению движений вплоть до полной неподвижности. Болевой синдром при артрозе имеет волнообразный (непостоянный) характер и локализуется с внешней стороны бедра, но может распространяться на область паха, ягодиц и поясницы.
На второй стадии артроза болезненные ощущения охватывают внутреннюю сторону бедра и иногда спускаются до колена. По мере прогрессирования болезни боль в бедре усиливается и лишь иногда стихает в состоянии покоя.
Коксартроз бывает первичным и вторичным. Первичный коксартроз развивается на фоне остеохондроза или артроза коленного состава. Предпосылкой для вторичного коксартроза может быть дисплазия ТБС, врожденный вывих бедра, болезнь Пертеса, артрит и травматические повреждения (вывихи и переломы).
Болезнь Кенига
Если болит бедро сбоку в области сустава, причиной может быть отмирание хрящевой ткани (некроз) – болезнь Кенига. С данным заболеванием чаще всего сталкиваются молодые мужчины в возрасте 16-30 лет, которые жалуются на боль, снижение объема движений и периодическое «заклинивание» ноги.
Болезнь Кенига развивается в несколько стадий: сначала хрящевая ткань размягчается, затем уплотняется и начинает отделяться от суставной поверхности кости. На третьей-четвертой стадии происходит отторжение некротизированного участка, и он попадает в суставную полость. Этим обусловлено скопление выпота (жидкости), скованность движений и блокирование левого или правого суставов.
Диабетическая артропатия
Остеоартропатия, или сустав Шарко, наблюдается при сахарном диабете и характеризуется прогрессирующей деформацией, сопровождаемой болями различной интенсивности. Болевые ощущения выражены достаточно слабо или вовсе отсутствуют, поскольку при данном заболевании резко снижается чувствительность из-за патологических изменений нервных волокон.
Диабетическая артропатия возникает при длительном течении диабета и является одним из его осложнений. Наиболее часто она встречается у женщин, которые не получали лечение в полном объеме, или оно было неэффективным. Стоит отметить, что тазобедренные суставы поражаются крайне редко.
Псевдоподагра
В результате нарушения кальциевого обмена кристаллы кальция начинают скапливаться в суставных тканях, и развивается хондрокальциноз, или псевдоподагра. Такое название болезнь получила из-за сходства симптоматики с подагрой, которая отличается приступообразным течением.
Острая и резкая боль появляется внезапно: пораженная область краснеет и отекает, становится горячей на ощупь. Приступ воспаления длится от нескольких часов до нескольких недель, затем все проходит. При хондрокальцинозе возможны боли с левой или правой стороны таза.
В подавляющем большинстве случаев псевдоподагра возникает без очевидной причины, и даже при обследовании выявить нарушения кальциевого обмена не удается. Предположительно, причина болезни кроется в локальном нарушении метаболизма внутри сустава. У одного пациента из ста хондрокальциноз развивается на фоне имеющихся системных болезней – диабета, почечной недостаточности, гемохроматоза, гипотиреоза и др.
Синовиальный хондроматоз
Хондроматоз суставов, или хрящевая островковая метаплазия синовиальной оболочки, поражает преимущественно крупные суставы, к которым относится тазобедренный. Чаще всего такая патология встречается у мужчин среднего и пожилого возраста, но бывают случаи врожденного хондроматоза.
Клиника островковой метаплазии имеет сходство с артритом: пациента беспокоит боль в области тазобедренной кости, подвижность ноги ограничивается, при движениях слышен характерный хруст.
Поскольку хондроматоз является диспластическим процессом с образованием хондромных тел, не исключено возникновение «суставной мыши». В этом случае «мышь» может застрять между суставными поверхностями костей, что приведет к частичной либо полной блокаде сустава. Блокированным сустав остается до тех пор, пока хондромное тело не выйдет в просвет капсулы, и только после этого движения восстанавливаются в полном объеме.
Артрит представляет собой воспаление, локализующееся в суставных поверхностях вертлужной впадины и бедренной кости. Поражение тазобедренного сустава называется кокситом, который сопровождает тупая, ноющая боль в задней поверхности бедра и паховой области.
Существует несколько разновидностей артрита, наиболее часто тазобедренный сустав поражает его инфекционная форма. Другие виды диагностируются гораздо реже. Почему возникает инфекционный артрит? Развитие патологии начинается после попадания бактерий и вирусов в суставную полость.
Клиническая картина инфекционного артрита может отличаться в зависимости от вида микроорганизмов, которыми он вызван. Однако есть 5 характерных признаков, которые наблюдаются у всех пациентов:
- болевой синдром в суставе правой или левой ноги (бывает и двустороннее поражение);
- отечность и припухлость над суставом;
- покраснение кожного покрова;
- снижение двигательной способности;
- повышение температуры тела.
В начале заболевания пациенты испытывают сильные боли, особенно при вставании из положения сидя. Сустав практически постоянно ноет, из-за боли невозможно стоять или сидеть. Следует отметить, что инфекционная форма артрита всегда сопровождается лихорадкой, ознобом, головной болью, слабостью и тошнотой.
Юношеский эпифизеолиз
Термин эпифизеолиз в буквальном переводе означает распад, разрушение суставной поверхности кости, а точнее – покрывающего ее хряща. Отличительной особенностью такого повреждения является прекращение роста кости в длину, что приводит к асимметрии нижних конечностей.
У взрослых эпифизеолиз встречается при переломе со смещением или разрывом эпифиза. Разрушение эпифиза в зоне роста возможно только в подростковом возрасте, поэтому заболевание называется юношеским.
Юношеский эпифизеолиз – это эндокринно-ортопедическая патология, в основе которой лежит нарушение баланса между гормонами роста и половыми гормонами. Именно эти две группы гормонов являются важнейшими для нормального функционирования хрящевой ткани.
Преобладание гормонов роста над половыми гормонами приводит к снижению механической прочности ростковой зоны кости бедра, и происходит смещение эпифиза. Концевой участок кости оказывается внизу и сзади вертлужной впадины.
Типичными симптомами эпифизеолиза являются боль с правой стороны бедра или слева (в зависимости от того, какой из суставов поражен), хромота и неестественное положение ноги. Больная нога разворачивается наружу, мышцы ягодиц, бедра и голени атрофируются.
Чтобы лечить болезнь Пертеса, назначают хондропротекторы, способствующие регенерации хрящей, и ангиопротекторы, необходимые для улучшения кровообращения. Комплексная терапия также включает массаж, ЛФК, физиопроцедуры – УВЧ, электрофорез с кальцием и фосфором, грязевые и озокеритовые аппликации.
Пациентам с болезнью Пертеса рекомендована разгрузка конечности и применение ортопедических устройств (гипсовые повязки), а также специальных кроватей для предотвращения деформации головки бедренной кости.
Что делать и какие лекарства пить при артрозе, зависит от стадии заболевания. Снять боль и замедлить патологический процесс на 1-2 стадии помогают следующие средства:
- нестероидные противовоспалительные (НПВП) – Диклофенак, Кетопрофен, Бруфен и др.;
- сосудорасширяющие – Трентал, Циннаризин, Никошпан;
- миорелаксанты для расслабления мышц – Мидокалм, Сирдалуд;
- хондропротекторы – Глюкозамин, Структум;
- гормональные (при сильных болях) – Гидрокортизон, Метипред;
- мази и компрессы, обладающие противовоспалительным или хондропротекторным действием.
На 3-4 стадии пациентам показана операция.
Болезнь Кенига лечится только хирургически, в ходе артроскопической операции удаляется пострадавший участок хряща.
Лечение диабетической артропатии включает коррекцию основного заболевания – сахарного диабета, ношение специальных разгрузочных повязок и прием медикаментозных препаратов. Всем пациентам независимо от стадии болезни выписывают антирезорбтивные лекарства – бисфосфонаты, Кальцитонин, а также средства с витамином D и кальцием. Для снятия боли и воспаления назначают препараты из группы НПВП и кортикостероиды. Если есть инфекционные осложнения, проводят курс антибактериальной терапии.
Специфического лечения псеводподагры не существует, при обострениях назначаются противовоспалительные средства. Большое количество жидкости, скопившейся в суставе, является показанием к проведению внутрисуставной пункции, в ходе которой жидкость откачивают и вводят кортикостероидные препараты.
Хондроматоз тазобедренного сустава требует обязательного проведения оперативного вмешательства, объем которого зависит от масштаба поражения. При малом количестве хондромных тел их удаляют посредством частичной синовэктомии (иссечение синовиальной оболочки) или малоинвазивной артроскопии (через три прокола). Хирургическое лечение прогрессирующей формы хондроматоза может быть только радикальным и выполняется с помощью открытой артротомии или полной (тотальной) синовэктомии.
Терапия острого инфекционного артрита включает обязательное наложение гипса на область тазобедренного сустава, прием медикаментов разных групп (НПВП, антибиотики, стероиды). При развитии гнойного процесса проводится курс лечебных пункций для санации сустава.
Лечение юношеского эпифизеолиза только хирургическое. Во время операции проводится закрытая репозиция костей, для чего применяется скелетное вытяжение. Затем совмещенные части костей фиксируются спицами и трансплантатами.
Абсолютно все патологии тазобедренного сустава представляют собой серьезные заболевания, требующие обязательного врачебного наблюдения. Любые травмы после падений или ударов, которые сопровождаются сильными болевыми ощущениями, ограничением подвижности и изменением конфигурации сустава, требуют неотложной медицинской помощи. Если травматических повреждений не было, а в суставе регулярно возникают боли различной интенсивности, необходимо записаться на прием к терапевту или ревматологу и пройти обследование.
Какой врач лечит артроз (коксартроз) тазобедренного сустава?
Коксартроз – это заболевание, характеризующееся дегенеративными процессами в тазобедренных суставах. По мере прогрессирования болезни происходит разрушение хряща и суставной головки на бедренной кости. Какой врач лечит коксартроз тазобедренного сустава, рассмотрим подробнее в статье.
Симптомы коксартроза
Боль принуждает пациента обратиться к врачу при коксартрозе тазобедренного сустава. Заболевание сопровождается различными симптомами, развивающимися в зависимости от стадии артроза:
- 1 стадия: легкий дискомфорт отмечается в области бедра, иррадиирущей в пах. Провоцирует его движение, тяжелая физическая нагрузка. Болевые ощущения проходят в состоянии покоя;
- 2 стадия: тянущая или колющая боль возникает при ходьбе, сопровождается хромотой, скованностью в движении. При сгибании ноги в бедре человек слышит похрустывание, сопровождающееся болевым синдромом. Пациент не способен подтянуть к животу или отвести в сторону пораженную конечность.
- 3 стадия: боли непрерывного характера, не стихают в состоянии покоя, усиливаются в вечернее время. Мышцы бедра атрофируются, отмечается хромота, так как невозможно выпрямить ногу в тазобедренном суставе. Пораженная конечность короче, чем другая на 1-1,5см. Для передвижения приходится использовать трость или костыль.
Распространяется боль при коксартрозе только до коленного сустава, ниже дискомфорт не отмечается.
Обращаться к доктору необходимо при появлении первого симптома – это боли при движении. Метод лечения будет подбираться в зависимости от степени развития болезни.
Куда обращаться при коксартрозе?
Если пациент не знает, какой врач лечит коксартроз, то следует обратиться за помощью к терапевту.
Доктор на приеме собирает анамнез, проводит осмотр пораженного сустава и назначает ряд медицинских обследований для диагностики заболевания:
- Рентген конечности: на снимке выявляют деформацию суставной головки, разрушение хряща и сужение суставной щели;
- Магнитно-резонансная терапия: выявляет коксартроз на ранних стадиях, оценивается степень поражения окружающих тканей;
- Артроскопия: точная стадия коксартроза определяется прибором, введенным в пораженный сустав;
- Общий анализ крови: увеличение лейкоцитов и СОЭ – это признаки воспалительного процесса.
- Пункция тазобедренного сустава: выполняется для подтверждения наличия инфекции в суставной жидкости и подбора последующего лечения.
После подтверждения диагноза терапевт направляет пациента к эндокринологу, чтобы проверить гормональный фон, нарушение которого – одна из частых причин развития коксартроза. Если обнаружены отклонения, то пациенту проводится гормональная терапия.
Лечение 1 и 2 стадии артроза тазобедренного сустава проводит ревматолог, подбирающий медикаментозные препараты с учетом тяжести состояния пациента.
Группы лекарственных средств, назначаемых врачом при коксартрозе:
- Нестероидные противовоспалительные препараты (Диклофенак, Ибупрофен, Индометацин) снимают болевой синдром, отечность тканей, воспалительный процесс;
- Хондропротекторы (глюкозамин, юниум, артра) восстанавливают хрящи, предотвращают их дальнейшее разрушение;
- Сосудорасширяющие средства (трентал, теоникол) обеспечивают улучшение микроциркуляции в пораженных тканях;
Мази и компрессы низкоэффективны при лечении артроза тазобедренного сустава – не способны проникнуть внутрь сустава. Вместо этого назначается физиотерапевтическое лечение – тепловое, электростимуляция мышц, лазерная терапия и магнитотерапия. По показаниям проводятся массаж и гимнастика. Целью проводимого лечения является восстановление поврежденных тканей.
В качестве дополнительного лечения на усмотрение врача назначается гирудотерапия, иглоукалывание и вытяжение сустава. Процедуры улучшают кровоснабжение и ускоряют процесс лечения.
Помощь узкоспециализированных врачей при коксартрозе
Какой врач лечит коксартроз, если медикаментозное лечение неэффективно? При диагностировании 3 стадии коксартроза терапевт направляет пациента к другим специалистам: хирургу, неврологу и ортопеду. Помощь этих специалистов требуется, если медикаментозное лечение неэффективно.
Хирургическое вмешательство проводится на выбор врача по одному из двух типов: органосохраняющее или эндопротезирование. Первый подразумевает восстановление функций сустава без его удаления. Эндопротезирование – это замена пораженной кости на протез из металла.
Операция восстановит подвижность конечности, в ходе которой поврежденные элементы заменят на эндопротезы. Протез после установки должен «прижиться» в тканях, после чего требуется его разработка.
Эндопротезирование является только одной из методик хирургического вмешательства для лечения коксартроза, и восстановление функционирования тазобедренного сустава не исключено другими способами:
- Околосуставная остеотомия: в ходе операции бедренную кость в определенных местах подпиливают, а затем вновь соединяют под другим углом. Цель вмешательства — это замедление развития токсартроза.
- Артропластика: для начала удаляется спайка, являющаяся причиной ограничения подвижности суставной головки. Затем восстанавливаются формы поверхностей сустава, между которыми устанавливается прокладка для предотвращения повторного развития токсартроза.
- Пластика внутрисуставной жидкости: в полость сустава вводится гиалуроновая кислота, которая встраивается в поврежденный хрящ и проявляет антиоксидантный, противовоспалительный эффект.
В послеоперационный период хирург контроль над состоянием пациента берет реабилитолог, цель которого – это восстановление функций сустава. Достигается результат при помощи комплексов упражнений, дыхательной гимнастики, массажа.
После проведения оперативного вмешательства и реабилитационного периода пациент соблюдает режим дня и отдыха, избегает физической нагрузки, профилактически осматривается хирургом-ортопедом.
К какому врачу обращаться при болях в тазобедренном суставе?
| Видео (кликните для воспроизведения). |
 |
История лечения: Как Дмитрий Николаев избавился от боли в суставах |
Пациент не всегда быстро может сориентироваться, к какому специалисту стоит обратиться со своей проблемой. Из-за этого может быть потеряно время, которое стоит потратить на терапевтические методы, а не на поиск нужного специалиста. Если болит тазобедренный сустав, к какому врачу идти – расскажет статья.
Когда нужна помощь
Знание, к какому врачу обращаться при болях в тазобедренном суставе поможет больному быстро начать терапию. В норме не должно быть никаких болезненных ощущений в суставах или костях. Но у некоторых начинает болеть бедро при ходьбе или после длительного нахождения в одном положении.
При появлении каких-либо тревожных сигналов, необходимо срочно отправляться в медицинское учреждение. Важно обратить внимание на наличии следующих симптомов:
- Одна нога короче другой;
- Внезапно возникла боль в одной конечности без видимой причины;
- Появилась хромота;
- Стала ощутимой боль сразу в нескольких местах опорно-двигательной системы.
Чтобы получить профессиональную медицинскую помощь, при появлении перечисленных симптомов, необходимо обратиться к специалисту. Только он сможет выявить болезнь.
Как выбрать врача
Тазобедренный сустав лечат врачи разной квалификации. Все зависит от того, по какой причине возникли болевые ощущения.
Вызвать болезненность в сочленении могут следующие причины:
- Воспалительные заболевания;
- Перенесенные травмы;
- Патологии нервов;
- Инфекции;
- Опухоли.
Чтобы понять, к какому врачу идти, важно выявить причину возникновения боли. Так как чаще всего самостоятельно это сделать невозможно, для начала можно посетить терапевта. Этот семейный врач предварительно оценит состояние пациента и выдаст направление на консультацию у специалистов узкой квалификации.
Помощь после механических повреждений
Если боли в тазобедренном суставе возникли после получения человеком травмы, необходимо посетить травматолога или хирурга. Неприятные ощущения, возникшие вскоре после падения, ушиба или другой травмы, могут быть связаны с этим.
Чаще всего переломы происходят в шейке бедра. Такие травмы у пожилых людей влекут тяжелые последствия – потерю двигательной активности, инвалидность и даже смерть.
Вначале доктор осмотрит пациента, назначит обследование. Чаще всего проводится рентген. Для выявления последствий травмы обычно этого достаточно.
Подход зависит от характера повреждения и состояния пациента. Могут использоваться следующие методы терапии:
- Прием препаратов кальция и витаминов;
- Скелетное вытяжение;
- Нанесение местных мазей и гелей;
- Остеосинтез.
Если причиной боли после травмы оказался вывих тазобедренного сустава, необходимо провести вправление. Восстановление сравнительно быстрое, но сохраняется риск рецидива. Сустав снова может сместиться, но уже без механического воздействия на него. Иногда достаточно просто неловкого движения или сильного наклона.
Лечение воспалительных заболеваний
Артрит, синовит, бурсит и некоторые другие патологии суставов носят воспалительный характер. Терапия этих болезней требует хорошей квалификации врача и четкого понимания процессов, происходящих внутри организма человека.
Если развился ревматоидный артрит, то лечением этого заболевания занимается врач ревматолог. Такое нарушение приводит к серьезным изменениям состояния не только суставов, но и некоторых внутренних органов. Помощь важно оказать как можно быстрее.
Хотя ревматоидный артрит чаще поражает мелкие суставы организма, тазобедренный изредка также может подвергаться такой патологии. Ранняя терапия – залог сохранения двигательной активности сочленений.
При подагре эффективную помощь может оказать профессиональный массажист. Помимо общих способов терапии, правильного питания, местное воздействие на суставы, в которых начались отложения, будет отличным подспорьем в восстановлении пациента.
Если в процессе лечения стало понятно, что пациенту потребуется операция, к лечению присоединяется хирург. В таком случае необходима консультация нескольких специалистов, в том числе и анестезиолога для подбора подходящего метода наркоза и выявления существующих противопоказаний.
Помощь при неврологических расстройствах
Иногда боль в тазобедренном суставе не связана с состоянием костей и сочленений. Неприятные ощущения могут быть вызваны ущемлением или повреждением нерва, отвечающего за активность бедренной части тела.
При подозрении на ущемление нерва или кровеносных сосудов, важно незамедлительно начать лечение, так как потеря времени может привести к образованию участков некроза.
Борьбой с неврологическими нарушениями занимается врач невропатолог. Перед началом терапии он обследует пациента, чтобы убедиться, что проблема действительно связана с работой нервов.
Невропатолог проводит лечение, используя консервативные методики терапии. Если в процессе диагностики стало ясно, что с работой нервов все в норме, он порекомендует других специалистов, к которым следует обратиться.
Своевременное лечение патологий начинается с посещения врача. Грамотный доктор сохранит время, быстро поставит диагноз и назначит адекватное лечение.
К какому врачу обратиться при болях в тазобедренном суставе
Дискомфорт и боль в любом суставе, возникающие регулярно или беспокоящие постоянно – это симптомы, которые нельзя оставлять без внимания. Иногда область рядом с тазобедренным суставом может болеть из-за чрезмерной физической нагрузки, длительной ходьбы или интенсивных занятий спортом. Такая боль носит название физиологической и проходит за короткое время. Однако в случае появления боли без видимой причины необходимо выяснить, что ее вызывает.
Тазобедренный сустав является самым крупным в организме и выполняет решающую роль в поддержании вертикального положения при стоянии, ходьбе, беге. Кроме того, на это сочленение приходится давление всей верхней части туловища. Поэтому любые изменения патологического характера способны привести к существенному снижению двигательной активности, а следовательно, и качества жизни.
Какие симптомы должны насторожить
Идти к врачу необходимо при появлении следующих симптомов:
- внезапная и острая боль в одном или обоих суставах, не связанная с физическими нагрузками или травмой;
- снижение функциональности сустава – затруднения при ходьбе, сгибании-разгибании или отведении ноги в сторону;
- разлитый, распространенный характер болевого синдрома;
- боль отдается по всей ноге или в нижней части спины;
- одна конечность стала короче другой (асимметрия).
Поскольку повреждения могут носить различный характер и затрагивать кости, хрящи, мышцы, связки и другие структуры, их лечением занимаются разные врачи. Все болезни тазобедренного сустава классифицируются по типу поражения:
- травмы;
- воспалительные процессы различного происхождения – артриты, бурситы, тендиниты;
- дистрофические процессы в суставе – деформирующий артроз;
- невропатия бедренного нерва;
- новообразования.
Если произошла травма
При болях в тазобедренном суставе, появившихся в результате травмы, нужно обращаться в ближайший травмпункт или поликлинику. Диагностикой и лечением травм занимается врач-травматолог или хирург.
Тазобедренный сустав (ТБС) может травмироваться при падении с высоты, в автомобильной аварии, на спортивной тренировке или вследствие неосторожного передвижения по обледеневшему тротуару. Любая травма вызывает болевой синдром, интенсивность которого зависит от степени повреждения.
Наиболее часто ТБС подвергается ушибам, которые в большинстве случаев не несут серьезных последствий. При сильном ушибе необходимо приложить к больному месту холод или лед и обеспечить пораженной конечности неподвижность. Чтобы ускорить восстановительные процессы, можно обрабатывать область сустава противовоспалительной мазью.
На втором месте по частоте находятся растяжения и разрывы связок. При таком повреждении травматологи назначают медикаментозное лечение, физиопроцедуры и ношение поддерживающих бандажей. При полном разрыве связок проводят хирургическую операцию по восстановлению их целостности.
Разрыв губы вертлужной впадины может произойти после неудачного падения, при этом болевые ощущения выражены обычно слабо. Однако такое повреждение коварно, поскольку частицы хрящевой ткани попадают в полость сустава и могут спровоцировать развитие артроза.
При разрыве вертлужной губы ногу фиксируют гипсом, в случае выраженной болезненности назначают анальгетики. В восстановительном периоде пациент направляется на массаж, ЛФК и физиолечение.
При вывихах может проводиться закрытое вправление с последующим наложением гипса или открытая репозиция костей с применением скелетного вытяжения. Перед процедурой вправления пациент принимает миорелаксанты для расслабления мышц, а сама операция проходит под анестезией. После вправления вывиха назначаются антибиотики, кроворазжижающие и противовоспалительные средства, а также обезболивающие.
Переломы могут возникать в шейке или головке бедренной кости, вертлужной впадине. Такая травма является самой тяжелой для людей пожилого возраста, что связано с возрастными изменениями, в частности, с нарушением кровоснабжения головки бедренной кости.
При переломе без смещения накладывают гипсовую лонгету и рекомендуют соблюдать постельный режим. Сложные переломы требуют хирургического сопоставления костных отломков или скелетного вытяжения.
Пожилым людям в большинстве случаев проводят операцию, чтобы сократить восстановительный период. Если этого не сделать, то в результате долгой обездвиженности мышцы атрофируются, и может возникать ряд других осложнений. Безоперационное лечение использовалось до недавнего времени и нередко приводило к летальному исходу из-за тяжелых последствий.
К какому врачу обратиться при артрите
Артрит является многофакторным заболеванием, причиной которого может быть инфекция, травма, нарушение обмена веществ, аллергическая реакция и неправильная работа иммунной системы.
При подозрении на артрит следует обращаться к ревматологу, который при необходимости направит к хирургу, кардиологу, иммунологу или травматологу. Помощь хирурга понадобится при сильном поражении сустава, который подвергся деформации и не может нормально функционировать.
Поскольку причиной ревматоидного артрита является аутоиммунное нарушение, поражаться могут не только суставы, но и жизненно важные органы. В зависимости от того, какие органы пострадали, понадобится консультация кардиолога или других узких специалистов.
Для облегчения боли в тазобедренном суставе применяются различные ортопедические приспособления, которые поможет подобрать ортопед. Специальные бандажи и ортезы позволяют снизить нагрузку на ТБС и предотвратить осложнения.
После снятия острой симптоматики подключаются физиотерапевты, инструкторы ЛФК и массажисты.
В случае значительного разрушения сустава прибегают к операции. Выбор методики зависит от возраста, состояния здоровья пациента и стадии заболевания.
Кто лечит артроз
При боли в тазобедренном суставе, вызванной артрозом, можно также обратиться к ревматологу. Этот врач занимается лечением раннего артроза, на поздних стадиях стоит проконсультироваться с травматологом или ортопедом.
Важно знать, что причиной артроза могут быть эндокринные или неврологические нарушения. Поэтому пациент направляется к соответствующим специалистам – эндокринологу или неврологу. Поскольку лечение артроза невозможно без лечебной гимнастики, обязательно понадобится помощь инструктора ЛФК.
Следует отметить, что специалист-ревматолог есть далеко не в каждой поликлинике, поэтому чаще всего его заменяет участковый терапевт.
Помощь невролога
При поражении бедренного нерва следует пойти на прием к невропатологу. О том, что в нерве идет воспаление, свидетельствует ряд симптомов:
- слабость в конечности, трудности при ходьбе;
- потеря чувствительности на отдельных участках;
- периодически возникает острая и жгучая боль в области паха, которая усиливается при движениях;
- болезненность при разгибании и сгибании ноги в положении лежа;
- боль усиливается при надавливании на область бедра;
- частичный паралич движений в коленном суставе, не позволяющий делать сгибательно-разгибательные движения (при поражении нерва рядом с коленом);
- изменение чувствительности во всей конечности — как в меньшую, так и в большую сторону: нога может неметь или реагировать болью на малейшие прикосновения;
- слабость мышц, визуальное уменьшение ноги вследствие мышечной атрофии.
Невропатия бедренного нерва может проявляться как одним из перечисленных симптомов, так и всеми сразу. Если такие признаки есть, то для подтверждения диагноза и лечения нужно обратиться к неврологу.
Когда обращаться к онкологу
Злокачественные новообразования костей встречаются нечасто, в области тазобедренного сустава может возникать саркома Юинга, хондросаркома и остеосаркома. Саркома Юинга является наиболее агрессивной формой рака и склонна к раннему метастазированию. Ее отличительный признак – нестихающая боль, которая усиливается в ночное время.
Интенсивность болевого синдрома быстро нарастает, мешая спать и ограничивая дневную активность. Чаще всего такое образование поражает бедренную кость, поэтому ее называют саркомой Юинга бедренной кости. У пожилых людей опухоль нередко обнаруживается на костях таза.
Помимо боли, при развитии саркомы появляются местные и общие симптомы:
- боль при надавливании на пораженный участок;
- покраснение и отечность;
- деформация бедренной кости;
- появление сосудисто-венозной сетки;
- локальное повышение температуры кожи;
- скованность движений конечности, хромота, особенно при расположении опухоли рядом с суставом;
- слабость и повышение температуры тела до 38°;
- снижение аппетита и похудение.
Когда опухоль достигает больших размеров, близлежащие ткани начинают разрушаться и возникают спонтанные переломы. Именно по этой причине пациенты обращаются к травматологу, который назначает рентген. При выявлении типичных рентгенологических признаков дальнейшее обследование проходит в онкологическом отделении.
Прогноз при саркоме Юинга благоприятный при условии своевременного обращения за медицинской помощью. Наличие метастазов в кости и костном мозге значительно ухудшает прогноз.
Хондросаркома образуется из хрящевой ткани и наиболее часто возникает в тазовых и бедренных костях. Эта опухоль может расти внутри кости или на ее поверхности и имеет 3 степени злокачественности. Чем больше степень, тем выше риск раннего метастазирования и рецидива после хирургического удаления опухоли.
Типичным признаком хондросаркомы является боль разной интенсивности, не проходящая в ночное время и после отдыха. Опухоль может расти с разной скоростью, по достижении значительных размеров она начинает сдавливать соседние структуры – нервные сплетения и кровеносные сосуды.
При сдавлении нервных окончаний возникает боль, которая отдает в заднюю часть бедра и ягодицу. Компрессия подвздошной вены проявляется отечностью всей конечности.
Лечением хондросарком занимаются онкологи совместно с хирургами, поскольку химио- и радиотерапия в данном случае малоэффективны. Объем оперативного вмешательства зависит от размера опухоли и степени ее злокачественности.
Симптомы остеосаркомы начинаются с тупых неясных болей рядом с суставом. Болевой синдром напоминает ревматический, однако имеет выраженную тенденцию к усилению. Опухоль достаточно агрессивна и быстро захватывает окружающие ткани. Характерно, что боль не удается снять анальгетиками.
Лечение остеосарком включает 3 этапа, химиотерапия проводится до и после операции по их удалению. Если в прошлом такие опухоли требовали частичной или полной ампутации конечности, то сегодня используются органосохраняющие методики. После удаления части бедренной кости ее заменяют металлическими, пластиковыми, донорскими имплантами либо собственной костной тканью пациента.
Роль педиатра и терапевта
Проблема с тазобедренным суставом может быть и у новорожденных детей. Наиболее часто встречается вывих бедра, который выявляется сразу после рождения ребенка. Патология гораздо чаще встречается у девочек и успешно лечится только в первые 3-4 месяца жизни. В случае поздней диагностики или неэффективности консервативных методик проводится оперативное вмешательство.
Если у ребенка диагностирован вывих ТБС, необходимо в кратчайшие сроки обратиться к педиатру или детскому ортопеду. Наилучшие результаты обеспечивает ношение специальной шины, фиксирующей ноги в отведенном и слегка согнутом положении. Таким образом достигается правильное сопоставление головки бедренной кости и вертлужной впадины, что создает оптимальные условия для дальнейшего развития сустава.
При необходимости оперативного вмешательства маленького пациента отправляют в хирургическое отделение, где выполняют операцию по углублению вертлужной впадины. Устранение дефекта хирургическим способом наиболее эффективно в первые 5 лет жизни ребенка.
При врожденной дисплазии необходимо посетить детского ортопеда в течение ближайших трех недель, чтобы предотвратить подвывих и вывих бедренной головки. Для лечения применяются различные фиксирующие устройства – стремена, подушки, шины, изготовленные из эластичных материалов. В консервативную терапию дисплазии тазобедренного сустава обязательно входят лечебные упражнения и массаж ягодичных мышц.
От последствий врожденной дисплазии и вывиха страдают подростки и взрослые, если диагноз не был поставлен вовремя, а лечение не проводилось. В этом случае неправильное расположение суставных элементов приводит к быстрому износу сустава и воспалению хрящевой ткани – коксартрозу.
Диагностику и лечение артрозов любой этиологии, как было сказано выше, лечат врач-ревматолог или терапевт с участием физиотерапевта, инструктора ЛФК и массажиста.
Профилактика
Лучшей превентивной мерой по предупреждению болей в тазобедренных суставах являются физические упражнения. Именно движение обеспечивает нормальное кровоснабжение и питание всех суставов, предотвращая тем самым застойные и разрушительные процессы. При этом важно помнить, что нельзя чрезмерно нагружать суставы – это следует учитывать при выборе вида спорта.
Лишний вес – это еще один враг опорно-двигательного аппарата, сравнимый по значимости с малоподвижностью. Избыточное давление на тазобедренные суставы провоцирует деструктивные изменения в хрящевой и костной тканях.
| Видео (кликните для воспроизведения). |
|
Доктор С.М.Бубновcкий подтверждает силу препарата... Читать далее >>> |
Поддержать здоровье суставов можно с помощью полноценного и сбалансированного питания, а также употребления достаточного объема жидкости. Витамин С, D и кальций – необходимые элементы для нормального функционирования костей, хрящей, мышц и связок.
Источники
-
Девятова, М. В. Нет — остеохондрозу! / М. В. Девятова. — М. : Комплект, 1997. — 224 c. -
Изель, Татьяна Николаевна Дифференциальная диагностика заболеваний опорно-двигательного аппарата. Практическое руководство / Изель Татьяна Николаевна. — М. : Медицинское Информационное Агентство (МИА), 2014. — 744 c. -
Синельникова, А. А. 323 рецепта против подагры и других отложений солей / А. А. Синельникова. — М. : Вектор, 2013. — 213 c. - Jesse, Russell Подагра / Jesse Russell. — М. : VSD, 2012. — 218 c.
- Краев, А. В. Анатомия человека / А. В. Краев. — М. : Медицина, 2000. — 848 c.