Содержание
- 0.1 Клиническая картина гнойного воспаления коленного сустава
- 0.2 Причины возникновения гнойного артрита коленного сустава, по каким симптомам его распознать и как лечить?
- 0.3 Причины, симптомы и лечение гнойного артрита
- 0.4 Симптомы и лечение гнойного артрита
- 1 Реактивный артрит сустава колена
- 2 Артрит сустава колена
Клиническая картина гнойного воспаления коленного сустава
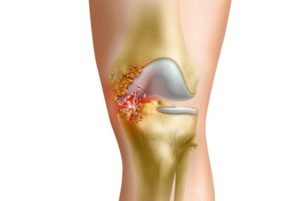
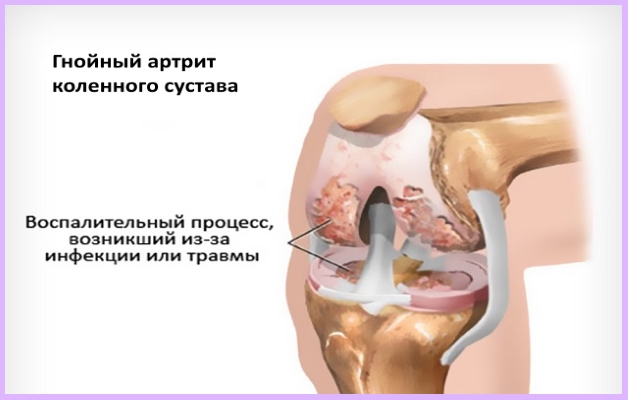
Воспалительный процесс и сопровождающий его гной в коленном суставе развивается в организме по целому ряду причин. В случаях, когда патологию провоцирует воздействие болезнетворных микроорганизмов, специалисты говорят о гнойном артрите колена. Суставная полость по своему строению замкнутая, что и является благоприятной средой для скопления гнойных масс. С другой стороны, общий с остальным организмом ток крови и лимфы способствует распространению инфекционного процесса по всему организму.
Начать лечить артрит гнойного течения следует в кратчайшие сроки. Игнорирование состояния приводит к тому, что воспалительный процесс приобретает хронические черты, соответственно, усугубляется течение первичного заболевания.
Причины развития гнойно-воспалительных реакций
Гнойный артрит колена чаще всего развивается на фоне активной жизнедеятельности болезнетворных микроорганизмов, которые проникли в ткани сустава. Еще один путь, по которому инфекционный агент попадает в организм – травматическое нарушение колена, лимфатические пути (из других очагов воспаления). Результатом всегда является воспалительный процесс – защитная реакция иммунной системы.
Внешними проявлениями этого являются:
- образование опухоли;
- болевой синдром.
Важно: гнойно-воспалительные процессы нередко возникают вследствие пневмонии, гриппа и других инфекционных заболеваний.
Медицинской практикой установлено, что есть две формы артритов гнойного течения – первичная и вторичная.
Первичный гнойный артроз коленного сустава причиной своего развития имеет проникшие в полость колена патогенные микроорганизмы. Происходит это при использовании во время оперативного вмешательства не стерильного оборудования или недостаточного промывания раны, при ранении или травме. Нередко гнойный артрит диагностируется у пациентов, прошедших суставную пункцию – при этой процедуре в полость колена вводятся препараты гормонального типа.
Что касается артритов вторичной формы. Она диагностируется намного чаще в сравнении с первичной. Ее характеризует проникновение инфекции из очагов, не связанных с коленом.
Способов проникновения инфекционных агентов несколько:
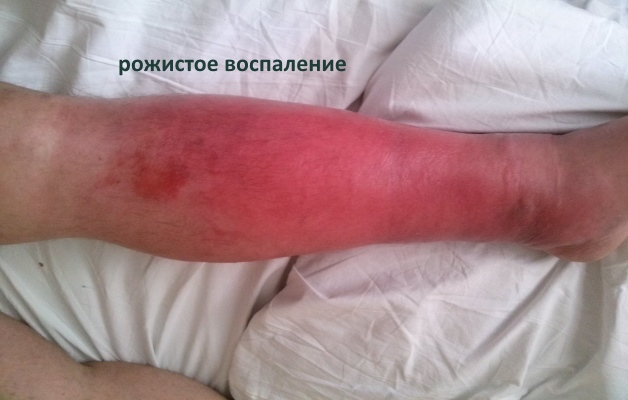
Вторичную гнойно-воспалительную реакцию может вызвать бактериемическая патология типа рожи, пневмонии, тифа.
Среди других причин, провоцирующих появление гнойных масс в коленном суставе специалисты, называют:
- травмы, ранения, пункции и оперативные вмешательства;
- инфицирования метастатического типа, которые происходят из очагов, которые удалены от коленного сустава – фурункулы, вагинит, пневмония и другие;
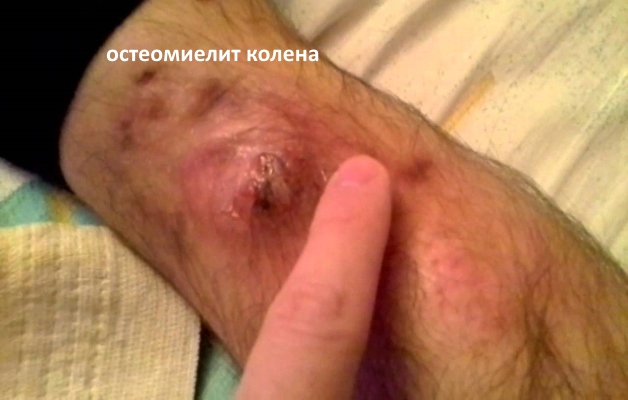
- прорыв скоплений гнойных масс в рядом расположенных тканях – флегмона, остеомиелиты.
Клиническая картина гнойного процесса
Гнойное воспаление коленного сустава характеризуется острым началом. То есть самочувствие больного резко ухудшается, отмечается подъем температуры тела. Согласно статистике, на долю артрита гнойной природы с локализацией в коленном суставе, приходится порядка 70% случаев всех артритов, сопровождающихся образованием гнойных масс.
Состояние сопровождается такими явлениями:
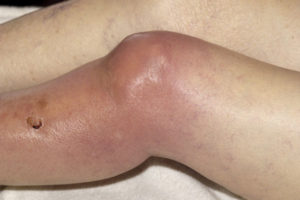
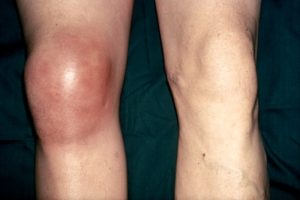
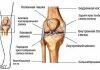
- изменение анатомической формы коленного сустава;
- ярко выраженный болевой синдром, который локализуется в больном колене. В большинстве случаев он развивается внезапно и усиливается при любой попытке пошевелить больной ногой;
- пораженная зона сильно краснеет;
- сам сустав и рядом расположенные ткани визуально сильно опухают;
- больной жалуется на приступы головной боли, повышенную потливость, лихорадку;
- септические процессы;
- пациент старается поддерживать конечность в согнутом виде – так боль меньше ощущается.
Важно: чем дольше развиваются патологические процессы, тем больше и сильнее ухудшается состояние больного.
На фоне изменений анатомической формы коленного сустава отмечается воспалительный процесс в рядом расположенных лимфоузлах. То есть возникает местный лимфаденит.
Важно: если лимфаденит развился по прошествии двух-трех недель с момента развития у пациента инфекционного процесса, гнойной патологии, травмы колена проведения пункции, установление причин не представляет никаких сложностей.
В ряде случаев установить истинную причину гнойного процесса в коленном суставе крайне сложно, несмотря на яркость клинической картины. Поэтому врачи применяют несколько видов диагностики. Если своевременно не провести терапевтическое вмешательство, это может привести к инвалидизации больного.
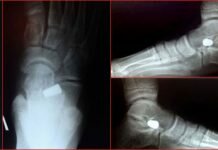
Для того чтобы объяснить почему у больного образовался в коленке гной, проводят комплексное исследование. Оно включает клинический анализ крови, а также рентгенографию. Следует помнить, что на начальном этапе развития гнойного процесса рентгенографические снимки могут не отражать патологических изменений. Только на МРТ замечаются утолщение оболочек сустава, позднее – остеопороз и постепенное сужение суставной щели.
Методы лечения
Больные, которым диагностирован гнойный артрит коленного сустава, подлежат обязательной госпитализации. Дальнейшая терапевтическая программа реализуется исключительно под присмотром медиков. Это поможет своевременно реагировать на возможные изменения в состоянии пациента.
Лечение медикаментами
Основа лечения любого гнойного процесса, в том числе и протекающего в коленном суставе – антибиотикотерапия. Предпочтительный метод введения – внутривенный, поскольку, таким образом, достигается скорый и максимальный эффект. Для того чтобы в кратчайшие сроки устранить гнойный процесс совмещают антибиотики нескольких групп, чаще всего, на основе нитрофуранов и сульфамидов. Особенно часто эти смеси используются для введения в суставную полость после того, как из нее полностью удален гной и завершено промывание физраствором.
Для устранения гнойного артрита особенной эффективностью обладают препараты, относящиеся к пенициллиновому ряду. А также медикаменты цефалоспориновой группы.
Вспомогательные методы
Во время лечения гнойного процесса коленный сустав особенно подвержен негативному внешнему влиянию. Чтобы снизить вероятность развития вторичной инфекции следует защитить конечность методом ношения специального бандажа. На время острого периода пораженный сустав иммобилизируется лонгетой или шиной. Однако со вступлением в период ремиссии показаны не длительные прогулки. В холодное время года пораженная область обязательно утепляется, чтобы избежать наступления рецидива.
В качестве вспомогательного метода следует рассматривать и курс ЛФК. Разработанные специалистом движения направлены на укрепление мышечной ткани, возвращение прежней двигательной активности. Важно, чтобы тренировки проводились регулярно. Нельзя допускать, чтобы во время них больной отмечал у себя болевые ощущения.
Причины возникновения гнойного артрита коленного сустава, по каким симптомам его распознать и как лечить?
В данной статье вы узнаете, что представляет собой гнойный артрит колена, почему возникает у взрослых и у детей, как его обнаружить вовремя и лечить правильно. Заболевание очень серьезное, сложно поддается лечению, особенно на запущенных стадиях. Возникает у всех групп населения, независимо от пола и возраста, может развиться даже у новорожденного ребенка. Без лечения гнойное воспаление сустава дает очень тяжелые осложнения, приводящие к инвалидности и даже к летальному исходу. Код по МКБ 10 у данного заболевания – «M00 Пиогенный артрит».
Содержание:
Что это такое?
Гнойный артрит коленного сустава представляет собой сильное воспаление всех суставных компонентов, спровоцированное патогенными бактериями.Заболевание развивается остро и тяжело, может быстро привести к неприятным последствиям в виде артроза и контрактуры, а также может стать причиной распространения инфекции по всему организму и тогда будет угрозой не только для здоровья, но и для жизни. Самые опасные осложнения такого артрита – это:
Чаще всего патология возникает во взрослом или пожилом возрасте, но при определенных обстоятельствах может развиться даже у ребенка, причем поражает исключительно маленьких детей в возрасте до 3-х лет.
Что может стать причиной пиогенного воспаления?
Коленный гнойный артрит провоцируют различные болезнетворные микроорганизмы при проникновении в суставную полость. Болезнь может быть первичной или вторичной, в первом варианте она возникает из-за попадания бактерий непосредственно в сустав (это может произойти из-за открытой травмы или операции на суставе), во втором – из-за изначального присутствия бактерий в организме и отсутствия лечения.
Инфекционный возбудитель (бактерия в нашем случае) может проникнуть в сустав при травме или вместе с лимфотоком. Достаточно часто медики сталкиваются с гнойным воспалением колена из-за неправильно проведенной пункции.
При вторичном артрите инфекция проникает в сустав из других очагов по лимфотоку. Причиной могут быть различные инфекционные заболевания, например:
- гонорея и «рожа»;
- пневмония;
- грипп, тиф и другие.
Пиогенный артрит иногда развивается при прорыве гнойного очага в близлежащих тканях, например, при флегмонах и остеомиелитах. Нередко заражение сустава происходит через зараженную кровь (именно болезни крови чаще всего провоцируют артрит у младенцев).
Причиной детского коленного артрита, как правило, служат следующие факторы: травмы, дерматологические инфекции, тяжелые заболевания дыхательной системы (воспаление легких, например). Иммунодефицит и гемоглобинопатия ухудшают ситуацию, но не могут спровоцировать болезнь, если в организме нет очага инфекции и бактерий-возбудителей.
Основные признаки
Такую патологию просто невозможно не заметить, так как симптомы у нее тяжелые, яркие и очень специфические:
- сильная боль в колене, особенно во время движений и прикосновения;
- изменение формы сустава, отечность и быстрая деформация;
- внезапные болезненные «прострелы», которые очень сложно терпеть;
- сильное покраснение кожи вокруг пораженного сустава, нередко кожные покровы становятся даже бурой или фиолетовой;
- постоянное лихорадочное состояние, головные мигренеподобные боли, тошнота, сонливость, высокая температура, ломота в теле, постоянный озноб;
- больную ногу люди чаще всего пытаются держать в полусогнутом состоянии, так как только в таком положении она меньше болит;
- с каждым днем состояние ухудшается.
Диагностика
Терапией гнойных воспалений суставов нетравматической природы занимаются хирурги, а воспалений, являющихся следствием травмы, врачи-травматологи. Кроме того, дополнительно проходят инфекциониста, гастроэнтеролога, терапевта, ЛОРа. Диагностика осуществляется с помощью:
- визуального осмотра и пальпации;
- биохимического анализа крови;
- рентгенографии;
- пункции.
После диагностики подбирается лечение, в ходе которого первым делом убирают причину воспаления колена, а именно бактериальную инфекцию. Терапия подбирается всегда индивидуально, зачастую проводится в условиях больницы и строго контролируется лечащим специалистом.
Основные терапевтические мероприятия
Никакие народные средства (примочки, растирки, компрессы и т.д.) использовать нельзя, так как этим только усугубляется гнойное воспаление. Пораженный сустав нельзя греть, раздражать, усиливать кровоток к нему. Первым делом в ходе лечения проводят антибактериальную терапию антибиотиками для уничтожения возбудителей гнойной инфекции.
Сначала антибиотики назначают в очень больших, ударных дозировках, при этом предпочтение отдается внутримышечному или внутривенному введения, так как при таком способе они действуют быстрее. Чтобы действие терапии было комплексным, назначают сразу несколько антибиотиков на основе сульфамидов и нитрофуранов.
Во время всего лечения пациенту приходится носить специальный бандаж, чтобы обездвижить пораженный сустав. После снятия острого воспаления назначаются физиопроцедуры и лечебные упражнения. Также рекомендуются длительные прогулки на свежем воздухе для постепенного восстановления функциональности колена.
Во время лечения и после него нужно соблюдать диету. В рацион вводятся продукты с высоким содержанием жирных омега-3 кислот. Из рациона полностью исключается консервация и алкоголь, а также копчености, жареное, жирное, фастфуд. Также придется отказаться от курения и других вредных привычек.
В самых тяжелых случаях, когда гной скапливается в суставе в чрезмерном количестве, сразу же назначается операция – артротомия (хирург вскрывает сустав и делает дренирование для выкачки гноя). Если никакие лечебные мероприятия не помогают и болезнь начинает распространяться по организму, тогда проводят резекцию сустава – частичное или полное удаление.
Для профилактики вышеописанного заболевания нужно вовремя лечить инфекционные системные и местные патологии, избегать травм. Если нужно – обратиться в клинику, чтобы сделать операцию, и вести здоровый образ жизни. Только правильное, своевременное лечение защитит от инвалидности при гнойном артрите.
Причины, симптомы и лечение гнойного артрита
Воспалительные заболевания суставов, вызванные инфекционными причинами, в настоящее время встречаются достаточно редко. Точнее, частота их возникновения осталась практически на прежнем уровне, а вот вероятность развития осложнений удалось свести к минимуму. Такая положительная динамика обусловлена совершенствованием методов диагностики, а также своевременным применением антибиотиков в их лечении.
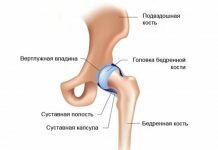
Среди этой группы заболеваний первое место по частоте занимает гнойный артрит коленного сустава, имеющий преимущественно односторонний характер. Подобная локализация неслучайна – достаточно крупное и сложное по строению сочленение, имеющее хорошее кровоснабжение. Благодаря множеству изолированных карманов синовиальной оболочки, создаются идеальные условия для формирования воспалительного очага при попадании микробов в суставную полость.
Само по себе возникновение гнойного артрита не столь опасно, насколько значительны его возможные последствия. Острый инфекционный процесс в суставе крайне редко протекает без формирования остаточных явлений, или сохранения хронического воспаления. Поэтому важно застать болезнь именно на ранней стадии, когда наблюдаются все характерные признаки. Адекватная оценка симптомов позволит вовремя обратиться за медицинской помощью, и получить своевременное и эффективное лечение.
В развитии заболевания выделяется два основных механизма, различия между которыми определяются направлением проникновения микробов в полость сустава. Выяснение первичного очага является одним из элементов диагностики, чтобы устранить исходный источник, а также выбрать оптимальную схему терапии. Речь в статье идёт лишь о гнойном артрите – причиной этого заболевания всегда становятся лишь бактерии.
Вирусы и грибки, относящиеся к микроорганизмам, также нередко запускают воспалительный процесс в суставе. Но его течение никогда не приобретает гнойный характер, что обусловлено иными механизмами иммунных реакций. Бактериальное же воспаление протекает по следующему алгоритму:
- Первоначально происходит попадание бактерий в полость сустава при непосредственном нарушении целостности его оболочек либо опосредованно – через кровеносное русло.
- Микробы оседают на внутреннем листке или в толще синовиальной оболочки, после чего начинают интенсивно размножаться.
Разделение причин на две большие группы позволяет эффективнее проводить дифференциальную диагностику, обеспечивая быстрое определение первичного очага.
Прямой механизм
Сюда относятся все случаи инфицирования полости коленного сустава, которые обусловлены разнообразными травмами. Хотя все они имеют ряд различий – их объединяет общий путь проникновения бактерий. В каждом случае наблюдается повреждение синовиальной оболочки, и прямое попадание инфекции в полость сочленения. Такой механизм реализуется при следующих травмах и повреждениях:
Несмотря на разнообразие прямых причин – все они имеют местный характер, что облегчает поиск исходного источника воспалительного процесса.
Непрямой механизм
Для развития гнойного артрита не обязательно формирование дефекта в оболочке сустава – микробы могут заноситься в неё с током крови. При этом бактерии первоначально размножаются в мелких сосудах капсулы, и лишь потом проникают в полость. Развитие такого механизма обычно наблюдается при следующих состояниях:
- Первый вариант подразумевает создание оптимальных условий для инфицирования – травмы колена, сопровождающейся повреждением менисков или внутрисуставных связок. При этом в его полость обычно попадает определённое количество крови, что запускает воспалительный процесс. А имеющийся в организме очаг хронической инфекции (в полости рта или носоглотке) приводит к занесению в сустав небольшого количества бактерий.
- Другой вариант – это развитие гнойного артрита, как одного из проявлений системной воспалительной реакции. Для этого в организме должен быть крупный очаг острого гнойного воспаления, из которого происходит инфицирование сустава через кровеносное русло.
Эта группа служит исключением для прямых причин – если не удаётся выявить очаг в области колена, то производится его поиск в отдалённых областях тела.
Внешние проявления острого артрита коленного сустава достаточно яркие, поэтому пациенты крайне редко не обращаются за медицинской помощью. Начинается заболевание внезапно – развитие полной клинической картины не занимает более 3 суток. За это время успевают сформироваться все симптомы, присущие местному гнойному воспалению:
- Обычно первыми признаками заболевания становятся общие проявления интоксикации – слабость, недомогание, озноб и лихорадка, повышение температуры тела.
- Затем возникают усиливающиеся боли в области коленного сустава, отмечающиеся в покое и при движениях. Неприятные ощущения достаточно быстро нарастают, приобретая пульсирующий характер.
- Параллельно с усилением болевых импульсов наблюдается увеличение сустава в объёме. Сначала отмечается сглаживание его контуров по сравнению со здоровым коленом, а затем он буквально на глазах начинает распухать.
При гнойном артрите симптомы (особенно боль) нередко маскируются на фоне наиболее распространённой причины – травмы. Поэтому насторожить должны именно признаки воспаления – усиление отёка в области колена, гиперемия и повышение местной температуры.
Подтверждение
| Видео (кликните для воспроизведения). |
 |
История лечения: Как Дмитрий Николаев избавился от боли в суставах |
Для полноценного проведения лечения только клинической диагностики недостаточно – необходимы прямые доказательства инфекционной природы симптомов. Поэтому на помощь приходят инструментальные и лабораторные методы исследования:
-
При выявлении даже сомнительных признаков острого артрита проводится пункция коленного сустава. С помощью неё получается небольшое количество синовиальной жидкости, которая при воспалении изменяет свои характеристики.
Дополнительные методы диагностики назначаются по усмотрению лечащего врача – обычно они направлены на поиск первичного очага инфекции.
Все мероприятия после подтверждения диагноза острого гнойного артрита коленного сустава разделяются на три основных этапа. Их последовательное проведение обеспечивает не только полноценное устранение воспалительного процесса, но и предотвращает формирование возможных осложнений:
-
Первый этап включает в себя первую помощь, которая начинается ещё до клинического подтверждения диагноза. Для её выполнения достаточно подозрения на имеющееся воспаление. Осуществляется временная иммобилизация колена с помощью шин или повязки, введение обезболивающих средств.
Даже после клинического выздоровления за пациентами устанавливается наблюдение. Гнойные артриты способны переходить в скрытое течение на фоне неадекватной или неполноценной антибактериальной терапии.
Антибиотики
Лечение инфекционного воспаления в суставе с помощью противомикробных средств, в отличие от другой локализации очага, имеет целый ряд особенностей. Причём они касаются как выбора лекарства, так и собственно схемы терапии:
Назначение и контроль применения антибактериальных средств является чисто врачебными манипуляциями, поэтому не следует пытаться проводить лечение гнойного артрита самостоятельно. Некорректный выбор антибиотика, а также неправильная схема его использования создаёт условия для формирования хронического воспаления в суставе.
Симптомы и лечение гнойного артрита
При попадании в сустав различных микробов и инфекционных агентов развивается воспалительное заболевание — гнойный артрит. Такое поражение суставного сочленения может развиться как у ребенка, так и у взрослого. Проявляется артрит высокой температурой тела, появлением сильной боли и покраснением, изменением формы сустава. При несвоевременном обращении к врачам, такое заболевание может стать угрозой для жизни человека. Поэтому при развитии патологической симптоматики необходимо обратиться за медицинской помощью, пройти обследование и начать лечение.
Артрит гнойного генеза: особенности развития и методы лечения
Что вызывает патологию?
Основной причиной развития заболевания выделяют попадание в капсулу сустава стафилококка. А также гнойный артрит появляется вследствие воздействия на организм таких негативных факторов:
- травматизация и ранение сустава;
- проведение пункции и операционное вмешательство;
- наличие инфекции в других органах;
- прорыв гнойных образований в соседних тканях;
- сепсис;
- различные инфекционные заболевания.
Вернуться к оглавлению
Как болезнь проявляется: симптомы
Чаще всего встречается гнойный артрит коленного сустава, но также бывает локтевого, тазобедренного и плечевого. Все формы заболевания характеризуют такие проявления, как:
- резкое развитие болезни;
- температура достигает высоких цифр;
- сильные болевые ощущения, которые усиливаются при движении;
- гиперемия и отекание сустава;
- появление озноба, повышенной потливости и головных болей;
- постоянное полусогнутое положение конечности;
- быстрое ухудшение состояния пациента;
- деформация сустава;
- увеличение лимфоузлов;
- желтушность кожи.
Вернуться к оглавлению
Какие существуют виды заболевания?
Гнойный артрит разделяют на такие типы:
- Первичный. Характеризуется развитием воспалительного процесса вследствие попадания возбудителя в организм путем повреждения целостности структур сустава.
- Вторичный. Такой тип болезни появляется при размножении инфекционного агента с окружающих органов и тканей организма. Это происходит при диагностировании флегмоны, абсцесса, фурункулов и карбункулов. А также одной из главных причин выступает проникновение возбудителя в кровяную и лимфатическую системы.
Вернуться к оглавлению
Особенности диагностики гнойного артрита суставов
При развитии у больного артрита гнойной формы ему необходимо срочно обратиться в медицинское учреждение. Врачи выяснят все тонкости развития болезни и осмотрят пациента. Затем доктора проведут дифференциальную диагностику с другими болезнями с подобной симптоматикой (ревматоидный артрит и другие). После этого для подтверждения предварительного диагноза специалисты направят пациента на специальные инструментальные и лабораторные методы диагностики, к которым относятся:
- общее исследование мочи и крови;
- биохимия крови;
- пункция;
- бактериологическое исследование синовиальной жидкости;
- рентгенография;
- УЗИ;
- КТ;
- МРТ.
Вернуться к оглавлению
Какое необходимо лечение?
Если у ребенка или у взрослого развился острый гнойный артрит, необходимо срочно пойти к врачу, так как только специалист сможет поставить правильный диагноз и назначить эффективное лечение. Самолечение в домашних условиях может ухудшить состояние больного и закончиться летальным исходом. Обязательной мерой при обращении в стационар является госпитализация пациента в отделение и полное обездвиживание пораженной конечности. Затем врач проводит все необходимые методы обследования и составляет план терапии.
При таком заболевании назначают медикаменты, физиотерапевтические методы и оперативное вмешательство.
Терапия медикаментами
Лечение гнойного артрита начинают с назначения антибиотиков, представленных в таблице:
Реактивный артрит сустава коленаОколо 30% людей сталкивается с воспалительной патологией суставов после перенесенной хламидийной или микоплазменной инфекции. Реактивный артрит коленного сустава у детей — одно из наиболее частых заболеваний, которое выявляют ревматологи. Симптоматика держится от 3 до 12 месяцев с последующим постепенным угасанием. Опасность болезни связана с высокой склонностью к рецидивам, вовлечением в процесс все большего количества суставных зон. Тяжелые формы ведут к деформации и деструкции коленных суставов, с последующим развитием анкилоза и обездвиженностью.
Что провоцирует болезнь: предпосылки развития и патогенез
В основе реактивного воспаления суставов лежит генетически обусловленная аномалия иммунной системы. Распространенность HLA-B27 антигенов у европейцев доходит до 8%, у скандинавов равняется 20%, у японцев 2—4%. Мужской пол болеет в 10 раз чаще прекрасной половины человечества. Для возникновения заболевания достаточно занесения инфекционных патогенов:
- урогенитальной инфекции (микоплазмы, хламидии);
- кишечной группы (иерсинии, сальмонеллы, клостридии, кампилобактерии);
- ОРВИ.
Иногда болезнь начинается после использования вакцин против кори, краснухи, коклюша, туберкулеза. «Артритогенные» возбудители проникают в слизистую оболочку первичных очагов. Они размножаются внутри макрофагов и лейкоцитов. Их токсины поступают через кровь в органы-мишени. На микробные антигены, находящиеся за пределами полости коленного сустава, иммунная система синтезирует иммунокомплексы. Перекрестно реагирующие антитела поражают клетки самого организма. Они откладываются в синовиальной оболочке, запуская реактивное воспаление.
Заболевание выявляют в 50 раз чаще у носителей антигена HLA-B27, повышающего вероятность появления этой патологии.
Как распознать заболевание: типичные симптомы
Характерный нюанс — первые признаки патологии появляются через 2—3 недели после перенесенных кишечных, мочеполовых или венерических инфекций. Классическая триада симптомов — визитная карточка реактивного артрита коленной зоны:
- Уретрогенитальное воспаление. Проявляется первым, включает частые и болезненные мочеиспускания, жжение, зуд. Цервицит у женщин сопровождается болью в лобковой области, гнойными и слизистыми выделениями.
- Конъюнктивит. Сопровождается слезотечением, покраснением, резью и болью в глазах. Появляется через 3—5 дней после появления симптомов воспаления уретры.
- Артрит. Первый острый эпизод возникает через 10—14 дней после урогенитальных симптомов. Проявляется асимметричным коленным моноартритом: отекает и краснеет кожа в зоне воспаления, локально повышается температура. Пациенты жалуются на сильную боль, нарушение движения, ригидность, скованность, невозможность в полном объеме сгибать и разгибать голень.
Особенность типичного протекания реактивного артрита — слабовыраженные признаки воспаления глаз и мочеиспускательного канала на фоне яркого поражения коленного сустава (правого или левого). Боль ощущается во всем суставе, возникает при любых движениях, обостряется в покое. По характеру бывает ноющая, тупая. Болезнь Рейтера — один из вариантов заболевания, появляющийся после хламидиоза, отличается сильными проявлениями всех трех симптомокомплексов. Реактивный артрит коленного сустава встречается наиболее часто и в детском возрасте. Болезнь начинается остро, через 2—3 недели после ОРВИ, мочевой или кишечной инфекции. Поражение несимметрично. Ребенок жалуется на боль в суставе, прихрамывает при ходьбе, выражены местные симптомы воспаления в коленной зоне.
Методы диагностики реактивного артрита коленного сустава
Для правильной постановки диагноза назначают лабораторные анализы и диагностические исследования. Комплекс мероприятий включает:
- ОАК и ОАМ;
- биохимический анализ;
- серологические исследования;
- исследование первой порции мочи;
- тест на выявление урогенитальной инфекции;
- рентген;
- УЗИ;
- ПЦР;
- артроскопию;
- консультацию уролога, венеролога;
- осмотр офтальмолога.
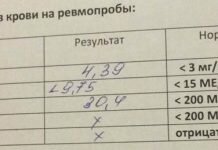
Признаками, подтверждающими реактивный артрит, будут повышенное СОЭ, положительный С-реактивный белок, отрицательный тест на РФ и АНФ, выявление возбудителя ПЦР-методом, специфический маркер HLA-27.
Как лечить: эффективные препараты
Основные подходы в терапии: борьба с кишечной и урогенитальной инфекцией, подавление воспалительной реакции, профилактика деструкции. Лечение проводится комплексно и включает в схему лекарственные средства, физиотерапию, массаж, ЛФК. Ревматологи назначают следующие группы препаратов, представленные в таблице:
Чем опасен реактивный артрит: последствия и осложненияПри поздней диагностике и задержке лечения болезнь протекает с частыми рецидивами. Велика вероятность хронизации воспалительного процесса. Пациентов постоянно беспокоят регулярные боли в суставе, ослабление связочно-мышечного аппарата, ограничение подвижности, хромота, сниженная трудоспособность. При агрессивном течении и наличии HLA-B27 генетического фактора развивается деструктивная деформация колена, ведущая к инвалидности.
Как предупредить заболевание, прогнозы реактивного артрита
Заболеет пациент или нет, а также будут ли у него рецидивы, во многом зависит от соблюдения правил личной гигиены и предписаний ревматолога после выписки. Эффективные меры профилактики:
- Избегание незащищенного секса и случайных половых связей.
- Выполнение правил интимной гигиены.
- Избегание переохлаждений и рецидивов вирусных инфекций после выздоровления.
- Повышение иммунитета путем закаливания и при помощи иммунокорректоров.
- Обогащение рациона натуральной витаминизированной пищей.
- Прием комплексных витаминов и минералов 2 раза в год после перенесенного артрита.
Правильное комплексное лечение в 20% случаев исключает рецидивы и затяжное течение. У 50% пациентов заболевание рецидивирует раз в 3—6 месяцев. В хроническую форму патология переходит у 17—20% больных, активно прогрессируя в периоды обострений. В 5% случаев у пациентов с генетической предрасположенностью деформируется и разрушается коленный сустав.
Артрит сустава колена
Гонартрит или артрит коленного сустава возникает под влиянием множества патологических факторов, которые необходимо учесть при выборе схемы терапии. Заболевание характеризуется выраженной симптоматикой, которая ухудшается по мере прогрессирования патологии. Лечит артрит врач-артролог, именно к нему рекомендуется записаться на прием при подозрительных симптомах. Лечение должно быть комплексным, если консервативные методы оказались бессильными, без операции не обойтись.
Причины возникновения
Артрит колена — патология воспалительно-дегенеративной природы, при которой поражаются внутри- и околосуставные структуры. Основная причина прогрессирования такого заболевания — повышенные физические нагрузки на нижние конечности. Но воспаление суставов может возникнуть и под влиянием таких негативных факторов:
- нарушение обменных функций организма;
- травмы, ушибы, вывихи, подвывихи и переломы ног;
- возрастные изменения;
- лишняя масса тела;
- наследственная предрасположенность;
- ослабление иммунных защитных свойств;
- осложнение после перенесенных инфекционных заболеваний;
- нарушение кровообращения и питания в коленках.
Полностью вылечить артрит левого или правого колена невозможно, однако если выяснить причины возникновения патологии и соблюдать все рекомендации врача, удастся предотвратить рецидивы и продлить ремиссию надолго.
Какие существуют виды гонартрита?
Учитывая характер прогрессирования, артрит коленного сустава бывает таких разновидностей:
Другие разновидности
В зависимости от выраженности симптомов различают острый артрит коленного сустава и хронический. Учитывая этиологию происхождения, описывают такие виды артрита коленного сустава:
- энтеропатический;
- псориатический;
- подрагический;
- волчаночный;
- склеродермический;
- ювенильный;
- инфекционный.
Вернуться к оглавлению
Симптомы характерные при артрите коленного сустава
Все формы патологии имеют разную этиологию развития, однако сопровождающая симптоматика существенно не отличается. Общие признаки артрита коленного сустава такие:
- Острый болевой синдром, который становится выраженней по мере прогрессирования болезни. Симптомы усиливаются после физических нагрузок либо длительной ходьбы. Со временем боли в суставах беспокоят все время, не прекращаясь даже в ночное время и после продолжительного отдыха.
- Скованность работы конечностей после пробуждения. По утрам сустав тяжело разрабатывать, наблюдается «заклинивание» конечности.
- Отек колена. Вследствие прогрессирования воспаления сочленение отекает, локально повышается температура кожных покровов, наблюдается покраснение.
- Деформация сустава. Наблюдается в запущенных случаях. В такой ситуации функционирование больной ноги полностью либо частично нарушено, человек становится инвалидом.
Вернуться к оглавлению
Последствия
Если определить болезнь своевременно и не затягивать с лечением, прогноз на выздоровление положительный. В противном случае больной рискует получить такие осложнения:
- воспаление и разрушение связочно-сухожильного аппарата;
- дистрофия мышечных тканей;
- образование кистообразных наростов;
- полное обездвиживание конечности;
- инвалидизация.
Опасные осложнения развиваются при ревматоидном артрите. В этом случае страдают внутренние органы — сердце, сосуды, почки, печень.
Как диагностируют?
При характерных признаках артрита необходимо срочно обращаться к врачу. После первичного осмотра и сбора анамнеза доктор направит больного на ряд лабораторных и инструментальных исследовательских мероприятий, с помощью которых удастся подтвердить или опровергнуть диагноз. Лабораторная диагностика включает в себя:
- Общий анализ крови. Если развивается артрит, результат покажет увеличение количества лейкоцитов и скорости СОЭ, снижение уровня гемоглобина и уменьшение объема эритроцитов.
- Биохимический анализ. Исследуется уровень мочевой кислоты, С-реактивного белка, креатинина, мочевины.
- Серологическое исследование на антинуклеарный фактор и антитела (АТ) к ДНК.
- Общий анализ мочи. Назначается для дифференциальной диагностики. Помогает исключить или подтвердить другие патологии, прогрессирующие в организме на фоне артрита.
Полноценная диагностика артрита коленного сустава не обходится без инструментальных методов. Самые информативные способы исследования:
Какое назначается лечение?
Учитывая природу возникновения гонартрита, врач подбирает комплексные методы лечения, направленные на устранение симптомов воспаления. Назначаются следующие группы препаратов:
- Нестероидные противовоспалительные. Обладают обезболивающим, противовоспалительным и противоотечным свойством. Часто применяются:
- «Нимесил»;
- «Диклофенак»;
- «Кетопрофен»;
- «Нурофен».
- Глюкокортикостероиды. Применяются при острых болях и сильном воспалении, с которыми не могут справиться НПВС. Применяются в форме внутрисуставных инъекций такие лекарства:
- «Дипроспан»;
- «Преднизолон»;
- «Целестон»;
- «Гидрокортизон».
- Антибиотики. Назначают, если артрит коленного сустава имеет бактериальную природу:
- «Азитромицин»;
- «Линкомицин»;
- «Цефтриаксон».
- Иммуносупрессоры. Применяют при аутоиммунных нарушениях, спровоцировавших артрит. В эту группу входят такие препараты:
- «Метотрексат»;
- «Циклоспорин».
- Витаминные средства. Чтобы поддержать организм и ускорить выздоровление, назначают витамины при артрите:
- «Витрум»;
- «Компливит»;
- «Супрадин»;
- «Мильгамма».
Если колени воспалены, отекают и болят, без гелей и мазей наружного применения не обойтись. Хорошо себя зарекомендовали:
Каким должно быть питание?
Чтобы лечение артрита коленного сустава было максимально эффективным, важно наладить рацион и сесть на щадящую диету, в которой обязательно должны присутствовать:
- свежие фрукты, овощи, зелень;
- постное мясо, рыба;
- морепродукты;
- кисломолочные напитки;
- каши;
- отрубной хлеб;
- печень;
- сухофрукты, орехи, семечки.
Рекомендуется по минимуму использовать соль, острые специи и приправы, жирные соусы и заправки, животные жиры. Также важно отказаться от вредных привычек, алкоголя, курения. Не стоит употреблять шоколад, сладости с кремовыми наполнителями, сладкую газировку, магазинные соки. Необходимо наладить питьевой режим, выпивая в день не менее 1,5—2 л чистой воды.
Физиотерапия
В качестве вспомогательной терапии и для профилактики полезно пройти курс физиотерапевтических процедур, например, таких:
Гимнастика
Заниматься спортом и делать упражнения при гонартрите важно под строгим наблюдением врача. Базовый комплекс тренировок включает такие занятия:
- Лечь на пол, руки расположить вдоль туловища. Скользить по поверхности, сгибая-разгибая колени.
- Сесть на стул, ладони положить на колени. Имитировать езду на велосипеде.
- Концентрируя нагрузку в руках, осторожно передвигаться на коленях по полу.
При артрите можно заниматься йогой, пилатесом, аквааэробикой, плаваньем.
Хирургическое лечение
Если консервативные методы не помогли, назначается операция. Применяются такие варианты:
- аспирация или откачивание патологического экссудата из суставной полости;
- артроскопия, при которой удаляются пораженные структуры сочленения;
- эндопротезирование.
Вернуться к оглавлению
Профилактика
| Видео (кликните для воспроизведения). |
|
Доктор С.М.Бубновcкий подтверждает силу препарата... Читать далее >>> |
Соблюдая профилактические рекомендации, удастся предотвратить рецидивы артрита и продлить стадию ремиссии. Для здоровья суставов важно ежедневно делать зарядку, не переохлаждаться, дозировать нагрузки на конечности. Немаловажно отказаться от вредных привычек, следить за питанием, вести активный и здоровый образ жизни, не заниматься самолечением.
Источники
-
Парамонова, Ольга Антитиреоидные антитела и ревматоидный артрит / Ольга Парамонова. — М. : LAP Lambert Academic Publishing, 2012. — 184 c. -
Татьяна, Алексеевна Раскина Проблема остеопороза у мужчин с ревматоидным артритом: моногр. / Татьяна Алексеевна Раскина, Ирина Степановна Дыдыкина und Марина Васильевна Летаева. — М. : LAP Lambert Academic Publishing, 2012. — 112 c. -
Справочник практического врача. — Москва: Наука, 2009. — 608 c. - Дормидонтов, Е. Н. Ревматоидный артрит / Е. Н. Дормидонтов, Н. И. Коршунов, Б. Н. Фризен. — М. : Медицина, 1981. — 176 c.