Содержание
- 1 Задержка оссификации головок бедренных костей у детей: причины, лечение и профилактика
- 2 Дисплазия — Блог
- 3 Чем опасна незрелость тазобедренных суставов?
- 4 Задержка формирования ядер окостенения тазобедренных суставов: причины, диагностика, лечение и профилактика
- 5 Что такое дисплазия тазобедренных суставов у новорожденных
Задержка оссификации головок бедренных костей у детей: причины, лечение и профилактика
Человеческие тазобедренные сочленения формируются постепенно до двадцатилетнего возраста. Наиболее активное развитие идет на завершающем триместре беременности. Вследствие этого при преждевременных родах ядра сочленений малыша будут не сформированы. Задержка оссификации головки бедренной кости возможна и у рожденного в срок грудничка. Это говорит о патологическом состоянии – отсутствии либо замедленном развитии ядер окостенения. Своевременно принятые меры помогут избежать тяжелых расстройств опорно-двигательного аппарата.
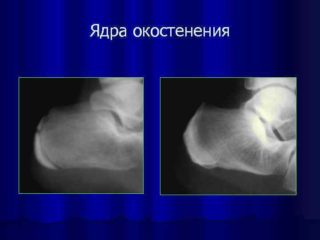
Нормы размеров ядер окостенения
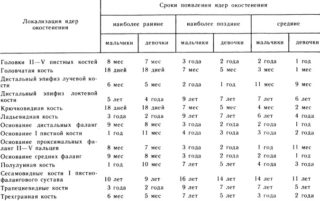
Средние показатели нормы размеров ядер окостенения головок бедренных костей рассчитывают по месяцам:
- Первый этап длится от начала развития суставных структур у плода до первых трех месяцев после рождения. У только появившегося на свет и у месячного ребенка окостенение головки бедра еще не началось. В составе суставных структур лишь хрящевая ткань, а их анатомия кардинально отличается от взрослой.
- Размер ядер окостенения головки бедра к шестимесячному возрасту примерно 0,3– 0,6 см. У девочек этот процесс проходит быстрее на 3–4 недели по сравнению с младенцами мужского пола.
- К пятилетнему возрасту костная ткань разрастается больше чем в десять раз.
Если отмечается задержка развития ядер окостенения головок бедренных костей, малыша необходимо показать доктору для своевременной диагностики патологии и назначения терапевтического курса.
Причины патологических состояний
Факторы, приводящие к задержке формирования зон окостенения:
- метаболические нарушения;
- гипертиреоз;
- рахит;
- искусственное вскармливание.
У деток недоразвитость ядра тазобедренного сочленения выявляется одновременно с дисплазией. Последняя способна развиться из-за наследственных факторов и недугов инфекционного типа в процессе беременности.
Чаще подобное заболевание проявляется у крошечных девочек и у деток, чьи мама и папа старше 40 лет.
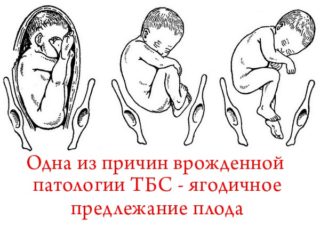
Также возникновение дисплазии провоцирует токсикоз и ягодичное предлежание.
При отсутствии точек окостенения с обеих сторон врачи назначают период ожидания под контролем. При одностороннем отклонении требуется срочная терапия.
Диагностика заболевания
Если у крохи до года отмечаются дисфункции нижних конечностей, отсутствие ядер окостенения головок бедренных костей считается патологическим состоянием и требует медицинского вмешательства.
Правильность формирования сочленений реально определить, не используя инструментальные диагностические методики. С этой целью проводят специальное тестирование:
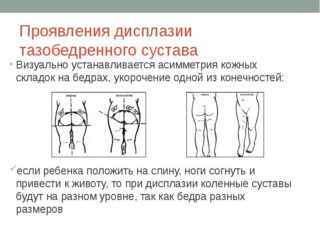
- Внешне оценивают расположение кожных складочек в бедренной части и под ягодичными мышцами. В норме они симметричны с обеих сторон. Разноуровневое расположение свидетельствует о задержке формирования сочленения.
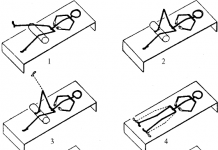
- Делают пробы на отведение бедра. Ноги малыша сгибают и прижимают к животу, потом плавно отводят их в стороны. В норме они легко раздвигаются, при отклонении есть ограничения.
- Вместе с вышеуказанной пробой проводят оценку соскальзывания. Если при разведении ног с одной из сторон чувствуется щелчок, вероятна гипоплазия ядер. Хруст спровоцирован плохим креплением бедренной головки в неразвитой впадине.
Такие пробы легко провести дома при соблюдении мер предосторожности, чтобы не нанести грудничку травму. Если хоть одна из них указывает на патологию, требуется ультразвуковое исследование тазобедренных сочленений. Обычно его делают на шестой неделе жизни ребенка.
С трехмесячного возраста для определения отклонений в районе таза и бедер используется рентген.
Рентгенография делается в прямой проекции, что позволяет медикам получить точные и подробные данные о состоянии тазобедренных сочленений крохи.
Терапевтические мероприятия
- Профилактические мероприятия и излечение рахита при помощи облучения ультрафиолетом и приема витамина D.
- Надевание особой шины для верного размещения суставных элементов относительно друг друга и их гармоничного развития.
- Проведение электрофореза с фосфором и кальцием, эуфилином, бишофитом.
- Использование парафиновых аппликаций и солевых ванн.
При подобной патологии малютке рекомендован массаж и ЛФК. Как правильно их делать дома, подскажет педиатр или детский ортопед. После курса терапевтических мероприятий требуется проведение вторичного УЗИ.
Если обнаружено замедленное окостенение головок бедренных костей, малютке не разрешается самостоятельно садиться либо вставать, поскольку это сведет на нет все достигнутые результаты лечения.
Профилактика патологии
Даже если у малыша наследственная расположенность к недугу, можно предупредить возникновение нарушения еще у зародыша. Для этой цели применяют профилактические меры, способствующие сохранению здоровья плода.
Поскольку рацион при вынашивании в первую очередь отражается на развитии крохи, во время счастливого ожидания будущей маме требуется полноценное питание и получение жизненно необходимых элементов. Нормальное формирование всех структур развивающегося в утробе эмбриона находится в прямой зависимости от рациона матери.
При каких-либо подозрениях на недостаток ценных элементов необходимо немедленно сообщить об этом наблюдающему врачу, поскольку авитаминоз и рахит являются главной причиной опорно-двигательных дисфункций.
Также для правильного формирования всех органов и систем, включая тазобедренные суставы, в меню крохи с 5–7 месяцев необходимо постепенно вводить дополнительные продукты питания.
Иногда в надежде на спокойный сон новорожденного родители туго его пеленают. Но «смирительная рубашка» способна дестабилизировать тазобедренное сочленение, в результате чего суставная оссификация будет нарушена. Чтобы не допустить этого, рекомендуется свободное пеленание, позволяющее малютке без затруднений шевелить руками и ногами.
Гипоплазия ядер окостенения головок – вероятная причина возникновения серьезного нарушения бедренных костей в будущем. Но, как правило, при соблюдении всех врачебных рекомендаций, проблема исчезает к полуторагодовалому возрасту, и костные структуры у ребенка развиваются нормально.
Дисплазия — Блог
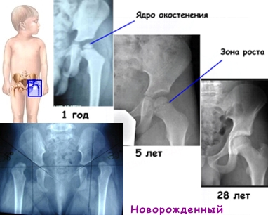
Тазобедренный сустав формируется у детей в утробе матери и длится в течение первого года жизни.
Ткани тазобедренного сустава закладываются у плода на шестой неделе его развития. У эмбриона в два месяца формируется подвижность в сочленении. Внутриутробный период и период первого года жизни человека ─ самые важные для развития тазобедренного сустава. На сроке беременности 3-5 месяцев формируются ядра окостенения, то есть формирование костной ткани тазобедренного сустава, к моменту рождения доношенного ребенка ядро окостенения имеет диаметр 3-6 миллиметров. У детей с дисплазией тбс и вывихами ядра могут отсутствовать и появиться лишь к двум годам.
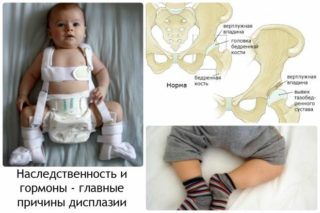
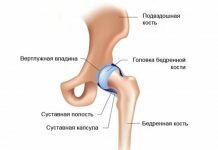
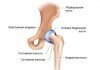
У грудничка сустав представлен хрящом, вертлужная впадина, головка бедренной кости, часть шейки бедренной кости имеет в основном хрящевую структуру. У родившихся младенцев вертлужная впадина имеет овальную форму, неглубокая, в нее вмещается всего треть головки кости бедра. Головка бедренной кости удерживается в вертлужной впадине за счет связочного аппарата и натяжения суставной капсулы.
В первый год жизни происходит стабилизация тазобедренного сустава, угол наклона вертлужной впадины уменьшается, шейка бедренной кости окостеневает, происходит центрация головки сустава, связочный аппарат укрепляется.
С 4-6 месяцев активно формируются ядра окостенения. К 5-6 годам у ребенка ядро окостенения увеличивается примерно в десять раз. К 14-17 годам происходит замена хряща костью. Шейка бедра растет до 18-20 лет за счет хрящевых зон. У взрослого человека рост кости бедра заканчивается, хрящ полностью заменен костью.
Если сустав развился неправильно, то головка бедренной кости не может удержаться в суставной впадине, и тогда констатируется дисплазия тбс.
Подробнее в отдельной статье : дисплазия суставов.
Причины развития дисплазии тбс у детей
В утром матери сустав может сформироваться неправильно по множеству различных причин, поэтому все они перечислены далее: генетические причины (25-30%), крупный плод, маловодие, многоплодная беременность, тазовое, поперечное, ягодичное предлежание плода, нарушение процессов обмена матери, нехватка витаминов у матери, особенно кальция и фосфора, йода, железа, витаминов Е и группы В, эндокринные нарушения во время беременности, гинекологические проблемы матери, гормональные нарушения (много прогестерона в поздние сроки беременности, фактор особенно важен для девочек), вирусные и инфекционные болезни матери, внутриутробное обвитие пуповиной, многоплодная беременность, поперечное положение плода, неправильное питание и вредные привычки матери, ранний токсикоз, поздний токсикоз, пороки сердца, нарушения работы сердечно-сосудистой системы, преждевременные роды, неблагоприятная экология, недоразвитие позвоночника, спинного мозга, повышенный тонус матки, ограничивающий подвижность плода в конце срока беременности.
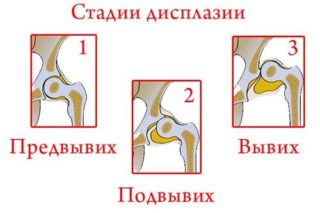
Степени дисплазии тбс
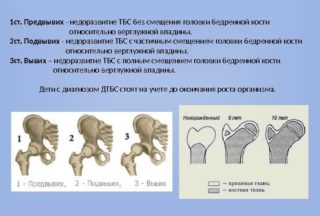
Дисплазия тбс у детей может быть выражена в разной степени. Предвывих (1 степень) характеризуется патологией только вертлужной впадиной, бедренная кость не смещена, но патология определяется клинически и рентгенологически. Подвывих (2 степень) отличается смещением бедренной кости, часть которой остается в вертлужной впадине. Врожденный вывих (3 степень) дисплазии тбс характеризуется расположением головки бедренной кости вне вертлужной впадины.
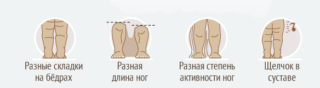
При нормально развитом суставе ножки малыша хорошо отводятся в стороны, имеют одинаковую длину, не имеют ограничения, характерно одинаковое количество складочек на ножках.
При подвывихе отведение бедра с патологией ограничено, при сформированном вывихе ограничение выражено сильно. При наличии каких-то симптомов дисплазии тбс стоит провести тщательную диагностику.
Диагностика дисплазии тбс у детей
Диагностикой заболевания являются рентгенологические исследования, плановые ультразвуковые исследования. УЗИ обычно делают в три месяца, рентген можно сделать непосредственно в роддоме, если возникли хоть какие-то подозрения на дисплазию тбс.
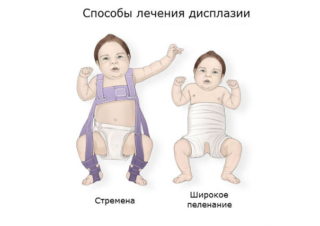
Лечение дисплазии тем эффективней, чем раньше начато. Сегодня успешно применяют такие средства, как шина Кошля (способствует центрации головки сустава, фиксирует бедра в разведенном состоянии, но дает малышу возможность активных движений в бедренных суставах), Стремена Павлика (тканевый грудной бандаж, способствует центрации головки сустава, укрепляет связки тазобедренного сустава, в этих стременах ребенок не выпрямляет ноги, другие движения возможны, эффективен в период от полугода до года).
Шина Фрейка используется при легких формах дисплазии тбс у детей, которые еще не достигли полугодовалого возраста, но не показана при вывихе, она предназначена для того чтобы бедра сохраняли свое положение под углом в девяносто градусов. При лечении других форм дисплазии у детей старше полугода используются разнообразные шины (Кошля, Виленского, Мирзоевой, Орлетт, аппарат Гневковсого, гипсование). При дисплазии тазобедренного сустава у детей старше года чаще всего используют гипс для фиксирования ног в определенных положениях. Положение Лоренца I ─ фиксация ног, согнутых под прямым углом в тазобедренных и коленных суставах при полном отведении бедер до плоскости кровати. Положение II ─ умеренное контролируемое отведение бедер, согнутых под углом 90 ˚. Положение III ─ немного отведенные ноги в выпрямленном состоянии. При достижении ребенком полутора лет, если дисплазия тбс не побеждена, обычно назначается операция (чаще «по Солтеру»).
В комплексном терапевтическом лечении при дисплазии тазобедренного сустава применяют ЛФК и укрепляющий массаж, чтобы укреплялись мышцы сустава, улучшалось его кровоснабжение. ЛФК целесообразно применять даже при отсутствии патологии, если у ребенка есть генетическая предрасположенность к дисплазии, в таких случаях эффективно проводить ЛФК без нагрузки на суставы в положении лежа.
В любом случае родителям, малыши которых имеют дисплазию тбс, не стоит отчаиваться, а надо набраться терпения и сил, чтобы преодолеть трудности. И это обязательно случится, если своевременно, под контролем врача проводить грамотную терапию.
Чем опасна незрелость тазобедренных суставов?
Физиологическая незрелость тазобедренных суставов у новорождённых детей — это не что иное, как медленное развитие ядра сустава. Окончательное развитие ядер должно произойти на 3–7 месяце жизни малыша. Но если этот срок продлевается, у ребенка могут возникнуть осложнения даже при ходьбе. Что же это за болезнь и как ее определить, мы поговорим далее.
Особенности болезни
Существует мнение о том, что недоразвитость тазобедренных суставов у новорожденных и дисплазия — одно и то же. Такое мнение является ошибочным, ведь это два разных заболевания. Дисплазия характеризуется неправильным формированием сустава, а вот недоразвитость – это медленное течение развития ядра сустава. Также стоит отметить тот факт, что у новорожденных девочек процесс созревания ядра проходит быстрее, чем у мальчиков. Это напрямую связано с гормоном эстрогеном, который влияет на более быстрое биологическое развитие организма малышки.
Абсолютно здоровый малыш, который только что появился на свет, имеет незрелый тазобедренный сустав. И это совершенно нормально в первые дни жизни, поскольку именно в этот период происходит формирование суставов. При этом следует знать, что строение связок младенца и взрослого человека значительно отличается.
Основные отличия заключаются в следующем:
- у младенцев большая вертикальность суставной впадины;
- связки новорождённых детей более эластичны;
- вертлюжная впадина имеет более уплощенную структуру.
Если вовремя не обратить внимания на эту проблему и игнорировать лечение, то не избежать отклонений в развитии ядра тазобедренного сустава. Лечение при позднем обнаружении проблемы будет более длительным и потребует гораздо больше усилий. Это связано с тем, что со временем хрящи начинают окостеневать, связки начинают формироваться вокруг недоразвитого сустава и принимают неправильную форму. Отсюда появляется большая вероятность возникновения таких патологий, как предвывих, подвывих и собственно вывих таза.
Если своевременно не начать лечение незрелости суставов, то может наступить дисплазия. Именно поэтому очень важно определить данную патологию в первые 2–3 недели жизни малыша. Именно на таких ранних сроках недоразвитие сустава легко поддается лечению, поэтому очень важно проходить с новорожденным все обследования.
Причины возникновения
Очень часто во время беременности женщина не получает необходимого количества витаминов и кальция. Подобный дефицит полезных веществ и витаминов в период беременности может привести к неправильному формированию соединительных тканей у ребенка. Но не только это служит причиной заболевания, существуют и следующие причины развития патологии:
- генетическая предрасположенность;
- проблемы с эндокринной системой в период беременности;
- инфекции, приобретённые в период вынашивания ребёнка;
- беременность у женщин в возрасте;
- непрекращающийся токсикоз;
- угрозы выкидыша;
- тяжелое или слишком стремительное течение родовой деятельности;
- предродовое положение плода, мешающее его нормальной подвижности.
Только крайне опытные специалисты могут распознать недоразвитие тазобедренного сустава у новорожденного. Такое заболевание крайне редко удается диагностировать на первых месяцах жизни ребенка.
Стоит отметить, что слишком тугое пеленание является нежелательным для ребенка. Подобные действия также могут отразиться на развитии тазобедренных суставов, но проявиться патология уже гораздо позже, даже во время взрослой жизни человека. Такие последствия пеленания позже проявляются в виде артроза суставов.
Сопутствующие симптомы
Симптоматика у такого заболевания выражается следующими признаками:
- Отклонения в симметричности паховых и ягодичных складок.
- У новорожденного наблюдается разная длина конечностей.
- Ноги ребенка испытывают трудности при разведении их на 170 градусов.
Диагностика
Такое заболевание, как незрелость тазобедренного сустава у новорождённых, могут обнаружить еще в роддоме в первые дни жизни ребенка. Если такая ситуация возникла, родителям дадут направление на осмотр к специалисту по этому профилю. Тут, главное понять то, что если проигнорировать диагноз или пойти на обследование слишком поздно, то дальнейшее развитие заболевания может вызвать серьёзные осложнения.
Врач ортопед при визуальном осмотре малыша и по рассказам родителей о том, как ребенок себя ведет, начинает склоняться к какому-то диагнозу. Для подтверждения подозрений врача назначается УЗИ суставов. На основании данных полученных при таком исследовании и устанавливается точный диагноз. Также может быть использована ультрасонография. Если ребенку уже больше 3 месяцев, для диагностики используется рентген.
Классификация типов незрелости
Существует несколько разновидностей недоразвития ТБС:
- Ацетабулярная недоразвитость сустава. Такой тип принято считать врождённым. Это незрелость тазобедренных суставов у новорожденных, которую ещё называют «тип 2а» по Граф. Встречается довольно часто. Такое отклонение от нормы считается легко устранимым, а основным методом лечения является массаж.
- Недоразвитие бедренной кости в проксимальном отделе. При таком типе заболевания отклонения идут в шейно–диафазарном угле.
- Ротационная незрелость. В этом случае ключевым является угол между осью тазобедренного сустава малыша и осью колена.
Методы лечения
| Видео (кликните для воспроизведения). |
 |
История лечения: Как Дмитрий Николаев избавился от боли в суставах |
Существует очень большой выбор методик в терапии этого заболевания у младенца. Скорее всего, родителям будет предложено фиксирование ножек ребенка в определенном положении, специальными приборами. Нужно будет сгибать ножки, и разводить их в определенные положения по назначению врача ортопеда.
Для данных процедур очень часто используются:
- Шины.
- Специализированное ортопедическое оборудование.
- Стремена Павлика.
- Специально разработанные подушки для лечения этого заболевания.
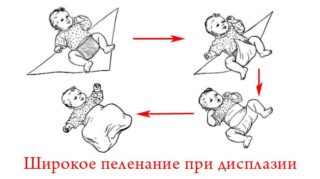
- Метод широкого пеленания ребенка.
Если терапию начать вовремя, то справиться с этим недугом будет легче, чем когда хрящи и кости у малыша начнут окостенение. Главное, запомнить, что ребенок должен спокойно реагировать на методы лечения, если что-то доставляет ему дискомфорт или очень ограничивает его в движениях, стоит снова обратиться к врачу для подбора другой методики лечения. Не стоит травмировать ребенка с первых дней жизни.
При назначении лечебного массажа, врач указывает приемы, которые должен использовать массажист для достижения лучшего эффекта. Кроме того, на приеме, родители получают большой объем информации и рекомендации по физическим нагрузкам, которые они должны проводить с малышом и как правильно это делать.
Если все-таки не удалось справиться с этим заболеванием на ранних сроках развития, то после достижения ребенком возраста 2 лет, назначается вправление вывиха сустава, и наложение гипсовой фиксирующей повязки. Если и в этом случае время будет упущено и ребенку будет уже 5 лет, то тут останется только единственный выход – хирургическое вмешательство.
Уважаемые родители, начинайте терапию этого недуга при первых признаках его развития, не игнорируйте врачебные рекомендации. Это поможет вашему ребенку расти здоровым, как все дети. А это самое главное для всех родителей.
Видео «Лечение ТБС у ребенка»
Напоследок посмотрите видео о том, как героиня ролика лечила недоразвитость у своего малыша с 3 месяцев.
Задержка формирования ядер окостенения тазобедренных суставов: причины, диагностика, лечение и профилактика
Медицинская статистика новорожденных детей говорит, что в 2 – 3 % случаев встречается врожденная дисплазия ТБС. В 80% из них патология обнаруживается у девочек. Задержка формирования ядер окостенения тазобедренного сустава начинает развиваться внутриутробно. В течение первого года жизни кости таза должны стабилизироваться и начать развиваться, но это происходит не всегда, поэтому особое внимание педиатры уделяют формированию костной ткани в первые пол года жизни.
Более серьезная патология – аплазия ТБС. При этом отсутствует какая-либо часть сустава – головка бедра или вертлужная впадина.
Анатомические особенности
Следующие три месяца показывают, как развивается сустав:
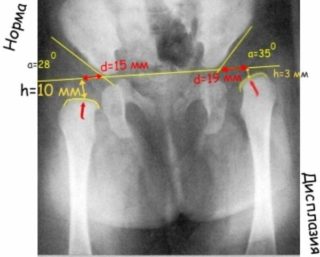
- уменьшается ли угол вертикального расположения вертлужной впадины – в норме он должен уменьшиться с 60 градусов до 50;
- совпадает ли головка бедренной кости с центром круглой впадины и степень вхождения.
При дисплазии задерживается оссификация (процесс образования) тазобедренных суставов у грудничков. Процесс может развиваться по-разному:
- в виде заращения вертлужной впадины или заполнение ее жировой тканью;
- увеличения или уменьшения размеров бедренной головки.
Это приводит к несоответствию размеров бедренной головки и впадины. При несвоевременном обращении родителей ребенка к врачу сустав может полностью разрушиться, что грозит операцией по его замене.
Норма развития по месяцам
Первые три месяца определить проблему тяжело, потому что сустав представляет собой хрящи, которые не видны на рентгеновских снимках и УЗИ. Первую информацию о состоянии суставов можно получить другими способами.
В 4 месяца появляются признаки окостенения головки бедра. У девочек центры появляются раньше, чем у мальчиков. При отсутствии ядер окостенения тазобедренных суставов в течение 6 – 7 месяцев, процесс формирования сустава считается запоздалым, и врачи предлагают коррекционную гимнастику или ношение приспособлений, удерживающих ножки малыша в согнутом разведенном положении.
Если в течение 6 месяцев у ребенка не развивается ядро окостенения, его опорно-двигательный аппарат находится под угрозой.
В норме при развитии ядер окостенения тазобедренных суставов до 5 – 6 лет прирост костной ткани должен увеличиться в 10 раз.
- Незрелость ТБС. Может наблюдаться у здоровых детей. Не является патологией.
- Дисплазия первой степени – предвывих. Патология видна на рентгеновских снимках. Бедренная кость находится на своем месте без смещения.
- Подвывих, при котором головка частично смещена, но находится в вертлужной впадине.
- Вывих ТБС – бедренная головка находится отдельно от впадины или выше нее.
Замечено, что при отсутствии тугого пеленания с прямыми ногами дисплазия способна самоустраняться в течение первых шести месяцев жизни.
Причины нарушения оссификации ядра
Выделяют 4 группы причин, которые оказывают влияние на неполноценное формирование тазобедренных суставов у детей:
- Нарушения внутриутробной закладки тканей. Патология плохо поддается лечению, так как некоторые ткани изначально отсутствуют и не могут вырасти.
- Генетическая предрасположенность. Передается по материнской линии.
- Врожденные патологии позвоночника и нервной системы. Обычно имеют сопутствующие нарушения опорно-двигательного аппарата.
- Воздействие гормонов матери на организм ребенка. Предположение оправдывает себя, так как в первые месяцы после рождения сустав начинает развиваться нормально. Такие проблемы легче всего лечатся, а иногда проходят незамеченными.
Кроме основных причин, влияющих на задержку развития бедренного сочленения, выделяют факторы, способствующие появлению симптомов:
- повышенный тонус матки, тазовое предлежание ребенка, крупный плод;
- недостаточное поступление в организм матер питательных веществ – кальция, йода, витамина D, железа, витамина Е, витаминов группы В;
- многоплодная беременность;
- искусственное вскармливание новорожденного;
- эндокринные нарушения – гипотиреоз, сахарный диабет одного из родителей;
- рождение ребенка зимой, когда меньше солнца и витамин D в коже не вырабатывается, в результате хуже усваивается кальций.
Вирусные или бактериальные инфекции матери в период вынашивания плода могут провоцировать недоразвитие тазобедренного сустава.
Диагностика патологии
- Складки на одной ноге расположены выше, значит есть риск патологии на этой стороне. Явно выраженная асимметрия – признак дисплазии. Незначительно выраженная не является подтверждением диагноза.
- Симптом щелчка – наиболее достоверный признак, по которому определяют наличие дисплазии без медицинской аппаратуры. При разведении ножек и надавливании на большой вертел слышен слабый хруст – головка бедра вправляется в круглую впадину. При сведении в обратном порядке звук повторяется – головка выходит из впадины.
- В норме грудничок способен развести ножки на 90 градусов. При патологии обе ноги или одна не ложатся на плоскость. Один из самых достоверных признаков, по которым определяют проблему на самых ранних стадиях.
- У детей старше 1 года по причине не леченной дисплазии могут укорачиваться конечности со стороны вывиха. Для определения кладут малыша на спину. Ноги согнуты в тазобедренном суставе. Стопы находятся на столе. Разницу определяют по высоте колен.
Детям в возрасте от 4 месяцев назначается рентген или ультразвуковое исследование.
Методы лечения
В возрасте до 6 месяцев малышам рекомендуется ношение стремян без ограничения подвижности суставов. После 6 месяцев при отсутствии прогресса в формировании ядрышек нужна фиксирующая конструкция – перекладина между разведенными ногами. При задержке развития ТБС дополнительно назначаются препараты кальция и прогулки на воздухе, солнечные ванны. Если ребенок находится на грудном вскармливании, препараты кальция назначаются матери.
Массаж начинают проводить с первых дней жизни, если при осмотре выявлено отставание в развитии тазобедренного сустава. При регулярном проведении массажных процедур патология может исчезнуть самостоятельно к трехмесячному возрасту.
Гимнастика
Лечебная физкультура также проводится рано. Это позволяет улучшить кровоснабжение суставов, способствует укреплению мышц и связок. Упражнения делаются в двух положениях: лежа на спине и на животе. В период лечения ребенка нельзя сажать и ставить на ножки.
Парафиновые аппликации
Температура расплавленного парафина должна бать в пределах 40 – 45 градусов для маленьких детей. Процедура направлена на ускорение кровотока в пораженном месте. Мышечная ткань лучше развивается при тепловой стимуляции. В парафин иногда добавляют озокерит. Для лечения дисплазии ТБС детям накладывают слой парафина от области ягодиц до стопы в форме сапожка. Новорожденным вещество держат на теле 7 минут. После 6 месяцев – 10 минут. После процедуры проводят массаж. Рекомендуется 20 обертываний парафином.
Профилактика патологии у детей
Профилактику начинают с питания матери во время беременности. Если в семье по материнской линии случались заболевания суставов, можно предугадать, что у новорожденного ребенка могут быть подобные проблемы. Особенно, если ребенок – девочка.
Своевременный ранний осмотр ребенка – в 1 месяц, 3 месяца от рождения. Тугое пеленание может негативно отразиться на состоянии суставов. Еще в конце прошлого столетия в Японии проводилась программа, которая не рекомендовала пеленание детей грудного возраста. Информацию старались донести до бабушек, ухаживающих за младенцами, чтобы те не пользовались старыми методами. В результате случаи дисплазии в стране снизились до 0,1 %.
Старших детей рекомендуется отдавать в бассейн на плавание, чтобы развивались мышцы и суставы, так как остаточные явления дисплазии могут проявляться в зрелом возрасте в виде коксартрозов.
Профилактические меры для матери
Тяжелое протекание беременности – токсикоз, повышенный тонус матки, беременность двойней – являются факторами риска, при которых замедляется развитие тазобедренного сустава. Чтобы избежать последствий, мать должна рационально питаться, употреблять витамины, минеральные вещества. Во второй половине беременности контролировать маточный тонус и больше гулять на свежем воздухе.
В начале беременности женщина должна сообщить врачу, если в семье были случаи заболевания тазобедренных суставов. После рождения ребенка мать обязана приносить малыша для регулярных осмотров узкими специалистами.
Что такое дисплазия тазобедренных суставов у новорожденных
Недоразвитие тазовых костей у новорожденных – это не болезнь, но оставлять без внимания и активных действий это состояние нельзя, так как в будущем дисплазия может обернуться стойкими нарушениями походки, искривлением позвоночного столба. В большинстве случаев дисплазия тазобедренных суставов у младенца лечится просто, но начинать необходимо сразу после постановки диагноза, чтобы малыш быстрее начал ходить и не испытывал при этом неудобств.
Причины и факторы риска развития дисплазии ТБС у детей
Повлиять на процесс формирования костной ткани ребенка в период беременности сложно, так как мать часто не догадывается, что такая патология существует и не знает, у кого в роду были подобные проблемы, на что необходимо обращать внимание. Важно обнаружить проблему в первом полугодии жизни, чтобы вовремя провести коррекцию. В этот период кости еще поддаются внешним воздействиям. Если создать подходящие условия, признаки дисплазии тазобедренных суставов у грудничков исчезнут.
Девочки больше подвержены возникновению патологии, чем мальчики. Это связано с релаксином – гормоном, который вырабатывается в организме женщины в третьем триместре беременности. Релаксин подготавливает тазовые кости к родам и делает их подвижными. При этом вещество воздействует не только на кости матери, ребенок девочка также ему подвергается. Группа риска:
- Первенцы, так как наибольшее количество релаксина вырабатывается перед первыми родами, впоследствии его будет гораздо меньше.
- Дети, вес которых превышает 3,5 кг – чем больше вес плода, тем большее давление приходится на тазовые кости.
- Ягодичное предлежание, когда ноги согнуты в тазобедренном суставе и стопы находятся возле плеч ребенка. Если малыш рождается самостоятельно, тазовая область испытывает большие нагрузки. Учитывая, что кости сами по себе мягкие, да еще находятся под воздействием релаксина, можно ожидать, что ребенок родится с подвывихом или даже с вывихом. В связи с этим матерям, у которых дети «сидят» на попе в утробе, делают кесарево сечение;
- Наследственность. Определяется по женской линии, при этом риск родить ребенка с дисплазией возрастает в 3 – 4 раза.
Для сравнения: на каждый случай рождения мальчика с недоразвитыми тазовыми суставами приходится 7 случаев рождения девочек с аналогичной патологией.
- недоношенность и нарушение метаболизма в соединительной ткани из-за сниженного тонуса стенок артерий и недостаточном поступлении кислорода и питательных веществ к суставной сумке;
- неврологические расстройства, в том числе нарушения в шейном отделе позвоночника, которые приводят к мышечным спазмам на уровне таза, что вызывает его перекрут;
- вагинальный бактериоз матери и другие инфекции родовых путей;
- токсоплазмоз матери;
- возраст первородящей женщины моложе 20 лет, так как кости заканчивают свое формирование позже и на момент родов являются незрелыми;
- курение во время беременности;
- родовые травмы и тугое пеленание новорожденных.
Исследование, проведенное кандидатом медицинских наук Каменских М. С, показывает, что не все методы терапевтического воздействия применимы к новорожденным, тем более если малыш родился недоношенным.
Формы и степени патологии
- Предвывих. Определяют по свободному перемещению сустава в вертлужной впадине. Связки ослаблены, что создает нестабильность в тазовых костях. Эта проблема встречается чаще всех остальных.
- Подвывих. Бедренная головка может выскакивать из своего места и возвращаться обратно. Обычно слышен глухой звук наподобие щелчка. Подвывих может возникнуть после незамеченного предвывиха. Это состояние более серьезное и требует внимания.
- Вывих. Встречается при рождении редко. Бывает полным и неполным. В первом случае нарушается контакт впадины с головкой. При неполном сустав сдвигается.
По статистике, 30 % новорожденных имеют подвывих или предвывих. В таких случаях ребенка показывают ортопеду, который назначает лечебные мероприятия. Кости дорастают, и сустав принимает правильное положение.
Симптомы дисплазии
Некоторые признаки дисплазии тазобедренных суставов у детей до года можно определить визуально. Этого достаточно, чтобы посетить детского ортопеда и начать принимать меры.
Тревожные для родителей симптомы:
-
Складки на ножках и под ягодицами должны располагаться одинаково. При асимметрии есть подозрение, что у ребенка врожденная дисплазия. При сильном расхождении складок возможен вывих.
Двухстороннее поражение тазобедренного сустава не дает асимметрии складок, поэтому ребенка показывают ортопеду в любом случае, особенно, если у матери или ее родственников по женской линии были какие-либо проблемы с костями.
Различают 3 степени дисплазии у грудничков, каждая из которых имеет свои симптомы:
- 1 степень характеризуется слабой симптоматикой. Ножки ребенка одинаковой длины, асимметрия складок либо отсутствует, либо выражена неярко. Заподозрить патологию можно по легкому толчку при разведении ножек в стороны на 90 градусов.
- При 2 степени складки на стороне тела, где есть патология, расположены выше. Они более глубокие. Конечности разной длины. Характерно вальгусное расположение стоп, при котором пятка смотрит наружу, а стопа заваливается внутрь. При дисплазии 2 степени имеется недоразвитие заднего края суставной выемки.
- Дисплазию 3 степени выявляют, когда ребенок начинает ходить. Изменения в походке и сильное напряжение приводящих мышц, которые расположены на внутренней поверхности бедра, дают основания предположить, что центр вертлужной впадины не совпадает с центром бедренной головки. В этом возрасте родителям будет предложено загипсовать ножки, так как время упущено, а последствия неправильного формирования тазобедренного сустава будут преследовать человека всю оставшуюся жизнь.
Если диагностирована патология 3 степени, следует приложить максимум усилий для исправления суставов, так как ребенку грозит нарушение осанки, походки, возможны неврологические заболевания из-за искривления позвоночного столба.
Диагностика
Первый осмотр проводит врач еще в роддоме. Далее назначают плановые посещения врача-педиатра, который в случае неправильного положения ножек направляет на консультацию к ортопеду. После визуального осмотра необходимо подтверждение на рентгеновском аппарате или УЗИ.
Для детей до 3 месяцев единственно доступным методом является УЗИ тазобедренных суставов. Рентген не очень информативен, так как кости ребенка имеют другую структуру. Чтобы получить качественный снимок, малыш должен лежать неподвижно на столе. Лучше приходить на процедуру, когда ребенок спит.
Методы терапии
Подобрать правильно лечение – главная задача ортопеда. Важно не переборщить с различными приспособлениями, иначе ребенок будет развиваться хуже. Не редки случаи, когда малыш, длительно находящийся в неподвижном состоянии, выглядит угнетенным. Ограниченность в движениях влияет на психику, делает малыша угрюмым или беспокойным. Подходить к решению проблемы только с ортопедической стороны неправильно.
Комплексный подход – мануальная терапия, ортопедические приспособления, массаж, хирургия – нужны только в самых тяжелых случаях при истинном вывихе бедра, если возраст ребенка не позволяет провести мягкую коррекцию.
- восстановить подвижность позвоночника в грудном возрасте, чтобы впоследствии не было сколиоза или остеохондроза;
- снять мышечный тонус спины, мешающий правильно формироваться суставам в теле;
- если есть ограничение в движении головой, значит, присутствует кривошея, что также устраняется при помощи мануальной терапии.
Насколько правильно определена причина, настолько эффективным и быстрым будет лечение. Не всем детям помогают стремена или гипсование. У некоторых положительной динамики не наблюдается вовсе, но время уходит. В детском организме каждую минуту происходят изменения, поэтому важно направить их по верному пути.
Пример: у ребенка родовая травма – подвывих шейного позвонка, вследствие чего мышцы плечевого пояса напряжены и неправильно развивается тазобедренный сустав, потому что напряжение передается ниже. Малышу одели стремена и «дорастили» суставы. При этом проблема с шеей осталась. Результат: отставание в развитии по причине гипоксии мозга.
Возможные осложнения и последствия
Степень тяжести и возможные осложнения часто преувеличены врачами. По статистике, у детей после ношения стремян скорее разовьется искривление позвоночника, чем хромота. Далее, во взрослом возрасте, возможен остеохондроз.
Ношение фиксирующих приспособлений детьми в возрасте 6 – 12 месяцев сказывается на общем развитии ребенка. В этот период малыши активно исследуют мир, а стремена мешают процессу, что вызывает недовольство и формируют капризный характер. Если применяется гипсование в более старшем возрасте, таким образом можно сломать формирующуюся психику малыша и затормозить развитие на много лет вперед. Ни один ребенок не хочет лежать в кровати без движения – это не свойственно детскому организму.
Предложения врачей обездвижить растущего малыша нужно обдумать с нескольких позиций: прежде всего, с позиции ребенка.
Существуют специальные методики, которые не используют старые направления лечения. Автором одной из них является Геннадий Игнатьев. У его пациентов не наблюдается отсроченных осложнений, которые появляются в подростковом или взрослом возрасте из-за неправильно установленных причин дисплазии тазобедренных суставов.
Профилактические меры
| Видео (кликните для воспроизведения). |
|
Доктор С.М.Бубновcкий подтверждает силу препарата... Читать далее >>> |
После рождения малыша не рекомендуется тугое пеленание с вытянутыми ножками. В странах Африки женщины носят грудных детей на спине с широко разведенными ногами, случаев дисплазии у них намного меньше. В Японии были времена, когда около 10 % населения страдали проблемами тазобедренных суставов из-за привычки туго пеленать детей. Уровень заболеваемости снизился, когда была проведена кампания, заставившая бабушек и мам пересмотреть подход к пеленанию.
Кормить ребенка грудным молоком полезнее с точки зрения усвоения питательных веществ, а солнечные ванны стимулируют образование витамина D, в паре с которым лучше усваивается кальций.
Источники
-
Барчаи, Е. Анатомия для художников / Е. Барчаи. — М. : Эксмо, 2007. — 344 c. -
Ольга, Барышева Апоптоз периферических лимфоцитов при ревматоидном артрите / Барышева Ольга , Наталья Везикова und Ирина Марусенко. — М. : Palmarium Academic Publishing, 2014. — 108 c. -
Дегенеративно-дистрофические поражения позвоночника (лучевая диагностика, осложнения после дисэктомии) / Т. Е. Рамешвили и др. — М. : ЭЛБИ-СПб, 2011. — 224 c. - Романова, Марина Юрьевна Подагра, радикулит, артроз. Проверенные рецепты и лечебное питание для сохранения здоровья суставов / Романова Марина Юрьевна. — М. : Виват, 2017. — 918 c.