Содержание
- 1 Реактивный артрит коленного сустава у детей: причины, симптомы и лечение
- 2 Причины и симптомы реактивного артрита у детей, методы лечения заболевания
- 3 Детский артрит коленного сустава: симптомы и лечение
- 4 Артрит у детей: виды, причины, симптомы, лечение
Реактивный артрит коленного сустава у детей: причины, симптомы и лечение
Реактивный артрит считается одной из главных проблем детской ревматологии. Мальчики болеют значительно чаще девочек, и по статистическим данным распространенность данного заболевания составляет: 80 – 90 детей с установленным диагнозом на 100 тысяч здорового детского населения. Наиболее часто болезнь диагностируется в возрасте от 9 до 14 лет.
Ранее этот вид воспаления коленного сустава считалось «асептическим» или «стерильным», так как патологический процесс не связан с непосредственным проникновением возбудителя в сустав.
Почему воспаляются суставы?
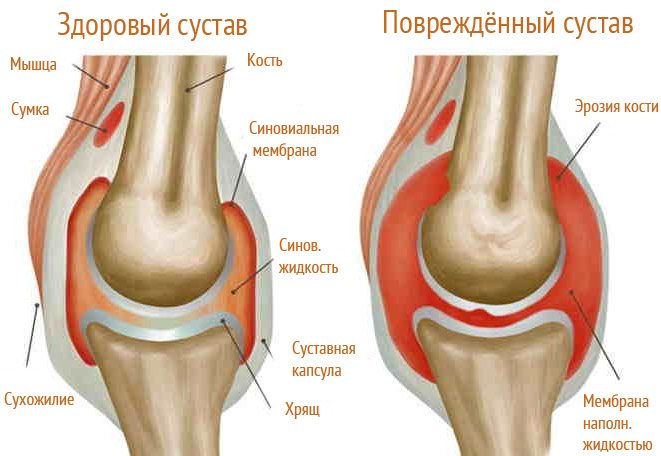
Реактивный артрит коленного сустава у детей представляет собой негнойное воспаление структурных элементов сустава (хрящи, синовиальную оболочку, капсулы), которое развивается в течение месяца после перенесенного инфекционного процесса. Реактивный артрит часто путают с инфекционным, но механизм возникновения данной патологии иной – воспаление связано с атипичной реакцией иммунной системы на попадание патогенных микроорганизмов в организм ребенка.
Причины развития постинфекционного воспалительного процесса в коленных суставах до конца не изучены.
Выделяют факторы, предрасполагающие и провоцирующие возникновение реактивного артрита:
- наследственная предрасположенность;
- перенесенная инфекция (урогенитальная, кишечная и вирусные заболевания);
- стойкое снижение реактивности иммунной системы.
Возникновение и развитие воспалительного процесса коленных суставов в детском возрасте обусловлено наличием в крови пациентов генетических компонентов (маркеров) HLA-B27, способствующих:
- быстрому распространению инфекции в организме;
- повышению чувствительности тканей сустава к возбудителям;
- образованию специфических антител, повреждающих внутрисуставные структуры.
Высокая устойчивость аутореактивных клонов Т-лимфоцитов обусловлена некоторыми гаплотипами HLA. При этом активность воспаления поддерживается только возбудителем инфекции. Поэтому своевременно назначенное лечение реактивного артрита коленного сустава у детей вызывает подавление очага инфекции, значительное уменьшение воспалительного процесса и постепенное выведение сформированных антител.
Особенности попадания возбудителей в организм ребенка
Основной причиной возникновения признаков реактивного артрита является перенесенная инфекция.
Чаще всего развитее болезни спровоцировано:
- хламидийной и другими урогенитальными инфекциями (уреаплазма, гарднерелла, микоплазма);
- кишечными инфекциями, вызывающими энтероколиты (эшерихии, шигеллы, иерсинии, сальмонеллы, геликобактер);
- вирусными инфекциями (возбудители паротита, краснухи, герпеса, энтеровирус, аденовирус 7, цитомегаловирус).
Реже реактивный артрит вызывается паразитарными инвазиями, клостридиями и кампилобактером. Также заболевание может развиваться после проведенной иммунизации (поствакцинальный реактивный артрит).
80% всех реактивных артритов вызваны хламидийной инфекцией. В организм ребенка возбудители инфекции попадают чаще контактно-бытовым и оральным путем — через грязные руки, пищу, предметы, шерсть уличных и домашних животных, птиц, близкий контакт с больными людьми (воздушно-капельным путем).
Внутриутробное инфицирование
Достаточно часто отмечается внутриутробное инфицирование или заражение при прохождении через родовые пути инфицированной мамы. При этом заболевание долго может не проявляться («дремать» в организме), а признаки болезни развиваются через несколько лет после заражения. Спровоцировать реактивный артрит коленного сустава у детей может стойкое ослабление иммунной системы, рецидивирующие вирусные инфекции, интоксикации, отравления, функциональная нестабильность иммунологической реактивности организма ребенка (диатезы, дисметаболические нарушения) или сочетание этих факторов.
Реактивный артрит после энтероколитов и пищевых отравлений
Достаточно часто отмечается развитие реактивного энретоартрита. Заболевание вызвано патогенными микроорганизмами кишечных болезней. Они проникают в организм ребенка с поступающей пищей, воздушно-капельным и водным путем. Признаки артрита коленного сустава проявляются в течение месяца после перенесенной бактериальной или вирусной кишечной инфекции.
Артриты коленного сустава после перенесенных респираторных и детских инфекций
Чаще всего развитие реактивного артрита у детей возникают:
- после рецидивирующего и/или тяжелого течения респираторных вирусных инфекций (гриппа, парагриппа, аденовирусной инфекции);
- на фоне детских инфекций (паротита, краснухи, кори);
- после внутриутробного инфицирования и активации цитомегаловирусной и герпетической инфекции, токсоплазмоза.
Инфицирование чаще всего происходит воздушно-капельным и контактно-бытовым путем.
Признаки заболевания
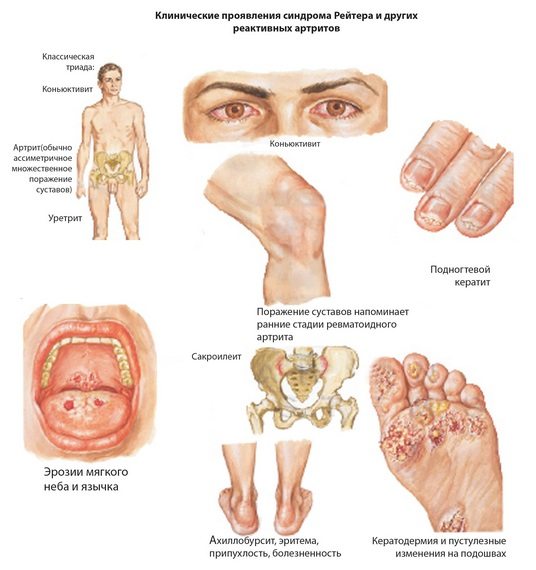
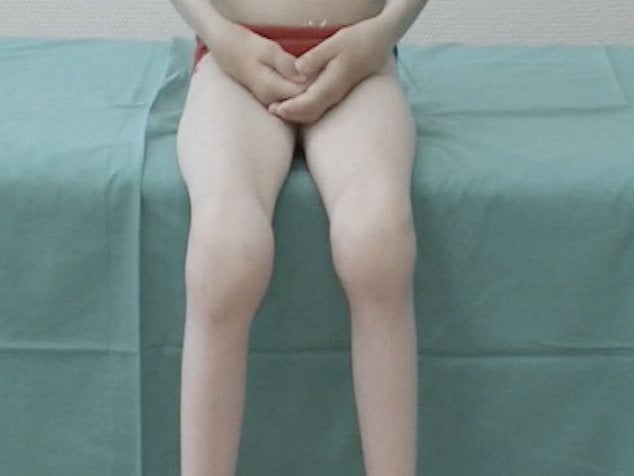
Главным симптомом заболевания является воспаление коленного сустава Процесс чаще носит односторонний характер, иногда одновременно поражается 1-2 сустава (коленный, голеностопный, грудинно-ключичные, пояснично-крестцовый), реже воспаляется несколько суставных групп.
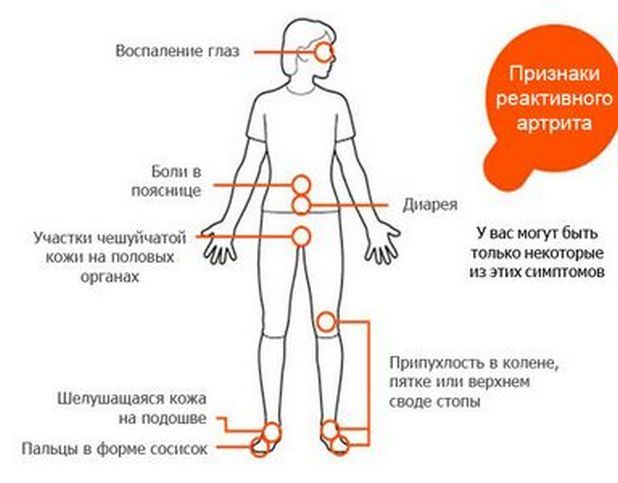
К признакам реактивного артрита коленного сустава у детей относятся:
- выраженная боль в суставе, усиливающаяся в ночное время, при активных и пассивных движениях;
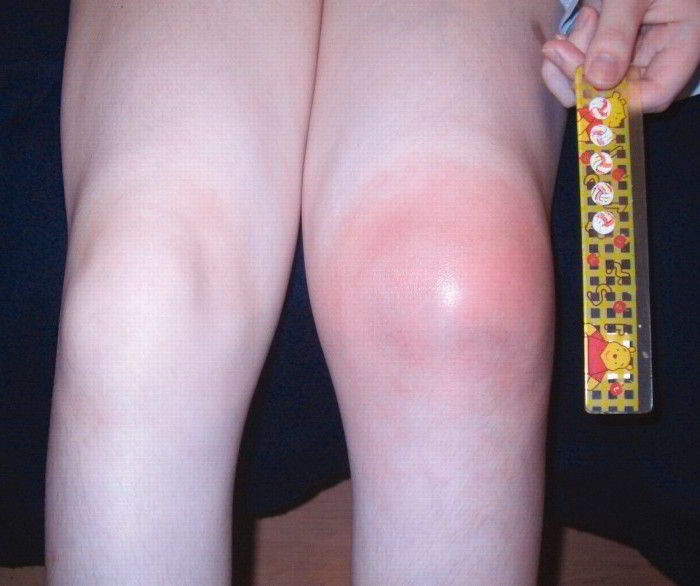
- стойкий отек, покраснение кожи и увеличение в размерах колена;
- боль носит ноющий, простреливающий или тупой характер;
- утренняя скованность;
- болевой синдром при пальпации коленного сустава, надавливании на сухожилия;
- боли в области пятки (таллалгия).
Симптомы артрита дополняются:
- признаками урогенитальной (боли при мочеиспускании, выделения из уретры или влагалища), кишечной (понос, тошнота, рвота) или респираторной инфекции (кашель, насморк, недомогание);
- повышением температуры тела;
- поражением глаз (конъюнктивит, иридоциклит);
- язвенные поражение слизистых;
- различные высыпания;
- изменение волос и ногтей.
Наиболее характерным симптомокомплексом реактивного артрита является синдром Рейтера (реактивный артрит, вызванный хламидийной инфекцией):
- Ассиметричный артрит крупных суставов;
- Конъюнктивит;
- Уретрит.
Виды реактивного артрита коленного сустава у детей
Среди разновидностей данного заболевания выделяют несколько групп. Их классификация основана на уточнении причины, вызвавшей патологический процесс:
- Урогенитальный реактивный артрит;
- Болезнь Рейтера;
- Постэнтероколический артрит
- Поствакцинальное воспаление коленного сустава.
В зависимости от длительности течения реактивного артрита выделяют острый (не более 6 месяцев) и хронический (повторное обострение воспалительного процесса наблюдается более, чем через 6 месяцев после дебюта заболевания).
Диагностика заболевания
Выделяют основные критерии диагностики реактивного артрита:
- характерные симптомы болезни;
- инфекционный анамнез;
- наличие или отсутствие специфических лабораторных маркеров.
Уточнение диагноза проводится на основании:
- сборе инфекционного анамнеза (предшествующие воспалительные заболевания за 2-4 недели до появления признаков артрита): урогенитального тракта, диарея, ОРВИ, детские инфекции;
- осмотре и пальпации коленного сустава;
- клиническом анализе крови и мочи;
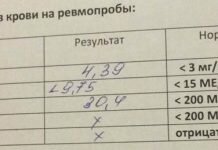
- биохимическом анализе крови (ревмопробы);
- мазках на патогенную микрофлору из уретры, конъюнктивы глаз, влагалища;
- посеве кала на патогенную микрофлору;
- анализе ПЦР на наличие вирусов и бактерий;
- иммуноферментном анализе синовиальной жидкости;
- выявлении антигена HLA-B27;
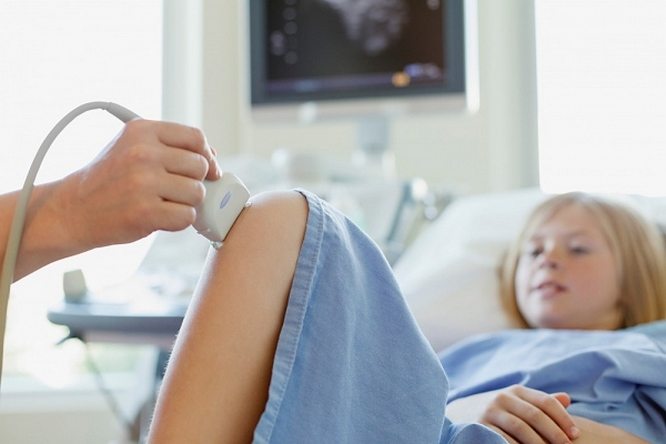
- рентгенографии, УЗИ и/или МРТ пораженного коленного сустава;
- артроскопии.
Лечение реактивного артрита коленного сустава у детей
При установлении причинного фактора и уточнении диагноза «реактивный артрит» у детей лечение необходимо начинать незамедлительно. В большинстве случаев поражение коленного сустава возникает если после обнаружения инфекционного процесса в организме ребенка терапия назначена неадекватно или несвоевременно либо родители занимаются самолечением или полностью пренебрегают правильным лечением.
Повторное попадание возбудителя, которому сформировалась аутоиммунная реакция организм, вызывает появление характерной клинической картины заболевания – рецидивирование болезни.
Терапия воспалительного процесса в коленном суставе направлена на купирование болевого синдрома и полное устранение инфекционного агента. Дополнительно назначаются лекарственные препараты, уменьшающие аутоиммунные процессы в организме, провоцирующие дальнейшее поражение сустава.
Для устранения болевого синдрома применяются противовоспалительные препараты – НПВС и/или кортикостероиды (внутрисуставно или внутрь). Внутрисуставное введение глюкокортикоидов назначается только при отсутствии возбудителей инфекции в оболочке или синовиальной жидкости.
Этиотропная терапия заключается в применении курса антибиотиков и/или противовирусных лекарственных средств, направлена на полное уничтожение источника инфекции (макролиды, аминогликозиды, для подростков – тетрациклины и фторхинолоны). Антибиотики назначают в возрастных дозировках, длительностью не менее 14 дней.
Патогенетическое лечение направлено на повышение активности иммунной системы маленького пациента – иммуномодуляторы, витамины, иммуностимуляторы (ликопид, полиоксидоний, таквитин), растительные адаптогены.
При высокой активности аутоиммунного воспалительного процесса, подтвержденные лабораторно, назначаются иммуносупрессивные препараты (Д-пеницилламин, азатиоприн).
При симптомах интоксикации и кишечном синдроме назначаются энтеросорбенты и витаминно-минеральные комплексы.
Физиотерапевтическое лечение, парафиновые аппликации, грязевые ванны, ЛФК — после устранения симптомов острого воспаления в суставе.
К основным профилактическим мероприятиям возникновения реактивного артрита у детей относятся:
- своевременная и полная санация очагов хронической инфекции;
- ранняя и эффективная терапия любых инфекционных и воспалительных процессов в организме;
- укрепление иммунной системы ребенка.
Прогноз для жизни и здоровья в большинстве случаев благоприятен, тяжелое рецидивирующее течение реактивного артрита наблюдается при синдроме Рейтера в связи с трудностями полного излечения хламидийной инфекции или при наличии тяжелой сопутствующей патологии (ВИЧ-инфицирование, онкологические заболевания, первичные или вторичные иммунодефициты).
Причины и симптомы реактивного артрита у детей, методы лечения заболевания
Реактивный артрит крайне редко диагностируется у детей и подростков. Клинически патология проявляется отечностью, скованностью движений, выраженными болями преимущественно в мелких и крупных суставах ног. Течение реактивного артрита осложняется развитием конъюнктивита, признаками поражения урогенитального тракта. Лечение только консервативное. Используются препараты различных клинико-фармакологических групп, физиотерапевтические и массажные процедуры, ЛФК.
Особенности заболевания у детей
Важно знать! Врачи в шоке: «Эффективное и доступное средство от АРТРИТА существует. » Читать далее.
Реактивный артрит — воспалительное асептическое заболевание, поражающее все суставные структуры. Он возникает на фоне кишечной, респираторной, урогенитальной инфекции или спустя некоторое время после ее нее. Доказана наследственная предрасположенность к развитию реактивного артрита. Патология особенно часто диагностируется у детей, которые являются носителями антигена HLA B27. Болезнетворные бактерии и вирусы формируют с ним сложные белковые комплексы, для уничтожения которых в организме ребенка начинают вырабатываться антитела. Но из-за схожести белковых структур иммуноглобулины атакуют клетки суставной капсулы, синовиальной оболочки, вызывая острое воспаление.
Классификация
Реактивные артриты у детей классифицируются в зависимости от спровоцировавших их развитие инфекционных агентов. Этиофакторы обуславливают тактику и длительность лечения, определяют выбор используемых в терапии антибактериальных, противовирусных средств.
| Вид детского реактивного артрита | Характерные особенности |
| Постэнтероколитический | Патология обусловлена проникновением в организм ребенка возбудителей кишечных инфекций — иерсиний, сальмонелл, дизентерийной палочки, кампилобактерий, клостридий |
| Урогенитальный | Заболевание развивается в результате заражения хламидиями, микоплазмами, уреаплазмами |
| Постреспираторный | Причиной возникновения заболевания становится внедрение палочки Фридлендера, микобактерий туберкулеза, а также Chlamydia pneumoniae, Mycoplasma pneumoniae, Neisseria gonorrhoea |
Причины возникновения реактивного артрита
Одна из основных причин развития заболевания — наличие антигена НLA-B27. Коленные, тазобедренные, голеностопные суставы его носителей поражаются в 50 раз чаще, чем детей, не имеющих этого антигена. Но воспалительный процесс запускается только после проникновения инфекционных агентов. Реактивный артрит у детей дошкольного и младшего возраста обычно провоцируют болезнетворные бактерии — возбудители кишечных инфекций и вирусы, поражающие верхние и нижние дыхательные пути.
Урогенитальной патологии больше подвержены подростки. Но она может выявляться и у новорожденных. Например, ребенок нередко инфицируются хламидиями во время прохождения по родовым путям.
Характерные признаки и симптомы болезни
Первые симптомы возникают спустя 2-3 недели после урогенитальной или респираторной инфекции. А при поражении кишечного тракта признаки воспаления суставов могут появиться значительно быстрее. Заболевание манифестирует резким повышением температуры до 37-38 °С.
У ослабленных детей она поднимается выше субфебрильных значений, провоцируя лихорадочное состояние, озноб, холодную испарину, желудочно-кишечные расстройства. Вскоре клиническая картина пополняется симптомами конъюнктивита — покраснением слизистой глаз, отечностью век, зудом, светобоязнью. И только затем возникают признаки поражения:
- боли в суставах, усиливающиеся при движении;
- припухлость, разглаживание, покраснение кожи, повышение местной температуры;
- ограничение подвижности.
Для заболевания характерно одностороннее, асимметричное вовлечение 2-3 суставов ног в воспалительный процесс. Ребенок отказывается от активных игр, жалуется на боли при ходьбе еще до появления первых видимых признаков поражения суставов.
К какому врачу обратиться
Лечением реактивного артрита занимается ревматолог. Так как родители не могут самостоятельно определить причину появления болей в суставах, то целесообразно обратиться к педиатру. Он проведет необходимые диагностические мероприятия, а после изучения их результатов выпишет направление к ревматологу. В дальнейшем лечении могут также принимать участие инфекционист, уролог, гинеколог, гастроэнтеролог.
Как диагностируют заболевание
Протекающий в организме воспалительный процесс удается обнаружить еще на этапе лабораторных исследований крови. На него указывают лейкоцитоз, повышенная скорость оседания эритроцитов, увеличение уровня С-реактивного белка на фоне отсутствия ревматоидного и антинуклеарного факторов. Специфический маркер реактивного артрита — наличие антигена HLA 27.
Даже «запущенный» АРТРИТ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Исследование биологических образцов методом полимеразной цепной реакции (ПРЦ) позволяет установить видовую принадлежность инфекционных агентов, причину развития патологии. Если в суставной жидкости не обнаружено возбудителей, то реактивный артрит вызван внедрением в организм вирусов. Рентгенография не так информативна, как серологические исследования. Она проводится для оценки последствий заболевания — наличия пяточной шпоры, паравертебральной оссификации.
Как лечат реактивный артрит у детей
Лечение патологии направлено на уничтожение возбудителей инфекции, подавления воспаления, устранение болей и восстановление всех функций поврежденного сустава. К терапии практикуется только комплексный подход с одновременным применением всех консервативных методов. В остром или подостром периоде ребенку показан щадящий двигательный режим, использование эластичных ортезов для снижения нагрузок на суставы.
Патогенетическое лечение
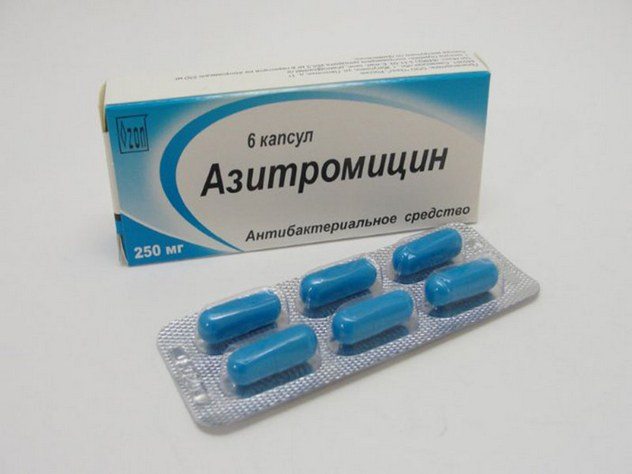
При выборе антибактериальных препаратов обязательно учитывается вид инфекции, спровоцировавшей заболевание. При урогенитальной патологии обычно используются макролиды (Азитромицин) или фторхинолоны (Ципрофлоксацин).
Антибиотикотерапия длится около 1,5-2 месяцев курсами по 7-10 дней с небольшими перерывами. Пациентам с постэнтероколитическим артритом чаще назначаются антибиотики широкого спектра действия из группы аминогликозидов (Амикацин).
Патогенетическое лечение также направлено на коррекцию иммунного ответа. Для этого в терапевтические схемы включаются иммуномодуляторы. В лечении наиболее востребован Циклоферон (интерферон) — препарат с редкими побочными проявлениями, усиливающий действие антибиотиков.
Симптоматическое лечение
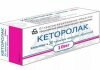
Нестероидные противовоспалительные средства (НПВС) купируют воспалительные процессы, протекающие в урогенитальном и кишечном трактах, слизистой оболочке глаз, устраняют боли и отечность, снижают температуру. Применяются Диклофенак, Нимесулид, Кеторолак, Ибупрофен в форме таблеток, мазей, сиропов, ректальных суппозиториев. При расчете дозировок обязательно учитывается возраст и вес ребенка.
Глюкокортикостероиды используются в исключительных случаях, когда не удается купировать воспаление приемом НПВС. Из наружных средств могут быть назначены компрессы с Димексидом, мази и гели с согревающим эффектом.
На этапе ремиссии отсутствуют выраженные симптомы реактивного артрита. Иногда могут возникать слабые дискомфортные ощущения после подвижных игр, переохлаждения. Для их устранения применяются отвлекающие, местнораздражающие наружные средства, например, бальзамы Ким и Барсучок. Во время ремиссии основные усилия врачей направлены на профилактику болезненных рецидивов за счет укрепления защитных сил организма. Для этого детям показан прием сбалансированных комплексов витаминов и микроэлементов: Витамишки, Супрадин Кидс, Мультитабс.
Восстановлению всех функций суставов способствуют физиопроцедуры. Используются магнитотерапия, электрофорез с диметилсульфоксидом, аппликации с парафином и озокеритом, грязелечение, санаторно-курортное лечение. Обязательны ежедневные занятия физкультурой и гимнастикой для укрепления мышц, улучшения кровоснабжения тканей питательными веществами. Также полезны прогулки на свежем воздухе, плавание, аквааэробика.
Последствия болезни
При отсутствии врачебного вмешательства заболевание принимает хроническую форму, медленно, но неуклонно разрушая суставы. Длительная протекающая в организме патология может стать причиной развития амилоидоза — системного заболевания, поражающего сердце, органы мочевыделения, желудочно-кишечный тракт. Отмечены случаи возникновения гломерулонефрита (патологии почек иммуновоспалительного характера).
Прогноз специалистов
Реактивный артрит у ребенка в большинстве случаев подвергается полному обратному развитию. При раннем обнаружении заболевания, проведении грамотного лечения обычно все его признаки исчезают на протяжении полугода. Полностью восстанавливаются поврежденные структуры и функции суставов.
Методы профилактики
Основная профилактика заболевания — своевременное лечение кишечных и респираторных инфекций. Оно должно быть обязательно доведено до конца, так как даже незначительное число патогенных микроорганизмов и вирусов может спровоцировать развитие патологии. Ревматологи рекомендуют родителям детей, уже перенесших реактивный артрит, не допускать переохлаждения ребенка, заниматься с ним лечебной физкультурой и гимнастикой, пополнить рацион свежими фруктами, овощами, нежирными кисломолочными продуктами.
Детский артрит коленного сустава: симптомы и лечение
Обычно проблемы с опорно-двигательным аппаратом возникают у людей старшей возрастной группы. Однако поражение коленного сустава у детей — частая воспалительно-дистрофическая болезнь. Заболеванию больше подвержены девочки, но ни один ребенок не может быть полностью защищен от патологии. Лечение сложное, но при острых артритах часто удается достигнуть стойкой ремиссии, а хроническое воспаление протекает годами, ухудшая качество жизни ребенка.
Механизм и причина возникновения
Важно знать! Врачи в шоке: «Эффективное и доступное средство от АРТРИТА существует. » Читать далее.
| Видео (кликните для воспроизведения). |
 |
История лечения: Как Дмитрий Николаев избавился от боли в суставах |
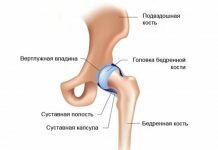
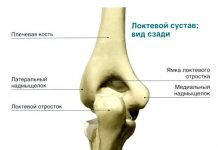
Гонартрит в детском возрасте – это острое или хроническое иммуно-воспалительное заболевание коленного сустава. Более трети всех поражений опорно-двигательного аппарата приходится именно на эту патологию. Варианты артритов коленного сустава у детей:
- острый. Характеризуется быстрым началом и непродолжительным течением. Полное выздоровление наступает в пределах 3 месяцев;
- хронический. Имеет длительное рецидивирующее течение. Воспаление в суставе сохраняется на протяжении многих лет, иногда пожизненно;
- первичный. Воспалительный процесс начинается в полости сустава;
- вторичный. Источник инфекции заносится в сустав с током крови или лимфы, а изначально развивается поражение другого органа, чаще мочевыделительного тракта;
- моноартрит. Повреждение охватывает только один коленный сустав;
- олигоартрит. Страдают симметрично или поочередно оба коленных сустава.
Причины артрита коленного сустава у детей разнообразны. Но все их можно объединить в два патогенетических варианта формирования воспаления – инфекционный и асептический (аутоиммунный). В первом случае реактивный процесс в колене вызывается различными микроорганизмами, во втором – болезнь прогрессирует вследствие влияния иммунных комплексов, циркулирующих в крови.
Инфекционный артрит коленного сустава у ребенка вызывается следующими агентами:
- стафилококком;
- стрептококком;
- кишечной или гемофильной палочкой;
- грибами рода Кандида;
- простейшими;
- микобактериями туберкулеза.
При непосредственном попадании в сустав микроорганизмов вследствие нарушения его целостности развивается первичный инфекционный артрит. Если микробы проникают в синовиальную полость гематогенным путем, то формируется вторичный артрит коленного сустава.
Большую группу поражений колена в детском возрасте формируют асептические воспалительные реакции. Они связаны с образованием в крови иммунных комплексов вследствие длительных инфекций в других органах либо из-за введения в организм чужеродных белков. Развивается аутоиммунная реакция с поражением синовиальной оболочки коленного сустава. Основные виды асептического гонартрита у детей:
- реактивный. Наиболее типичный вариант асептического гонартрита у детей. Развивается вследствие иммунной реакции на длительное существование различных инфекционных агентов в организме. В дошкольном возрасте преобладают аутоиммунные реакции на стрептококк (частые ангины, тонзиллиты), а в старшей группе – на гонококк или хламидии (синдром Рейтера);
- поствакцинальный. Возникает из-за иммунной реакции на чужеродный белок вводимой сыворотки. Одно из редких, но тяжелых осложнений вакцинации;
- аллергический. Формируется на фоне длительно существующей сенсибилизации (повышенной чувствительности) к какому-либо аллергену. Часто сочетается с другими проявлениями аллергии: бронхиальной астмой, сенной лихорадкой или крапивницей;
- ювенильный ревматоидный артрит. Единственное проявление этого заболевания неизвестной этиологии — поражение коленного сустава. В дальнейшем в процесс вовлекаются другие сочленения, но первичное асептическое воспаление возникает в синовиальной оболочке колена;
- системные артриты с поражением коленного сустава. Являются следствием прогрессирования системных заболеваний: псориаза, волчанки, склеродермии и других.
Предрасполагают к появлению артрита коленного сустава у ребенка травмы, операции, длительное неэффективное лечение острых инфекционных заболеваний. Аутоиммунные реакции чаще развиваются у детей с генетической предрасположенностью или слабостью лимфоцитарной системы организма.
Симптомы и типичные признаки
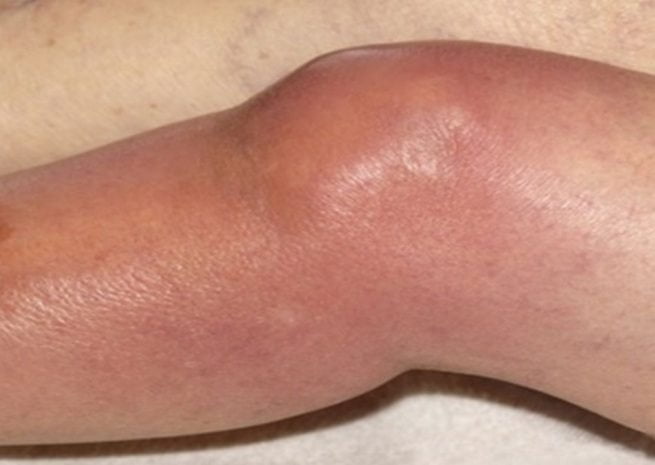
Вне зависимости от причины острое воспаление или обострение хронического процесса имеют одинаковые черты. Болезнь развивается внезапно, часто утром после сна. Отмечаются следующие симптомы:
- резкий отек пораженного колена;
- боль в суставе при ходьбе;
- резкое нарушение функции сочленения;
- лихорадка;
- гиперемия кожи над поврежденным коленом.
Ребенок вялый, отмечается резкая асимметричность коленных суставов при моноартрите. Боль распирающая, любые движения даются с большим трудом. Ребенок щадит пораженное колено, ходьба становится практически невозможной, нарастает интоксикация за счет лихорадки. При инфекционных артритах коленного сустава у детей температура держится на высоких значениях, часто превышает 39 градусов. При асептическом характере воспаления на первый план выступают нарушения функции сустава, а лихорадка выражена в меньшей степени.
В зависимости от типа воспалительного процесса меняется выраженность классических симптомов. Ниже в таблице рассмотрены варианты течения артрита и типичные проявления болезни.
Симптомы артрита коленного сустава у детей отличаются, но важно оперативно дифференцировать причину воспаления. Это откладывает отпечаток не только на лечебных мероприятиях, но и на окончательном прогнозе. Острые артриты инфекционного плана протекают бурно, но редко длятся больше 2 месяцев. Асептическое воспаление в суставе склонно к хроническому течению, так как иммунные комплексы устранить полностью не удается.
Диагностика детей
Нельзя переоценить значимость скорейшего уточнения характера артрита, поэтому при появлении первых симптомов болезни необходимо немедленно обращаться к врачу. Диагностические мероприятия:
- исследование крови – реакция острофазовых показателей;
- анализ мочи – для исключения источника инфекции;
- биохимическое изучение крови – реакция острофазовых показателей, ревматологическая панель;
- рентгенография сустава – оценить характер изменений костной ткани;
- УЗИ сустава – определяет отек тканей, деформацию синовиальной щели и наличие жидкости;
- КТ или МРТ для точной верификации изменений при наличии технической возможности;
- консультация детского ревматолога по факту обследования.
Даже «запущенный» АРТРИТ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Для маленьких детей при необходимости точной диагностики встает проблема компьютерного или магнитно-резонансного обследования. КТ несоизмеримо быстрее, поэтому необходимость пребывания в неподвижном состоянии невелика. Но МРТ намного безопаснее, так как не происходит облучения. Поэтому обследование детей до 3 лет часто проводят под наркозом, чтобы обеспечить полную неподвижность пораженного сочленения.
При острых инфекционных гонартритах структурные изменения затрагивают только мягкие ткани. Костная система не повреждается, а после выздоровления изменений в сочленении не определяется. При системных поражениях в процесс быстро вовлекается хрящевая ткань, что ведет к появлению узурации и деструкции суставных поверхностей, уменьшению выработки синовиальной жидкости. Это в итоге приводит к появлению дегенеративно-дистрофических изменений, что предопределяет формирование контрактуры или анкилоза.
Лечение артрита коленного сустава у ребёнка
Каждый случай обязательно должен быть пролечен в соответствии с современными стандартами медицинской помощи детям. При неадекватной терапии развиваются хронические изменения, которые инвалидизируют ребенка, что накладывает негативный отпечаток на всю оставшуюся жизнь. Поэтому родителям не следует пренебрегать указаниями врача, а выполнять их в точности для полного купирования воспалительных явлений в колене.
Основные принципы лечения всех гонартритов у детей следующие:
- эффективное обезболивание;
- дезинтоксикация;
- этиопатогенетическая терапия, направленная на источник и механизм развития болезни;
- симптоматическая помощь;
- дополнительные методы воздействия – хирургические манипуляции, физиопроцедуры.
На первый план всегда выступает необходимость снять болезненные ощущения. Это сразу облегчает самочувствие ребенка, что положительно сказывается на процессе терапии. Так как боль сильная, то в первые дни допускается введение даже наркотических анальгетиков, но основа лечения – нестероидные противовоспалительные средства. Они выбираются по принципу наименьшего количества побочных явлений, но из-за значительного влияния на детский организм могут заменяться на простые анальгетики. Для обезболивания в возрастных дозах применяться следующие препараты:
Большинство сильнодействующих НПВС противопоказаны детям. А те лекарства, которые разрешены, используются строго в минимальных дозах коротким курсом. При слабой и умеренной боли в колене лучше использовать парацетамол или ибупрофен, как самые безопасные анальгетические средства.
Важно и необходимо использовать дезинтоксикационную терапию. На первых этапах при лечении в стационаре плазмозамещающие растворы вводят парентерально. Но обязателен и увеличенный питьевой режим – это поможет снять проявления интоксикации, обеспечит эффективную борьбу с иммунными комплексами в крови.
Лекарственные препараты
Этиопатогенетическая терапия включает воздействие на инфекционные агенты и иммунное воспаление. С этой целью применяются:
- антибиотики, чаще пенициллинового или цефалоспоринового ряда;
- гормоны короткими курсами – Преднизолон, Дексаметазон;
- цитостатики при системных поражениях – Метотрексат, Циклофосфамид;
- физиолечение – УФО, УВЧ, лазеротерапия;
- хирургические манипуляции – пункция коленного сустава.
При острых артритах инфекционного генеза у детей антибиотики обязательны. Их вводят парентерально, чаще внутривенно, курсом до 10 дней. Обычно применяется монотерапия, но практикуются и сочетания антибактериальных средств. При асептическом воспалении необходимость в антибиотиках отпадает, так как в суставе отсутствуют микроорганизмы. Их назначают для коррекции состояния бактерий в очагах хронической инфекции. На первых план при асептическом воспалении выступает патогенетическая терапия – борьба с влиянием иммунных комплексов. Для этого используются гормоны и цитостатики.
При скоплении экссудата в полости сустава необходима его пункция. Это ускоряет лечение, позволяет изучить синовиальную жидкость с диагностической целью. В процессе пункции в суставную щель вводятся препараты для снижения активности воспаления – антибиотики или гормоны в зависимости от этиологии болезни. Дополнительно применяют физиопроцедуры, санаторно-курортное лечение, ЛФК.
Прогноз и профилактика
Основные профилактические мероприятия направлены на недопущение попадания микроорганизмов в полость сустава, а также на изучение иммунного статуса перед прививками. В качестве профилактики используются:
- борьба с хронической инфекцией;
- полное и адекватное лечение острых бактериальных поражений детского организма, особенно в области мочевыделительного тракта;
- консультация иммунолога перед вакцинацией;
- элиминация аллергенов при наличии предрасположенности к ним;
- генетическое консультирование перед беременностью при имеющихся системных заболеваниях у родителей.
Некоторые заболевания, например, ювенильный ревматоидный артрит, изучены недостаточно, поэтому профилактические меры не разработаны.
Прогноз при острых артритах, вызванных бактериями, всегда благоприятный. В течение максимум 3 месяцев наступает полное выздоровление, а болезнь не повлияет на дальнейшее функционирование сустава. При любых асептических процессах, особенно хронических, прогноз всегда серьезный. Болезнь часто принимает системный характер, а остановить разрушение сустава не всегда удается. При формировании тугоподвижности проводится эндопротезирование, что обеспечивает достойную реабилитацию детей. Раннее обращение за медицинской помощью всегда улучшает прогноз, так как лечение проводится в полноценном режиме с самого начала заболевания.
Артрит у детей: виды, причины, симптомы, лечение
Термином «детский артрит» обозначаются воспалительные патологии, поражающие мелкие и крупные суставы. Независимо от происхождения и течения, они проявляются болями, отечностью, покраснением кожи, ограничением подвижности. Лечение артрита у детей преимущественно консервативное с использованием различных медикаментов, физиотерапевтических методов, массажных процедур, ЛФК. В случае тяжелого поражения сустава требуется хирургическое вмешательство.
Особенности артрита у детей
Важно знать! Врачи в шоке: «Эффективное и доступное средство от АРТРИТА существует. » Читать далее.
У одного ребенка из тысячи обследованных детей диагностируется то или иное воспалительное поражение сустава. Некоторые виды артрита остро манифестируют, что позволяет быстро приступить к лечению. Другие развиваются бессимптомно, поэтому при обращении родителей с ребенком к врачу обнаруживаются значительные повреждения суставных структур — хрящевых и костных тканей, связочно-сухожильного аппарата.
Классификация заболевания
В основе классификации детских артритов лежит их патогенез, или механизм развития воспалительного процесса. Для каждого вида заболевания характерны свои клинические проявления, особенности течения, прогноз на выздоровление. От причины возникновения патологии зависит и выбор тактики лечения.
Реактивный артрит
Это вид артрита развивается у детей после перенесенной респираторной, кишечной или урогенитальной инфекции. Особенно подвержены ему носители гена HLA 27. Заболевание обычно поражает межфаланговые, плюснефаланговые, голеностопные, пяточные, коленные суставы ног. При реактивном артрите вначале воспаляются слизистые глаз, затем возникает уретрит с характерными для него нарушениями мочеиспускания. И только в последнюю очередь проявляются суставные симптомы.
Инфекционный, аллергический
Инфекционный артрит развивается на фоне вирусных, бактериальных, грибковых, паразитарных инфекций или проникновения в организм ребенка аллергических агентов. Инфекционные возбудители перенесется потоком крови или лимфы в суставы из первичных воспалительных очагов, сформированных в дыхательных путях, кишечном или урогенитальном тракте. Для заболевания характерно резкое проявление признаков поражения суставов в сочетании с симптомами общей интоксикации организма.
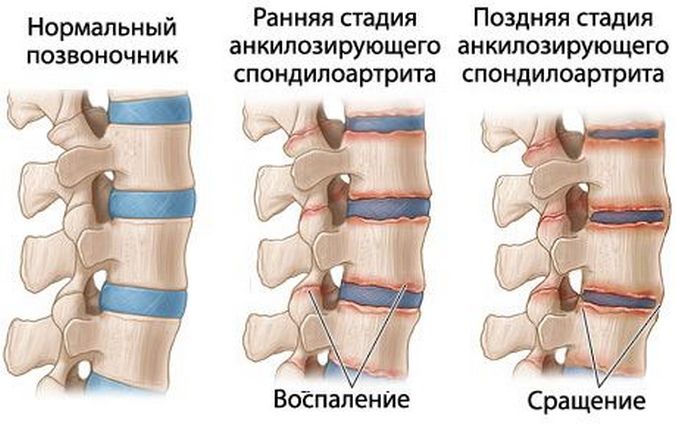
Ювенильный анкилозирующий спондилоартрит
Ювенильным анкилозирующим спондилоартритом, или болезнью Бехтерева, поражаются не только суставы, но и позвоночник, а иногда — сердце, легкие, органы мочеполовой системы. В детской ревматологии патология диагностируется обычно у подростков, преимущественно мальчиков. Анкилозирующий спондилоартрит развивается медленно, на длительном начальном этапе проявляясь только дискомфортными ощущениями в поясничном отделе позвоночника.
Ювенильный ревматоидный
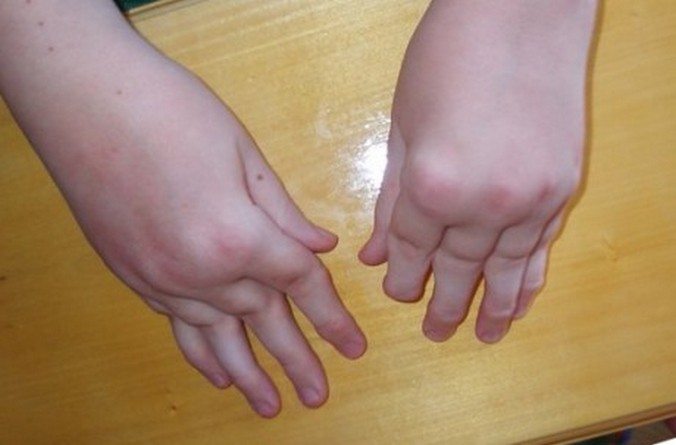
Ювенильный ревматоидный артрит — тяжелая воспалительно-дегенеративная патология, диагностирующаяся у детей с 2 лет. Заболевание поражает суставы и внутренние органы, часто становится причиной инвалидизации ребенка. Оно протекает в форме моно-, олиго- или полиартрита, поражая симметричные сочленения, преимущественно коленные, лучезапястные, локтевые, голеностопные, тазобедренные, пястно-фаланговые, проксимальные межфаланговые.
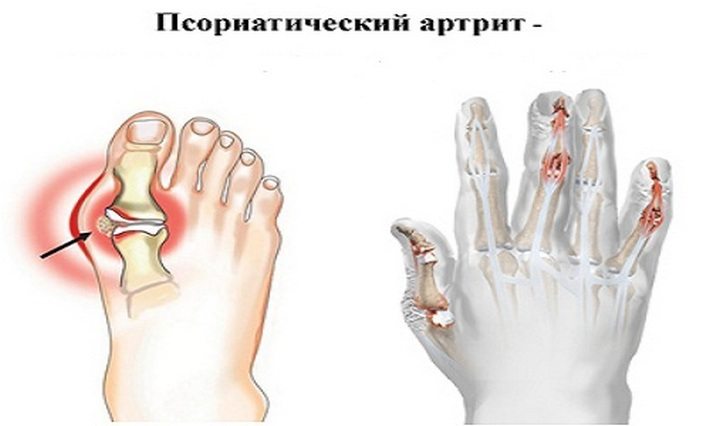
Ювенильный псориатический
Псориатический артрит ассоциирован с кожной формой псориаза. В большинстве случаев вначале на коже формируются папулы, бляшки и только затем возникают признаки развития воспалительного процесса в межфаланговых суставов пальцев рук, плюсне- и пястно-фаланговых, коленных, плечевых сочленениях. Псориатический артрит у детей выявляется крайне редко, но протекает значительно тяжелее, чем у взрослых.
Возможные причины возникновения
Причины развития ревматоидного, реактивного, псориатического артрита пока окончательно не установлены. Ученые предполагают, что толчком к воспалению суставов становится сочетание наследственной предрасположенности, некорректной работы иммунной системы, проникновения в организм инфекционных или аллергических агентов.
Симптоматика патологии
В течение артритов у детей стадии ремиссии сменяются обострениями, обычно возникающими при переохлаждении, гриппе, ОРВИ. Во время рецидивов интенсивность воспаления нарастает. В клинической картине могут присутствовать такие симптомы:
- сустав отекает, увеличивается в размерах;
- кожа краснеет, становится горячей на ощупь;
- повышается выраженность болей;
- сильно ограничивается подвижность сустава.
У ослабленных детей повышается общая температура тела, возникают желудочно-кишечные расстройства. Маленькие дети отказываются ходить, капризничают, у них ухудшается аппетит. А на этапе ремиссии подобные симптомы не наблюдаются. Дети могут жаловаться на слабые дискомфортные ощущения после повышенных нагрузок или резкой смены погоды, незначительное ограничение подвижности.
К какому врачу обратиться
Лечением артритов у детей занимаются преимущественно ревматологи с привлечением офтальмологов, дерматологов, нефрологов, инфекционистов, кардиологов. При жалобах ребенка на боли при ходьбе и (или) в состоянии покоя родителям целесообразно обратиться непосредственно к педиатру. После обследования, проведения необходимых диагностических мероприятий, он выпишет направление к детскому ревматологу.
Как диагностируют болезнь
Даже «запущенный» АРТРИТ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Основаниями для выставления начального диагноза являются характерные признаки воспаления суставов, жалобы пациентов. При сборе анамнеза врач обращает внимание на недавно перенесенные ребенком бактериальные и вирусные инфекции, глистные инвазии, вакцинирование. Из инструментальных исследований используются КТ, МРТ, УЗИ, рентгенография.
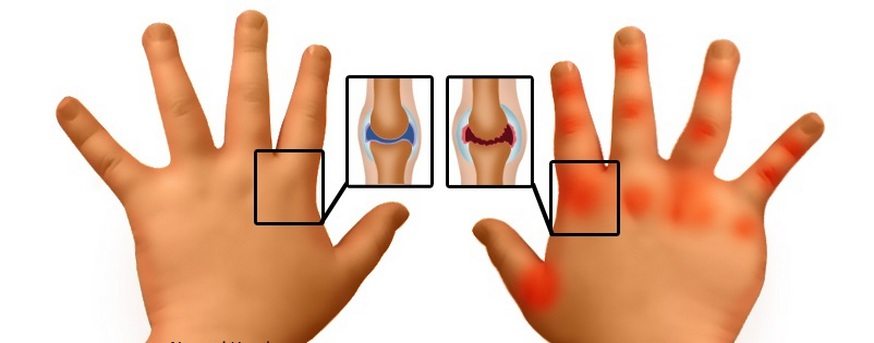
На артрит указывают признаки остеопороза, накопление патологического экссудата в суставной полости, сужение и изменение контуров суставной щели, эрозивные повреждения костных структур.
Для установления вида заболевания проводится ряд серологических, биохимических исследований. Определяются уровни антинуклеарных антител, С-реактивного белка, ревматоидного фактора. С помощью ПЦР, бакпосева или ИФА устанавливается вид инфекционных возбудителей и их чувствительность к лекарственным средствам.
Лечение артрита у детей
Проводится комплексная, поэтапная терапия с одновременным использованием нескольких консервативных методов. Во время рецидивов детям показан щадящий двигательный режим. Стабилизировать суставные структурные, ослабить боли помогает ношение эластичных бандажей. В особо тяжелых случаях требуется наложение гипсовой лангетки или фиксация жестким ортезом.
Фармакологические препараты
Цели медикаментозного лечения — купирование воспаления, снижение выраженности болевого синдрома, по возможности устранение причины развития артрита. В терапии инфекционного поражения суставов используются антибиотики из групп макролидов, тетрациклинов, полусинтетических пенициллинов, цефалоспоринов. В зависимости от вида артрита могут быть назначены миорелаксанты, препараты с витаминами группы B, хондропротекторы, мази и гели с согревающим действием.
Нестероидные противовоспалительные средства (НПВС)
НПВС — препараты первого выбора в лечении артритов. Они оказывают выраженное обезболивающее, противовоспалительное, противоотечное действие, снижают местную и общую температуру тела. НПВС в форме таблеток и инъекций (Диклофенак, Мовалис, Кеторолак, Лорноксикам) применяются только при остром течении патологического процесса.
Из-за их выраженных побочных проявлений ревматологи предпочитают назначать мази и гели, при выборе которых обязательно учитывается возраст ребенка.
Глюкокортикостероиды
Несмотря на мощное противовоспалительное и анальгетическое действие, эти синтетические аналоги гормонов, вырабатываемых надпочечниками, применяются в терапии у детей только при острой необходимости. Обычно это происходит при обострениях ревматоидного, реактивного артрита, болезни Бехтерева, когда даже инъекции НПВС оказались неэффективны. Чаще всего в лечебные схемы включаются Дипроспан, Триамцинолон, Дексаметазон для внутрисуставного или периартикулярного введения.
Иммуноподавляющая терапия
Иммунодепрессанты востребованы в лечении артритов, развитие которых было спровоцировано агрессией иммунной системы к собственным клеткам организма. В качестве иммуносупрессоров используются глюкокортикостероиды, Сульфасалазин, Метотрексат, Лефлуномид. Эти препараты также оказывают противовоспалительное и обезболивающее действие, устраняют даже выраженную отечность, замедляют разрушение суставных структур.
Массаж в терапии артритов у детей выполняется только специалистом с медицинским образованием, предварительно ознакомившимся с результатами диагностики. Во время сеанса он воздействует только на мышцы, не затрагивая костные и хрящевые структуры. В результате поглаживаний, растираний, разминаний, мягких вибрирующих движений расслабляются спазмированные мышцы, улучшается кровоснабжение тканей питательными веществами. Классический массаж рекомендован не только для устранения болезненности, но и в качестве профилактики обострений. 15-20 сеансов 2-3 раза в год позволяют значительно продлить ремиссию.
Физиотерапия
Проведение физиотерапевтических мероприятий способствует ослаблению болей и воспаления, повышению объема движений и восприимчивости организма ребенка к медикаментозному лечению. Чаще всего используются магнитотерапия, лазеротерапия, ультрафиолетовое облучение, УВЧ-терапия, ультразвук. После купирования воспалительного процесса назначаются аппликации с парафином или озокеритом.
В подостром периоде проводится электрофорез или ультрафонофорез с анестетиками, глюкокортикостероидами, НПВС. На этапе ремиссии для физиопроцедуры применяются хондропротекторы, витамины группы B.
Хирургические операции
Показаниями к хирургическому лечению становятся необратимые деформации костей, образующих сустав, неэффективность консервативной терапии на протяжении нескольких месяцев, быстрое прогрессирование патологии. В большинстве случаев проведение операции требуется при тяжелом течении ревматоидного артрита. Восстановить утраченные функции сустава помогает артропластика или его замена эндопротезом с дальнейшей длительной (до 6 месяцев) реабилитацией.
Народные средства
Средства, приготовленные по рецептам народной медицины, не используются в лечении любого вида артрита у детей и подростков из-за высокого риска развития местных или системных аллергических реакций. К тому же ни одно из них не способно подавлять воспалительные процессы, устранять даже умеренные боли.
Чем опасно заболевание
Наиболее тяжелые осложнения характерны для болезни Бехтерева и ревматоидного артрита. Помимо поражения внутренних органов, происходит разрушение хрящевой прослойки сустава с последующей деформацией костей. В результате сращения суставной щели сочленение полностью обездвиживается — ребенок становится инвалидом. Течение многих видов артритов осложняется синовитами, спонтанными кровоизлияниями в суставную полость, контрактурами.
Прогноз и профилактика
При своевременном обнаружении патологии и проведении терапии прогноз благоприятный. Практически все инфекционные артриты и большая часть реактивных полностью излечиваются. Аутоиммунные заболевания окончательно пока не поддаются терапии. Но при соблюдении всех врачебных рекомендаций удается достичь устойчивой ремиссии.
Основная профилактика артритов заключается в быстром и полном лечении инфекционных заболеваний. Ревматологи рекомендуют укреплять иммунитет детей закаливанием, приемом сбалансированных комплексов витаминов и микроэлементов.
Похожие статьи
Как забыть о болях в суставах и артрите?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
| Видео (кликните для воспроизведения). |
|
Доктор С.М.Бубновcкий подтверждает силу препарата... Читать далее >>> |
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРИТА существует! Читать далее >>>
Источники
-
Ревматология. Национальное руководство (+ СD-ROM). — М. : ГЭОТАР-Медиа, 2010. — 728 c. -
Екатерина, Алексеевна Андреева Как излечить боли в спине и болезни позвоночника. Лучшие проверенные рецепты / Екатерина Алексеевна Андреева. — М. : Рипол Классик, 2009. — 950 c. -
В. В. Лялина Грамматика артрита / В. В. Лялина, Г. И. Сторожаков. — М. : Практика, 2010. — 170 c. - Сигидин, Я. А. Биологическая терапия в ревматологии / Я. А. Сигидин, Г. В. Лукина. — М. : Практическая медицина, 2009. — 304 c.