Содержание
- 1 Артроз межпозвонковых суставов (фасеточный болевой синдром)
- 2 Радиочастотная денервация фасеточных суставов
- 3 Радиочастотная денервация — лечение болей в спине путем коагуляции нервных окончаний фасеточных суставов электромагнитным полем
- 4 Лечение фасеточного синдрома
- 5 Радиочастотная денервация
- 6 Возможные осложнения радиочастотной денервации позвоночных суставов: насколько они серьезны?
- 7 Что такое радиочастотная денервация: описание метода и отзывы
- 8 Фасеточный синдром, как следствие нарушений в суставах и костях
Артроз межпозвонковых суставов (фасеточный болевой синдром)
Фасеточный синдром (фасеточный болевой синдром, артроз межпозвонковых суставов, спондилоартроз, спондилоартопатический синдром) – часто встречающееся состояние при дисфункциональной или нестабильной фазах спондилеза. Межпозвоночные (дугоотростчатые, фасеточные) суставы являются потенциальными источниками боли в шее, грудном отделе и пояснично-крестцовой области (чаще – в шейной и поясничной областях), надплечьях и в ноге. Кроме того боль, может отражаться в голове.
Причины возникновения фасеточного синдрома
Существуют большое число причин, приводящих к поражению суставов позвоночника. Боль в межпозвоночных суставах может быть связана с их острым и хроническим инфекционным поражением (например, туберкулезным спондилитом), системными воспалительными артритами (ревматоидным артритом, спондилоартритами), метаболическими расстройствами (подагрой и псевдоподагрой). Потенциальными причинами боли в спине могут являться подвывихи, разрывы капсулы и хряща суставов, их микропереломы, однако роль указанных изменений остается неизвестной. Наиболее частой причиной боли в спине, связанной с поражением дугоотростчатых суставов, принято считать дистрофические изменения (спондилоартроз или фасеточный синдром).
В подавляющем большинстве случаев поражение дугоотростчатых суставов – результат многолетней повторяющейся травматизации, связанной с неоптимальным объемом движений в суставах и повышением нагрузки на них вследствие дегенерации межпозвоночных дисков. В отдельных случаях поражение дугоотростчатых суставов может развиваться остро, например, в случаях хлыстовой травмы шеи, при спортивных травмах, когда отмечается травматизация сустава вследствие гиперфлексии, избыточной ротации или тракционного механизма воздействия.
Диагностика фасеточного синдрома
Для диагностики фасеточного синдрома применяется блокада медиальной ветви задней первичной ветви спинномозгового нерва или внутрисуставные инъекции местного анестетика под контролем нейровизуализации. Исчезновение боли в течение нескольких минут после проведения диагностической блокады считается стандартом для связи боли в спине с патологией дугоотростчатых суставов. Показано, что диагностические блокады без соответствующего рентгенологического контроля приводят к ложно положительным результатам в 25-41% случаев.
Нейрохирурги
Запишитесь на консультацию нейрохирурга, занимающегося хирургическим лечением фасеточного болевого синдрома.
Радиочастотная денервация фасеточных суставов
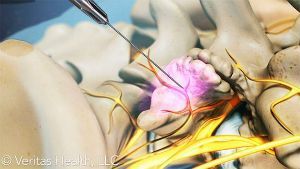
Радиочастотная денервация фасеточных суставов — это современный метод лечения артроза фасеточных суставов, применяемый в Клинике боли ЦЭЛТ. Он предусматривает проведение к болезненному нерву модулированного электрического импульса, позволяющего оглушить его и заблокировать проведение боли.
Радиочастотная денервация позвоночных суставов проводится с применением воздействия, которое оказывает высокочастотный электрический ток на биологические ткани. В процессе проведения возле кончика иглы создаётся зона теплового воздействия, которая разрушает нерв и делает его неспособным к передаче импульсов.
Данная процедура применяется в клинической практике с 1970-х годов прошлого века и хорошо себя зарекомендовала. Она позволяет изменить жизнь пациентов, страдающих от боли, и избежать хирургической операции.
Преимущества радиочастотной денервации
Радиочастотная денервация фасеточных суставов поясничного отдела позвоночника — это нехирургическая малоинвазивная процедура, которая длится 15-60 минут. Её преимущества включают в себя следующее:
- болевые ощущения исчезают сразу же после проведения;
- восстановление практически не требует времени;
- необходимость в приёме обезболивающих препаратов отпадает полностью или сводится к минимуму;
- обезболивающий эффект от проведения длится около года.
Показания и противопоказания к применению
Радиочастотная денервация проводится для лечения боли в шее и пояснице, вызванной деструктивными процессами в фасеточных суставах.
Как проводится процедура?
Процедура радиочастотной денервации в Клинике боли ЦЭЛТ проводится в два этапа:
- На первом этапе проводится диагностическая блокада ветвей нервов, иннервирующих сустав, позволяющая убедиться в том, что денервация подходит пациенту. Подготовительный этап предусматривает введение местного анестетика непосредственно к веткам нервов. В случае, если эффект обезболивания будет хорошим, процедура будет проводиться дальше;
- На втором этапе проводится радиочастотная денервация фасеточных суставов, при которой через иглу, введённую в область нерва, проводится электрод и создаётся зона теплового воздействия. В результате нерв разрушается и становится неспособным к передаче импульсов.
В нашей Клинике боли оба этапа проводятся амбулаторно под контролем высокоточного рентгеновского аппарата. Это позволяет сделать процедуру высокоточной, с тщательно контролируемым воздействием. Современное оборудование, применяемое для проведения, обеспечивает плавное дозирование высокочастотного электрического тока в самых различных режимах, что обеспечивает безопасность процедуры.
Радиочастотная денервация — лечение болей в спине путем коагуляции нервных окончаний фасеточных суставов электромагнитным полем
Данная операция выполняется при лечении фасеточного болевого синдрома
Радиочастотная денервация (радиочастотная деструкция, радиочастотная аблация, РЧА, РЧД) — это миниинвазивная нейрохирургическая операция, которая выполняется при лечении болей в спине, связанной с артрозом межпозвонковых (фасеточных) суставов — фасеточном болевом синдроме.
Суть метода
Пункционным способом (через проколы) под контролем ЭОП (электронно-оптического преобразователя, интраоперационного рентгена) точно сбоку от межпозвонковых суставов вводятся специальные иглы с небольшими электродами на концах. Через эти иглы поочередно подается ток малой частоты и производится стимуляция нервных окончаний, находящихся в капсуле фасеточных суставов. В результате нервные окончания коагулируются (прижигаются) и болевой синдром проходит. Следует заметить, что коагуляция нервных окончаний не наносит вреда организму, а лишь избавляет пациента от болей в фасеточных суставах.
Ограничения
Процедура не производится для пациентов с грубыми изменениями фасеточных суставов. Например, когда капсулы фасеточного сустава, как таковой, уже не существует и она заменилась костной грубой фиброзной тканью. Чаще всего это происходит в следствие возрастных изменений. В этом случае проведение процедуры возможно, но не имеет смысла.
Процедура выполняется под местной, либо общей анестезией. Главное условие — полная неподвижность пациента, которая необходима для точного введения электродов.
В результате пациент избавляется от болей в спине, связанной с артрозом фасеточных суставов. Пациент может покинуть больницу через 1 день после процедуры. Послеоперационной реабилитации не требуется.
Лечение фасеточного синдрома
Фасеточный синдром (синонимы — фасеточный болевой синдром, артроз межпозвонковых суставов, спондилоартроз, спондилоартопатический синдром) это положение, особо распространенное при нестабильности или дисфункциональности спондилеза. Из-за нарушений в межпозвоночных (фасеточных, дугоотростчатых) суставах боли способны зарождаться в шейном, грудном отделе и пояснично-крестцовой отделах (55% – в шейной и 31% — в поясничной областях), проникать в ноги и надплечья. Помимо указанных областей болевой синдром способен иррадиировать в голову.
Наблюдаются определенные симптомы:
— В обостренных периодах поясничного и шейного синдрома фасеточных суставов события носят неравномерный, непредвидимый характер и наблюдается немного случаев один раз в месяце или в году.
— Больными, большинством из них, наблюдается местная боль в зоне воспаленного сустава и лишение мышц спины упругости.
— Наибольшее неудобство причиняют наклоны назад.
— Из-за болей в пояснице при синдроме фасеточных суставов происходит иррадиация боли в заднюю ягодичную часть.
— Подобную болезненность при фасеточном синдроме наблюдается в шейной зоне — локальная боль, иррадиирущая в верхнюю спинную область или плечи.
— Болезненные приступы возникают с многократной и непредсказуемой периодичностью, как по продолжительности, так и по насыщенности.
— При синдроме фасеточных суставов в поясничной области некоторым образом оказывается ограниченной подвижность в стоячем положении, а в сидячем положении моментально увеличиваются болевые ощущения и мышечные спазмы.
— Острота болевых ощущений и понижение мобильности провоцирует спазмирование мышц, вызывая их утомленность и делая эту патологию цикличной.
Фасеточный синдром — причины происхождения
Наблюдается множество источников, поражающих суставы позвоночника. Болевые ощущения в межпозвоночных суставах могут быть сопряжены:
— с обостренными системными инфекционными заболеваниями (например, туберкулезный спондилит),
— с хроническими воспалительными артритами (например, ревматоидный артрит, спондилоартрит),
— с метаболическими расстройствами (например, подагра и псевдоподагра),
— вероятные боли в спине, возможно, вызваны подвывихами, разрывами капсул и хряща суставов, микропереломами в них,
— с нарушениями питания тканей и органов в дугоотростчатых суставах (так называемые дистрофические изменения — спондилоартроз или фасеточный синдром).
Так или иначе, считается, будто повреждение дугоотростчатых суставов чаще всего появляется в результате долговременных регулярно возобновляющихся травм, сопряженных с неоптимизированным диапазоном суставных передвижений и повышающейся нагрузкой из-за дегенерации межпозвоночных дисков.
Из-за определенных прецедентов, связанных, например, с хлыстовой травмой шеи, со спортивными травмами, рано или поздно наблюдается травматизация сустава, вызванная гиперфлексией, чрезмерной ротацией или тракционным механизмом влияния, нарушение дугоотростчатых суставов развивается внезапно.
Фасеточный синдром — диагностика
При повторении болезненных случаев ежемесячно и чаще, рекомендовано проведение рентгенографии в различных проекционных плоскостях, позволяющее установить патологические изменения в фасеточных суставах. Компьютерная томография (сокращенно КТ) лучше визуализирует как суставы, так и любые другие системы позвоночника.
Магниторезонансная томография (сокращенно МРТ) не достаточно эффективна для установления диагноза настоящей патологии позвоночника, хотя незаменима для диагностики грыжи диска или остальных недугов.
Наибольшую информативность несут в себе впрыскивание в фасеточные суставы или в медиальную ветвь задней первичной ветви спинномозгового нерва некоторого объема контрастной субстанции с дальнейшим рентгенографическим наблюдением. Отсутствие боли через некоторый промежуток времени вслед за выполнением диагностической блокады расценивается как стандарт при взаимозависимости боли в спине и патологии дугоотростчатых суставов. Рекомендованы диагностические блокады только под внимательным рентгенологическим наблюдением, иначе можно поставить искаженный диагноз (в 25% до 41% случаях).
Фасеточный синдром — лечение
Известно множество способов, купирующих острые моменты болей в фасеточных суставах. Некоторые из них не сохраняют длительный эффект, а дают только кратковременное или довольно долгосрочное облегчение при болях.
Консервативными методами лечения синдрома фасеточных суставов считаются:
— Применение лечебного физкультурного комплекса (ЛФК), позволяющего воссоздать нарушенные биомеханические процессы, исправить осанку, укрепить связки и нарастить мышечную массу.
— Применение физиотерапии, помогающее уменьшить болезненные ощущения и освободить от воспаления в суставах.
— Изменение образа повседневной жизни, а именно – уменьшение длительности регулярных каждодневных путешествий, и организацию необходимого числа перерывов на отдых.
— Применение медикаментозного лечения, использующее антифлогистические препараты (такие как ибупрофен, целебрекс).
— Применение мануальной терапии, манипуляции которой участвуют в восстановлении маневренности фасеточных суставов и снимают мучительные ощущения.
— Применение ортопедических подушек и ношение шейного воротника, исключительно необходимых при сосредоточении синдрома фасеточных суставов на шейном уровне.
— Применение инъекций в нервные окончания фасеточных суставов (так называемая ризотомия – выполненная охлаждающим либо подогретым колпачком под рентгеновским наблюдением), приносящая более устойчивый эффект. Не менее эффективным считается впрыскивание ботакса, наилучшим способом снимающее мышечные спазмы.
Несмотря на то, что в множестве случаев консервативным лечением получается сохранить удовлетворительное качество жизни, в крайне опасных случаях, не только в преобразовании фасеточных суставов, но и присутствие явно выраженных нарушений в дисках, требует оперативного лечения.
Методы излечения фасеточного болевого синдрома:
— Лечение фасеточного синдрома через восполнение в суставе необходимого объема синовиальной жидкости (фасетопластика).
— Лечение фасеточного синдрома с помощью коагуляции нервных окончаний под воздействием электромагнитного поля (радиочастотная деинервация).
В нашем Центре Вам поставят профессиональный дифференциальный диагноз и предложат целесообразное лечение.
Радиочастотная денервация
Радиочастотная денервация — одна из процедур, которые можно пройти в Клинике боли ЦЭЛТ. Она основана на эффекте выделения тепловой энергии при прохождении через ткани токов высокой частоты.
Радиочастотная денервация суставов — нехирургическая малоинвазивная процедура, которая позволяет облегчить сильные боли, при которых другие методы не дают желаемого результата.
Преимущества радиочастотной денервации
Радиочастотная денервация, отзывы о которой исключительно положительные, имеет целый ряд преимуществ:
- болевые ощущения исчезают через несколько минут после её проведения;
- для восстановления после процедуры требуется совсем немного времени;
- необходимость в приёме обезболивающих средств отпадает или сводится к минимуму;
- пациент имеет возможность быстро вернуться к обычному образу жизни.
Хотите знать цену радиочастотной денервации? Заходите в соответствующий раздел официального сайта Клиники боли ЦЭЛТ или звоните нам! В любом случае она ни в какое сравнение не идёт с полученным эффектом и возможностью жить нормальной жизнью, в которой боли нет места!
Наши услуги
В зависимости от заболевания и рекомендаций лечащего врача, в Клинике боли ЦЭЛТ проводятся следующие процедуры:
Радиочастотная денервация тазобедренного сустава
Процедура проводится при целом ряде заболеваний тазобедренного сустава, начиная с остеоартроза и заканчивая дегенеративными патологиями сустава. Она абсолютно безопасна для пациента, но обезболивающий эффект от неё может длиться около 12-ти месяцев. В процессе проведения процедуры затрагивается только болевое нервное окончание, капсула сустава не задействуется. Благодаря этому процедура не препятствует проведению дальнейшей операции, если в ней всё же есть необходимость. Более того, она может проводиться и после оперативного вмешательства, если болевые ощущения сохранились.
Радиочастотная денервация фасеточных и крестцово-подвздошных суставов
Показаниями к проведению данной процедуры служат болевые ощущения в пояснице и шее, вызванные патологическими процессами в фасеточных или крестцово-подвздошных суставах. Процедура проводится по контролем современного оборудования и позволяет достичь отличных результатов в виде прерывания болевых импульсов, которые поступают из сустава в мозг.
Радиочастотчная коленная денервация
Радиочастотная коленная денервация проводится таким образом, чтобы не затронуть капсулу коленного сустава. Благодаря этому можно проводить последующую операцию, если в этом есть необходимость. Это же позволяет и применять саму манипуляцию после операции на колене. Специалисты Клиники боли ЦЭЛТ рекомендуют денервацию колена при следующих заболеваниях:
- остеоартроз;
- эндопротезирование;
- денегенеративные заболевания.
Её проводят и в том случае, если пациент желает отсрочить или вовсе избежать эндопротезирования коленного сустава.
Радиочастотчная денервация узла тройничного нерва
РЧА тройничного нерва — эффективная процедура, которая показана при невралгии тройничного нерва, которая известна тем, что тяжело поддаётся лечению. Она является высокоточной процедурой с тщательно контролируемым воздействием за счёт использования современного оборудования.
Возможные осложнения радиочастотной денервации позвоночных суставов: насколько они серьезны?
Никто точно не знает, когда человек выпрямился и стал ходить на двух задних конечностях. По мнению ученых, освобождение рук и позволило стать человеку разумным. Этот несомненный прогресс несколько омрачается болезнями прямохождения, в первую очередь заболеваниями позвоночника (в просторечии – хребта): остеохондрозом, спондилезом, радикулитом и т. д.
Особенно подвержены этим болезням люди пожилого возраста, поскольку длительная нагрузка на позвоночный столб постепенно изнашивает межпозвоночные диски и его суставы. Дегенеративные изменения в позвоночных соединениях защемляют нервные окончания и вызывают боли в шее, спине или пояснице. Не исключается сдавливание спинного мозга, который находится в спинномозговом или спинальном канале, образующем позвонки.
Денервация нервных окончаний межпозвонковых суставов
Чаще всего патологии сочленений позвоночника диагностируются в поясничном и шейном отделах.
Виды денервации нервных окончаний межпозвонковых суставов::
- Самым распространенным методом лечения позвоночника является консервативный. В него входят медикаментозная терапия, физиотерапия, массаж, лечебная физкультура.
- К операциям врачи стараются прибегать в редких случаях, только если без них нельзя обойтись. Хирургические вмешательства трудны по исполнению и чреваты непредвиденными осложнениями.
- К сожалению, консервативная терапия не во всех случаях дает необходимый эффект. Поэтому для избавления от болей используется радиочастотная денервация (РЧД) фасеточных суставов.
Разберем последнюю разновидность подробнее. Она из ряда малоинвазивных операций, т.е. проводимых практически без разрезов (через точечные проколы или естественные отверстия).
Под словом денервация понимается разрушение нерва. Используются другие названия этой процедуры: радиочастотная деструкция и ризотомия.
Методика заключается в том, что разрушение производится токами высокой частоты, при прохождении которых через нерв происходит его термокоагуляция, поэтому денервацию называют высокочастотной или радиочастотной.
Процедура нарушает проводимость болевых сигналов.
Ее длительность зависит от отрабатываемой площади тела. Минимальное время – около 20 минут, максимально процедура занимает около часа.
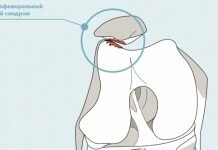
Проведение РЧД позвоночника показано при болях, вызванных различными патологиями позвоночника дегенеративно-дистрофического характера, например, при спондилоартрозе, при котором поражаются фасеточные или дугоотростчатые суставы.
Противопоказания
Проводить процедуру запрещается в следующих состояниях:
- при повреждении мозга;
- при лихорадочных состояниях;
- при тяжелой анемии.
А также процедура не проводится при общем плохом состоянии пациента.
Подготовка к процедуре
Подготовка к процедуре состоит из нескольких этапов:
- Вначале пациент сдает общий анализ крови и мочи.
- Проводится исследование крови на ВИЧ, сифилис, гепатиты.
- Делаются рентгенография легких, магнитно-резонансная томография, электрокардиограмма.
- Обязательно наличие заключения невропатолога.
Не рекомендуется прием пищи за восемь часов и употребление жидкости за два часа до операции.
Техника операции
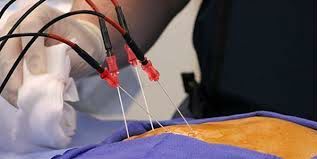
Госпитализация не нужна. Операция проводится под местной анестезией. О самой технике, выполнения можно сказать, что она несложная. В нужные места устанавливаются специальные иглы – канюли. Затем в них вводится электрод, подключенный к радиочастотному генератору. При прохождении тока возникает чувство жжения и боли. Игла нагревается до 80 градусов. При непредвиденных обстоятельствах врач может принять решение о прекращении операции.
Осложнения
Если делается радиочастотная денервация позвоночных суставов, возможные осложнения какими могут быть? Ответ на это вопрос интересует многих людей, которые хотят прибегнуть к данной операции. При правильном выполнении всех манипуляций осложнения не наблюдаются. Возможны дискомфорт, легкая боль, незначительная гематома или покраснение в месте прокола.
| Видео (кликните для воспроизведения). |
 |
История лечения: Как Дмитрий Николаев избавился от боли в суставах |
Они устраняются в течение двух-трех дней после приема нестероидных противовоспалительных препаратов.
Эффективность
Достигается продолжительное и эффективное обезболивание. Некоторых людей боль покидает на несколько лет. У других срок отсутствия болевых ощущений короче (до полутора лет). Примерно у 10-15% пациентов метод не дает нужного результата.
Восстановительный период
Как таковой восстановительный период отсутствует. Можно ходить, заниматься обыденными делами. Ограничиваются физические нагрузки, в том числе спортивные, в течение двух недель.
Дополнительную информацию по теме статьи можно найти в видео:
Что такое радиочастотная денервация: описание метода и отзывы
Дегенерация последних способна вызвать резкую боль в поясничном отделе.
Предполагается, что спондилоартроз (одна из форм остеоартроза) является одной из главных причин болевого синдрома (хронический симптом какого-либо заболевания).
Это заболевание постепенно разрушает суставы позвоночника.
Наряду с противовоспалительной и миорелаксирующей терапией проводится радиочастотная денервация фасеточных суставов.
Самым распространенным заболеванием суставов является остеоартроз, который и служит причиной многих болей. Это связано с уменьшением подвижности человека, увеличением воздействия всевозможных инфекционных заболеваний и ожирением.
Можно проследить зависимость распространенности патологии суставов от возраста: чем старше человек, тем вероятнее ее возникновение.
Описание методики
Денервацией (фасеточной ризотомией) называется щадящая операция на позвоночнике.
Она позволяет осуществить блокирование (деструкцию) нервных окончаний, которые подают в мозг сигналы о болевых ощущениях.
Радиочастотная денервация основана на прохождении через ткани организма больного высокочастотных токов. Они направляются к нервным окончаниям и разрушают их.
Принцип действия заключается в выделении большого количества тепловой энергии при прохождении электричества через биологические ткани.
Неизолированный конец электрода помещается в анатомическое местонахождения нервного окончания, и при подаче тока начинает его убивать.
Использование метода получило достаточно широкое распространение за океаном и применяется при большом спектре заболеваний.
Эффективен для больных со значительной степенью операционного риска.
Показания к процедуре
Основными показаниями к применению фасеточной ризотомии являются:
- межреберная невралгия – сдавливание межреберных нервов, сопровождающаяся сильными болями в спине;
- нестойкий эффект после консервативного лечения;
- артроз межпозвонковых суставов – проявляется в виде сильных болей в спине вследствие нарушения нормального соотношения поверхностей суставов;
- сильный дискомфорт в позвоночнике на протяжении полугода и более.
Применение операции не всегда допустимо
Противопоказаниями к процедуре являются:
- местная или генерализированная инфекция;
- выраженная неврологическая симптоматика;
- опухолевые образования.
Также ее не следует применять, если положительному исходу операции препятствует определенная неврологическая симптоматика. Поэтому перед операцией проводится обязательное обследование.
При наличии данных симптомов стоит использовать консервативные методы лечения.
Обследование перед операцией
Предоперационное обследование включает:
- заключение врача-невролога;
- анализ крови;
- магнитно-резонансная томография;
- анализ крови на гепатит, ВИЧ, RW;
- общий анализ мочи;
- рентгенография легких;
- электрокардиограмма.
Ход операции
Пройдя регистрацию, он поступает в нейрохирургическое отделение. Подготовка к предстоящему вмешательству осуществляется согласно общим правилам клиники.
Пациенту запрещается прием пищи за 10 часов до процедуры. После хирургического вмешательства он переводится в палату на непродолжительное время.
Производится операция под местным наркозом. Это особенно важно для лиц пожилого возраста. Поэтому хирург внимательно наблюдает за показаниями пациента, производя рентген-контроль.
- Сама операция начинается с введения специальной иглы в пространство между дисков сбоку от позвоночного столба.
- Затем, когда иголка установлена, можно подключать к ней электроды. На них подается ультравысокочастотный ток. Его частота варьируется от 2 до 100 Гц.
- Нерв под воздействие высокой температуры нагретой иглы эффективно прижигается.
Процедура выполняется с использованием местной анастезии. Главным условием является полная неподвижность пациента. Благодаря этому введение электродов будет максимально точным.
Радиочастотная деструкция осуществляется с использованием иглы, которая помещается в нервную ткань, подлежащей разрушению.
Она нагревается током за счет сопротивления окружающих мягких тканей. Электрод же в свою очередь, постоянно измеряет их температуру.
Сигналы от него попадают на радиочастотный генератор. Он, в свою очередь, не позволяет температуре превысить установленную величину.
Врачебный контроль при проведении операции является максимальным, поэтому осложнений не возникает.
Манипуляция продолжается около 20 минут. После нее больной еще некоторое время находится в стационаре (1,5-2 часа).
Результат и эффективность методики
Вследствие миниинвазивности (щадящего характера) процедура позволяет минимизировать полученные в ее ходе травмы.
В результате такого вмешательства боль полностью исчезает. Эффективность операции составляет около 85%.
Соблюдение советов лечащего врача до и после процедуры гарантирует отсутствие рецидивов симптоматики и благополучное избавление от проблем со спиной:
- полное исчезновение, либо уменьшение болевых ощущений сразу после вмешательства;
- наличие длительного эффекта, продолжительность которого от пары месяцев может доходить до нескольких лет.
Случаев осложнений после проведения операции не зарегистрировано. Не оказывая вредного воздействия на организм, проведение операции практикуется в Центре микрохирургии имени Пирогова.
После перенесенной операции нужно ограничить нагрузку на позвоночник.
Только в этом случае радиочастотная денервация фасеточных суставов обеспечит положительный эффект на долгие годы. Являясь простым и эффективным методом лечения она подарила радость жизни многим людям.
Восстановление после операции
Послеоперационный период длится около 1,5 месяца. В некоторых случаях наблюдается отсроченный эффект. Это может быть связано с перестройкой синоптических задних рогов спинного мозга.
После процедуры физические нагрузки ограничиваются до минимума. Также назначается прием противовоспалительных препаратов. Специальные реабилитационные мероприятия не требуются.
Процедура безопасна и безболезненна
Практика проведения ризотомии доказывает безопасность выполняемых процедур. Осложнений за весь период ее использования не наблюдалось.
Оперативное вмешательство не наносит вреда организму вследствие невозможности повлиять на какие-либо системы и ткани, кроме нервных окончаний.
Экспертное мнение
Медицинские работники в своих отзывах подтверждают эффективность метода, вот, что говорит о радиочастотной денервации один из врачей известной Российской клиники мининвазивной хирургии: «Наши собственные наблюдения подтверждают эффективность проведенных противоболевых процедур».
Также опытные специалисты утверждают, что перед процедурой обязательно проводится тщательное диагностическое исследование.
Также на первых этапах борьбы с болями в спине используется диагностическая блокада зоны деструкции (очага раздраженного нервного окончания).
Отзывы пациентов сводятся к благодарным рекомендациям.
Стоимость операции
В России операция производится специалистами клиники им. Пирогова. Также процедуру проводят специалисты Российско-израильского центра миниинвазивной хирургии суставов и позвоночника «Ре-Клиник».
В зависимости от тонкостей операции, стоимости расходного материала и разовых инструментов цена радиочастотной денервации может варьироваться от 5 до 55 тыс. рублей.
Послеоперационный период характеризуется применением противовоспалительных препаратов. Также пациент не должен нагружать позвоночник.
Фасеточная ризотомия является современным и эффективным методом борьбы с болевым синдромом в спине.
Фасеточный синдром, как следствие нарушений в суставах и костях
Этим заболеванием болеют 85-90 людей из ста, достигших пожилого возраста. Однако синдром может начать развиваться и значительно раньше, в 30-35 лет, если человек страдает врожденными патологиями позвоночника.
Патогенез и механизм развития
Заболевание затрагивает все составляющие суставов позвоночника (хрящи, связки, мышцы) и это приводит к появлению болевого синдрома. Что же происходит с позвоночником, пораженным этим нарушением?
Если говорить о функциях позвоночника, то следует отметить, что назначение позвонков, дисков и передних связок заключается в сопротивлении силе тяжести. А роль защиты от смещения отводится межпозвонковым суставам, пластинкам, а также поперечным и остистым отросткам. Распределение силы тяжести таково: около 80% приходится на передние отделы позвоночника, на суставы — до 20%.
Когда фасеточным синдромом поражаются межпозвоночные диски, расстояние между позвонками меняется в меньшую сторону и за счет этого увеличивается нагрузка. Следует появление микротравм и дегенеративных изменений в суставах.
Подвижность позвоночника при этом ограничивается, и появляются болевые ощущения.
Почему возникает фасеточный синдром?
Фасеточный синдром не является самостоятельным заболеванием, а чаще всего возникает как следствие различных нарушений в костных, суставных и хрящевых тканях, или после травм. Причинами развития синдрома могут быть:
- наличие заболеваний, связанных с расстройством метаболических процессов (например, при подагре и псевдоподагре);
- хронические воспаления на фоне артрита (при ревматоидном артрите и спондилоартрите);
- дистрофические изменения в суставах и нарушение питания тканей (к примеру, при спондилоартрозе);
- наличие туберкулезного спондилита и других системных инфекционных заболеваний;
- подвывихи, микропереломы, разрывы капсул и хрящей в суставах.
Как правило, нарушение развивается медленно, но при некоторых видах травм, чаще всего спортивных, синдром может развиваться значительно быстрее.
Локализации по отделам позвоночника
По причине анатомических особенностей строения позвоночника фасеточный синдром может локализоваться в следующих областях:
- шейный отдел — 55%;
- область поясничного отдела — 30%;
- реже болевой синдром проявляется в плечевой и ягодичной области, также боль может отдавать в область головы и в конечности.
Болевые ощущения при фасеточном синдроме усиливаются в процессе сгибания конечности, при разгибании же характерно их уменьшение.
Как правило, боли распространяются до локтевых сгибов и подколенных ямок. Нередко наблюдается и утренняя скованность в позвоночнике и конечностях.
Клиническая картина
Основными симптомами фасеточного синдрома считаются:
- боль в области поврежденных суставов и частичная утрата эластичности мышц в спине;
- острые боли непредсказуемого характера в спинном и шейном отделе;
- дискомфорт при наклонах, причем наклон назад вызывает больше неприятных ощущений, нежели наклон вперед;
- при локализации синдрома в шейном отделе боль может отдавать в плечо и верхнюю часть спины, иногда доходя до кистей рук;
- если изменения происходят в поясничном отделе, возникает дискомфорт в «сидячем» положении, и чем больше времени человек проводит сидя, тем болезненней ощущения и сильнее спазмы в мышцах.
Методы диагностики
Диагностировать фасеточный синдром возможно как на осмотре у специалиста, опираясь на жалобы больного, так и с применением
Чаще всего назначается проведение рентгенографического исследования, которое позволяет определить, какими причинами вызван болевой синдром.
Если обследование при помощи рентгена не позволяет составить полную картину заболевания, применяется компьютерная томография (КТ). Этот метод направлен на детальное изучение зоны поражения позвоночника.
Эффективность магнитно-резонансного исследования (МРТ) при выявлении фасеточного синдрома невысока, однако этот метод незаменим при подозрении на наличие травм дисков позвоночника или грыжи.
Комплекс терапевтических мероприятий
Основная цель лечения при фасеточном синдроме заключается в избавлении пациента от болевых приступов и нормализация процессов и тканях позвоночника. Применяются как консервативные, так и хирургические методы лечения.
Консервативное лечение
Основой консервативного метода является медикаментозная терапия и физиотерапевтические процедуры. Прием препаратов позволяет значительно снизить болевые ощущения и улучшить качество жизни пациента.
В лечении синдрома целесообразно применение таких лекарственных средств:
Препараты назначаются в виде таблеток и инъекций, гели и мази в таких случаях малоэффективны. Перечисленные медикаменты позволяют снизить острые и хронические боли, иногда на достаточно длительный срок, а также направлены на борьбу с воспалительными процессами в позвоночнике.
Физиотерапевтические процедуры также предназначены для снятия болевого синдрома и уменьшения воспаления.
При проблемах с позвоночником эффективна лечебная физкультура. Специально подобранный комплекс упражнений способствует восстановлению биомеханики, формированию правильной осанки, укреплению мышц и связок.
Также применяется и мануальная терапия, целью которой является уменьшение болевых ощущений и восстановление подвижности в пораженных отделах позвоночника.
Кроме перечисленных методов рекомендуется ношение шейных воротников, применение ортопедических подушек и частые перерывы на отдых, особенно если больному приходиться большую часть времени проводить сидя. Чаще всего консервативные методы лечения дают положительный эффект, но особо тяжелые случаи требуют оперативного вмешательства.
Метод радиочастотной денервации
В качестве хирургического лечения при синдроме фасеточных суставов применяется метод радиочастотной денервации. Он заключается в устранении патологических изменений путем электромагнитных воздействий на пораженные суставы.
Как и любое заболевание, фасеточный синдром требует безотлагательного и адекватного лечения, при появлении первых признаков дискомфорта в шейном или поясном отделе позвоночника необходимо сразу же обращаться за помощью к специалистам.
Самолечение или игнорирование симптомов может привести к ряду неприятных осложнений. Патологические процессы будут прогрессировать, что повлечет за собой разного рода серьезные нарушения в работе опорно-двигательного аппарата, последствия которых непредсказуемы.
Как застраховаться по максимуму?
С проявлениями фасеточного синдрома приходится сталкиваться примерно 80% людей разного возраста. По этой причине говорить о том, чтобы исключить вероятность его появления полностью, не приходится.
Однако можно значительно отсрочить его наступление и снизить интенсивность патологических процессов. Сохранять позвоночник здоровым долгие годы можно, если выполнять следующие рекомендации:
- вести активный образ жизни;
- ежедневно выполнять физические упражнения;
- посещать бассейн;
- больше ходить пешком;
- избегать травм позвоночника.
| Видео (кликните для воспроизведения). |
|
Доктор С.М.Бубновcкий подтверждает силу препарата... Читать далее >>> |
Важно помнить, что любое заболевание легче предотвратить, чем лечить и не пренебрегать профилактикой.
Источники
-
Чепой, В. М. Диагностика и лечение болезней суставов / В. М. Чепой. — М. : Медицина, 2006. — 304 c. -
Барчаи, Е. Анатомия для художников / Е. Барчаи. — М. : Эксмо, 2007. — 344 c. -
Лукачер, Г. Я. Неврологические проявления остеохондроза позвоночника / Г. Я. Лукачер. — М. : Медицина, 1985. — 240 c.