Содержание
- 1 Блог ортопеда Василистова Д.Б.
- 2 УЗИ тазобедренных суставов у детей. Методика Графа
- 3 Транзиторная форма строения тазобедренных суставов
- 4 Опыт внедрения методики УЗИ тазобедренных суставов в детской поликлинике №31 г. Волгограда.
- 5 Дисплазия тазобедренных суставов: тип 2а
- 6 Возможности ультразвуковой диагностики патологий тазобедренных суставов у детей в первые 6 месяцев жизни
Блог ортопеда Василистова Д.Б.
Откровенно и обо всем
УЗИ тазобедренных суставов у детей. Методика Графа
В 1980 Р.Граф разработал скрининговую методику УЗИ тазобедренных суставов. Методика достаточно проста и информативна. Достоверность исследования тазобедренных суставов по Графу, по данным разных авторов, около 70%. Хорошим дополнением к методу является проведение во время УЗИ функциональных проб, уточняющих статичную картину.
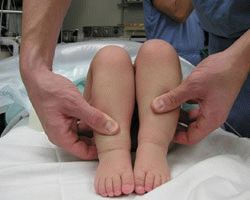
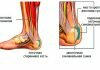
На фото ниже отмечены основные 2 угла (α и β), которые используются для определения типа развития тазобедренного сустава по классификации Графа.
Угол альфа измеряется для оценки развития костного купола вертлужной впадины. По углу бета судят о развитии хрящевой зоны вертлужной впадины. Чем меньше угол α и чем больше угол β, тем больше степень недоразвития сустава.
Классификация подразумевает 4 типа тазобедренных суставов
1а и 1б. Нормальный тазобедренный сустав.
1а (представляет собой заостренный костный выступ) и 1б (костный выступ сглажен). Значения углов: альфа больше 60 градусов, бета меньше 55. Это норма углов для новорожденных детей, если у грудничка такие значения в 1 месяц — он здоров.
Тип 2а и 2б (после 3 месяцев). Незрелый тазобедренный сустав.
Значения углов: альфа от 50 до 59 градусов, бета – больше 55. Костный выступ округлый, головка центрирована, хрящевая часть крыши широкая, костная часть крыши покатая. При обследовании у недоношенных детей и новорожденных до 3 месяцев такой тип считают физиологически незрелым, требует наблюдения. Пошел четвертый месяц — может потребоваться лечение.
Тип 2с Предвывих.
Расценивается как предвывих (головка центрирована, но хрящ покрывает её недостаточно, костная часть крыши закруглена). Углы: альфа от 43 до 49 градусов, бета – от 70 до 77. Это показатели за пределами нормы углов, требуется лечение.
Тип 3. Подвывих.
Значения углов: альфа больше 43, бета больше 77. Головка сустава расположена эксцентрично, хрящевая часть крыши не определяется. После 3-х месячного возраста могут начаться дегенеративные процессы, что спровоцирует коксартроз. Необходимо лечение.
Тип 4 Вывих бедра.
Угол альфа равен 43, бета больше 77, то есть далеко за пределами нормы углов. Головка находится вне полости сустава, отмечается симптом «пустой ацетабулярной впадины». Лечение таких детей нужно начать незамедлительно.
Инфографика. Классификация тазобедренных суставов. УЗИ по методу Графа.
Материалы использовавшиеся при публикации:
- Hefti. Pediatric orthopedics in practice.
- http://prokoksartroz.ru/diagnostika/uzi-tazobedrennyh-sustavov-novorozhdennyh#ixzz4Y5m9tYya
- http://uziotvet.ru/soedinitelnaya-tkan/uzi-tazobedrennyx-sustavovtbs-novorozhdennyx/
NB. От качества проведенного УЗИ исследования и от заключения, которое вам выдаст специалист УЗИ, зависит какое решение примет ортопед, какое будет назначено лечение и каков будет результат. Обязательно проверяйте, какое заключение выдал Вам специалист УЗИ. Если в описании нет величины углов альфа и бета, не описан характер костной и хрящевой частей впадины, центрации головки, в заключении не указан тип сустава по Графу, нет результатов функциональных проб, то такое исследование практически не имеет никакой ценности.
Транзиторная форма строения тазобедренных суставов
Как распознать симптомы артроза тазобедренного сустава
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Артроз тазобедренного сустава (коксартроз) — хроническое заболевание, при котором происходит разрушение хряща этого сустава с уменьшением подвижности в нем.
Если знать, какими симптомами проявляется эта непростая болезнь, можно вовремя обратиться к врачу за помощью и начать лечение, избежав серьезных осложнений этой болезни.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Симптомы
Что происходит с хрящом при болезни
Первичный коксартроз
Вторичный коксартроз
Степени болезни
Как врач ставит такой диагноз
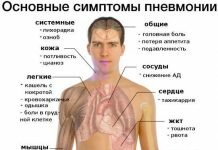
Чаще всего симптомы деформирующего артроза (ДОА) тазобедренного сустава начинаются постепенно и незаметно — в виде сначала очень слабых болей или просто дискомфортных ощущений в области сустава, начинающихся при ходьбе, и которые прекращаются в покое. Боли эти могут возникать не только в области самого тазобедренного сустава, но и в колене и даже в паховой области.
На этом этапе болезни пациенты еще не спешат обращаться к врачу: «само пройдет», «поболит и перестанет». Но, по иронии судьбы, это как раз самое подходящее время для обращения к врачу, когда коксартроз находится на ранней стадии и его легко лечить.
Вместе с болезненными ощущениями появляется и еще один очень важный симптом недуга, который врачи называют «утренняя скованность». Он выражается в том, что в утреннее время, а также после длительного сидения или лежания, когда человек находился в покое, при движениях отмечается некоторая напряженность, скованность, когда больному требуется время (от 15 минут до часа), чтобы «расходиться», после чего сустав начинает работать в обычном режиме. Вместе с тем к болям при ходьбе присоединяются хруст в суставе при движениях, а также характерные «скрипы» костей в это время.
Чаще всего даже в таких случаях человек еще не обращается к врачу, поэтому выраженность симптомов продолжает постепенно усиливаться. Постепенно боли при ходьбе в области бедра начинают усиливаться и часто присутствуют все время, пока человек двигается. Тогда больной старается щадить ногу, и вскоре у него появляется хромота: человек начинает ходить, немного припадая на больную ногу.
После того, как начала изменяться походка, автоматически начинают возникать нарушения и в других органах и тканях. Движения становятся более ограниченными и доставляют все больше боли при этом. В это время нормальная ось движения видоизменяется. В связи с этим связки, которые поддерживают сустав и придают его прочность, начинают перенапрягаться. В мышцах бедра также начинает формироваться участки перенапряжения, которые вскоре сменяются атрофией мышц — по мере того, как нога все меньше принимает участия в ходьбе и нагрузка на нее уменьшается. Обычно на этом этапе для передвижения человеку уже требуется использовать трость.
По мере дальнейшего прогрессирования заболевания боли становятся все сильнее, а хромота и ограничение в работе сустава — все больше. В самых запущенных стадиях болезни сустав почти полностью перестает работать, а боли, которые раньше были только во время ходьбы, возникают уже сами по себе, в покое, особенно по ночам, и лекарства для облегчения этой боли помогают все меньше и меньше.
Передвигаться человек может только на костылях, и единственный способ улучшить ситуацию на этом этапе только хирургический — замена износившегося тазобедренного сустава на искусственный.
Что происходит с хрящом при болезни
В норме хрящ в суставе представляет собой упругую гелеобразную пластинку, которая покрывает ту часть кости, которая участвует в суставе. Полость сочленения омывается синовиальной жидкостью, которая осуществляет питание хрящевой ткани. Упругость хряща помогает амортизировать движения человека при ходьбе и делает их плавными.
При появлении коксартроза тазобедренного сустава эта ситуация изменяется. Хрящ начинает разрушаться, омертвевшие кусочки хрящевой ткани отрываются от суставных поверхностей и свободно плавают в синовиальной жидкости, при этом попадая в пространство между сочленяющимися костями и причиняя болевые ощущения.
На далекозашедших стадиях болезни хрящи на поверхности костей полностью исчезают, и «обнаженные», безхрящевые поверхности костей в суставе взаимодействуют между собой, доставляя сильную боль.
Классификация
Артроз тазобедренного сустава бывает первичный и вторичный. У возникновения каждого из них свои причины и разные способы их профилактики и лечения.
Первичная форма
Первичный коксартроз возникает без каких-то выраженных причин, словно сам по себе. Иными словами, механизм возникновения этой формы болезни пока еще недостаточно выяснен. При первичной форме обычно поражаются сразу оба сустава, то есть формируется двухсторонний коксартроз. Как правило, он возникает у людей зрелого или старшего возраста.
До 40-летнего возраста болезнь почти не встречается, однако вероятность заболеть ею после 60-65 лет возрастает до 60-70%. При этом первичный остеоартроз составляет самую часто встречаемую форму этой болезни.
Кроме того, отмечена и наследственная предрасположенность к данному заболеванию, передающаяся, как правило, по женской линии. Если вы — женщина, имеете избыток веса и ваша мать страдала первичным ДОА, то вероятность заболеть такой болезнью у вас существенно выше. Об этом нужно помнить и постараться предупредить развитие заболевания: при возникновении даже несильно выраженных болей в суставе при физических нагрузках обязательно обратитесь к врачу!
Вторичная форма
Вторичная форма ДОА бедра возникает как последствие каких-то других заболеваний. К таким болезням относятся врожденные и приобретенные болезни (например, врожденный вывих бедра и дисплазия тазобедренного сустава), травмы бедра и костей таза (перелом шейки бедра, перелом костей таза), воспалительные заболевания в области сустава — туберкулез костей и суставов, воспаление сустава (коксит) и др. Во всех этих случаях такая болезнь становится пусковым фактором возникновения остеоартроза, который в дальнейшем прогрессирует самостоятельно.
Причины возникновения
Основные причины заболевания — это врожденный вывих бедра (составляет до 20-25% всех случаев заболевания), врожденные нарушения строения сустава (дисплазии) и другие врожденные и приобретенные болезни (например, синдром гипермобильности и болезнь Пертеса).
Кроме того, коксартроз тазобедренного сустава часто может возникать из-за различных травм — переломов, вывихов связок, костей таза и бедренной кости.
Третья важная группа причин — возникновение болезней или состояний, при которых так или иначе нарушается кровоснабжение тазобедренного сустава. Например, такое часто бывает в пожилом возрасте у людей, страдающих сахарным диабетом 2 типа, у которых болезнь может выражаться в ухудшении работы сосудов ног.
Также остеоартрозу бедра подвержены спортсмены. Поскольку нагрузки на суставы ног у них на порядки выше, чем у остальных людей, им приходится расплачиваться за это проблемами с хрящами в различных суставах тела.
Выделяют три стадии, или степени, ДОА таза.
1-я степень
На этой стадии боли обычно не очень сильно выражены или возникают только при значительной физической нагрузки на ноги — например, при беге или длительной интенсивной ходьбе. В этот период на биохимическом уровне ткани хряща испытывают кислородное голодание, питание хряща ухудшается, но в целом он вполне удовлетворительно функционирует.
На этой стадии болезни нарушение питания хрящей уже настолько значительное, что они уже начинают разрушаться. Омертвевшие частицы хряща свободно плавают в синовиальной жидкости сустава, усиливая боль. Боли на этой стадии уже ярко выражены, но самое главное — нормальный механизм движения костей в суставе начинает нарушаться, и нормальная траектория движения в нем постепенно изменяется.
На костях, образующих сустав, начинают образовываться особые костные выросты — остеофиты, которые дополнительно усиливают боль при коксартрозе. Из-за перенапряжения мышц и связок начинает сильно меняться походка, появляется выраженная хромота, больной начинает ходить с тростью, чтобы по возможности снизить нагрузку на сустав.
В это время еще возможно использование различных методов безоперационного лечения — как медикаментозных (хондропротекторами), так и нелекарственных (физиотерапия).
3-я степень
При этой стадии заболевания хрящи в суставе уже полностью разрушены. Сустав деформирован, и нормальные движения в нем уже практически невозможны: сформировалась почти полная неподвижность в суставе (контрактура сустава) или же движения в нем совершаются по патологической траектории — не так, как в норме.
Боли присутствуют уже постоянно — и в покое тоже, часто появляясь в начале и середине ночи. Лекарства, помогающие снимать боли, на этой стадии могут перестать помогать.
На третьей стадии болезни применять какие-либо лекарства, кроме обезболивающих, бессмысленно: единственный способ лечения — эндопротезирование с заменой больного сустава на искусственный.
Диагностика болезни: как врач ставит такой диагноз
Чтобы поставить диагноз «коксартроз тазобедренного сустава», врачу обычно достаточно провести тщательный сбор информации у пациента о симптомах болезни, проверить возможность движений в суставе, а также сделать рентгенограмму. На ней можно увидеть образовавшиеся остеофиты, сужение суставной щели и другие признаки (в зависимости от стадии заболевания).
В некоторых случаях для постановки диагноза проводится ультразвуковое исследование сустава, а также, при необходимости — артроскопия.
После того, как диагноз поставлен, необходимо начать комплексное лечение. Узнать больше о методах лечения деформирующего остеоартроза вы можете в статье Как вылечить коксартроз: советы пациенту.
Чем раньше при обнаружении симптомов вы обратитесь к врачу, чем раньше пройдете необходимое обследование и получите адекватное, правильное лечение, тем больше шансов остановить развитие этого грозного заболевания и сохранить возможность самостоятельно ходить.
Берегите свое здоровье — обратитесь к врачу!
Опыт внедрения методики УЗИ тазобедренных суставов в детской поликлинике №31 г. Волгограда.
Умецкий И.Н., Григоров В.М., Шлыкова О.Е., Первушина О.В.
Предисловие
В сентябре 2003 года в Волгограде прошла конференция детских ортопедов–травматологов России.
В докладе главного детского ортопеда страны профессора Малахова прозвучали ужасающие цифры: ранняя диагностика врожденного вывиха бедра осуществляется всего в 18% случаев! В этом же докладе было высказано одобрение ультразвукового метода, как наиболее достоверного и недорого. Все авторы, затрагивающие эту тему в своих докладах заявляли, что нарушение формирования тазобедренных суставов (дисплазия) — главная проблема детской ортопедии. Был представлен и наш доклад — «Ультразвуковая диагностика нарушения формирования тазобедренных суставов у детей 1–го года жизни в амбулаторных условиях», в котором мы попытались рассказать коллегам о нашем опыте внедрения данной методики.
До этой конференции я был уверен, что причина столь медленного и трудного внедрения УЗИ тазобедренных суставов в широкую практику кроется в консервативности ортопедов, но теперь мне кажется, что проблема не только в этом. Практические врачи УЗД готовы осваивать новый метод, но на сегодняшний день существует только одна русскоязычная публикация, с помощью которой (на мой взгляд) можно начинать работать — «Ультразвуковая диагностика нарушений формирования тазобедренных суставов у новорожденных и детей первого года жизни.» (А. Ю. Кинзерский, Е.М. Ермак., учебно–методическое пособие для врачей–курсантов, г. Челябинск, 2000 г.). К сожалению ее нельзя назвать доступной. В остальных публикациях либо дается общий обзор методики, либо отсутствует ее четкое изложение. И это притом, что врожденный вывих бедра занимает 1–ое место среди причин инвалидности в структуре ортопедической патологии! Существуют регионы, где данная методика не применяется вообще.
Я далек от мысли, что этот материал изменит ситуацию, но нужно что–то делать…
Опыт внедрения методики УЗИ тазобедренных суставов
Нарушение формирования тазобедренных суставов остается одной из актуальных проблем современной детской ортопедии, особенно в амбулаторной практике. Хирург одной из поликлиник, врач с огромным стажем призналась мне, что эти пациенты для нее самые тяжелые в диагностическом плане. Клиническая диагностика дисплазии в раннем возрасте затруднена. Часто сокращение объема движений в суставе обусловлено неврологическими нарушениями. По данным профессора Кинзерского А.Ю. гипердиагностика дисплазии при клиническом исследовании до 3–х месячного возраста составляет 60%, а гиподиагностика — 10%.
До сегодняшнего дня наиболее распространенным инструментальным методом диагностики этой патологии остается рентгенологический. Однако ранняя диагностика этим методом невозможна. Кроме этого, его использование связано с лучевой нагрузкой и требует правильной укладки. Ультразвуковая методика исследования тазобедренных суставов была впервые предложена австрийским профессором Райнхардом Графом в конце 70–х годов. На сегодняшний день данная методика является общепризнанной. Она активно используется во многих развитых странах, причем в некоторых из них — в качестве скрининговой. Каковы же предпосылки к ультразвуковому исследованию тазобедренных суставов, и в чем его преимущество перед рентгеновским методом?
- Возможность ранней диагностики дисплазии, с первых дней жизни. К моменту рождения структуры, образующие сустав представлены преимущественно хрящом, который хорошо пропускает ультразвук. УЗИ, выполненное в первые дни и недели жизни, позволяет выявить детей, нуждающихся в ортопедической коррекции и сразу начать лечение.
- Высокая достоверность. Возможность четкого разграничения вывиха, подвывиха и дисплазии. Невозможность «некорректной укладки» ребенка, т.к. исследование проводится в реальном времени столько, сколько нужно для получения необходимого среза.
- Неинвазивность метода, отсутствие лучевой нагрузки позволяет использовать его для скрининга и динамического наблюдения.
УЗИ тазобедренных суставов проводится в нашей поликлинике с августа 2000 года. Исследование и оценка выполняются по стандартной методике R. Graf на ультразвуковых приборах «Aloka 1100» датчиком линейного сканирования 5 МГц. Результаты УЗИ — протоколы и эхограммы — сохраняются в дисковой памяти компьютера, на котором установлено автоматизированное рабочее место врача ультразвуковой диагностики«LookInside». За это время обследовано более 1300 детей по клиническим показаниям, из них впервые — 991.
Показаниями для исследования являлись:
- «клиническая» нестабильность сустава;
- ограничение объема движений в суставе;
- асимметрия ягодичных складок, укорочение конечности;
- отягощенный анамнез (тазовое предлежание, маловодие, многоплодная беременность, женский пол ребенка)
По результатам клинического исследования дети направляются хирургом после первого профосмотра в 1 мес., а при выявлении неблагоприятных анамнестических факторов — участковым педиатром при первом патронаже новорожденного.
Исследования проводились в возрасте от 2 недель до 1 года, преимущественно в 1–3 месяца, было обследовано 527 девочек (53%) и 464 мальчика (47%).
 Структура по полу
Структура по полу
В своей работе мы используем общепринятую классификацию типов тазобедренных суставов по R. Graf.
Типы тазобедренных суставов (R.Graf)| Форма | Возраст | угол α в градусах | угол β в градусах | |
|---|---|---|---|---|
| Норма (I тип) | любой | больше 60 | меньше 55 | |
| Транзиторная (II А тип) | до 3 мес | 50–59 | 56–77 | |
| Дисплазия | Легкой степени (II B) | 3 мес и больше | 50–59 | 56–77 |
| Тяжелая стабильная (II С) | любой | 43–49 | меньше 77 | |
| Тяжелая нестабильная (II Д) | любой | 43–49 | больше 77 | |
| Подвывих | С сохранением структуры гиалинового хряща(III A тип) | |||
| С сохранением структуры гиалинового хряща(III A тип) | ||||
| Вывих (IV тип) | ||||
Структура выявленных типов тазобедренных суставов выглядит следующим образом:
Следует сказать, что приведенные цифры не отражают истинной частоты встречаемости патологии, т.к. скрининг не проводился.
Абсолютно нормальные суставы были констатированы в 61% случаев дисплазия легкой степени у детей до 3–х месяцев (тип 2А), еще этот тип называют транзиторной формой строения сустава — 29%
- 2В — такие же суставы у детей старше 3–х месяцев — дисплазия легкой степени — 9%
- 2С — тяжелая стабильная дисплазия — 1%
- 2Д, 3 и 4–тяжелая нестабильная дисплазия, подвывих и вывих соответственно — менее 1%
| Видео (кликните для воспроизведения). |
 |
История лечения: Как Дмитрий Николаев избавился от боли в суставах |
Кроме этого, выявлена связь с полом ребенка — все случаи тяжелой дисплазии, подвывиха и вывиха выявлены только у девочек, все случаи децентрированных суставов выявлены у девочек, находившихся внутриутробно в ягодичном предлежании.
Каких результатов удалось добиться:
- Полный отказ от рентгенологического исследования у детей в возрасте до 3–4 месяцев.
- Своевременное выявление децентрированных суставов позволило полностью исключить случаи поздней диагностики.
- Ранняя диагностика дисплазии легкой степени и своевременное назначение массажа и ЛФК позволило к 3–4 месяцам получать правильно сформированные суставы в 100% случаев, что подтверждалось сонографически.
- Значительно сокращено количество детей, получающих лечение ортопедическими конструкциями.
Перед демонстрацией клинического примера позволю себе остановиться на том, какие структуры тазобедренного сустава доступны оценке при УЗИ, а так же на методиках исследования и оценки. Сустав оценивается во фронтальной плоскости, проходящей через его центр.
 цветами показаны структуры сустава
цветами показаны структуры сустава

|
головка бедренной кости |

|
костная крыша вертлужной впадины и крыло подвздошной кости |

|
суставная губа (лимбус) |

|
капсула сустава |

|
малая ягодичная мышца |

|
нижний край костной крыши; |

|
костный эркер — место перехода костной крыши в крыло подвздошной кости. |
Для оценки сустава существует стандартная плоскость, после получения которой выполняется построение линий и оценка углов:
- базовая линия (проводится строго параллельно плоскости исследования через крыло подвздошной кости);
- линия костной крыши (через нижний край подвздошной кости и костный эркер); при пересечении с базовой линией она образует угол альфа, характеризующий степень развития костной крыши.
- линия хрящевой крыши(через середину суставной губы и костный эркер), образующая угол бета, который характеризует развитие хрящевой крыши.
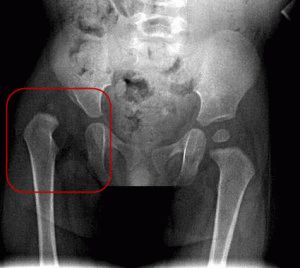
За 3 года я наблюдал только один врожденный двусторонний вывих бедра у девочки, родившейся в ягодичном предлежании. Эхографическая картина правого тазобедренного сустава представлена ниже.

Сустав децентрирован, костная крыша значительно уплощена, костный эркер достоверно не визуализируется. Головка БК находится вне вертлужной впадины. Хрящевое покрытие недостаточно, лимбус визуализируется на медиальной поверхности головки (в интерпозиции), это является дифференциально–диагностическим признаком вывиха, при всех остальных типах он находится на латеральной поверхности.
Предварительный диагноз был поставлен в роддоме. В возрасте 2–х недель было выполнено УЗИ и ребенок был направлен на лечение в детское ортопедическое отделение. В результате ранней диагностики удалось избежать оперативного вмешательства. Ребенку была выполнена ручная репозиция и наложена ортопедическая конструкция. При УЗ контроле на этапах лечения отмечалась стойкая положительная динамика и в возрасте 3–х месяцев мы получили следующую картину:
 выделено цветами
выделено цветами
Сустав центрирован, головка БК в вертлужной впадине, костная крыша сформирована, с дифференцированным костным эркером. Хрящевое покрытие головки достаточное, лимбус на ее латеральной поверхности, визуализируется ядро окостенения. Это эхографическая картина нормального сустава.
Нам кажется необходимым активное внедрение данной методики именно на этапе детской поликлиники. Такой подход не требует значительных материальных вложений, т.к. исследование выполняется на любом УЗ аппарате серой шкалы линейным датчиком 5–7.5 МГц. При слаженной работе всех участников процесса это позволит полностью исключить случаи поздней диагностики этой патологии.
Дисплазия тазобедренных суставов: тип 2а
Рождение ребёнка – праздник для семьи. Тем печальнее становится болезнь маленького новорожденного. Нередко среди малышей встречается заболевание, известно как дисплазия тазобедренного сустава 2а.
Лучшее оружие против болезни – информация. Рассмотрим представление о заболевании, признаки, причины появления и меры борьбы.
Почему возникает заболевание
В последнее время дисплазия тазобедренного сустава чаще стала встречаться у новорожденных малышей в возрасте до года. Причины установлены:
- Неблагоприятная атмосфера развития плода (экологическая);
- Нарушения при беременности (неправильное расположение плода, безответственное отношение матери);
- Наследственная склонность к нарушениям опорно-двигательного аппарата.
Врач не сможет точно назвать причину развития заболевания.
Что такое дисплазия тазобедренного сустава
Дисплазия – нарушение структуры суставов таза и бедра. Если возраст тазобедренных суставов не достиг зрелости, болезнь относят в тип 2а. Чаще дисплазия проявляется уже при рождении, судя по последним подсчётам, слишком часто. Что интересно, чаще дисплазия появляется у маленьких девочек.
Тип 2а – начальная стадия. На первой стадии тазобедренный сустав находится в относительно свободном, здоровом положении, но уже намечаются отдельные сдвиги в отрицательную сторону. На упомянутой стадии стадии связки и суставные ткани не прилегают к суставу, не удерживают, из-за этого соединение начинает «вихлять», расшатывается, как хлипкий болт.
Избранные люди считают, что рождение малыша с неправильными сочленениями в суставе означает пожизненный дефект. Мнение ошибочно. Истина сложнее: дисплазия тазобедренного сустава продолжит расширяться, превращаясь в прочие типы, приводя к серьёзным болезням. Приведем примеры:
- Предвывих (типы 3а и 3в). На указанной стадии головка кости бедра слегка вылезает из вертлужной впадины;
- Вывих головки кости бедра (тип 4). Головка выходит полностью, сустав начинает деформироваться. Нарушается подвижность: малыш способен прихрамывать либо не ступать на ногу.
Различают одностороннюю и двухстороннюю дисплазию тазобедренного сустава. Дело заключается в вовлеченности ног: либо единственная нога становится жертвой дисплазии, либо одновременно обе. У новорожденных, к сожалению, чаще случается двусторонняя дисплазия.
Различить патологию сложно, болезнь не выказывает присутствие. Малышу не бывает больно, не развиваются судороги и прочие яркие симптомы нарушения. Внимательный родитель заметит болезнь в говорящих проявлениях:
- Разная длина ножек;
- Ягодицы несимметричны;
- Из тазобедренного сустава издаются характерные щелчки: головка бедренной кости выскакивает из вертлужной впадины.
Если ребёнку исполнился год, наступило время активной ходьбы, дисплазия 2а проявляется признаками:
- Малыш любит ходить на носочках;
- «Утиная» походка вразвалочку.
Если симптом заметит врач – тем лучше. Если фактор насторожил родителей, обратитесь за консультацией поскорее.
Как диагностируют дисплазию
Самостоятельные диагнозы и назначение лечения запрещены во благо ребёнка. Предстоит диагностика, без явного доказательства появления дисплазии лечение не начнут. Частая процедура выявления – прохождение УЗИ.
Процедура показывает явные преимущества. Во-первых, не доставляет детям дискомфорта (и взрослым). Во-вторых, чтобы сделать УЗИ, не нужно платить большие деньги, процедура вполне доступна.
УЗИ проводят грудничку, начиная с 4 месяца и заканчивая 6. Исследование выявит степень заболевания, подтвердит либо опровергнет наличие болезни. Начнётся лечение. По достижении возраста 6 месяцев придётся отправиться на рентген.
Как проходит лечение
Успешность лечения новорожденных с дисплазией тазобедренного сустава (начальный тип), зависит от месяца, когда заболевание замечено. Статистика показывает: в 90% случаев детишки остаются здоровыми и продолжают расти без непреодолимых препятствий. Чаще врачи добиваются результата к полуторагодовалому возрасту.
Если ребёнку уже исполнилось полгода, с молниеносным лечением придётся подождать: порой до пяти лет либо больше. Не предоставляется гарантии, что результат окажется лучшим. Чаще бывает наоборот. Порой требуется операция.
Если малыш вовсю ходит и диагностирована дисплазия последующей степени, результат лечения непредсказуем. Если говорить честно, вряд ли лечение принесёт полнейшее выздоровление. От родителей требуется соблюдение правил:
- Не ставить малыша на ножки, пока врач не выпишет соответствующее разрешение;
- Требуется помогать малышу делать специальные профилактические упражнения. К примеру, лечь на спину, развести ножки и вращать тазобедренный сустав. Упражнение помогает костям становиться более гибкими, растягивает их;
- Обеспечить ребёнку положение, когда бёдра постоянно разведены. Если зафиксировать правильное положение в суставе, кости привыкнут к принятому положению и правильно срастутся.
К счастью, лечение доступно и вполне осуществимо с положительным результатом. Главное – посетить врача вовремя, не запуская болезнь.
Как помочь ребёнку до установления диагноза
Если малыш родился здоровым, дисплазия тазобедренного сустава не страшна.
Для новорожденных детей обязательным становится ежемесячный осмотр у педиатра. Трижды в год родители приводят ребёнка к ортопеду. Если доктора не заметят настораживающих признаков, беспокоиться не стоит.
Известен интересный профилактический метод – широкое пеленание. Нельзя пеленать ребёнка, чтобы ножки завёрнутого младенца оставались выпрямлены, как у оловянного солдатика. Последние исследования показывают, что между двумя способами– пеленание «оловянным солдатиком» и патологией тазобедренного сустава присутствует взаимосвязь. Подобное пеленание было принято во времена прабабушек, не позволяйте представительницам старшего поколения пеленать малыша неправильным способом.
Лучше, если карапуз будет закутан по подобию детей древних племён: малыш просто «сидит» в пелёнке, повешенной на мамину шею. Мама поддерживает ребёнка, а ножки младенца свободно висят над землёй. Если малыш за спиной – метод правильный, ребёнок обхватывает мамину спину ножками, бедренные кости постоянно находятся в разведённом, фиксированном состоянии. Японцы заметили, когда метод пеленания стал широко использоваться в семьях с новорождёнными детьми, процент дисплазии уменьшился в разы!
Дисплазия тазобедренного сустава, тип 2а, чаще появляется у новорожденных деток. Будущим мамам лучше пристальней следить за здоровьем во время беременности, не прекращая заботы о малыше после его рождения.
Возможности ультразвуковой диагностики патологий тазобедренных суставов у детей в первые 6 месяцев жизни
УЗИ сканер WS80
Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
Анатомически правильное строение тазобедренного сустава у детей первых дней жизни позволяет в дальнейшем ребенку удерживать туловище в вертикальном положении, ограничивать разгибание в тазобедренном суставе, обеспечивая правильную походку, возможность справляться с физическими нагрузками [1]. Тазобедренный сустав — это чашеобразный сустав (разновидность шаровидного), образован суставной поверхностью головки бедренной кости, которая покрыта гиалиновым хрящом на всем протяжении (кроме ямки) и вертлужной впадиной тазовой кости, покрытой хрящом только в области полулунной поверхности, а на остальном протяжении выполнена жировой клетчаткой и покрыта синовиальной мембраной [2].
Врожденная дисплазия тазобедренных суставов проявляется повышенной подвижностью, слабостью связочного аппарата, несформировавшейся вертлужной впадиной тазовой кости (плоская), в результате чего головка бедренной кости не занимает правильное положение в вертлужной впадине. Дисплазия проявляется к концу первого года жизни, когда ребенок начинает ходить (движения асимметричны и затруднены). Вывих тазобедренного сустава резко ограничивает движения и приводит к развитию калечащей походки, нарушению осанки с последующим искривлением позвоночника.
Проведение своевременного ультразвукового исследования (УЗИ) тазобедренных суставов у детей первых 3 мес жизни позволяет визуализировать структуры сустава, которые еще не подверглись оссификации. У детей в возрасте от 3 до 6 мес УЗИ дает возможность определения сроков оссификации без лучевой нагрузки, выявить дисплазию, определить правильную тактику лечения, провести курс терапии и наблюдать за развитием суставов в динамике.
Материалы и методы
УЗИ тазобедренных суставов было проведено 395 детям в возрасте до 6 мес по методу Г. Рейнгарда [3] с одновременной оценкой развития костно-хрящевого соотношения сустава, определением сонографических типов тазобедренных суставов.
Результаты
В ходе обследования тазобедренных суставов у 395 детей были выявлены следующие типы тазобедренных суставов.
По результатам УЗИ у 286 (72,41%) детей диагностированы типы 1а и 1б тазобедренных суставов (по Г. Рейнгарду). Клинически и сонографически типы 1а и 1б соответствуют возрасту ребенка — это здоровые суставы. Костная часть вертлужной впадины хорошо определяется, костный эркер слегка сглажен или прямоугольный, хрящевая часть крыши охватывает головку бедренной кости, костно-хрящевое соотношение больше или равно 2/3. Угол α больше или равен 60°. Угол β меньше 55° — тип 1а (рис. 1); угол β больше 55° — тип 1б.
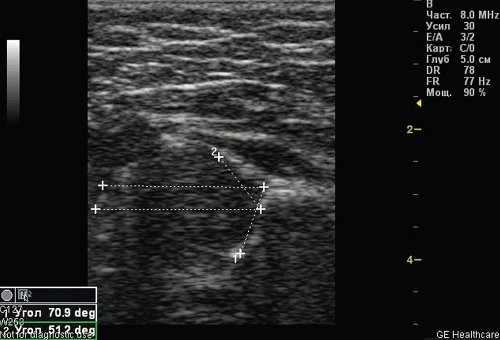
Рис. 1. Тазобедренный сустав тип 1а.
1 — угол α=70,9°;
2 — угол β=51,2°.
У 35 (4,81%) детей выявлена простая двусторонняя дисплазия тазобедренных суставов, без пространственных нарушений (рис. 2). В результате данной патологии происходит задержка сроков оссификации (формирования ядра), которая связана с пониженным содержанием кальция в организме ребенка (впоследствии при увеличении физической нагрузки на суставы, когда ребенок после 6 мес начинает сидеть и стоять, может произойти деформация головки бедренной кости).
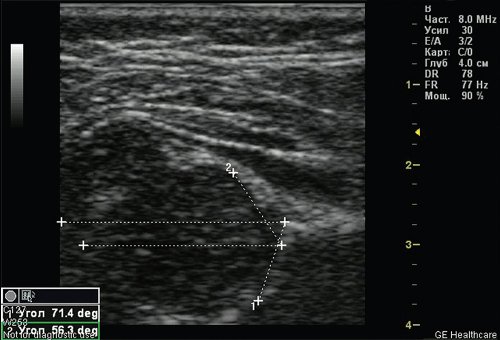
Рис. 2. Простая дисплазия — задержка сроков оссификации без пространственных нарушений (ребенок 5 мес).
Тип 2а тазобедренных суставов (рис. 3) диагностирован у 46 (11,6%) детей. Это вариант физиологической задержки развития тазобедренных суставов у детей в возрасте до 12 нед, при котором угол α меньше 59°, но больше 50°, соответственно угол β больше 60°.
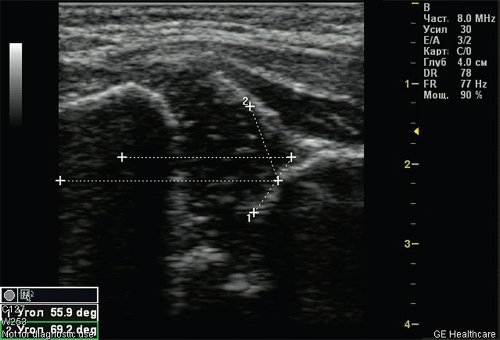
Рис. 3. Тазобедренный сустав тип 2а.
1 — угол α=55,9°;
2 — угол β=69,2°.
Тип 2б тазобедренных суставов выявлен у 25 (6,33%) детей — дисплазия тазобедренных суставов у детей старше 3 мес (рис. 4). Костная вертлужная впадина недостаточно развита, костный эркер закруглен, костнохрящевое соотношение меньше 2/3, хрящевая часть крыши охватывает головку бедренной кости. Угол α меньше 59°, но больше 50°, угол β больше 60°.
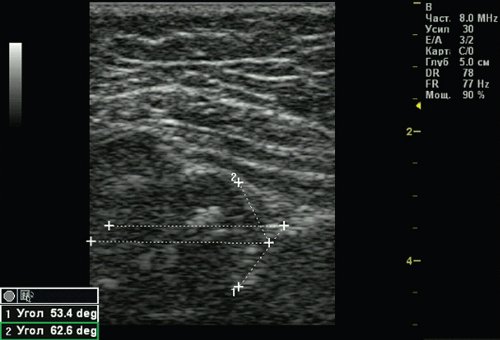
Рис. 4. Тазобедренный сустав тип 2б.
1 — угол α=53,4°;
2 — угол β=62,6°.
Тип 2с тазобедренных суставов (рис. 5) обнаружен у 2 (0,51%) детей. Это вариант тяжелой дисплазии в любом возрасте. Все составляющие сустава недоразвиты. Костная часть вертлужной впадины уплощена, костный эркер закруглен или плоский, хрящевая часть вертлужной впадины расширена, но еще охватывает головку бедра. Угол α меньше 49°, но больше 43°, угол β больше 65°, но меньше 72°. Такой тип суставов без соответствующего лечения, влечет прогрессирующее децентрирование головки бедра.
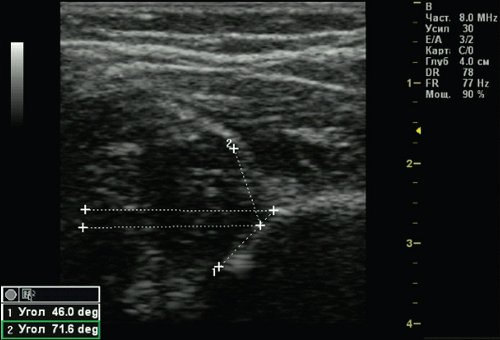
Рис. 5. Тазобедренный сустав тип 2с.
1 — угол α=46,0°;
2 — угол β=71,6°.
У 1 (0,25%) ребенка выявлен 3а тип тазобедренного сустава — врожденный вывих бедра (рис. 6). Костная часть вертлужной впадины и эркер плоские, хрящевая часть вертлужной впадины смещается краниально, так как головка бедра не может быть зафиксирована в вертлужной впадине, происходит ее децентрация. Структура хрящевой части крыши не изменена. Угол α меньше 43°.
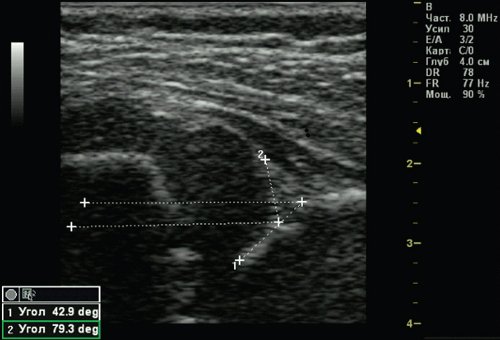
Рис. 6. Тазобедренный сустав тип 3а.
1 — угол α=42,9°;
2 — угол β=79,3°.
Все 106 детей, с выявленной патологией, были направлены на консультацию к врачу-ортопеду. После курса физиотерапии, широкого пеленания, при необходимости, на контрольном УЗИ (50 детей), были выявлены следующие изменения:
- Из 8 детей с простой двусторонней дисплазией тазобедренных суставов, без пространственных нарушений, с задержкой сроков оссификации, у 2 изменений не наблюдалось, а у 6 детей сроки оссификации соответствовали возрасту.
- Из 25 детей с тазобедренными суставами типа 2а после проведенного курса лечения у 10 установлен тип 1а, у 7 — тип 1б, у 3 — тип 2б, у 5 детей имела место простая двусторонняя дисплазия тазобедренных суставов, без пространственных нарушений, с задержкой сроков оссификации.
- Из 17 детей с тазобедренными суставами типа 2б после проведенного курсалечения у 5 установлен тип 1а, у 7 — тип 1б, у 1 — тип 2б, у 4 детей сохранялась простая двусторонняя дисплазия тазобедренных суставов, без пространственных нарушений, с задержкой сроков оссификации.
В результате 35 (70%) детей со своевременно диагностированной патологией после проведенной терапии имеют здоровые суставы 1-го типа, 15 (30%) детей, с сохранившейся патологией были направлены на повторный курс терапии.
Заключение
Проведенное исследование подтверждает необходимость УЗИ тазобедренных суставов детям в возрасте до 6 мес в амбулаторных условиях, позволяющего избежать неоправданной лучевой нагрузки. Использование полученной информации дает возможность своевременного проведения корректирующей терапии для всех типов тазобедренных суставов в раннем периоде с последующим правильным их формированием.
Литература
- МакНелли Ю. Ультразвуковые исследования костномышечной системы: Практическое руководство. Издательский дом Видар-М, 2007. 400 с.
- Синельников Р.Д., Синельников Я.Р. Атлас анатомии человека.Учебное пособие. 2-е издание, стереотипное. В 4-х томах. Т. 1. М.: Медицина, 1996. 344 с.
- Рейнгард Г. Сонография тазобедренных суставов новорожденных. Диагностические и терапевтические аспекты: Руководство. 5-е издание // Сонографические типы тазобедренных суставов / Изд-во Том. ун-та, 2005. 196 с.


УЗИ сканер WS80
| Видео (кликните для воспроизведения). |
|
Доктор С.М.Бубновcкий подтверждает силу препарата... Читать далее >>> |
Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
Источники
-
Гершбург, М. И. Кинезотерапия от боли в спине. Курс лечебной гимнастики для профилактики и лечения остеохондроза позвоночника / М. И. Гершбург, Г. А. Кузнецова. — М. : Эксмо, 2012. — 192 c. -
Дормидонтов, Е. Н. Ревматоидный артрит / Е. Н. Дормидонтов, Н. И. Коршунов, Б. Н. Фризен. — М. : Медицина, 1981. — 176 c. -
Шурканцева, Е. Лечение подагры, мозолей, натоптышей, шпор / Е. Шурканцева. — М. : АСС-Центр, 2011. — 451 c.