Содержание
- 1 Рассекающий остеохондрит
- 2 Все про суставы
- 3 Остеофит голеностопного сустава
- 4 Остеохондральные повреждения голеностопного сустава
- 5 Рассекающий остеохондрит локтевого сустава
- 6 Отсекающий остеохондрит таранной кости
Рассекающий остеохондрит
Истории пациентов
Рассекающий остеохондрит таранной кости довольно редко встречающееся заболевание. По этой причине в городской медицинской сети данные поражения часто проходят незамеченными под маской артрита, артроза голеностопного сустава. Окончательный диагноз намного проще поставить по результатам МРТ. Для заболевания характерно длительное прогрессирующее течение, постепенное усиление болевого синдрома, сначала при физической нагрузке, затем при ходьбе. Часто пациенты жалуются на щелчки в голеностопм суставе, заклинивание.
Лечебная тактика зависит от морфологии повреждения, так при крупных фрагментах кости с хрящём, без значительной кистозной перестройки методом выбора будет рефиксация фрагмента со стимуляцией костного мозга. При значительных дефектах с разрушением хряща, хондропластика. При небольших дефектах с разрушением хряща — микрофрактурирование.
Ниже мы представим клинический случай характерный для данной патологии.
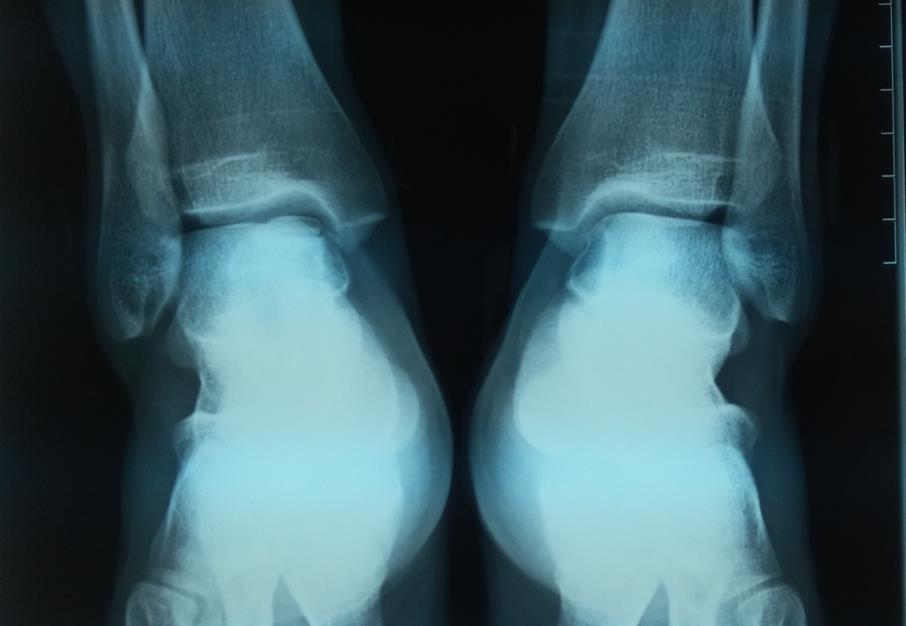
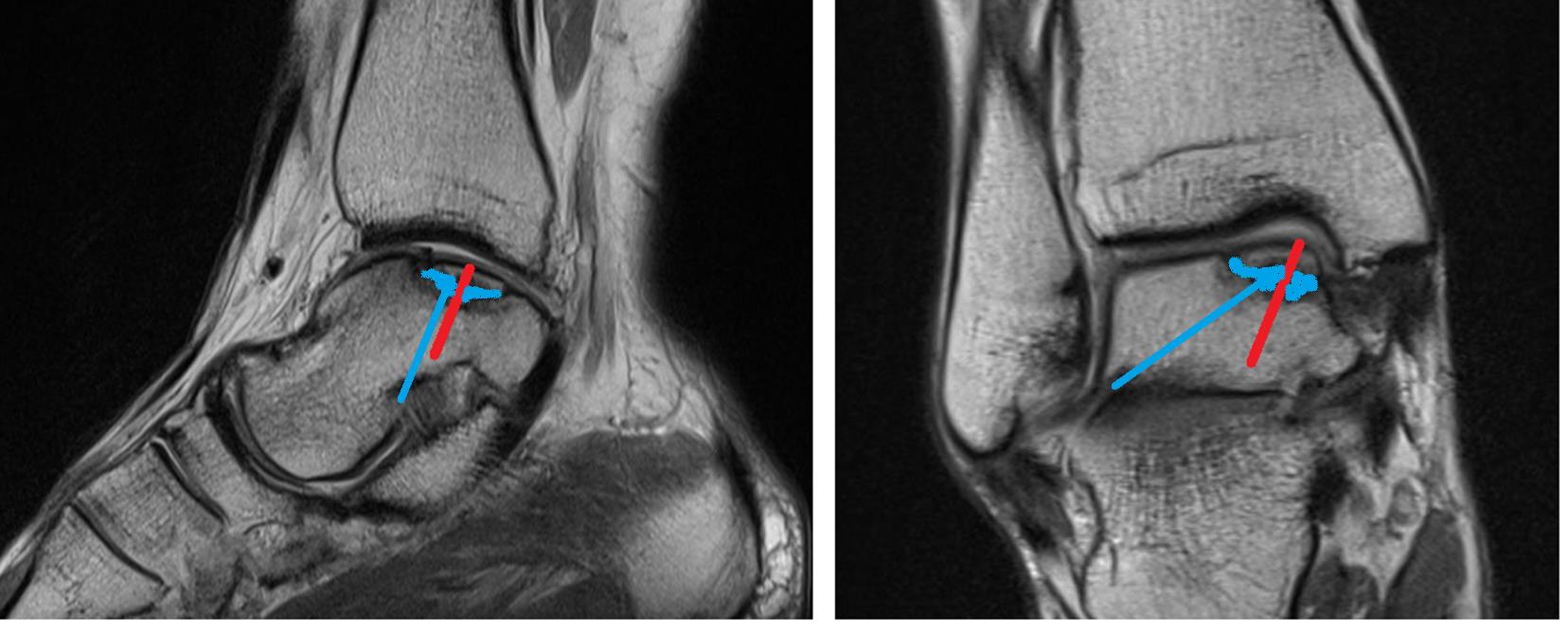
Пациентка М. 22 лет, на протяжении 4 лет отмечает выраженные, постепенно прогрессирующие боли в области левого голеностопного сустава. При рентгенографии заподозрено остеохондраьное повреждение медиального отдела купола левой таранной кости. До появления болей пациентка занималась лёгкой атлетикой (тройной прыжок, прыжок в длинну, 100 метровка), что по всей видимости явилось причиной и пусковым механизмом повреждения. В её случае остеохондральное повреждение таранной кости могло произойти по типу стресс перелома на фоне значительной функциональной перегрузки. Учитывая молодой возрост, высокий регенераторный потенциал, сокращение физической нагрузки, остеохондральный перелом не привёл к необратимым изменениям хряща.
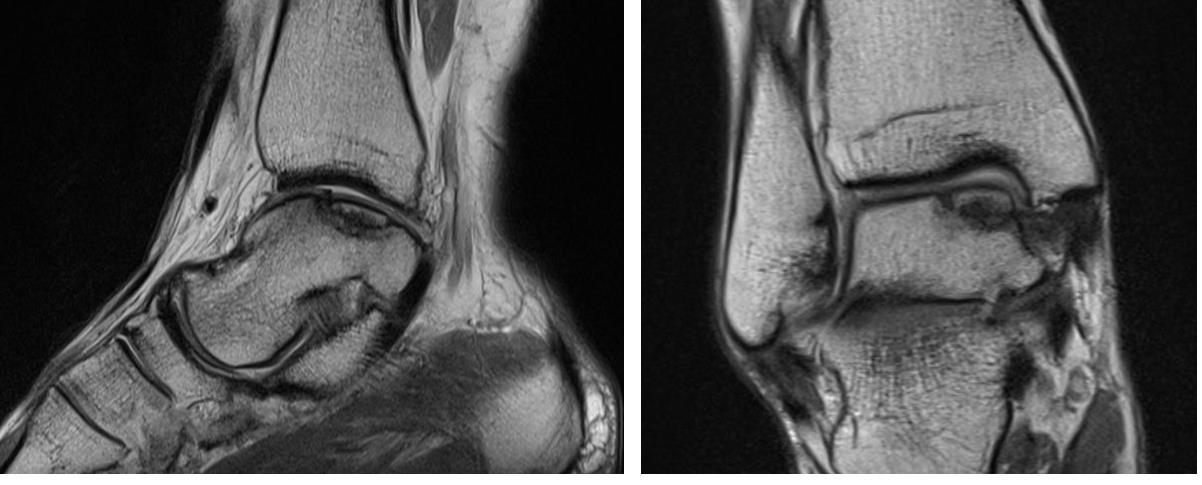
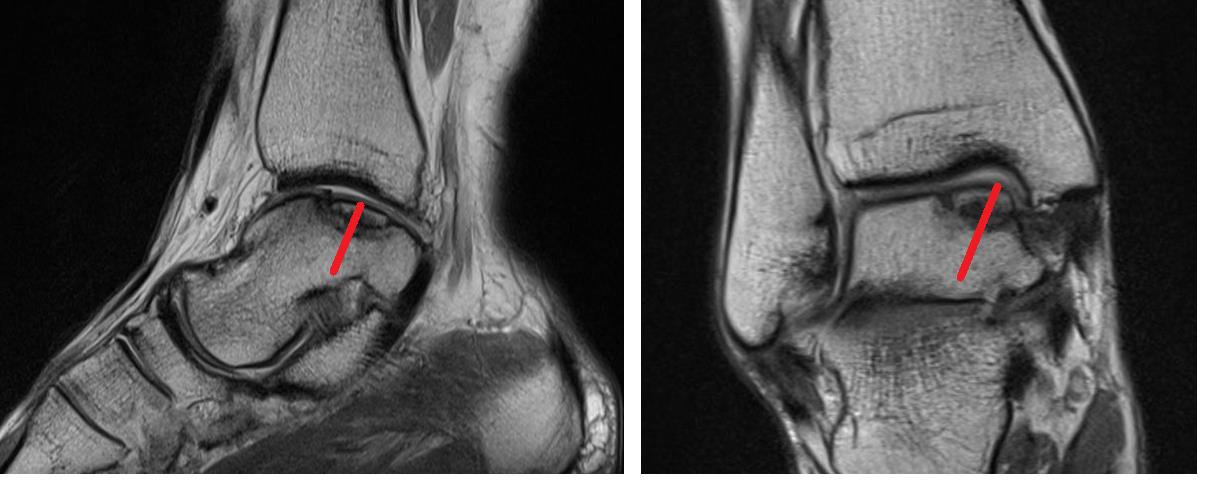
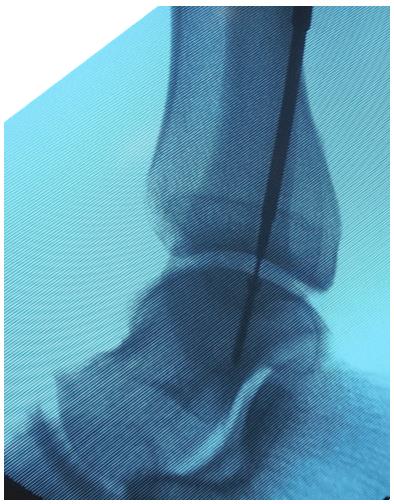
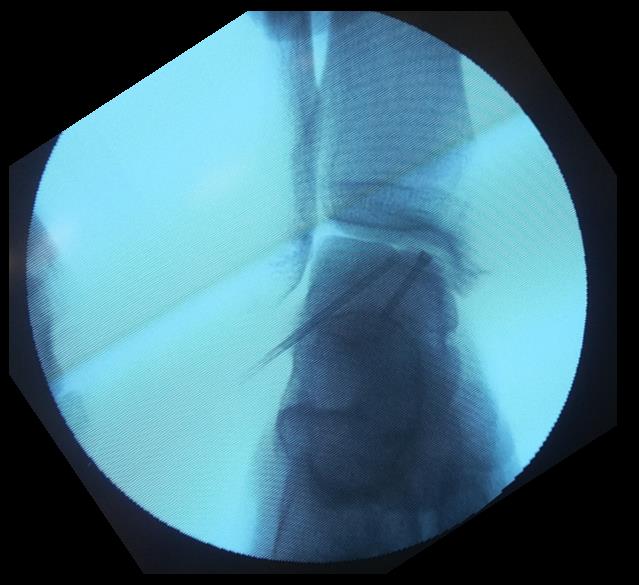
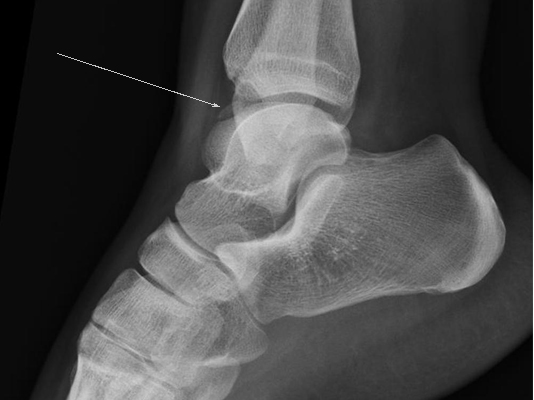
На данных рентгенограммах хорошо видны края свободного остеохондрального фрагмента. Однако для определения тактики лечения требуется выполнение МРТ. Наша пациентка на протяжении 4 лет неоднократно обращалась к различным специалистам, в том числе и травматологам ортопедам, однако диагноз не был верифицирован. Выполнено МРТ, диагноз остеохондрального повреждения таранной кости подтверждён.
Учитывая длительное прогрессирующее течение заболевания, отсутсвие эффекта от консервативных мероприятий, пациентке предложено оперативное лечение. В существующей литературе предложено множество методов для решения данной проблемы, на наш взгляд оптимальным в данной ситуации было комбинирование техник: фиксация фрагмента, стимуляция костного мозга, посредством ретроградной туннелизации, введение в кистозный дефект остеоиндуктивного материала.
Планирование оперативного лечения.
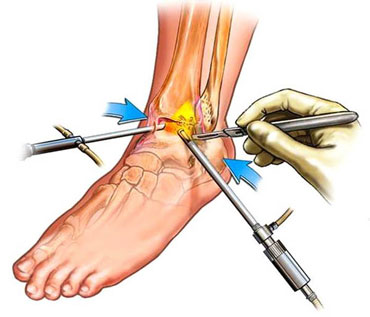
Первым этапом – фиксация свободного костно-хрящевого фрагмента при помощи винта.
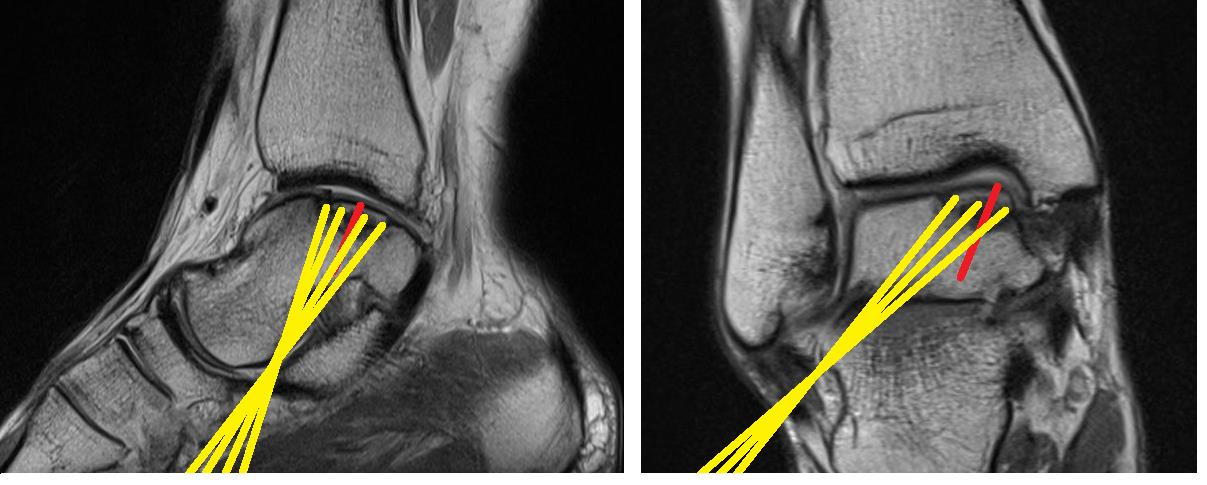
Вторым этапом – ретроградное рассверливание. Данный этап необходим для стимуляции костного мозга и обеспечения поступления стволовых клеток костного мозга в область склерозированной кости и кист сформировавшихся под остеохондральным фрагментом. Выполнение каналов целесообразно проводить при помощи спицы киршнера 2 мм используя зону таранной кости максимально свободную от суставного хряща и питающих таранную кость сосудов. Также желательно избежать травмирования подтаранного сустава.
Третьим этапом – введение остеоиндуктивного материала – смеси трикальций-фосфата с костным мозгом через сформированные каналы. Данный этап нельзя считать абсолютно необходимым, но мы посчитали что остеокондуктивные свойства смеси трикальцифосфата с костным мозгом увеличат шанмы перестройки кости.
После предоперационного планирования и получения согласии от пациентки мы приступили к лечению. Ход операции.
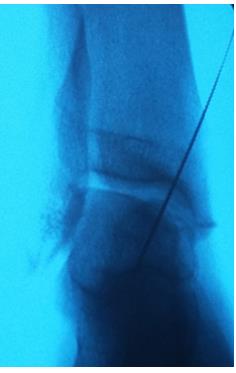
Спица проведена в свободный остеохондральный фрагмент через внутреннюю лодыжку.
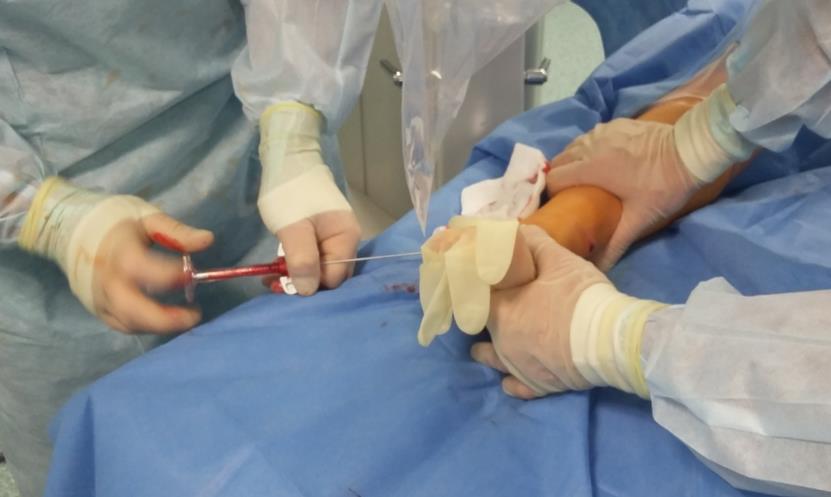
При помощи канюлированного сверла во внутренней лодыжке произведено рассверливание канала диаметром 6 мм.
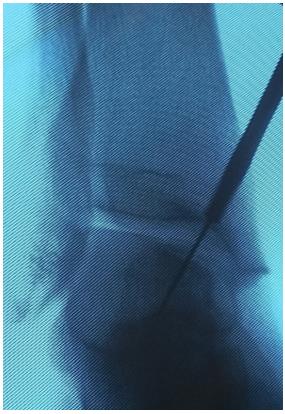
По имеющемуся каналу произведено рассверливание остеохондрального фрагмента канюлированным сверлом 2,0 мм.
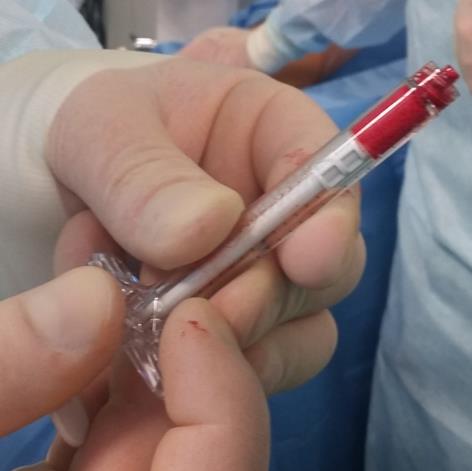
Остеохондральный фрагмент фиксирован безголовчатым винтом с двойной резьбой диаметром 3 мм.
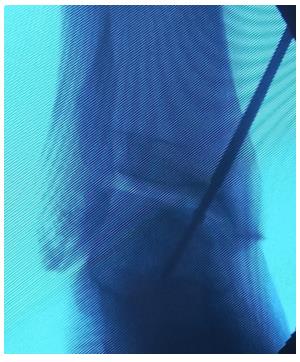
Вторым этапом произведено ретроградное рассверливание плантарной поверхности остеохондрального фрагмента при помощи спицы киршнера диаметром 2 мм. Всего рассверлено 4 канала.
По одному из каналов заведена игла для пункционной биопсии по которой введена паста состоящая из В-трикальцийфосфата (Chronos) и костного мозга полученного из гребня подвздошной кости.
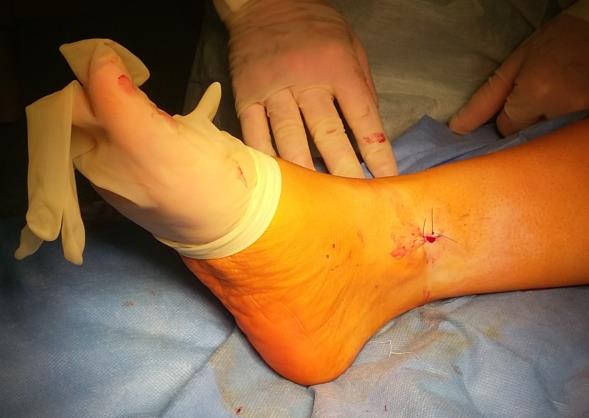
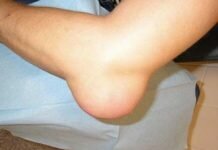
Внешний вид ноги после операции, послеоперационная рана длиной 1 см.
В послеоперационном периоде проводилась иммобилизция голеностопного сустава в жёстком ортезе, пациентка ходила с полной разгрузкой конечности с дополнительной опорой на костыли 6 недель, затем занималась ЛФК в отделении реабилитации. Через 12 недель болевой синдром полностью регрессировал, функция конечности восстановлена в полном объёме, пациентка вернулась к нормальной жизни.
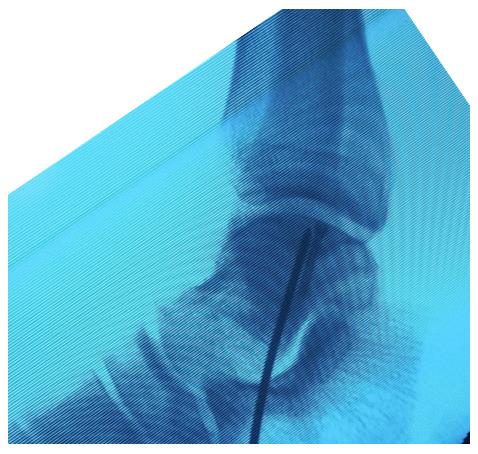
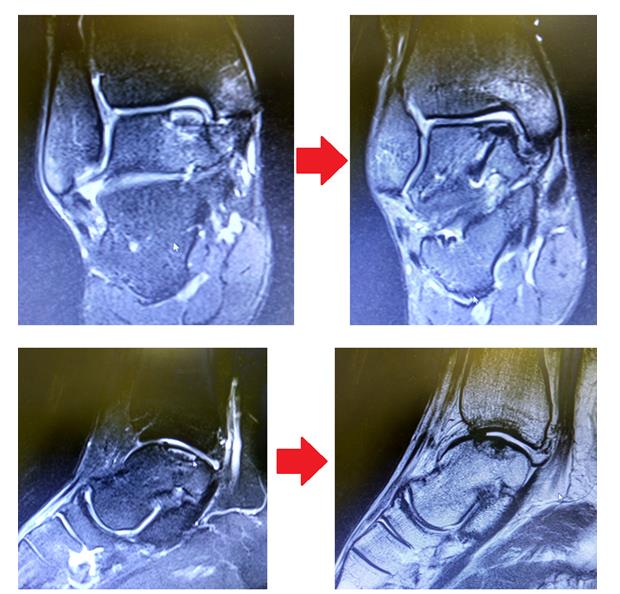
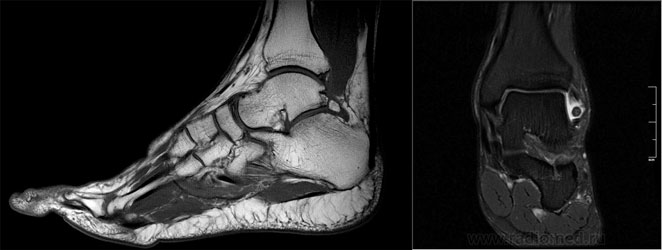
При МРТ контроле через 6 месяцев определяется васкуляризация свободного фрагмента, перифокальный отёк регрессировал.
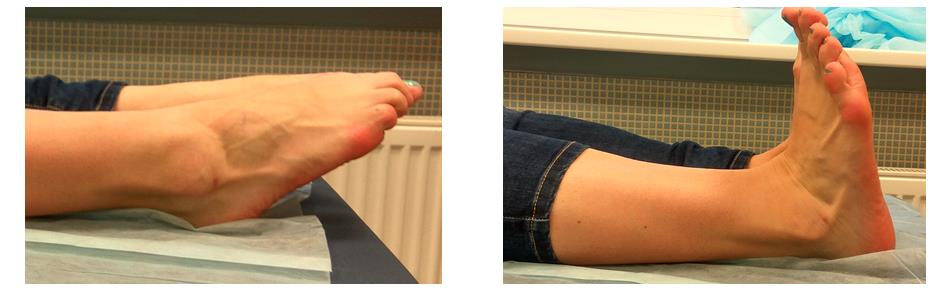
Внешний вид послеоперационных ран и амплитуда движений через 6 месяцев после операции.
Никифоров Дмитрий
Александрович
Врач травматолог-ортопед
Все про суставы
Чаще всего патология развивается в области бедренного сустава, более редко в локте или голени, и совсем редко — в надколеннике и большеберцовой кости. Впервые патология была описана хирургом из Германии Францем Кёнигом в 1888 году.
Стадия болезни
Рассекающий остеохондрит коленного сустава протекает в 4 стадии. Первая чаще всего остаётся незамеченной. Основной симптом здесь – тупая недлительная боль неопределённой локализации. На рентгенологическом исследовании не обнаруживается нарушений со стороны хряща, зато уже есть небольшой омертвевший участок, который отделён от здоровой кости полоской светлого цвета.
Во второй стадии боли становятся более значительными, начинается воспалительный процесс, о чём говорит развившейся синовит. На рентгенограмме омертвевший участок становится более заметным, а полоска между мёртвой тканью и живой костью увеличивается. К тому же начинается процесс некроза.
На третьей стадии начинается медленное отделение омертвевшей части кости от здорового участка. В результате может диагностироваться такое состояние, как суставная мышь. В некоторых случаях наступает блокада сустава.
И, наконец, на четвёртой стадии происходит полное отделение омертвевшего участка, что сопровождается болью и нарастающим синовитом. На рентгене видно внутрисуставное тело.
Некоторые считают, что эта патология появляется совершенно ниоткуда, но это не так. Как и у любого другого заболевания, здесь есть свои причины и самые частые это:
- Острая эмболия. При этом происходит закупорка сосуда, который питает определённый участок кости.
- Повторные микротравмы.
- Хроническая нестабильность коленного сустава.
- Привычный вывих надколенника.
- Застарелые повреждения мениска.
- Нарушения процессов окостенения.
- Наследственность.
- Эндокринные расстройства.
Чтобы понять, что стало причиной патологии, необходимо обратиться к врачу и пройти ряд обследований.
Болезнь Кёнига, или рассекающий остеохондрит, имеет некоторые симптомы, большинство из которых похоже на признаки других заболеваний. Боль при этом локализуется по передней поверхности колена, и в самом начале заболевания не так сильно выражена, но может усилиться при физической нагрузке.
Характер боли может измениться при отделении отмершего кусочка кости. При этом она начинает ощущаться во всём колене или переходит с одного участка на другой. Также ощущается наличие инородного тела.
В некоторых случаях инородное тело может ущемиться. Это вызывает сильные боли в том месте, где расположен костный отломок в суставе. Также костный отломок провоцирует хруст в суставе и появление отёков.
Со временем теряется способность согнуть или разогнуть ногу в колене. При этом на начальных этапах заболевания это появляется из-за повышенного тонуса мышц, которые помогают стабилизировать сустав, а на последних – изменениями в структуре коленного сустава.
Иногда возможна полная блокада колена с потерей подвижности в нём.
Диагностика
Рассекающий остеохондрит медиального мыщелка бедренной кости и коленного сустава диагностируется с помощью рентгенографии. Таким образом можно выявить не только заболевание, но и его стадию, что особенно важно при назначении правильного лечения.
Также для диагностики патологии на ранних стадиях применяют МРТ.
Успешное лечение патологии возможно только при развитии болезни у детей и у подростков, когда рост скелета ещё продолжается. В основе лечения – полный покой от одного месяца до полугода, при необходимости – наложение гипсовой повязки. Обязателен курс физиопроцедур – ультразвука, электрофореза с гидрокортизоном и новокаином. Если консервативное лечение не эффективно, назначается операция.
Если патология обнаружена на ранних стадиях, то операция даёт хорошие результаты и удаляются только отмершие ткани. В более поздних стадиях удаляются костно-хрящевые ткани и формируется новый сустав. После операции обязательна реабилитация в виде лечебной гимнастики, а через неделю уже можно начинать заниматься в бассейне и проводить физиопроцедуры. Полная нагрузка возможна через два месяца.
Если патология обнаружена на ранних стадиях и возраст пациента не превышает 20 лет, то возможно полное выздоровление. Во всех других случаях вероятно развитие рецидива.
Остеофит голеностопного сустава
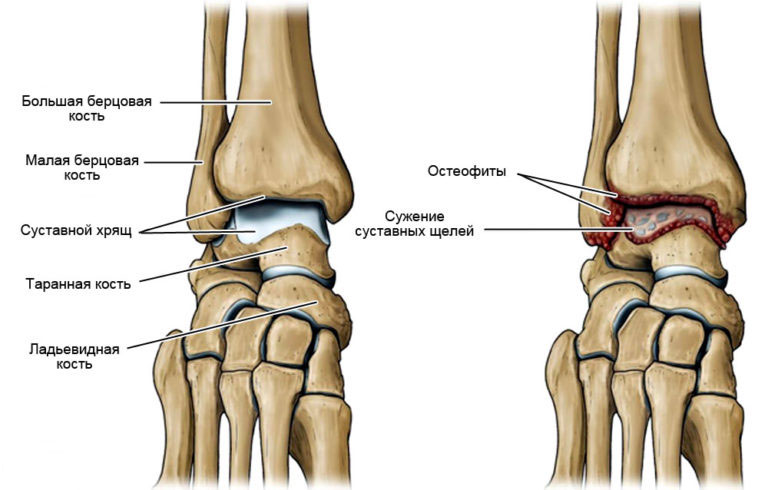
Голеностопный сустав – один из важнейших суставов в человеческом организме. Сочленение дает подвижность, маневренность при ходьбе, помогает рациональному распределению веса тела на стопу. Без него невозможен становится бег, а также многие другие движения.
Область голеностопного сустава поражается остеофитами часто. Это сочленение находится на втором месте по развитию костных разрастаний после локтевой области.
Что это такое
Остеофит – слово, непонятное большинству пациентов. На самом деле ничего сложного тут нет. Остеофиты – патологические разрастания костной ткани там, где в норме она отсутствует. Самостоятельной болезнью подобное состояние не является, однако сопровождает многие недуги опорно-двигательного аппарата. По сути это компенсаторная реакция надкостницы на какие-либо неблагоприятные воздействия на суставное сочленение либо результат переломов.
Наросты могут иметь различную форму, размеры. В течение длительного времени из-за небольших размеров они не доставляют пациенту неудобств, однако со временем дают о себе знать. Часто принимают форму шипов, крючков.
Процесс формирования остеофитов выглядит следующим образом:
- костные структуры голеностопа лишаются суставной жидкости, или ее становится недостаточно для нормальной работы;
- усиливается трение, поверхности начинают разрушаться;
- постепенно в местах особо активного трения появляются компенсаторные окостенения, отличающиеся по формам и размерам от того, что нужно;
- костный нарост формируется полноценно.
Остеофит, это не заболевание, а результат перенесенной травмы либо другой патологии.
Почему появляются остеофиты
В развитии остеофитов голеностопного сустава играет роль целый ряд факторов. Они появляются из-за:
- частых бытовых, профессиональных травм и микротравм области голеностопа;
- после переломов и повреждений связочного аппарата голеностопа;
- воспалительных процессов, вызванных неблагоприятным воздействием на сустав;
- системные и другие заболевания (дегенеративно-дистрофические).
В качестве одной из наиболее важных причин формирования остеофитов врачи называют чрезмерные физические нагрузки. Таким образом организм пытается «компенсировать» негативное воздействие на него.
Разновидности и наиболее частая локализация
Выделяется 4 основных вида этих образований.
В основном поражает нижнюю часть опорно-двигательного аппарата, но также способен вовлекать область локтя, запястья. Объясняется это тем, что именно эти зоны чаще всего травмируются даже в повседневной жизни, не связанной с большим спортом. Важно помнить, что повреждение кости – не обязательный фактор образования нароста. Достаточно бывает простого разрыва надкостницы.
Развиваются в том случае, если в области голеностопного сустава постоянно идет воспалительный процесс. Предсказать, какие именно участки подвергнутся окостенению, и как будет развиваться процесс в целом в этом случае невозможно.
Чаще всего является следствием развития артроза. Сопровождается нарушением подвижности в области стопы.
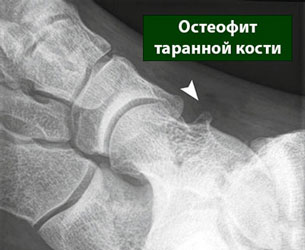
а. массивные остеофиты. б. остеофит таранной кости
Объемные разрастания, способные менять даже конфигурацию сочленения – это в основном следствие воздействия на организм патологий опухолевого характера.
Дополнительно существует классификация остеофитов с опорой на клеточную структуру. Выделяют:
- губчатые дефекты, формирующиеся из губчатых костных тканей;
- метапластические дефекты, являющиеся следствием нарушения костной структуры;
- компактные, формирующиеся из наружного слоя кости, поражающие в основном область стоп, пальцы;
- хрящевые, появляющиеся при чрезмерных нагрузках взамен хрящевых тканей.
Локализоваться наросты могут на любом суставе человеческого тела. Чаще всего страдают локтевой сустав, область колена, тазобедренное сочленение, позвоночный столб, голеностоп.
Жалобы пациента
Остеофиты – коварная патология. Они в течение длительного промежутка времени ничем о себе не напоминают. Только тогда, когда они достигнут значительных размеров, появятся первые симптомы.
Пациент будет предъявлять следующие жалобы:
- появление боли в пораженной зоне, которая может усиливаться при движении, резких неконтролируемых действиях типа кашля или чихания, при занимании неудобной позы;
- негативными изменениями в подвижности пораженного голеностопа;
- появлением хруста, скрипа в пораженном суставе;
- началом воспалительного процесса в окружающих тканях из-за их повреждения;
- отечностью проблемной зоны, ее припухлостью.
Игнорирование патологических изменений ведет к постепенному, но неуклонному усугублению симптомов. Со временем человек может даже стать инвалидом, если вовремя не поставить диагноз и не начать терапию.
Как поставить диагноз
Процесс диагностического поиска всегда начинается с беседы с пациентом. В ходе нее уточняют беспокоящие жалобы, спрашивают об их интенсивности, интересуются, были ли какие-либо травмы в прошлом. Также на приеме обязательно проводится осмотр пораженной зоны. Доктор не игнорирует изменение конфигурации сустава, отмечает наличие отечности, признаков покраснения и другие негативные изменения.
Значительную роль в диагностике костных дефектов играют инструментальные методики.
- Рентгенография. Основной вариант диагностики. Позволяет увидеть характерные неанатомические выросты, имеющие вид шипов, крючков.
а. рентгенограмма голеностопа. - КТ. Метод, позволяющие понять, какую структуру имеют остеофиты. Также помогает в обнаружении патологии на начальной стадии, когда рентгенологической картины может быть недостаточно для постановки диагноза.
- МРТ. Используется в диагностике остеофитов голеностопного сустава, исключая спорные случаи.
б. МРТ голеностопного сустава.
Способы лечения
Лечение остеофитов – непростая задача, при которой нужно устранять не только сами симптомы, но и воздействовать на причину, если ее удалось установить. Именно комплексный подход к терапии является залогом того, что пациенты выздоравливают.
Консервативный
На ранних стадиях развития патологии, когда симптомы еще отсутствуют или выражены слабо, применяют консервативные методы лечения. Консервативная терапия обычно состоит из:
- приема лекарственных средств, которые способны защитить суставы и хрящи от разрушения (группа хондропротекторов);
- применения местных медикаментов, способных купировать симптомы болезни (противовоспалительные препараты, обезболивающие);
- подбора рекомендаций относительно режима отдыха и физической нагрузки, лечебной физкультуры;
- подбора методик физиотерапевтического воздействия на проблемные области;
- массажного воздействия;
- использования приспособлений ортопедического типа для правильной фиксации голеностопного сустава.
В каждом случае доктор в индивидуальном порядке оценивает показания и противопоказания к использованию медикаментов, физиотерапии и ЛФК. Индивидуальный подход к каждому пациенту, обратившемуся за помощью – еще один важный пункт в работе нашей клиники.
Оперативный
Рекомендацию делать операцию получают только те пациенты, у которых консервативные способы лечения не дали значительного эффекта. Также операция показана пациентам с выраженными костными дефектами, которые нельзя скорректировать, используя консервативные средства воздействия.
Самая малоинвазивная операция, выполняемая напри остеофитах – это артроскопия. Используя специальное оборудование, доктор выполняет небольшой надрез, вводит через него артроскоп в полость сустава, дающий обзор оперируемой зоны с помощью маленькой видеокамеры, после чего удаляет костные разрастания.
Принципы восстановления после операции
После операции по удалению остеофитов с помощью артроскопии (либо открытыми способами) требуется реабилитационный период. Он значительно короче, чем во время реабилитации после открытых операций, но пренебрегать им нельзя. Рекомендации, в принципе, довольно стандартные. нужно:
- в первую неделю ограничить физические нагрузки на прооперированную конечность;
- медикаменты для купирования болевого синдрома и уменьшения отека;
- облегчать послеоперационный дискомфорт можно с помощью прикладывания холода на непродолжительные отрезки времени;
- нужно использовать компрессионное белье, которое избавит от отеков, поможет смягчению болевого синдрома;
- в период отдыха ногу рекомендуется держать выше уровня сердца;
- нужно, ориентируясь на врачебные рекомендации, возвращаться к активной жизни, увеличивая нагрузку постепенно, без резких скачков.
| Видео (кликните для воспроизведения). |
 |
История лечения: Как Дмитрий Николаев избавился от боли в суставах |
В нашей клинике пациенты могут пройти все этапы лечения: артроскопию либо открытую операцию, дооперационную, и постоперационную. Это важно для полноценного и быстрого восстановления, которое не может пройти идеально без медицинского контроля.
Остеофиты – неприятная патология, способная снизить качество жизни любого человека. Часто они сопровождают развитие других проблем опорно-двигательного аппарата, игнорирование которых способно привести даже к инвалидизации!
Появление признаков патологии – повод посетить доктора для диагностики и выбора терапии! Не игнорируйте первые симптомы болезни!
Остеохондральные повреждения голеностопного сустава
Остеохондральные повреждения голеностопного сустава встречаются чаще, чем любого другого. В литературе и поныне распространено разделение этих повреждений на рассекающие остеохондриты, остеохондральные и трансхондральные переломы.
С точки зрения дифференциальной диагностики и лечения такая классификация бесполезна, лучше характеризовать эти состояния как «остеохондральные повреждения».
Munro – первый хирург, наблюдавший и описавший в 1856 году свободные внутрисуставные тела в голеностопном суставе. Он связал их образование с травмами. Для описания подобного состояния, наблюдаемого в коленном суставе, Konig в 1888 году ввел термин «рассекающий остеохондрит».
На данный момент точная причина возникновения остеохондральных переломов не выяснена. Травматическая этиология отделения остеохондральных фрагментов бесспорна.
Возникновение рассекающего остеохондрита медиального края таранной кости приписывают различным факторам (рост, эндокринные факторы, микроэмболы) и повторным травмам. Однократные или повторные травмы могут привести к субхондральным переломам и к переломам суставного хряща.
Анализ механизма травмы показал, что принудительная супинация одновременно с тыльным сгибанием и внутренней ротацией большеберцовой кости могут вызвать латеральные остеохондральные повреждения блока таранной кости.
К повреждениям медиальной части блока таранной кости могут привести принудительная супинация стопы в положении подошвенного сгибания с внешней ротацией большеберцовой кости по отношению к таранной.
Клиническая картина
Симптомы могут появиться сразу после острой травмы, но чаще имеет место хроническое течение.
Пациенты жалуются на боль, отёчность и/или постоянные или периодические блокады. Боль обычно появляется при нагрузке:
- Продолжительное хождение на ногах,
- Профессиональная деятельность,
- Занятия спортом.
Уменьшается и исчезает боль после отдыха (выходные). Также могут наблюдаться внутрисуставные щелчки и потрескивания.
Диагностика
Характерны типичные зоны болезненности, боль при движении, отёчность в области сустава. Необходимо оценить объем движений и исключить латеральную и медиальную нестабильность.
Повреждения можно оценить при рентгенографии в прямой проекции. Для оценки стадии трасхондральных повреждений может быть выполнена КТ. МРТ даёт важную информацию о распространённости и стадии повреждения. Anderson разработал в 1989 году следующую систему определения стадии остеохондральных переломов по МРТ:
Стадия 1 – субхондральная компрессия, не выявляемая на рентгенограммах (в прямой проекции), положительный результат при сканировании в костном режиме, отёк («ушиб кости»).
Стадия 2А – субхондральная киста.
Стадия 2Б – неполное отделение фрагмента.
Стадия 3 – фрагмент отделен, окружён синовиальной жидкостью, но пока не смещён.
Стадия 4 – фрагмент смещён (внутрисуставное свободное тело).
При МРТ можно определить локализацию остеохондральных повреждений. Повреждения медиального отдела блока таранной кости склонны располагаться в задней части, а повреждения латерального отдела – в передней. Это объясняет, почему многие медиальные повреждения не могут быть адекватно оценены при артроскопии через передний доступ.
Артроскопические данные
Состояние хряща варьирует от размягчения до формирования его дефекта со смещением фрагмента. Нередки случаи выявления хрящевых повреждений с участками отделения хряща. Если при пальпации под разорванным хрящом обнаружена полость, она может оказаться субхондральной кистой.
Подход к лечению зависит от выявленных при артроскопии изменениий хряща, клинических симптомов и остро возникших или хронических жалоб.
При небольшом сроке после травмы успеха можно добиться с помощью рефиксации фрагмента к его ложу винтами или пинами (Ethipins), в зависимости от размера фрагмента. Небольшие, сильно смещенные фрагменты хряща удаляют, если не затронута субхондральная кость.
Локальное размягчение хряща
Если киста не выявлена, фрагмент стабилен, клинические проявления отсутствуют, то попытка консервативного лечения является оправданной. Пациенту запрещают носить тяжести. Через 6 месяцев проводят клиническое обследование с рентгенологическим контролем.
При тяжёлых клинических проявлениях рекомендуется антеградная или ретроградная туннелизация повреждённого участка. Часто подлежащая кость очень нестабильна, поэтому туннелизация в таких случаях может не обеспечить долгосрочный эффект. Следовательно, может оказаться необходимым удаление размягченных участков хряща для оголения и дебридмента субхондральной кости.
Размягченный, но неповрежденный хрящ, с малоподвижным костно-хрящевым фрагментом
Кроме выполнения антеградной и ретроградной туннелизации, крупные фрагменты при выраженных клинических проявлениях можно рефиксировать пинами или канюлированными винтами для мелких фрагментов. При больших нестабильных фрагментах, расположенных под незатронутым слоем хряща, рекомендуется ретроградная пересадка костной ткани. Альтернативным методом в таких случаях может послужить остеохондральная аутотрасплантация.
Частично отделившийся фрагмент
Небольшие хрящевые фрагменты с очень тонкими участками кости удаляют, их ложе сглаживают, выполняют микрофрактурирование субхондральной кости. Целесообразна попытка рефиксации крупных фрагментов, несмотря на то, что вероятность успеха чрезвычайна мала.
Малые фрагменты удаляют, выполняют субхондральную абразию их ложа и микрофрактурирование. Для более крупных фрагментов следует рассмотреть возможность рефиксации, что может уменьшить размер дефекта таранной кости. Поверхности отделившегося фрагмента и его ложа должны быть предварительно тщательно освежены. Другой возможностью у молодых пациентов с большими дефектами может стать аутотрансплантация. Костно-хрящевой аутотрансплантат можно выделить из ненагружаемого участка коленного сустава той же конечности.
Техника операции
Удаление остеохондральных фрагментов:
Удаление свободных хрящевых или костно-хрящевых фрагментов, которые невозможно рефиксировать, выполняется так же, как и извлечение свободных внутрисуставных тел.
- Осмотр и пальпация,
- Туннелизация.
Послеоперационное ведение
Пациенту запрещается нагрузка на конечность в течение 4-8 недель, в зависимости от размера повреждения.
- Осмотр и пальпация,
- Установка инструментального порта,
- Освежение повреждённой поверхности,
- Рефиксация фрагмента,
- Исследование щупом.
Исключается нагрузка на оперированную конечность в течение 8-10 недель. До разрешения осевой нагрузки винт удаляют во избежание повреждения хряща на суставной поверхности большеберцовой кости.
Рассекающий остеохондрит локтевого сустава
Термин «остеохондрит» означает воспаление кости и хряща, тогда как слово «рассекающий» произошло от латинского «dissect», что означает «отделять, отсекать». Данный термин продолжают использовать, несмотря на отсутствие воспалительных клеток в гистологических образцах удалённых остеохондральных фрагментов.
Рассекающий остеохондрит локтевого сустава представляет собой местный процесс с вовлечением суставной поверхности, что в итоге приводит к отделению фрагмента суставного хряща и субхондральной кости. Такое состояние было впервые описано Konig в 1888 году в качестве причины формирования свободных тел в тазобедренном и коленном суставах без прямого травматического воздействия.
Рассекающий остеохондрит локтевого сустава был впервые описан Panner, который обратил внимание на сходство этого состояния с болезнью Легга-Кальве-Пертеса.
Наиболее часто при рассекающем остеохондрите поражается головчатое возвышение плечевой кости в центральном или передненаружном отделах. Также описаны случаи локализации патологических очагов в области блока, головки лучевой кости, локтевого отростка и локтевой ямки.
Причины развития
Большинство исследователей считают, что многократно повторяющаяся микротравма играет неотъемлемую роль в развитии заболевания. Также имеются подтверждения в пользу ишемической теории развития рассекающего остеохондрита.
Рассекающий остеохондрит локтевого сустава часто развивается у спортсменов в возрасте 11-22 лет, испытывающих чрезмерные нагрузки. В группу повышенного риска входят спортсмены-подростки, испытывающие многократно повторяющиеся стрессовые нагрузки. Патология чаще встречается у мальчиков и, как правило, на доминантной конечности.
Ряд авторов представили свое толкование зависимости развития патологического процесса в бейсболе, гимнастике. Доминирующий фактор – действие компрессирующих или сдвигающих усилий на уровне плечелучевого сустава. Плечелучевой сустав, принимая на себя до 60% аксиальной сжимающей нагрузки, дополнительно выполняет функцию вспомогательного локтевого стабилизатора. Вальгусное напряжение, испытываемое локтевым суставом в фазы замаха при метании, создаёт значительную компримирующую нагрузку на уровне плечелучевого сочленения. Эти силы могут являться причиной субхондральных переломов или повреждения тонких сосудов, идущих к головчатому возвышению.
Рассекающий остеохондрит является патологией молодых спортсменов (чаще мальчиков) и манифестирует в возрасте 12-14 лет, в отличие от болезни Паннера, проявляющейся в 9-10 лет. Наиболее часто поражается доминирующая конечность, количество пациентов с двухсторонней патологией составляет 5-20%. В анамнезе упоминаются многократные столкновения, чрезмерные нагрузки, занятия видами спорта, требующими действий руками выше головы.
На ранней стадии симптомы могут быть невыраженными и заключаться в болях, локализацию которых трудно определить. Чаще всего небольшие болевые ощущения появляются после нагрузки. Симптоматика, как правило, нарастает медленно. Во время осмотра пациенты предъявляют жалобы на боль, усиливающуюся после нагрузки, ограничение движений и отёк по наружной поверхности локтевой области, появление щелчков в суставе и внезапной слабости при подъёме тяжёлых предметов.
Клинический осмотр
Классические признаки: утрата полного разгибания и наличие отёка по задненаружной поверхности сустава, наряду с воспалением нормальной заднелатеральной складки. Выполнение вальгусно-разгибательного теста вызывает болезненность в наружном отделе сустава и приводит к ещё большему ограничению разгибания, что является одним из ключевых отличительных признаков рассекающего остеохондрита.
Для большинства повреждений, полученных в результате метания или переразгибания, при выполнении вальгусного теста, характерна боль по внутренней поверхности сустава. Такие состояния могут встречаться одновременно, однако при выполнении теста нестабильности, особенно с вальгусной нагрузкой, пациенты с рассекающим остеохондритом испытывают боль в большей степени по наружной поверхности.
Визуализация
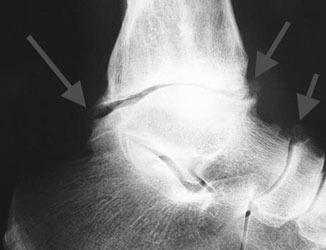
При выполнении рентгенографии в стандартных (переднезадней и боковой) проекциях выявляется классический признак в виде зоны просветления в центральном отделе головчатого возвышения плечевой кости. В центре разреженной зоны может определяться небольшой участок повышенной плотности. На более поздних стадиях возможно обнаружение свободного тела.
На ранних этапах лечения могут понадобиться дополнительные исследования. Для выявления подобных патологических очагов применяются КТ, артрография и УЗИ. Однако стандартом исследования при таких состояниях является МРТ. Ключевыми признаками, оценка которых может способствовать определению тактики лечения, являются: объем вовлечения в патологический процесс костной ткани, целостность хрящевого покрытия, наличие свободных тел.
Классификация
Первая попытка классификации была предпринята Minami на основании рентгенологических признаков в боковой проекции:
- Степень 1 – наличие тени в центре головчатого возвышения.
- Степень 2 – наличие свободной зоны между очагом поражения и прилежащей субхондральной костью.
- Степень 3 – наличие одного или нескольких свободных тел.
Bradley и Petrie дополнили эту классификацию и включили в неё МРТ-признаки. Baumgarten классифицировал повреждения на основании артроскопических признаков, подобно классификации поражения таранной кости, предложенной Ferkel.
Все эти классификации не раскрывают закономерности развития патологии и имеют ограниченное применение.
Лечение рассекающего остеохондрита локтевого сустава
Общепринятой тактики лечения рассекающего остеохондрита не существует. Методы лечения варьируют от полного исключения любых раздражающих воздействий до немедленного хирургического вмешательства.
Консервативное лечение может быть применено у пациентов с интактным суставным хрящом. При наличии повреждения суставного хрящевого покрытия также могут применяться консервативные мероприятия, однако, с меньшими шансами на выздоровление.
Принципами консервативного лечения являются покой и полное исключение раздражающих воздействий. Такие ограничения необходимы до исчезновения симптомов (6-12 недель), рентгенологического подтверждения полного восстановления патологического очага на МРТ (6-12 месяцев).
Альтернативным методом лечения является использование разгружающего шарнирного ортеза для локтевого сустава. Спортивные и повседневные нагрузки в условиях ношения ортеза разрешают в объёме, не вызывающем появления симптомов. Применение такого вида лечения позволяет пациенту сохранить активность без усугубляющего воздействия на патологический очаг. В большинстве случаев пациент возвращается к нормальной физической активности в течение 2 недель с момента начала лечения.
Прогрессирование патологического процесса, наличие симптоматических свободных тел или повреждение хрящевого покрытия, которое усугубляется, несмотря на условия покоя, применение ортеза, исключение физических нагрузок – основания для хирургического вмешательства.
Современными принципами оперативного лечения являются артроскопическая оценка зоны поражения, удаление свободных тел, дебридмент основания патологического очага. Большинство современных исследований подчёркивают эффективность артроскопического лечения.
Хирургическое лечение рекомендовано в случае наличия свободных тел, обширного поражения головчатого возвышения или прогрессирования заболевания. Процедура выполняется артроскопически и заключается в удалении свободных тел, дебридменте патологического очага и рассверливании его ложа. Фиксация крупных фрагментов проводится с помощью канюлированных винтов типа Герберта-Уиппла. При обширных поражениях с дефектом латеральной поверхности применяется остеохондропластика.
Осложнения
- Рецидив или прогрессирование патологического процесса.
- Артрофиброз.
- Гетеротропная оссификация.
Реабилитация
В большинстве случаев, после выполненного дебридмента, пациенты в день операции начинают упражнения на СРМ аппарате. На локтевой сустав надевается ортез для разгрузки головчатого возвышения. В течение недели после вмешательства начинают физиотерапию с легкими растягивающими движениями, пневматической компрессией и упражнениями для кисти и запястья.
Пациента переводят на обычный режим в течение первых трёх недель после операции. Проводится клиническое наблюдение с выполнением рентгенограмм в динамике. Возвращение к спортивным нагрузкам разрешают по мере восстановления безболезненного объёма движений и силовых показателей.
Период восстановления может быть различным и варьироваться от 6 до 16 недель.
Отсекающий остеохондрит таранной кости
Термин «отсекающий остеохондрит» связан с именем Konig, который в 1888 году описал внутрисуставное свободное тело в коленном суставе. Причину его образования видел в спонтанном некрозе хряща в области внутреннего мыщелка бедра.
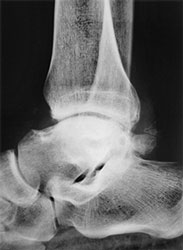
Только в 1922 году такая патология была обнаружена в голеностопном суставе. В конце 50-х годов Berndt и Harty предположили, что речь идёт об остеохондральных переломах травматического генеза. По их данным, в 57% процесс локализуется в медиальном отделе сустава, а в 43% – в латеральном.
Проведя эксперименты на трупах, они показали, что латеральные повреждения происходили от инверсии и резкого тыльного сгибания стопы, а медиальные – от инверсии, подошвенного сгибания и наружной ротации большеберцовой кости.
По мнению Roden, основанному на опыте лечения 55 пациентов, латеральные локализации почти всегда обусловлены повторными травмами и редко регенерируют самостоятельно, они дают более яркую клинику и более раннее развитие артроза. В тоже время при медиальной локализации клиника была беднее, редко встречалась травма в анамнезе, они чаще заживали самостоятельно (после удаления суставной мыши), и при них реже развивались артрозные изменения в суставе.
Canale, Belding на опыте лечения 29 пациентов убедительно показали, что во всех случаях латеральных локализаций была установлена несомненная связь с предшествующими травмами, в то время как при поражениях медиального отдела сустава она прослеживалась менее чем в половине наблюдений. Морфологически первые имели вафлеобразную, а вторые – чашеобразную форму.
Классификация
Berndt и Harty предложили классификацию, разделяющую отсекающий остеохондрит таранной кости на четыре стадии:
- 1 (начальная) стадия – небольшая площадь компрессии субхондральной кости,
- 2 стадия – частичное отделение субхондрального фрагмента,
- 3 стадия – полное отделение, но фрагмент остаётся в пределах своего ложа («кратера»),
- 4 стадия – смещение фрагмента в полость сустава.
Уже в те годы авторы считали, что ранняя операция даёт лучшие результаты и предотвращает прогрессирование дегенеративных изменений в суставе.
Дифференциальная диагностика
Довольно часто пациентам с отсекающим остеохондритом таранной кости ставится неправильный диагноз, в виде «растяжения связок». Необходимо помнить, что, если клиника «растяжения связок» в виде длительных болей, стойкой отёчности, синовита голеностопного сустава, периодических блокад в суставе продолжается более 3 недель, надо заподозрить другую патологию и произвести повторную рентгенографию сустава.
Диагностика
Косые проекции и снимок в положении подошвенного сгибания позволяют выявить поражения таранной кости более чётко, чем на рентгенограммах в стандартных проекциях.
Если при этом возникает подозрение на остеохондральное поражение суставной поверхности таранной кости, то показано радиоизотопное сканирование кости или КТ. По данным Loomer, это позволило повысить точность диагноза в 7 раз и в 77% случаев выявить повреждение, невидимое на рентгенограммах. КТ имеет ведущее значение в определении глубины и размера очага.
Степень подвижности фрагмента (степень его связей с ложем) легко выясняется при МРТ.
Лечение. Артроскопия голеностопного сустава.
При поражениях внутреннего отдела сустава, как правило, в течение нескольких месяцев используется разгрузка сустава в специальном ортезе с упором на сухожилие надколенника. Он же применяется и в послеоперационном периоде для снижения давления на образованный дефект.
Существует точка зрения, что у детей и подростков операция (артротомия) показана только при неудовлетворительных результатах консервативного лечения и у пациентов со склерозированием краёв ниши и свободными хрящевыми телами. Это связано с тем, что консервативное лечение во многих случаях приводит к успеху.
В последнее время появляются сообщения о неплохих результатах артроскопических операций при медиальной локализации, при наличии фиксированного положения фрагмента в нише.
Цель операции – наложение узких тонких каналов в зоне склерозирования и вокруг, не нарушив стабильности фрагмента. Одно из важнейших преимуществ этого метода в том, что не требуется остеотомия внутренней лодыжки и послеоперационная иммобилизация конечности. Особенно показана такая методика у детей с незакрытой зоной роста. Таранов разработал способ ретроградного чрескожного рассверливания через синус таранной кости, при этом важнейшее требование – не повредить суставной хрящ talus.
Перед операцией необходима КТ для уточнения локализации, особенно она важна при медиальной локализации, чтобы определить необходимость остеотомии внутренней лодыжки. При латеральной локализации остеотомия лодыжки никогда не требуется, даже при локализации в задней трети talus, т.к. наружная лодыжка находится кзади от большеберцовой кости, и без остеотомии удаётся осмотреть почти весь купол talus.
Большинство ортопедов для доступа к медиальному отделу сустава применяют остеотомию внутренней лодыжки с последующей фиксацией её винтом АО.
При наличии крупного костно-хрящевого фрагмента необходимо стремиться к прочной фиксации его к своему ложу. Это целесообразно лишь в том случае, если губчатая кость фрагмента жизнеспособна. Фиксировать его при помощи трансплантата или ретроградно винтом трудно технически, и такая фиксация может привести к несращению и требовать повторной операции.
В последние годы появляется все больше сообщений о применении при отсекающем остеохондрите таранной кости артроскопических операций. Так, Oglivie-Harris и Sarrosa произвели артроскопическую обработку с удалением костно-хрящевых фрагментов, выскабливанием ложа до кровоточащего слоя у 33 пациентов с отличными результатами у всех. Всем была произведена артроскопическая санация с удалением внутрисуставного «мусора». У всех в последующие три года результат был хорошим: значительно уменьшились боли, хромота и тугоподвижность, повысилась физическая активность.
По данным клиники Campbell, сверление костных каналов должно быть обязательным элементом вмешательства, а отказаться от него можно только при незакрытых зонах роста. Такая тактика обеспечивает 85% удовлетворительных результатов.
Преимущества артроскопической операции при отсекающем остеохондрите таранной кости:
- Короткая госпитализация,
- Быстрое восстановление функции из-за отсутствия разреза,
- Резкое снижение времени нетрудоспособности,
- Отсутствие необходимости в остеотомии лодыжки.
| Видео (кликните для воспроизведения). |
|
Доктор С.М.Бубновcкий подтверждает силу препарата... Читать далее >>> |
В то же время артроскопия голеностопного сустава – крайне трудная операция, требующая громадного опыта, специальных знаний и умений, первоклассного и дорогого оборудования.
Источники
-
Бунчук, Н. В. Ревматические заболевания пожилых / Н. В. Бунчук. — М. : МЕДпресс-информ, 2010. — 272 c. -
Иорданишвили, А. К. Диагностика и лечение заболеваний височно-нижнечелюстного сустава у людей пожилого и старческого возраста / А. К. Иорданишвили, Л. Н. Солдатова, Г. А. Рыжак. — М. : Нормедиздат, 2011. — 200 c. -
Константинов, Юрий Избавляемся от подагры народными методами / Юрий Константинов. — М. : Центрполиграф, 2016. — 801 c. - Мазуров, В. И. Подагра / В. И. Мазуров, М. С. Петрова, И. Б. Беляева. — М. : Феникс, 2009. — 128 c.