Содержание
- 1 Подтаранный сустав стопы
- 2 Принципы метода, показания к применению и виды операции артродеза подтаранного сустава
- 3 Подтаранный сустав
- 4 Таранно-пяточно-ладьевидный сустав
- 5 Предплюсне-плюсневые суставы
- 6 Плюсне-фаланговые суставы
- 7 Межфаланговые суставы
- 8 Мышцы стопы
- 9 Фасции стопы
- 10 АРТРОЗ ПОДТАРАННОГО СУСТАВА
Подтаранный сустав стопы
Предплюсне-плюсневые суставы, artt. tarsomctatarsales, называемые также в совокупности суставом Лисфранка (Lisfranc), соединяют кости второго ряда предплюсны (три клиновидные и кубовидную) с плюсневыми костями. Клиновидные кости сочленяются с первыми тремя плюсневыми, кубовидная — с IV и V плюсневыми. Три первых сустава имеют отдельные изолированные суставные сумки, IV и V плюсневые — общую. В целом линия сочленений, входящих в состав лисфранкова сустава, образует дугу с четырехугольным выступом назад, соответственно основанию II плюсневой кости. Суставная щель проецируется по линии, проходящей кзади от tuberositas ossis metatarsalis V к точке, находящейся на 2,0—2,5 см дистальнее бугристости ладьевидной кости.
Ключом сустава Лисфранка является lig. cuneometatarsalia interossea mediale. Она идет от медиальной клиновидной кости к основанию II плюсневой кости. Только после рассечения этой связки сустав широко открывается. Предплюсне-плюсневые суставы подкрепляются тыльными и подошвенными связками, ligg. tarsometatarsalia dorsalia et plantaria.
Плюснефаланговые сочленения, articulationes metatarsophalangeae, соединяют головки плюсневых костей и основания проксимальных фаланг пальцев. Суставные щели плюснефаланговых суставов проецируются по линии, проходящей на тыле стопы на 2,0—2,5 см проксимальнее подошвенно-пальцевой складки. Эти суставы, как и сустав Лисфранка, с тыла прикрыты сухожилиями разгибателей пальцев, а со стороны подошвы — костно-фиброз-ными каналами сухожилий сгибателей пальцев и caput transversum m. adductoris hallucis. Первый плюснефаланговый сустав изнутри укрепляется сухожилием m. abductor hallucis.
Движения в суставах стопы в общем такие же, как на кисти в соответствующих сочленениях, но ограничены. Кроме легкого отведения пальцев в стороны и обратно существует только тыльное и подошвенное сгибание всех пальцев вместе, причем тыльное сгибание больше, чем подошвенное, в противоположность сгибанию пальцев кисти.
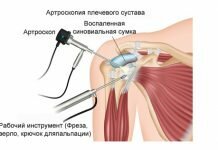
Принципы метода, показания к применению и виды операции артродеза подтаранного сустава
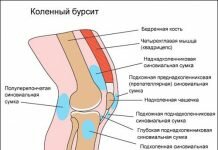
Подтаранный сустав образуется пяточной костью и головкой таранной кости. Поверхности, образующие соединение, не полностью конгруэнтны друг другу, потому что сферические поверхности не могут совпадать с цилиндрическими. Этим объясняется особая подвижность сочленения, что часто приводит к «разбалтыванию» и различным смещениям, уменьшению площади контакта между хрящами. Суставная сумка подвергается растяжению, мелким надрывам, воспалениям. Итогом являются постоянные вывихи, растяжения связок голеностопа, что приводит к частым больничным листам и инвалидности. Решением проблемы становится обездвиживание сустава для его большей прочности.

Суть процедуры и часто оперируемые суставы
Артродез – это операция, при которой голеностоп обездвиживают оперативным путем и закрепляют в неподвижном состоянии. Сочленение теряет мобильность, фактически переставая быть суставом. Суть вмешательства заключается в увеличении прочности соединения костей, препятствии травмирования при движении и случайных подвывихов. Артродезом обеспечивается усиление опороспособности скелета, более полная координация при управлении своим телом.
Сочленениями, которые чаще всего подвергаются такому методу лечения являются:
Такое оперативное действие обеспечивает уменьшение болевого синдрома, дает возможность улучшить кровообращение, фиксирует связочный аппарат. Артродез голеностопа дает возможность пациенту самостоятельно передвигаться без посторонней помощи.
Когда артродез неизбежен?
Артроз различной степени является основным показанием к процедуре. При этом заболевании сустав воспаляется, начинается разрушение хрящевых поверхностей, появляются костные остеофиты. В голеностопном и подтаранном сочленениях основными симптомами становятся:
- боль;
- отечность лодыжки;
- проблемы с опорой на стопу.

Осложнением такого заболевания является анкилоз – произвольные срастания поверхностей сустава. В отличие от артродеза этот процесс не контролируем, он впоследствии приводит к деформации сустава. В стопе это провоцирует плосковальгусную деформацию.
Противопоказания
Любое оперативное вмешательство имеет свои ограничения к проведению. Артродез не применяется при онкологических заболеваниях суставов или метастазировании в них. Травматическое повреждение также не является показанием к операции.
Системное заболевание соединительной ткани (красная волчанка, ревматизм, склеродермия) не даст возможности для полного восстановления оперированного сустава, поскольку ткани повреждаются антителами. Артродез не изменит ситуацию, так как сустав продолжит воспаляться. Тяжелая сердечная, почечная и печеночная недостаточность также являются противопоказаниями к оперативной коррекции.
Виды артродеза
Операция по фиксации суставных поверхностей может иметь различные способы реализации. В связи с этим выделяют различные техники. По отношению к суставному хрящу артродез делится на:
- внесуставной;
- внутрисуставной;
- вневнутрисуставной;
- комбинированный.
При сохранении хрящевой прослойки кости фиксируют при помощи металлических спиц или костного трансплантата. Внесуставной метод не требует сращения костей. Сустав становится неподвижным скорее за счет фиксации. Внутрисуставной артродез производится с помощью удаления хряща, иммобилизации костей металлическими штифтами или компрессионными аппаратами.

Цель терапии – добиться срастания костей. При этом сочленение блокируется полностью. Вневнутрисуставной артродез предполагает удаление хрящей и внесуставную фиксацию с помощью трансплантатов. При комбинированном производят внутрисуставную фиксацию и дополнительно проводят пластику мышц и сухожилий. Оптимальным является сочетание разных методов. Для крупных суставов артродезирование применяется путем использования нескольких видов и способов оперативного вмешательства.
Послеоперационный период
Операция становится только первым этапом к излечению. Течение послеоперационного периода является ориентировочным прогностическим признаком успешного лечения. После процедуры необходима корректная фиксация, обеспечивающая правильное срастание костных поверхностей с минимальными негативными последствиями. После увеличения стабильности сочленения становится возможным применение физиотерапии. Реабилитация после успешной операции обеспечивает ее эффективность.
Возможные последствия
В реабилитационном периоде возможно неправильное срастание поверхностей, что потребует повторной операции. Пациенту следует соблюдать указания лечащего врача и нагружать сустав постепенно. Иначе возможно резкое или неправильное приложение нагрузки, что может привести к воспалению или деформации прооперированного органа. Это уничтожит все усилия врачей по проведению правильного артродеза.
Небольшое заключение
Артродез подтаранного сустава часто является единственным эффективным методом терапии артроза. Эта процедура позволяет больному стать самостоятельным, передвигаться. Операция требует длительной реабилитации и восстановления, но дает возможность излечения от постоянного болевого синдрома.
Подтаранный сустав
Подтаранный сустав образован таранной и пяточной костями, находится в заднем их отделе. Он имеет цилиндрическую (несколько спиралевидную) форму с осью вращения в сагиттальной плоскости. Сустав окружен тонкой капсулой, снабженной небольшими связками.
Таранно-пяточно-ладьевидный сустав
В переднем отделе между таранной и пяточной костями располагается таранно-пяточно-ладьевидный сустав. Его образуют головка таранной кости, пяточная (своей передне-верхней суставной поверхностью) и ладьевидная кости. Таранно-пяточно-ладьевидный сустав имеет шаровидную форму. Движения в нем и в подтаранном суставах функционально сопряжены; они образуют одно комбинированное сочленение с осью вращения, проходящей через головку таранной кости и пяточный бугор. Вокруг этой оси происходит пронация и супинация стопы; объем движений достигает примерно 55°. Оба сустава укреплены мощным синдесмозом — межкостной таранно-пяточной связкой.
Одной из возрастных особенностей положения костей и их движений в суставах стопы является то, что с возрастом стопа несколько пронируется и ее внутренний свод опускается. Стопа ребенка, особенно первого года жизни, имеет отчетливо супинаторное положение, в результате чего ребенок, начиная ходить, нередко ставит ее не на всю подошвенную поверхность, а только на наружный край.
Предплюсне-плюсневые суставы
Предплюсне-плюсневые суставы расположены между костями предплюсны, а также между костями предплюсны и плюсны. Эти суставы мелкие, преимущественно плоской формы, с очень ограниченной подвижностью. На подошвенной и тыльной поверхностях стопы хорошо развиты связки, среди которых необходимо отметить мощный синдесмоз — длинную подошвенную связку, которая идет от пяточной кости к основаниям II—V плюсневых костей. Благодаря многочисленным связкам кости предплюсны (ладьевидная, кубовидная и три клиновидные) и I—V кости плюсны почти неподвижно соединены между собой и образуют так называемую твердую основу стопы.
Плюсне-фаланговые суставы
Плюсне-фаланговые суставы имеют шаровидную форму, однако подвижность в них сравнительно невелика. Образованы они головками плюсневых костей и основаниями проксимальных фаланг пальцев стопы. Преимущественно в них возможны сгибание и разгибание пальцев.
Межфаланговые суставы
Межфаланговые суставы стопы находятся между отдельными фалангами пальцев и имеют блоковидную форму; с боков они укреплены коллатеральными связками.
Мышцы стопы
Мышцы, которые крепятся своими сухожилиями к различным костям стопы (передняя большеберцовая мышца, задняя большеберцовая мышца, длинная малоберцовая мышца, короткая малоберцовая мышца, мышцы-длинные разгибатели и сгибатели пальцев стопы), но начинаются в области голени, относятся к мышцам голени и рассмотрены в статье Анатомия голени.
На тыльной поверхности стопы находятся две мышцы: короткий разгибатель пальцев и короткий разгибатель большого пальца стопы. Обе эти мышцы начинаются от наружной и внутренней поверхностей пяточной кости и прикрепляются к проксимальным фалангам соответствующих пальцев. Функция мышц состоит в разгибании пальцев стопы.
На подошвенной поверхности стопы мышцы разделяются на внутреннюю, наружную и среднюю группы. Внутреннюю группу составляют мышцы, действующие на большой палец стопы: мышца, отводящая большой палец; короткий сгибатель большого пальца и мышца, приводящая большой палец. Все эти мышцы начинаются от костей плюсны и предплюсны, а прикрепляются к основанию проксимальной фаланги большого пальца. Функция этих мышц понятна из их названия. К наружной группе относятся мышцы, действующие на пятый палец стопы: мышца, отводящая мизинец, и короткий сгибатель мизинца. Обе эти мышцы прикрепляются к проксимальной фаланге пятого пальца. Средняя группа является наиболее значительной. В нее входят: короткий сгибатель пальцев, который прикрепляется к средним фалангам второго—пятого пальцев; квадратная мышца подошвы, прикрепляющаяся к сухожилию длинного сгибателя пальцев; червеобразные мышцы, а также тыльные и подошвенные межкостные мышцы, которые направляются к проксимальным фалангам второго—пятого пальцев. Все эти мышцы берут свое начало на костях предплюсны и плюсны на подошвенной стороне стопы, за исключением червеобразных мышц, которые начинаются от сухожилий длинного сгибателя пальцев. Все они участвуют в сгибании пальцев стопы, а также в разведении их и сведении.
При сравнении мышц подошвенной и тыльной поверхностей стопы ясно видно, что первые гораздо сильнее, чем вторые. Это объясняется различием в их функциях. Мышцы подошвенной поверхности стопы участвуют в удержании сводов стопы и в значительной мере обеспечивают ее рессорные свойства. Мышцы же тыльной поверхности стопы участвуют в некотором разгибании пальцев при перенесении ее вперед при ходьбе и беге.
Фасции стопы
В нижнем отделе фасция голени имеет утолщение — связки, которые служат для укрепления положения проходящих под ними мышц. Спереди расположена связка — верхний удержатель сухожилий-разгибателей, а в месте перехода на тыльную поверхность стопы — нижний удержатель сухожилий-разгибателей. Под этими связками находятся фиброзные каналы, в которых проходят окруженные синовиальными влагалищами сухожилия передней группы мышц голени.
Между медиальной лодыжкой и пяточной костью имеется борозда, по которой проходят сухожилия глубоких мышц задней поверхности голени. Над бороздой фасция голени, переходя в фасцию стопы, образует утолщение в виде связки — удержателя сухожилий-сгибателей. Под этой связкой расположены фиброзные каналы; в трех из них проходят окруженные синовиальными влагалищами сухожилия мышц, в четвертом — кровеносные сосуды и нервы. Под латеральной лодыжкой фасция голени также образует утолщение, называемое удержателем сухожилий малоберцовых мышц, которое служит для укрепления этих сухожилий.
Фасция стопы на тыльной поверхности значительно тоньше, чем на подошвенной. На подошвенной поверхности находится хорошо выраженное фасциальное утолщение — подошвенный апоневроз толщиной до 2 мм. Волокна подошвенного апоневроза имеют переднезаднее направление и идут главным образом от пяточного бугра кпереди. Этот апоневроз имеет отростки в виде фиброзных пластинок, которые доходят до костей плюсны. Благодаря межмышечным перегородкам на подошвенной стороне стопы образуются три фиброзных влагалища, в которых располагаются соответствующие группы мышц.
АРТРОЗ ПОДТАРАННОГО СУСТАВА
Подтаранный сустав играет важную роль в биомеханике стопы и образован суставными поверхностями пяточной и таранной кости.

Подтаранный сустав (англ. — Subtalar joint)
Артроз подтаранного сустава — дегенеративно-дистрофическое заболевание, при котором происходит разрушение суставного хряща с последующим изменением суставных поверхностей костей. Другими словами, это преждевременное старение и постепенное разрушение тканей сустава. Хрящ сустава становится тонким и ломким. Трущиеся поверхности сустава утрачивают способность к скольжению. Связки становятся менее эластичными и менее прочными. В тканях сустава при артрозе появляются микроскопические разрывы, сустав деформируется. В результате – боли, воспаление и ограничение подвижности.

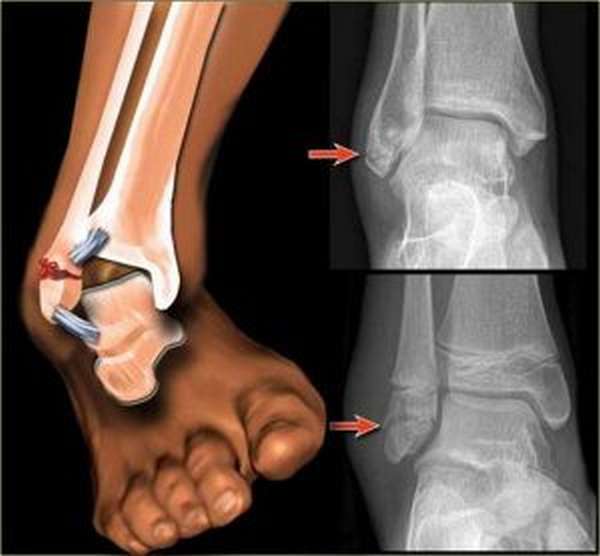
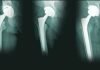
Чаще всего артроз развивается вследствие травм заднего отдела стопы, в частности после переломов пяточной кости и вывихов в подтаранном суставе. Впоследствии у пострадавших развиваются артроз, деформация заднего отдела стопы с выраженным болевым синдромом и потерей адаптационной и опорной функций стопы.

Внутрисуставной перелом пяточной кости. Линия перелома сообщается с подтаранным суставом
Ввиду больших физических нагрузок в группу высокого риска развития этого вида артроза входят профессиональные бегуны, футболисты, балерины.
К остальным причинам развития данного заболевания могут относится: врожденные аномалии стопы, воспалительные заболевания суставов, ожирение.
Основным симптомом остеоартроза является боль, усиливающаяся при нагрузке на сустав, а также в конце рабочего дня. Деформация суставных поверхностей, снижение эластичности капсулы и связок приводят к появлению при движении в голеностопном суставе хруста, щелчков и шума трения.
В самом начале заболевания его можно выявить только при рентгенологическом исследовании или при МРТ.
Важными факторами развития артроза подтаранного сустава являются повреждения хряща и повышенной внутрисуставное трение. Нарушение конгруэнтности суставных поверхностей, деструктивные изменения суставного хряща, изменение состава и свойств синовиальной жидкости приводят к увеличению трения и ускоряют дегенеративные изменения в суставе.
Если заболевание будет выявлено на ранних стадиях своего развития и проведена консервативная терапия, то деформацию голеностопного или подтаранного суставов можно предотвратить или значительно замедлить. Вот почему важно своевременное обращение к врачу.

Подтаранный артродез винтами
При отсутствии эффекта от консервативной терапии проводят оперативное лечение: в зависимости от стадии это может быть операция. В настоящее время наиболее распространенным и эффективным методом лечения пациентов с такой патологией признан артродез (запирание) подтаранного сустава, результатом которого являются устранение деформации заднего отдела стопы, купирование болевого синдрома, улучшение кровоснабжения таранной кости, восстановление функции стопы.
Подтаранные вывихи стопы
Вывихи в подтаранном суставе, составляющие около 1 % от всех травматических вывихов, занимают в структуре вывихов костей стопы третье место после вывихов пальцев и вывихов в суставе Лисфранка. Малая подверженность этого сустава травматическим вывихам объясняется незначительностью его в функциональном отношении и его прочностью. В большинстве случаев механизм указанных повреждений непрямой: подвертывание стопы внутрь, падение с высоты с упором на стопу в момент ее подошвенного или тыльного сгибания и подвертывания. При прямом механизме травмы повреждение подтаранного сустава часто носит характер переломовывиха.
Анализ показывает, что вывих стопы является результатом воздействия очень большой силы, поэтому при нем наблюдаются не только смещение стопы по отношению к таранной кости, но и ряд сопутствующих повреждений, которые так же, как при травматическом вывихе плеча, резко осложняют течение заболевания и могут потребовать специального лечения.
К такого рода сопутствующим травмам следует отнести разрывы кожи, множественные повреждения связок, повреждения нервов и кровеносных сосудов, вывихи и переломовывихи в соседних суставах. При несвоевременной диагностике и неполноценном лечении после устранения вывиха в подтаранном суставе сопутствующие повреждения могут послужить причиной грубых нарушений функции конечности. Поэтому лечение больных с подтаранными вывихами стопы должно проводиться с учетом сопутствующих повреждений.
Клиническая картина определяется характером смещения костей (кпереди, кзади, кнаружи, кнутри). Чаще всего происходит смещение стопы кнутри. Вывиху в подтаранном суставе сопутствуют сильные локальные боли. Пальпация, пассивные ротационные движения, незначительное сдавление среднего отдела стопы вызывают выраженную болезненность, особенно на уровне таранно-ладьевидного и таранно-пяточного суставов.
Вид вывиха, степень и направление смещения вывихнутых костей определяют характер деформации стопы. Так, наружный или внутренний вывих проявляется вальгусным или варусным положением стопы, передний вывих — удлинением переднего и незначительным укорочением заднего отдела стопы, задний подтаранный вывих — укорочением ее переднего и удлинением заднего отдела.
Если отек выражен слабо, при внутреннем подтаранном вывихе ввиду подошвенного сгибания стопы и супинации пятки на тыльной поверхности стопы снаружи определяется костный выступ, образованный таранной костью, а кнутри от нее находится ладьевидная кость. Латеральная лодыжка контурируется хорошо, тогда как медиальная прощупывается с трудом.
При наружном подтаранном вывихе сместившаяся кнутри таранная кость определяется на тыльной поверхности стопы с внутренней стороны в виде костного выступа, кнаружи от него расположена ладьевидная кость. Деформация стопы при таком вывихе по сравнению с внутренним выражена меньше. Латеральная лодыжка контурируется лучше, чем медиальная.
Клиническая картина вывиха зависит также от срока, прошедшего с момента травмы, и от степени повреждения мягких тканей. Чрезвычайно быстро развивающийся отек мягких тканей на стопе и кровоизлияния, затрудняя диагностику, могут привести к ишемии мягких тканей и даже к ишемической гангрене. Окончательный диагноз в таких случаях устанавливают на основании рентгенограмм , выполненных в типичных (профильная и фасная) проекциях.
Во избежание ишемических осложнений при диагнозе «подтаранный вывих стопы» необходимо оказать пострадавшему неотложную травматологическую помощь. При этом следует учитывать конкретные варианты повреждений подтаранного сустава.
При подтаранных вывихах обычно повреждаются два сустава — таранно-пяточный и таранно-ладьевидный, функция голеностопного сустава при этом не страдает. Реже в подтаранном суставе наблюдаются переломовывихи, когда вследствие перелома шейки таранной кости ее дистальный фрагмент смещается вместе со всей стопой. В этом случае таранно-ладьевидный сустав оказывается неповрежденным. Исходя из изложенного, целесообразно различать два варианта повреждений подтаранного сустава: подтаранный и чрестаранный вывихи стопы. Такое разделение позволяет дифференцировать лечебную тактику.
Вправление подтаранных вывихов в большинстве случаев осуществляется консервативными методами.
Больного укладывают на спину, его ноги свисают со стола под прямым углом. После введения 30—40 мл 1—2 % раствора новокаина в гематому хирург, фиксируя стопу за пятку и передний отдел, производит движения, противоположные движениям, вызвавшим вывих. Помощник оказывает противодавление, фиксируя нижний отдел голени. Чаще всего приходится иметь дело с внутренним или зад невнутренним вывихом.
Стопе придают положение крайнего приведения, супинации и подошвенного сгибания; затем производят вытяжение по оси голени с одновременной пронацией, отведением стопы и смещением ее кнаружи. При выраженном отеке вправлять вывихи лучше под общей анестезией, обеспечивающей необходимое расслабление мышц поврежденной конечности. После вправления стопу фиксируют гипсовой повязкой типа «сапожок» с хорошо отмоделированными сводами и пригипсованным каблуком на уровне середины стопы. Срок фиксации в среднем 6 нед, полная нагрузка на ногу разрешается через 8—9 нед. После снятия гипсовой повязки назначают лечебную физкультуру, массаж, плавание в бассейне. В течение 6—8 мес больной должен пользоваться ортопедическими стельками-супинаторами.
Показанием к операции является дважды не удавшаяся консервативная репозиция подтаранного вывиха. Дугообразным разрезом, который начинается позади латеральной лодыжки, огибает ее, продолжается на наружнотыльную поверхность стопы и далее идет в поперечном направлении, обнажают таранно-пяточный и таранно-ладьевидный суставы. Обзор этих суставов обеспечивает контроль при открытом вправлении подтаранного вывиха, а также позволяет выявить причины неудач консервативной репозиции. Чаще всего это интерпозиция сместившегося сухожилия передней болыпеберцовой мышцы.
Вправление чрестаранного вывиха стопы (переломовывих) необходимо производить открытым методом; безуспешные попытки закрытого вправления вызывают лишь дополнительную травматизацию окружающих мягких тканей и хряща суставных поверхностей костей сустава, что впоследствии может привести к развитию деформирующего артроза. Следует иметь в виду, что при вправленном консервативным путем вывихе стопы, как правило, сохраняется неудовлетворительное стояние отломков таранной кости. Это еще одно свидетельство в пользу открытого вправления переломовывиха таранной кости при подтаранном вывихе стопы.
Хирургия стопы
Д.И.Черкес-Заде, Ю.Ф.Каменев
Подтаранный сустав стопы
Эти три движения происходят из горизонтальной, сагиттальной и фронтальной плоскости.
Так как оси движения трехплоскостных суставов наклонены, пересекая все три оси тела (сагиттальную, фронтальную и горизонтальную), то движение отведения, тыльного сгибания и эверсии происходят одновременно (фото 2, Р).
Супинация — это трехплоскостное движение, включающее приведение, подошвенное сгибание и инверсия (фото 2, S).
Супинация и пронация, описанные выше, происходят в открытой кинетической цепи.
Root и др. описывают это движение в открытой кинетической цепи, наблюдая за пяточной костью в НЕнагруженном положении.
| Видео (кликните для воспроизведения). |
 |
История лечения: Как Дмитрий Николаев избавился от боли в суставах |
Функциональная биомеханика стопы и голеностопного сустава очень важны именно в нагруженном положении или в закрытой кинетической цепи.
60% цикла шага — это нагрузка на ногу и описывается как «период опоры».
Супинация и пронация происходят в определенных точках опоры, чтобы помочь движению, стабилизировать суставы и снизить нагрузку на стопу и нижнюю конечность.
Root и др. идентифицировали 5 трехплоскостных суставов, которые позволяют происходить пронации и супинации.
Трепхплоскостные суставы включают в себя голеностопный, подтаранный, поперечный,
первый луч (клиновидно-плюсневый сустав), пятый луч (пятый предплюсне-плюсневый сустав).
Пронация происходит в фазу опоры шагового цикла для амортизации удара во время ходьбы, сохранения равновесия, при изменениях рельефа местности.
С момента касания пяткой до момента касания большим пальцем на стопу и нижнюю конечность воздействуют 4 основные силы, требующие смягчения.
При касании пятки 80% веса тела приходится на пяточную кость, образуется вертикальная к земле сила. Кость – это специальная соединительная ткань, предназначенная для снижения силы компрессии. Расположение большеберцовой, таранной и пяточной кости в момент касания пятки играет важную роль в безопасном распределении вертикальной компрессии.
Распределение компрессии весовой нагрузки с момента касания пяткой до касания большим пальцем происходит между пяточной и плюсневыми костями. Кости плюсны и предплюсны находятся под взаимным давлением подобно арке каменной кладки.
Средняя часть стопы во время фазы опоры не несет на себе веса. Есть также передняя поперечная сила сдвига большеберцовой и таранной кости. Она смягчается в большей степени икроножной/камбаловидной мышечными группами. Mann описывает медиальный сдвиг в стопе как следствие внутренней ротации нижней конечности.
Подтаранный сустав, состоящий из таранной и пяточной костей, отвечает на внутреннюю ротацию и медиальный сдвиг латеральным смещением или вальгусом пяточной кости.
Таранная кость двигается в медальном направлении (подошвенная поверхность совершает флексию и приведение), чтобы полностью совпадать с медиальной суставной фасеткой пяточной кости. Эта медиальная суставная поверхность сформирована медиальным отростком пяточной кости, называемым опорой таранной кости.
Поэтому когда задняя часть пяточной кости идет латерально, медиальный отросток пяточной кости уходит в латеральном направлении вместе с таранной костью (фото 3). Данная ротация таранной и пяточной костей была описана как преобразователь крутящего момента нижней конечности.
Фото 3. Пронация в закрытой кинетической цепи.
А. Подтаранный сустав и талокруральный сустав (голеностопный сустав). Вид спереди
В. Подтаранный сустав и талокруральный сустав (голеностопный сустав). Вид сзади
1. Пяточно/кубовидная артикуляция
2. Таранно-ладьевидная артикуляция
3. Опора таранной кости
4. Пяточная кость
5. Таранная кость
6. Большеберцовая кость
7. Малоберцовая кость

Передвижение – последовательность ротаций, начинающихся в поясничном отделе позвоночника, которые перемещают тело в пространстве. Ротации большой и малой берцовых костей в горизонтальной плоскости передаются и уменьшаются в подтаранном суставе. В фазу опоры шагового цикла ротация стопы не происходит.
Большеберцовая кость вращается внутрь во время касания пяткой, таранная кость следует за ней, что приводит к пронации подтаранного сустава или вальгусу (эверсии) пятки (фото 3).
Ротации нижней конечности в горизонтальной плоскости преобразуются в трехплоскостные движения пронации и супинации.
Поперечный сустав предплюсны, состоящий из таранно-ладьевидного и пяточно-кубовидного суставов, становится мобильным при пронации подтаранного сустава.
Кубовидная и ладьевидная кости выстраиваются более параллельно, позволяя переднему отделу стопы превратиться в «мешок с костями». Передний отдел становится эффективным и мобильным адаптером к изменениям поверхности, тем самым облегчая нахождение равновесия. Именно в области плюсны мы можем наблюдать снижение и увеличение медиальной арки.
Подводя итог вышесказанному, можно сказать, что на стопу и нижнюю конечность от момента удара пяткой до касания носком действует множество сил, из которых мы рассмотрели компрессию, ротацию, передний и медиальный сдвиги. Нормальная пронация играет важную роль в смягчении этих сил. Эта пассивная активность в закрытой кинетической цепи возникает вследствие внутренней ротации нижней конечности и силы медиального сдвига. Пронация инициируется в момент касания пятки и контролируется эксцентрическим сокращением супинаторов. С момента касания пяткой до момента касания носком активными являются следующие 3 мышцы: передняя большеберцовая, длинный разгибатель пальцев, длинный разгибатель большого пальца.
Супинация происходит в конце фазы опоры шагового цикла.
Это позволяет наружным мышцам эффективно функционировать и создает надежный рычаг для отталкивания. Этот жесткий рычаг формируется за счет фиксации костей стопы и голеностопа.
Зафиксированная позиция плюсны и предплюсны способствует установлению блоковой системы мышц. Правильная работа некоторых наружных мышц зависит от костных рычагов. Например, длинная малоберцовая мышца во время толчка стабилизирует первый луч. Способность этой мышцы совершать данное движение зависит от кубовидного блока (кубовидная кость в качестве ролика).
Фото 4. Кубовидный блок (cuboid pulley).
А и F представляют векторы действия длинной малоберцовой мышцы.
А. Вектор отведения;
F. Вектор подошвенного сокращения;
P. Сухожилие длинной малоберцовой мышцы;
1. Кубовидная кость;
2. Клиновидный кости;
3. Таранная кость;
4. Малоберцовая кость;
5. Большеберцовая кость.

Супинация стопы является результатом нескольких механизмов. Сначала в подфазу середины опоры (касание носком и толчок) активность наружных мышц инициализирует супинацию.
Исследования электромиографии показали, что в подфазу середины опоры увеличивается активность икроножной/камбаловидной мышц, задней большеберцовой, длинного сгибателя большого пальца и длинного сгибателя пальцев. Mann и Inman при помощи исследований электромиографии продемонстрировали важность глубоких мышц, участвующих в касании носком/отталкивании. Мышца, отводящая мизинец стопы; короткий сгибатель пальцев; короткий сгибатель большого пальца; короткая головка мышцы, отводящей большой палец; межкостные мышцы и короткий разгибатель пальцев важны для стабилизации плюсневого сустава во время последних 50% фазы опоры.
Второй фактор, влияющий на супинацию – это наружная ротация нижней конечности. Контралатеральная конечность, раскачиваясь вперед мимо опорной конечности, создает силу наружной ротации. Она обуславливает латеральную силу сдвига в стопе, приводящую к супинации. Подтаранный сустав инициирует супинацию инверсией пятки. Таранная кость перемещается в латеральную позицию (абдукция и дорсифлексия) через медиальный отросток пяточной кости. Плюсневый сустав в момент супинации подтаранного сустава блокируется. Механизм блокировки срабатывает тогда, когда кубовидная и ладьевидная кости оказываются перпендикулярными друг другу. Кости становятся прочными рычагами для более эффективной работы длинной малоберцовой и задней большеберцовой мышц. Таким образом, синергическое сокращение этих двух мышечных групп стабилизирует средний отдел стопы и первый луч (кубовидного блока). Стабилизация первого луча обеспечивает хорошее выравнивание первого плюснефалангового сустава и надежный рычаг для отталкивания.
Третий фактор, влияющий на супинацию – мобильность первого плюснефалангового сустава. Разгибание этого сустава обуславливает повышенное натяжение подошвенного апоневроза, способствующего супинации подтаранного сустава. Этот механизм описывался ранее как «Эффект лебедки». Для включения этого механизма в норме требуется 60-70º пассивной дорсифлексии плюснефалангового сустава.
Фото 5. Закрытая кинетическая цепь супинации
А. Вид подтаранного и голеностопного суставов спереди;
В. Вид сзади.
1. Пяточный/кубовидный сустав;
2. Таранный/ладьевидный суставы;
3. Опора таранной кости;
4. Пяточная кость;
5. Таранная кость;
6. Большеберцовая кость;
7. Малоберцовая кость.
Подтаранный сустав стопы
Подтаранный сустав, art. subtalaris, образован задними суставными поверхностями таранной и пяточной костей, представляющими в общем отрезки цилиндрической поверхности. Они окружаются совершенно замкнутой суставной сумкой, подкрепленной вспомогательными связками с боков.
Пяточно-кубовидный сустав, art. calcaneocuboidea, вместе с соседним с ним art. talonavicularis описывается также под общим именем поперечного сустава предплюсны, art. tarsi transversa, или сустава Шопара (Chopart). Линия этого сустава проецируется на расстоянии 2,5—3,0 см дистальнее медиальной лодыжки и на 4,0— 4,5 см дистальнее латеральной лодыжки. Если рассматривать общую линию сустава Шопара на разрезе, то она напоминает собой поперечно положенную латинскую букву S (рис. 4.50).
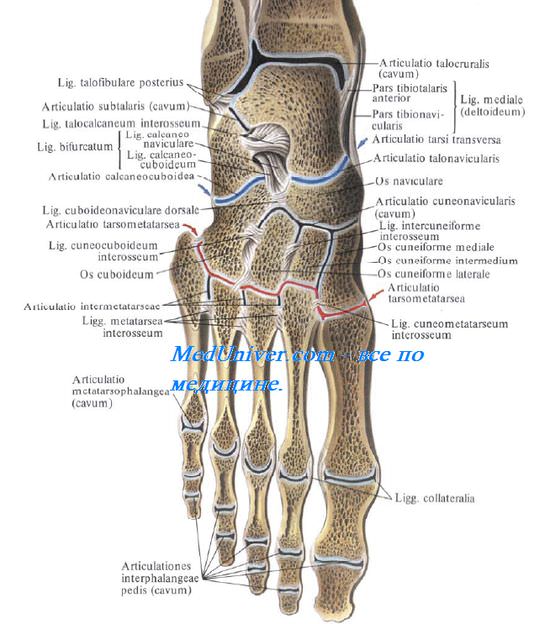

Кроме связок, укрепляющих art. calcaneocuboidea и art. talonavicularis в отдельности, сустав Шопара имеет еще общую связку, практически весьма важную.
Это раздвоенная связка, lig. bifurcatum, которая начинается на верхнем крае пяточной кости и затем разделяется на две части, из которых одна прикрепляется к заднелатеральному краю ладьевидной кости, а другая — к тыльной поверхности кубовидной кости. Эта короткая, но крепкая связка является ключом сустава Шопара, так как только ее перерезка приводит к широкому расхождению суставных поверхностей при операции вычленения стопы в названном суставе.
Мобилизация голеностопного сустава и суставов стопы
Мобилизации суставов – это техники мануальной терапии, которые используются для снижения уровня боли и увеличения амплитуды движений в суставах. Суставная механика может меняться из-за боли и защитного мышечного напряжения, суставного выпота, контрактур или спаек в суставных капсулах или поддерживающих связках, а также смещения или подвывиха костных поверхностей.
Этот и другие вопросы будут подробно разбираться на семинаре Максима Никитина «Суставные мобилизации». Узнать подробнее…
Большеберцово-малоберцовый синдесмоз
Эти техники используются для уменьшения боли в области латеральной лодыжки.
Пациент лежит на спине с разогнутыми нижними конечностями. Терапевт становится у края стола и фиксирует большеберцовую кость одной рукой, другая рука осуществляет мобилизацию малоберцовой кости в заднем направлении. В положении пациента лежа на животе мобилизация малоберцовой кости осуществляется в переднем направлении.
Голеностопный сустав
- Переднее (вентральное) скольжение
Мобилизация используется для улучшения подошвенного сгибания стопы.
Пациент лежит на животе с прямыми ногами, стопы свешиваются с края кушетки. Стоя у края стола, терапевт кладет проксимальную руку поперек передней поверхности нижней трети голени, а межпальцевой промежуток дистальной руки помещается на задней поверхности пятки. Мобилизация таранной кости осуществляется в переднем направлении.
- Заднее (дорсальное) скольжение
Данная техника используется для увеличения тыльного сгибания стопы.
Пациент лежит на спине с выпрямленными ногами, пятки свешиваются с края стола. Терапевт стоит у края кушетки и проксимальной рукой фиксирует голень. Дистальная рука располагается поверх таранной кости чуть ниже голеностопного сустава, при этом стопа фиксируется в положении покоя. Мобилизация таранной кости осуществляется в заднем направлении.
Подтаранный (таранно-пяточный) сустав
- Подтаранная дистракция
Эта мобилизация показана для снижения уровня боли и увеличения амплитуды инверсии/эверсии.
Пациент лежит на спине, ноги выпрямлены, пятки свешиваются с края стола. Стопа пациента фиксируется в дорсифлексии посредством давления бедром терапевта. Дистальная рука обхватывает пятку, а проксимальная рука фиксирует нижнюю треть голени. Тракция пяточной кости осуществляется в каудальном направлении.
- Медиальное и латеральное скольжение в подтаранном суставе
Медиальное скольжение увеличивает эверсию, латеральное скольжение увеличивает инверсию.
Пациент лежит на боку или на животе, ноги покоятся на столе или поддерживаются валиком из полотенца. Проксимальная рука терапевта стабилизирует нижнюю треть голени, а дистальная рука основанием ладони располагается на медиальной поверхности пяточной кости, чтобы осуществлять латеральное скольжение, и на латеральной поверхности пяточной кости, чтобы осуществлять медиальное скольжение.
Межплюсневые и предплюсне-плюсневые суставы
Показание: для улучшения вспомогательных движений при подошвенном сгибании.
Пациент лежит на спине (бедро и колено согнуты) или сидит (при этом колено сгибается за краем стола, а пятка располагается на колене терапевта).
Для мобилизации «медиальных» суставов предплюсны терапевт становится сбоку от пациента и кладет проксимальную руку на тыльную поверхность стопы таким образом, чтобы пальцы были ориентированы медиально, при этом указательный палец располагается вплотную к суставу, обхватывая кость сверху и снизу. Возвышение большого пальца дистальной руки располагается на тыльной поверхности мобилизируемой кости, а пальцы обхватывают ее снизу.
Для мобилизации «латеральных» суставов предплюсны, терапевт становится с медиальной стороны стопы, расположение рук такое же, как и при мобилизации медиальных суставов с той лишь разницей, что пальцы ориентированы латерально.
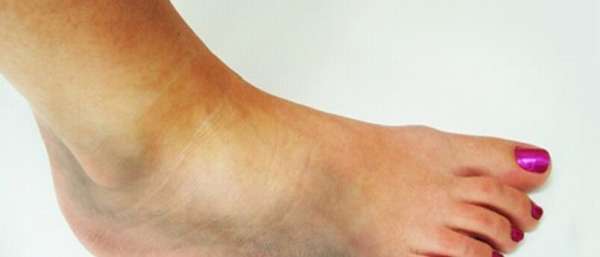
Вывих ступни
Из всех видов травмирования лечение вывиха стопы является наиболее сложным и трудоемким процессом, особенно при сопровождении переломом и полным разрывом связок. Деформация стопы — нарушение строения суставного механизма ноги. Причиной тому может послужить наследственность, запущенные воспалительные процессы или механическое травмирование конечности.
Причина вывиха в суставе стопы
Сам вывих можно определить как насильственное сгибание в неестественную форму. Существует также вероятность выворота стопы кверху и повреждения ладьевидной кости, но такое случается лишь при падении с большой высоты.
Основные факторы, провоцирующие деформацию стопы и ее участков:
- падение с высоты,
- травмирование впоследствии дорожно-транспортных происшествий.
Стопа человека состоит из 26 костей. Они делятся на три группы:
- предплюсная (входят 7 костей),
- плюсная,
- фаланги пальцев.
Классификация
Голеностопный сустав
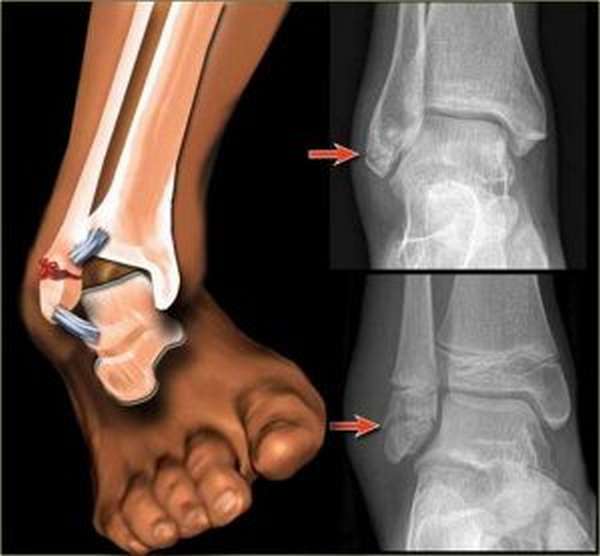
Ломается лодыжка, а волокна связок полностью разрываются. Этот вид смещения костей встречается реже, чем остальные, и может быть:
При последнем виде происходят переломы внешней лодыжки, а стопа смещается наружу и в сторону. Аналогичная ситуация при вывихе стопы внутрь, когда переламывается внутренняя лодыжка. Если сильно ударить по голени или очень резко согнуть подошву может произойти задний вывих, а передний, наоборот, когда проделать эти действия с тыльной стороной. Вывернуться кверху стопа может впоследствии неудачного приземления при падении.
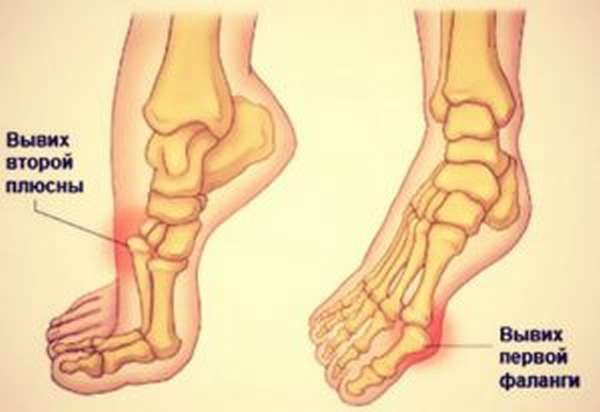
Подтаранный сустав и предплюсневой отдел
Очень редкие виды травмирования, которые возникают если резко подвернуть ногу. При подтаранном деформировании смещается таранная кость, разрываются связки, возникает резкая боль и отечность. Кости предплюсны во время травмирования сильно болят, особенно при движениях ногой, отекают и деформируются. Существует вероятность нарушения кровообращения.
Плюсневые кости (Шопара и Лисфранка), пальцы стопы
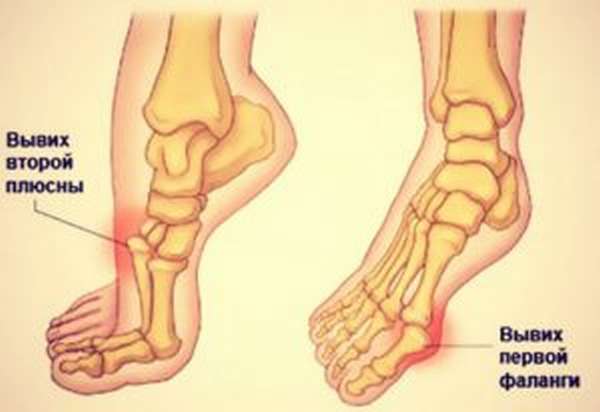
Могут смещаться отдельными частями или полностью. При этом возникает сильная резкая боль, отечность, укорочение и расширение стопы в связи с деформацией и отклонением вывихнутых частей. При полном вывихе смещаются все плюсневые кости, а при неполном, наоборот, лишь отдельные участки. Пальцы нижних конечностей могут пострадать от прямого удара по ступне. Деформация возникает между фалангами и косточками плюсны, что вызывает сильную боль, отечность и внешнюю укороченность пальца.
Частота вывихов стопы в суставе Шопара составляет менее 0,5% от других повреждений.
Симптомы деформаций
Основные признаки вывиха стопы:
- резкая боль во время травмирования,
- отечность в районе повреждения,
- внешняя деформация костей стопы,
- неспособность стать на больную область.
Первая помощь
Главное, что нужно запомнить, оказывая неотложную помощь при вывихе пострадавшему — самостоятельно вправлять кость запрещено. Конечность больного нужно зафиксировать в исходном при травмировании положении и доставить к врачу как можно скорее и осторожнее, чтобы деформированная стопа не пострадала сильней. Для иммобилизации подойдет любой подручный предмет в виде палки, зонта, трости или доски. Важно, чтобы предмет был прямой формы. Если человек травмировался дома, то нужно приложить лед, чтобы облегчить боль и не появились синяки.
Методы диагностики
Распознать вывих несложно по его внешним характеристикам: смещение и деформация в суставе и его отдельных участков, припухлость, синюшность, а также боль при пальпации — так проявляют себя симптомы вывиха стопы, при которых его можно диагностировать. Однако чтобы выяснить, какой отдел пострадал, необходимо пройти рентгенограмму. Не следует пренебрегать вывихом стопы, поскольку из-за сложной анатомии последствия повреждения могут привести к нежелательным последствиям.
Лечение деформаций
Сильный вывих сопровождается полным разрывом связок стопы и переломом. Поэтому важнейшая часть лечения состоит в том, чтобы правильно сложить отломки костей ступни, которые по своим размерам весьма маленькие. Что касается свежих вывихов, то они вправляются врачом на месте по прибытии пациента в больницу. Для этого необходима местная или общая анестезия. Следующий этап — наложение гипсовой повязки. Однако ее накладывают спустя 4—5 дней после вправления костей. Этот промежуток времени нужен для уменьшения отеков. Приблизительно 8—12 недель — средний показатель ношения иммобилизационной повязки, который зависит от тяжести повреждения.
Вывих голеностопа
Эта травма поддается консервативным методам лечения, что подразумевает закрытое вправление кости. При заднем вывихе стопу вытягивают по длине, так, чтобы сместить ее вперед, а голень назад. После операции конечность обездвиживают гипсом примерно на 8 недель, а для профилактики вывиха дополнительно фиксируют ногу с помощью спиц. При таком исходе человек теряет подвижность более чем на 3 месяца.
Таранное сочленение
Вывих или перелом этой кости требует немедленной вправки, поскольку существует риск сдавливания сосудов и нервных окончаний. Если закрытая репозиция костей не дает результатов, тогда врачи применяют оперативное вмешательство, после чего делают фиксацию спицами. Вывих в подтаранном суставе характеризуется смещением стопы внутрь и разрывом связок.
После вправления костей наступать на пострадавшую ногу не рекомендуется в связи с тем, что гипсовая повязка не сможет выдержать вес человека.
Что делать в домашних условиях?
| Видео (кликните для воспроизведения). |
|
Доктор С.М.Бубновcкий подтверждает силу препарата... Читать далее >>> |
Первое, что необходимо делать при вывихе — придерживаться всех рекомендаций лечащего врача и четко выполнять его инструкции. Для поддержания больной ноги подойдет жесткая подушка и одеяло. Чтобы уменьшить боль разрешено пользоваться обезболивающими мазями и гелями. Из народных средств снять боль и придать тонус мышцам помогут отвар из зверобоя или топленое молоко. Следующий важный этап лечения — выполнение лечебной гимнастики. Однако ее следует делать после снятия гипса. Следует помнить, что нагрузка должна быть постепенной, чтобы не спровоцировать повторное травмирование. Если во время выполнения упражнений беспокоят сильные боли, нужно немедленно обратиться к врачу.
Источники
-
Руденко, Н. Б. Cправочник ревматолога: моногр. / Н. Б. Руденко, А. Ф. Лещинский, Н. А. Остапчук. — М. : Здоров’я, 2014. — 176 c. -
Малышева, И. С. Отложение солей и подагра. Лечение и профилактика / И. С. Малышева. — М. : Вектор, 2014. — 160 c. -
Салугина, Светлана Ювенильный артрит: моногр. / Светлана Салугина. — М. : LAP Lambert Academic Publishing, 2014. — 200 c. - Лесняк, О. М. Школа здоровья. Остеоартрит. Руководство для врачей (+ буклет, CD-ROM) / О. М. Лесняк, П. С. Пухтинская. — Москва: Гостехиздат, 2010. — 176 c.